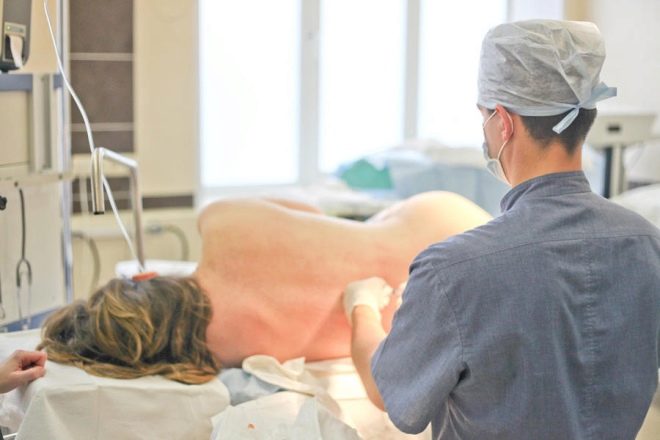
Эпидуральная и спинальная анестезия и общий наркоз при плановом кесаревом сечении. «за» и «против»
Содержание:
- Местный против общего
- Что такое свечи зажигания и зачем они нужны
- Этиология
- Плюсы и минусы
- Эпидуральная анестезия при родах во втором периоде
- Результаты лечения и прогноз
- Этапы
- Прогноз
- Остеомиелит
- ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ
- Клиническая картина
- Показания для подобной анестезии
- Что такое «эпидуралка»?
- Неудачная анестезия
- При физиологических родах
- Преимущества и недостатки
Местный против общего
Существует ряд причин, по которым общая анестезия может быть выбрана вместо местной анестезии.
Этот выбор зависит от возраста, состояния здоровья и личных предпочтений.
Основными причинами выбора общей анестезии являются:
- Процедура, вероятно, займет много времени.
- Существует вероятность значительной потери крови.
- Это может повлиять на дыхание, например, во время операции на груди.
- Процедура заставит пациента чувствовать себя некомфортно.
- Пациенту трудно сохранять вынужденное положение во время операции.
Цель общего обезболивания заключается в том, чтобы вызвать:
- обезболивание или устранение естественного ответа на боль
- амнезия или потеря памяти
- неподвижность или устранение двигательных рефлексов
- сон
- расслабление скелетных мышц
Тем не менее, использование общей анестезии создает более высокий риск осложнений, чем местная анестезия. Если операция является незначительной, то пациенту предлагается местная анестезия, особенно если у него есть состояние, такое как апноэ во сне или другие факторы риска.
Что такое свечи зажигания и зачем они нужны
В современных двигателях внутреннего сгорания (ДВС) роль зажигания смеси топлива и воздуха (рабочей смеси) осуществляют свечи зажигания. Для того что бы добиться максимально полного сгорания рабочей смеси момент зажигания должен происходить в строго установленное время. Если смесь будет поджигаться не в это время, то будет происходить увеличенный расход топлива, содержание вредных веществ в выхлопе не будет соответствовать заявленным нормам. Кроме этого двигатель не сможет развивать паспортной мощности.
Отсюда следует, что нарушение параметров работы зажигания недопустимо в современных моторах, и тем более недопустимо появление калильного зажигания.
Современные свечи обеспечивают все эти параметры. Они имеют очень строгие параметры. Так как в современных двигателях им приходится создавать мощную устойчивую искру от 500 до 3500 раз в минуту.
Калильное число
Этиология
По современным представлениям, развитие первичных опухолей печени у собак и кошек связано с действием разных этиологических агентов. Отмечается роль физических, химических, бактериальных, вирусных, паразитарных, возрастных, генетических и других факторов. Особая роль в возникновении опухоли отводится действию мутагенов, которые воздействуя на генетический аппарат клетки, вызывают мутацию и превращение нормальной клетки в опухолевую.
Метастазируют в печень чаще всего опухоли молочных желез, яичников, а также всех органов, дренируемых воротной веной печени. Очень редко бывают метастазы в печень при раке полости рта, глотки, предстательной железы, мочевого пузыря и практически не бывают при раке кожи.
Плюсы и минусы
Анальгезия посредством введения обезболивающих лекарств в эпидуральное пространство считается сегодня довольно безопасным методом, поэтому Минздравом она рекомендована в качестве решения первой очереди в ситуациях, когда нужно сделать местное обезболивание при родах или более глубокое обезболивание как альтернативу общему наркозу при операции по родоразрешению.
Так, женщина всегда может отказаться от эпидурального укола в родах или заявить о своем несогласии с таким способом наркоза перед кесаревым сечением. В этом случае будут применяться альтернативные методы, о которых мы расскажем ниже.
Несомненный плюс перидурального обезболивания заключается в том, что оно помогает женщине легче пережить трудные минуты. При кесаревом женщина сохраняет ясность сознания и может видеть, как ее малыш появится на свет. Выход из такой анестезии несравнимо короче и легче, чем выход из общего наркоза. Минусы заключаются в том, что эпидуральная анестезия может нанести и вред.
Осложнения, по статистике, встречаются не так часто – примерно в одном случае на 50 тысяч родов. Примерно на 15-17% рожениц перидуральная анестезия действует не так, как хотелось бы – не удается добиться нужной степени обезболивания, а значит, восприимчивость боли частично сохраняется, что затрудняет работу хирургов и акушеров.
Негативные последствия может иметь эпидуральная анестезия для женщин, имеющих проблемы с гемостазом. Нарушение свертываемости крови может привести к образованию гематом в области прокола с попаданием незначительного количества крови в спинномозговую жидкость.
Если обезболивание проводит опытный врач, волноваться не о чем. Он без существенных затруднений сможет определить точное место прокола и скорость введения лекарства. Но халатный и неумелый врач может травмировать твердые спинномозговые оболочки, что чревато утечками церебральной жидкости, дисфункцией ЦНС. Если игла пройдет глубже необходимого и травмирует субарахноидальное пространство позвоночника, у женщины могут появиться судороги, она может потерять сознание. В тяжелых случаях наступает паралич.
После применения такого метода снижения боли у женщин часто болит голова, и боли эти могут сохраняться до нескольких месяцев. В большинстве своем они проходят самостоятельно со временем.
Вопреки расхожему народному мнению о том, что такое обезболивание – серьезная нагрузка на сердце, медики утверждают, что сердце и сосуды роженицы, которой ввели обезболивающее средство люмбальной пункцией, работают нормально, стабильно.
У многих беременных такой метод снижения болевых ощущений вызывает страх. Психологически трудно принять сам факт укола в позвоночник. Сложнее всего тем, кому показаны хирургические роды. Не каждая беременная готова к тому, чтобы видеть все этапы собственной операции.
Эпидуральная анестезия при родах во втором периоде
Во II периоде эпидуральная анестезия при родах должна распространяться на дерматомы S2-L5. Если эпидуральный катетер не установлен в I периоде родов, выполняют пункцию и катетеризацию эпидурального пространства в положении сидя. Если катетер был установлен, перед введением анестетика роженицу переводят в положение сидя. При необходимости проводят инфузионную нагрузку и вводят тест-дозу МА (3- 4 мл).
Если через 5 мин отсутствуют признаки попадания анестетика в кровь или субарахноидальное пространство, вводят 10-15 мл ЛС со скоростью не более 5 мл за 30 сек:
Бупивакаин, 0,25% р-р, эпидурально 10-15 мл, однократно или Лидокаин, 1% р-р, эпидурально 10-15 мл, однократно.
Роженицу переводят в положение лежа с валиком под правой или левой ягодицей, измеряют АД каждые 2 мин в течение 15 мин, затем каждые 5 мин.
Следует помнить, что эпидуральная анестезия при родах является инвазивной процедурой и не лишена нежелательных побочных эффектов и осложнений. Важным компонентом безопасности является осведомленность о возможных осложнениях эпидуральной анестезии всех членов команды (анестезиолога, акушера и неонатолога) и их способность предотвратить или своевременно устранить эти осложнения. Роженица находится в центре этого процесса: она единственная, кто дает информированное согласие на выполнение манипуляции, в связи с чем анестезиолог и акушер (совместно) обязаны предоставить ей объективную информацию о риске. Поскольку в любых послеродовых проблемах можно легко обвинить эпидуральную анестезию, необходимо информировать всех вовлеченных в процесс (врачей и роженицу) о реальном риске и проблемах, только по времени совпадающих с ней.
Прием беременной малых доз ацетилсалициловой кислоты не является противопоказанием для эпидуральной анестезии. Профилактическое применение гепарина прекращают за 6 ч до ЭА, но при этом показатели протромбинового времени и АЧТВ должны быть нормальными. При количестве тромбоцитов более 100 х 103/мл проведение эпидуральной анестезии безопасно без выполнения коагуляционных тестов. При количестве тромбоцитов 100 х 103 — 50 х 103/мл необходим контроль гемостазиограммы на наличие синдрома ДВС, в случае нормальных результатов эпидуральной анестезии не противопоказана. При количестве тромбоцитов 50 х 103/мл эпидуральная анестезия противопоказана. Кроме того, эпидуральная анестезия не показана при наличии рубцов на матке, выраженном сужении таза, гигантском плоде (более 5000 г). Преждевременное отхождение околоплодных вод не является противопоказанием для эпидуральной анестезии, если нет подозрения на инфицирование.
Роды через естественные родовые пути после операции кесарева сечения в нижнем сегменте матки в настоящее время не являются противопоказанием к РА. Мнение о том, что РА может маскировать боль, обусловленную разрывом матки по рубцу, признано несостоятельным, т.к. такой разрыв часто происходит безболезненно даже в отсутствие анестезии. Наиболее достоверным симптомом разрыва матки является не боль, а изменения тонуса и характера сокращений матки.
[], [], [], [], []
Результаты лечения и прогноз
При доброкачественных поражениях печени, а также при первичных злокачественных, при единичном поражении прогноз от благоприятного до осторожного. При множественном поражении печени или при метастатическом процессе прогноз зависит от общего состояния животного, функциональных резервов печени, а также состояния других жизненно важных органов
Таблица 4. Длительность жизни животных в зависимости от вида опухоли
|
Новообразования |
6 месяцев |
12 месяцев |
18 месяцев |
|
Первичные опухоли |
72.7% |
42.3% |
18.2% |
|
Метастатические поражения |
89% |
52% |
14% |
При адекватном лечении количество животных с метастатическим поражением печени, пережившие годовой рубеж, превышало количество животных с первичным поражением печени. Это обусловлено тем, что у животных с метастазами в печень на момент обследования чаще выявлялись 1-2 пораженные доли, а у животных с первичной злокачественной опухолью печени на момент диагностики, как правило, выявлялись более 3-х пораженных долей (таблица 4).
При отказе владельцев животного от лечения ни одно животное не прожило более 6 месяцев не зависимо от окончательного диагноза и степени поражения.
Этапы
Классификация Геделя, разработанная Артуром Эрнестом Геделем в 1937 году, описывает четыре стадии анестезии. Современные анестетики и обновленные методы доставки наркозных препаратов улучшили скорость начала анестезии, общую безопасность и восстановление, но четыре стадии остаются, по существу, одинаковыми:
Общая анестезия похожа на коматозное состояние и отличается от сна.
Стадия 1 или индукция. Эта фаза происходит между введением препарата и потерей сознания. Пациент переходит от анальгезии без амнезии к анальгезии с амнезией.
Стадия 2, или стадия возбуждения. Период после потери сознания, характеризующийся возбужденной и бредовой деятельностью. Дыхание и частота сердечных сокращений становятся неустойчивыми, и могут возникнуть тошнота, расширение зрачка и задержка дыхания.
Из-за нерегулярного дыхания и риска рвоты существует опасность удушья. Современные быстродействующие препараты направлены на ограничение времени, затрачиваемого на 2-й этап анестезии.
Стадия 3 или хирургическая анестезия: мышцы расслабляются, рвота прекращается, дыхание угнетается. Движения глаз замедляются, а затем прекращаются. Пациент готов к операции
Стадия 4, или передозировка: если слишком много анестетика было введено, то возникает угнетение деятельности ствола головного мозга. Это приводит к дыхательному и сердечно-сосудистому коллапсу.
Приоритет анестезиолога состоит в том, чтобы как можно быстрее доставить пациента к 3-й стадии анестезии и держать его там в течение всей операции.
Прогноз
Без лечения собаки и кошки обычно умирают через 2 – 7 месяцев после постановки диагноза. В отдельных случаях, в которых применяется лучевая терапия (с адъювантной терапией или без), время выживания можно увеличить до 8 – 25 месяцев, иногда – до 3,5 лет.
Годичная выживаемость при лечении может составлять 40% и в отдельных случаях достигать 80%. Половина животных, проживших год, умирает во второй год. Паллиативная химиотерапия может ослабить клинические признаки на некоторое время, однако, по-видимому, не увеличивает время выживания.
При выборе подходящих кандидатов для лучевой терапии учитывайте, что саркомы поддаются ей лучше, чем рак, а аденокарциномы органов дыхания – лучше, чем другие виды рака.
Размер и локализация опухоли также играют роль. Локальные процессы в ростральной или средней части носовых ходов лучше поддаются лечению; в большинстве случаев новообразования располагаются в каудальных 2/3 носовых ходов.
Лимфомы отвечают на лечение лучше всего, а при хондросаркомах низкой степени злокачественности выше всего вероятность длительного выживания животного.
Остеомиелит
Как показало исследование (Caywood et al., 1978), 58% случаев остеомиелита является следствием слабой хирургической техники открытой репозиции. Следует выделить три основных фактора, приводящих к его возникновению: инфицированная рана; благоприятная среда для размножения бактерий; плохая васкуляризация кости.
Плохое кровоснабжение кости приводит к образованию секвестра. Такой секвестр может быть очагом инфекции. Инфекция, в свою очередь, приводит к ослаблению имплантата, нестабильности, и дальнейшему несрастанию. При возникновении остеомиелита необходимо провести оперативное лечение по удалению секвестров и имплантатов.
Существуют две формы клинического проявления:
- Острая – недомогание, отсутствие аппетита, гипертермия, на участке перелома типичные признаки воспаления (высокая температура, боль, припухлость и покраснение).
- Хроническая – системных признаков, как правило, нет, локально проявляется наличием свищей и хромотой.
Рентгенография. Характерные черты: припухлость мягких тканей (острая форма); лизис кости (Рис. 17); неравномерная периостальная реакция (Рис. 18); увеличенная плотность окружающих кость тканей (Рис. 18); формирование секвестров (хроническая форма) (Рис. 18).

 Рис. 17. Рис. 18.
Рис. 17. Рис. 18.
Лечение:
- стабилизация участка перелома; длительный курс антибиотикотерапии (4-6 недель);
- удаление имплантатов и дополнительно недельный курс антибиотикотерапии.
ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ
Эпидуральная анестезия – так же является одним из самых популярных методов анестезии. Для эпидуральной анестезии применяются препараты: лидокаин, маркаин, наропин. Анестетик вводят в пространство над твердой мозговой оболочкой спинного мозга. При этом блокируются все виды чувствительности от отделов, которые расположены в зоне действия анестетика. Чаще всего, при эпидуральной анестезии, в область прокола вводят сначала иглу, а по ней мягкую гибкую трубочку – катетер, по которому в случае необходимости можно добавлять лекарство, иглу же вынимают.
Рисунок 7. Через иглу вводится специальный катетер.
Процедура установки эпидурального катетера выполняется в стерильных условиях под местным обезболиванием, практически безболезненна, могут быть только неприятные ощущения при продвижении иглы или катетера.
Учитывая анатомические особенности расположения эпидурального пространства (отделено от спинного мозга несколькими мозговыми оболочками – твердой, паутинной и мягкой), введение катетера может выполняться, как на грудном, так на поясничном уровне. Структуры спинного мозга при этом абсолютно не затрагиваются.
Поэтому, для пластических операций эпидуральная анестезия может выполняться на верхнем уровне (например, для выполнения абдоминопластики) и заканчивая нижним уровнем (липофиллинг голеней). В послеоперационном периоде может продолжаться постоянное обезболивание многочасовым введением препарата специальным дозирующим устройством, при этом пациент активен, ведёт удобный для него образ жизни до выписки из клиники.
Преимущества эпидуральной анестезии:
- значительно меньше риск развития головных болей;
- способность удлинить блок, вводя дополнительные дозы препарата через установленный в эпидуральное пространство катетер во время операции;
- есть возможность использовать катетер после операции для дальнейшего обезболивания в палате.
Возможные осложнения:
- Боль в спине и пояснице. По сравнению со спинальной анестезией, боль в спине после эпидуральной анестезии возникает чаще и продолжается дольше. Интенсивность болей не значительная, но в одном из исследований упоминается, что боль в спине становится наиболее частой причиной отказа пациентов от эпидуральной анестезии в будущем. Причина этого осложнения чётко не выяснена, хотя в качестве объяснения выдвигаются следующие предположения: травма окружающих тканей иглой, растяжение связочного аппарата позвоночника. В течение нескольких дней боли проходят самостоятельно, можно 3-5 дней принимать найз, индометацин, диклофенак, посоветовавшись предварительно с врачом.
- Головные боли. Чаще возникает после спинальной анестезии. Характеризуются умеренными проявлениями или вообще их отсутствием в положении на спине и значительным усилением в лобно-затылочной области при подъёме головы. У большинства пациентов головные боли проходят самостоятельно от нескольких дней до недели. Лечение же включает постельный режим, обильное питьё, по необходимости обезболивание, дополнительное введение растворов в вену. Установлено положительное влияние от кофеина.
- Неврологические повреждения. Возникают редко и связаны с введением местных анестетиков высокой концентрации, которые не применяются в нашей клинике.
- Эпидуральная гематома. Очень редкое осложнение, в основном связанное с патологией свёртывающей системы крови или приёмом пациентами некоторых препаратов, которые увеличивают кровоточивость.
Клиническая картина
При печеночной энцефалопатии поражаются практически все отделы головного мозга, поэтому клиническая картина представляет собой комплекс различных синдромов, включающих в себя неврологические и психические нарушения.
Разнообразие клинических симптомов при гепатоэнцефалопатии связано с повреждением глутаматных рецепторов. Глутамат синтезируется в нейронах из своего предшественника глутамина, накапливается в синаптических везикулах и в итоге высвобождается при помощи кальций-зависимого механизма. Высвободившийся глутамат может взаимодействовать с глутоматными рецепторами любого типа, находящимися в синаптической щели. В астроцитах под действием глутаминсинтетазы из глутамата и аммиака синтезируется глутамин. Развивающееся при гепатоэнцефолопатии нарушения включают увеличение содержания аммиака в головном мозге, приводят к повреждению астроцитов, уменьшению числа глутаматных рецепторов. Гепатоэнцефалопатия может проявляться по-разному. Могут быть повышены глубокие сухожильные рефлексы и мышечный тонус на некоторых стадиях. Возможны судороги, мышечные подергивания, у некоторых пациентов нарушается координация движений, состояния ухудшается после приема пищи. Во время комы рефлексы ослаблены и постепенно исчезают. Наблюдаются вялость, сонливость, понижение температуры тела.
Показания для подобной анестезии
Чаще всего эпидуральный наркоз применяют:
- Если родовая деятельность началась раньше времени, например, на 36-37 неделе. Такое обезболивание расслабляет мышцы таза, и головка ребенка испытывает не такие большие нагрузки во время продвижения по родовым путям.
- Выраженная гипертония.
- когда различные отделы матки сокращаются с разной интенсивностью. Эпидуральная анестезия позволяет ослабить интенсивность сокращения.
- При длительной родовой деятельности, когда долгое время нет полноценного расслабления. Это может привести к аномалиям родов, поэтому используют эпидуральный наркоз, чтобы женщина набралась сил.
Что такое «эпидуралка»?
Эпидуральная анестезия, или «эпидуралка», – это такое обезболивание, которое выполняется с помощью прокола между позвонками, а препарат вводится в спинномозговой канал, что является одним из наиболее эффективных и распространенных методов анестезии. Этот анестезиологический метод способствует устранению болевых ощущений в нижней части живота, в ногах и родовых путях женщины, при этом расслабляется гладкая мускулатура внутренних органов. Преимуществом процедуры является то, что люди при ней остаются полностью в сознании.
Охарактеризуем в общих чертах, что такое «эпидуралка» при родах:
- Эффект наступает через 15-20 минут после введения катетера в канал спинного мозга.
- Дозы титруются на основании индивидуальных особенностей пациенток.
- Манипуляция проводится при наступлении первых сокращений матки, но возможно ее применение по факту развития родовой деятельности при выраженном болевом синдроме.
Подача лекарства через катетер
Показания при естественных родах
Показаниями к эпидуральной анестезии при естественных родах являются:
- хронические патологии, которые могут осложнить течение периода родов – сахарный диабет, артериальная гипертензия, астма;
- выраженные болевые ощущения при схватках;
- поперечное или тазовое положение плода в матке, из-за чего врачи прибегают к кесареву сечению;
- неотложное состояние матери или ребенка во время родов.
Сколько действует
Одним из самых положительных моментов этой манипуляции является полное раскрытие матки. Это обуславливает лишь незначительную необходимость потужиться для появления на свет ребенка. Многих женщин мучает вопрос, сколько действует эпидуральная анестезия при родах. Ведь если они продолжаются 12 и выше часов, то такой промежуток времени перекрыть попросту невозможно.
Если возникнет необходимость в кесаревом сечении, то будет использовано более сильное вещество для устранения болевых ощущений.
Анестезиологи увеличивают дозировки и меняют препараты для «эпидуралки», поэтому посредством их постепенного введения, действие наркоза будет продолжаться ровно столько, сколько необходимо женщине для комфортных родов.
Как делают
Обычно при подготовке женщины к появлению на свет ребенка, гинекологи стараются рассказать все возможные варианты, в том числе и как делают эпидуральную анестезию при родах. Методика предполагает введение иглы между третьим и четвертым поясничными позвонками, через которую устанавливается катетер в спинномозговой канал, через который, в свою очередь, вводятся анальгезирующие средства.
Эпидуральный укол
Как только препараты достигают корешков спинного мозга – женщины ощущают выраженный обезболивающий эффект. Обычно это занимает не более 15-20 минут.
Время для введения веществ для наркоза – межсхваточный период, при открытии шейки матки на 2-3 пальца. Роженицу усаживают на кушетку, просят оголить и сгорбить спину
Важно сохранять полную неподвижность, поскольку ошибка анестезиолога может привести к инвалидности
Согласно статистике, около 3% женщин не ощущают эффекта от «эпидуралки», в таком случае им показан общий наркоз.
Длительность эффекта обусловлена препаратом, индивидуальными особенностями роженицы, но в среднем составляет около 90 минут. Гинекологи рекомендуют отдохнуть в этот период своим пациентам и категорически запрещают ложиться на бок, поскольку в таком случае, препарат может подействовать на одну из сторон, а противоположная будет ощущать боль. При длительном течении родового периода анестезиологи увеличивают дозировки анальгетиков, что способствует продолжению эффекта от «эпидуралки».
Противопоказания
Существуют абсолютные и относительные противопоказания к эпидуральной анестезии при родах. Она категорически запрещена при:
- выраженном ожирении;
- аллергических реакциях на обезболивающие;
- нарушение костной структуры позвоночника;
- патологии нервной системы;
- воспалительные процессы кожи спины;
- эклампсия, которая считается неотложным состоянием и требует общего наркоза.
Относительные противопоказания:
- сахарный диабет в стадии декомпенсации;
- гипертоническая болезнь, которая тяжело поддается курации;
- бронхиальная астма;
- слабость родовой деятельности.
Вопрос о проведении метода обезболивания решается с учетом индивидуальных особенностей пациенток.
Неудачная анестезия
В медицинской практике известны случаи, когда после ввода эпидуральной анестезии роженица не чувствует никакого облегчения и болезненные симптомы не отступают. Если верить статистике, то 5 процентов рожениц не чувствуют облегчения после анестезии, а 15 процентов всех женщин чувствуют лишь незначительное облегчение.
Причиной такого неудачного обезболивания может стать большое количество различных факторов. В первую очередь – это индивидуальность организма, который реагирует на препарат по-своему. Также часто анестезию вводят не в нужное место из-за неопытности врачей или же по вине роженицы, — если она слишком активно двигалась при этом. Причиной неправильного попадания может стать, и излишняя полнота женщин или же искривление позвоночника.
При физиологических родах
Специальной подготовки требует только эпидуральная анестезия, которая запланирована при кесаревом сечении. Это стандартная подготовка к операции и премедикация (успокаивающие и снотворные препараты накануне плановой операции). Если есть необходимость сделать эпидуральную анестезию в родах, подготовки не требуется.
Женщину размещают либо в положении лежа на боку с приведенными ногами, либо в положении сидя со спиной, выгнутой «дугой». После этого доктор проводит асептическую обработку участка кожи и приступает к определению точки введения. Обычно для уменьшения болей при схватках иглу вводят между первым и вторым поясничными позвонками. Игла размером 16-18G вводится в саггитальной плоскости.


Попав в эпидуральное пространство, доктор ощутит «провал» иглы и отсутствие сопротивления при дальнейшем продвижении катетера. После аспирационной пробы вводят первую тестовую дозу препаратов (обычно используют «Лидокаин» или «Бупивакаин»). Катетер остается в месте пункции. При необходимости через него может быть добавлено лекарство, если женщина начнет снова ощущать боль. Поэтому лежать на спине она не может. Схватки будут протекать в положении лежа на правом или левом боку, менять бок нужно каждый час.
Действовать обезболивание начинает через 15-20 минут после введения препарата. Продолжительность обезболивания может быть различной, она зависит от дозировки. Часто во время естественных родов врачи применяют технику, при которой пациентка сама регулирует дозировку – при появлении боли она дает об этом знать анестезиологу, который вводит «добавку» по требованию.

Наиболее желательной считается эпидуральная анестезия, которую вводят при преждевременных родах, если состояние ребенка стабильно. Она позволяет роженице расслабиться и процесс родов идет быстрее. При первых родах, когда боли сильнее и продолжительность процесса дольше, также довольно часто возникает потребность в расслаблении с применением перидуральной анестезии.
При наступлении этапа потуг обычно не назначают эпидуральную анестезию. Основная ее задача – способствовать раскрытию шейки, а когда начались потуги, в этом уже нет необходимости – шейка полностью раскрыта. К тому же женщина должна тужиться и действовать в тесном тандеме с акушером, чтобы малыш родился быстрее и без негативных последствий для здоровья самой роженицы и крохи.

Преимущества и недостатки
Создатели данного агрегата делали ставки на универсальность и надёжность в работе. Лесозаготовка требует специальную технику, которая рассчитана на большие нагрузки и имеет хороший запас прочности. Как и в любой другой машине, у трелевочника ТТ-4 можно выделить свои плюсы и минусы.
Преимущества
- Широкие гусеницы обеспечивают хорошую проходимость в любой местности и погодных условиях. Заваленные буреломом леса, болотистые и трудно проходимые места – нет помех, мешающим передвижению техники.
- Дизельный двигатель обладает не только достаточной мощностью, но и малым потреблением топлива.
- ТТ-4 построен на универсальной базе. Благодаря этому было создано множество модификаций.
- Большой клиренс позволяет машине легко передвигаться по сложным местностям, не натыкаясь на мелкие неровности и камни.
- Большая тяговая сила, прочная рама и защита днища обеспечивают надёжность и увеличивают эксплуатационный срок службы.
Недостатки
- Мотор, размещённый буквально под передним сиденьем, сильно урезает комфорт.
- Крупные габариты и большой вес делают трактор менее манёвренным, чем его «собратья». Например, сравнивая его с тем же ТДТ-55.
- Как и у остальных гусеничных моделей, скорость перемещения незначительная. Данный недостаток частично исправляется небольшим давлением на землю в 44,13 кПа.