Анафилактический шок: симптомы и первая помощь
Содержание:
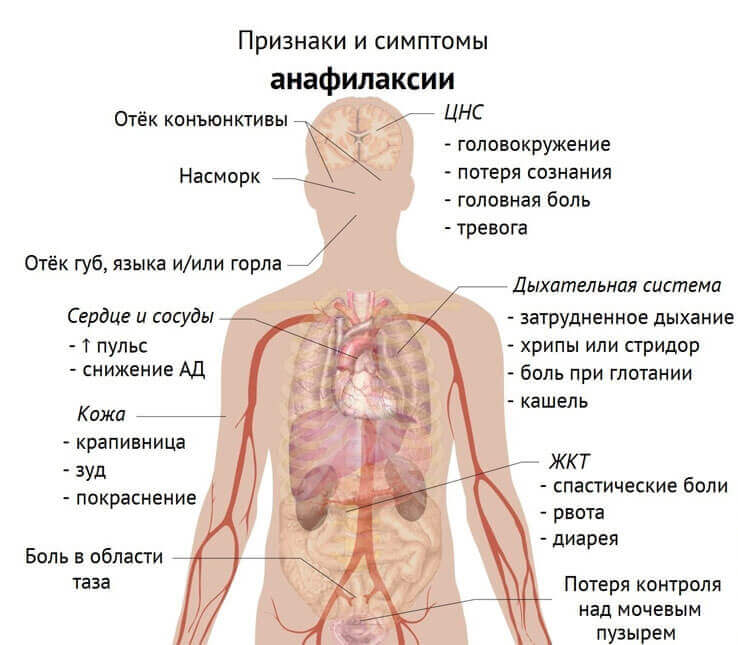
Анафилактический шок: клиническая картина
Симптомы анафилактического шока многообразны. У большинства пациентов наблюдается типичная форма АШ, при этом возникают жалобы:
- ощущение жара («обдало крапивой»)
- появление чувства страха смерти
- резкая слабость
- покалывание и зуд кожных покровов лица, рук, головы
- ощущение прилива крови к голове, языку
- чувство тяжести за грудиной или сдавление грудной клетки
- возможно появление болей в области сердца, затруднение дыхания, головной боли, головокружения, тошноты, болей в животе
Клинические варианты анафилактического шока в зависимости от преобладания симптомов:
- Гемодинамический
- Асфиктический
- Церебральный
- Дермальный
- Абдоминальный
Гемодинамический вариант
Внезапное развитие коллапса, часто с потерей сознания. Особо опасен такой вариант, если потеря сознания сопровождается непроизвольным мочеиспусканием и дефекацией. При этом другие характерные проявления аллергической реакции (бронхоспазм, кожные проявления) могут отсутствовать.
Асфиктический вариант
Протекает с бронхоспазмом (преимущественно поражаются органы дыхательной системы). Часто сопровождается чиханьем, кашлем, ощущением чувства жара во всём теле, покраснением кожных покровов, крапивницей, профузным потом. Обязательно присоединение сосудистого компонента — снижение АД, тахикардия. Вследствие этого меняется окраска лица: цвет становится от цианотичного до бледного или бледно-серого.
Церебральный вариант
На первом плане — неврологическая симптоматика: страх, психомоторное возбуждение, резкая головная боль, потеря сознания, судороги как при эпилептическом статусе или нарушении мозгового кровообращения. Отмечается дыхательная аритмия.
Дермальный вариант
Преимущественно поражаются кожные покровы и слизистые оболочки. Резкий зуд с последующим развитием крапивницы или отёка типа отёка Квинке. Одновременно могут возникать симптомы бронхиолоспазма или сосудистой недостаточности. Особую опасность представляет ангионевротический отёк гортани, который проявляется вначале стридорозным дыханием, а затем — асфиксией.
Абдоминальный вариант
Преимущественное поражение органов брюшной полости. Характерна симптоматика «острого живота» — резкие боли в эпигастральной области, симптомы раздражения брюшины. Это может привести к неправильной постановке диагноза перфорации язвы или кишечной непроходимости. Болевой абдоминальный синдром возникает обычно через 20-30 минут после первых признаков шока.
Лечение Анафилактического шока:
Борьба с анафилактическим шоком должна начинаться немедленно при появлении первых признаков анафилаксии и должна быть направлена в первую очередь на прекращение дальнейшего поступления аллергена в организм или уменьшение его всасывания (если препарат уже введен). Для этого выше места инъекции накладывают жгут (если это возможно) или место инъекции обкалывают 0,3-0,5 мл 0,1 % раствора адреналина. Эти мероприятия способствуют уменьшению всасывания аллергена. Больному придают горизонтальное положение на спине с несколько опущенной головой, выдвигают нижнюю челюсть кпереди для профилактики асфиксии вследствие западения языка или аспирации рвотных масс, вынимают съемные протезы изо рта. Освобождают шею, грудную клетку и живот от сдавления, обеспечивают приток кислорода. Оксигенотерапию проводят подачей кислорода через маску или носовой катетер. При отсутствии спонтанного дыхания необходимо начать искусственную вентиляцию легких вначале рот в рот с последующим проведением искусственной вентиляции легких с помощью аппарата.
С целью повышения артериального давления используют симпатомиметики: подкожно или внутримышечно вводят 0,5 мл 0,1 % раствора адреналина, или 0,3-1,0 мл 1 % раствора мезатона, или внутривенно (капельно) 2-4 мл 0,2 % раствора норадреналина, разведенного в 1 л 5 % раствора глюкозы или изотонического раствора натрия хлорида. Для более быстрого всасывания препарата лучше вводить дробно в разные участки тела (например, адреналин вводят дробно по 0,5 мл каждые 15-30 мин до выведения больного из шокового состояния). В тяжелых случаях показано внутривенное введение 0,1 — 0,2 мл 0,1 % раствора адреналина в течение 3-5 мин. При отсутствии эффекта терапия длительная. Добавляют 1 мл 0,1 % раствора адреналина к 250 мл 5 % раствора глюкозы. Начинают инфузию со скоростью 50-60 капель в минуту.
Антигистаминные препараты вводят после нормализации артериального давления. Применяют внутримышечные инъекции 1 % раствора димедрола, 2,5 % раствора дипразина, 2 % раствора супрастина, 2 мл раствора тавегила или других антигистаминных препаратов. При средней и тяжелой формах анафилактического шока назначают водорастворимые препараты глюкокортикостероидов, оказывающие выраженное десенсибилизирующее и противовоспалительное действие. Их вводят внутривенно (струйно или капельно) в 5 % растворе глюкозы или изотоническом растворе хлорида натрия. Чаще применяют 50-150 мг гидрокортизона гемисукцината, в тяжелых случаях дозу увеличивают до 300 мг либо 60-120 мг преднизолона гемисукцината.
Для купирования бронхоспазма используют 2,4 % раствор эуфиллина, который вводят внутривенно по 5-10 мл, разведенном в 10 мл изотонического раствора хлорида натрия, либо в 10 мл 10 % или 40 % раствора глюкозы.
При судорогах и повышенном возбуждении больного показаны транквилизаторы и нейролептики (седуксен, реланиум, элениум, дроперидол и др.).
В случае если анафилактический шок развился от пенициллина, следует однократно ввести внутримышечно 1 000 000 ЕД пенициллиназы в 2 мл изотонического раствора хлорида натрия.
В связи с молниеносностью развития анафилактического шока время для оказания неотложной помощи ограничивается минутами, поэтому в распоряжении врача должен быть набор средств для оказания экстренной помощи таким больным. Он включает:
- симпатомиметики: ампулы с растворами адреналина (0,1 %), норадреналина (0,2 %), мезатона (1 %);
- антигистаминные препараты: ампулы с растворами супрастина (2 %), димедрола (1 %), тавегила (0,001 г в 2 мл);
- кортикостероиды: ампулы с растворами преднизолона гемисукцината (в ампулах по 25 мг), таблетки преднизолона по 5 мг, гидрокортизона гемисукцината в ампулах по 25 и 100 мг, гидрокортизона SoluCortef для внутривенного введения во флаконах по 300 мг;
- бронхолитики: ампулы с растворами эфедрина гидрохлорида (5 %), эуфиллина (2,4 % по 10,0 мл);
- противосудорожные: ампулы с пантотенатом кальция (20 % по 2 мл);
- физиологические растворы: 5 % раствор глюкозы в ампулах по 10 мл, раствор хлорида натрия 0,9 % в ампулах по 5-10 мл и во флаконах по 400 мл, гемодеза во флаконах по 200 и 400 мл;
- пенициллиназа: по 1 000 000 ЕД в ампулах;
- оборудование: одноразовые системы для внутривенного введения препаратов, одноразовые шприцы от 1 до 20 мл; жгуты, роторасширители.
Лечение анафилактического шока
- Купирование острых нарушений кровообращения и дыхания.
- Компенсация возникшей адренокортикальной недостаточности.
- Нейтрализация и ингибиция в крови БАВ реакции АГ-АТ.
- Блокирование поступления аллергена в кровоток.
- Поддержание жизненно важных функций организма или реанимация при тяжелом состоянии (клинической смерти).
Препаратом выбора в терапии АШ является адреналин (МНН — epinephrine). Своевременное и раннее введение адреналина может предотвратить развитие более серьезных симптомов. Все мероприятия должны проводиться четко, быстро и настойчиво, от этого зависит успех терапии. Обязательные противошоковые терапевтические мероприятия:
- проводятся на месте возникновения АШ;
- препараты вводятся в/м, чтобы не тратить время на поиски вен;
- если АШ возник при в/в капельном введении лекарства, то иглу оставляют в вене и через нее вводят медикаменты.
- прекратить введение лекарственного средства, вызвавшего АШ.
- уложить больного, придав ногам приподнятое положение, повернуть голову набок для предупреждения западения языка и асфиксии. Удалить съемные зубные протезы.
Адреналин вводят в дозе 0,3-0,5 мл 0,1% раствора в/м, при необходимости через 15-20 мин повторяют инъекции до нормализации АД.
Обколоть место инъекции лекарственного средства (или места ужаления) 0,1% раствором адреналина, разведенным 1:10, в 5-6 точках. При ужалении пчелы удалить жало. Венозный жгут на конечность выше места поражения, ослабляемый на 1-2 мин. каждые 10 минут.
Ввести преднизолон из расчета 1-2 мг/кг массы либо гидрокортизон (100-300 мг) или дексаметазон (4-20 мг).
Внутримышечно вводят cупрастин 2% – 2-4 мл либо димедрол 1% — 1-2 мл или тавегил 0,1% -2мл. Нежелательно вводить антигистаминные фенотиазинового ряда.
При бронхоспазме — 2,4% раствор эуфиллина – 5,0-10,0мл или β2- адреномиметики ингаляционно (сальбутамол, вентолин, беротек). При наличии цианоза, диспноэ, хрипов — обеспечить подачу кислорода.
При сердечной недостаточности вводят сердечные гликозиды, диуретики — при признаках отека легкого.
При выраженном судорожном синдроме вводят 0,5% раствор седуксена — 2-4 мл .
При пероральном приеме лекарственного средства промывают желудок. Если лекарственное средство закапано в нос, глаза, необходимо промыть их проточной водой и закапать 0,1% раствор адреналина и 1% раствор гидрокортизона.
Интенсивная терапия АШ
При отсутствии эффекта от обязательных противошоковых мероприятий интенсивная противошоковая терапия проводится в палате интенсивной терапии или в условиях специализированного отделения.
Обеспечивают внутривенный доступ, и лекарства вводят в/в. Капельно или струйно 1-2 мл 1% мезатона на 5% растворе глюкозы.
Прессорные амины: допамин 400 мг (2 ампулы) на 5% глюкозе, инфузию продолжать до достижения уровня систолического АД 90 мм.рт.ст, затем титрованно.
При асфиктическом варианте вводят бронхолитические препараты: 2,4 % раствор эуфиллина 10,0.
Внутривенно вводят преднизолон из расчета 1-5 мг/кг массы тела, либо дексаметазон 12-20 мг, или гидрокортизон 125-500 мг на физиологическом растворе.
Дозу диуретиков, сердечных гликозидов определяют исходя из состояния больного. При судорогах вводят 2-4 мл 0, 5% седуксена.
Пациентам, у которых АШ развился на фоне приема β- адреноблокаторов, вводят глюкагон 1-5 мл в/в болюсно, затем титровать со скоростью 5-15 мкг в мин. Глюкагон — оказывает прямое положительное инотропное действие (увеличивает МОС и УО). В 1 фл — 1мг (1мл).
При брадикардии вводят атропин 0,3-0,5 мг п/к каждые 10 мин., максимально 2 мг.
При выраженных гемодинамических расстройствах проводится инфузионная терапия, объем которой определяется состоянием гемодинамики (изотонический раствор хлорида натрия до 1-1,5 л, плазмозаменители).
Все больные, перенесшие АШ (в том числе абортивную форму), должны быть госпитализированы. После купирования острой реакции необходимо в течение 2-х недель вести наблюдения за пациентами, поскольку возможно развитие поздних осложнений: аллергический миокардит, гломерулонефрит, кишечное кровотечение.
Поэтому в динамике исследуются следующие показатели: общий анализ крови и мочи, ЭКГ, кал на реакцию Грегерсена, мочевина, креатинин крови. Больные продолжают принимать пероральные глюкокортикостероиды 15-20 мг со снижением в течение недели до полной отмены, а также пероральные антигистаминные препараты.
Анафилактический шок
Это вазогенный шок, возникающий при действии аллергена на организм потерпевшего и проявляющийся гиперактивным ответом немедленного типа.
Анафилактическую реакцию способны вызвать медицинские препараты:
- сыворотки,
- антибиотики,
- препараты крови,
- местные анестетики (новокаин),
- средники для наркоза (тиопентал натрия, сомбревин, диазепам и др.),
- рентгеноконтрастные вещества,
- другие йодсодержащие соединения.
В быту аллергенами могут быть:
- определенная пища,
- химические вещества (дезинфекционные растворы, косметика, моющие средства),
- яды насекомых,
- шерсть животных и т.п.
Предпосылкой реакции является наличие в крови предварительно сенсибилизированного организма антител к этим веществам. В результате взаимодействия антител с антигенами выделяются биологически активные вещества (гистамин, брадикинин, медленно реагирующая субстанция анафилаксии и др.). Они вызывают резкое расширение артериол и отток крови в систему микроциркуляции, повышают проницаемость сосудистой стенки и способствуют выходу жидкой части крови в паравазальной ткани. Наступает катастрофическое уменьшение притока крови к сердцу и его выброса, падение артериального давления и остановка кровообращения (по типу «неэффективного сердца»).
При поступлении аллергена в организм в зависимости от скорости возникновения реакции различают следующие формы шока:
- молниеносная — шок развивается в течение 10 мин;
- немедленная — дошоковий период длится до 30-40 мин;.
- замедленная — шок проявляется через несколько часов.
Молниеносный шок может возникать без предвестников или с предвестниками. Частыми предвестниками есть ощущение жара, покраснение и зуд кожи, пульсация в голове, страх с дальнейшей потерей сознания. Немедленная и замедленная формы шока протекают всегда с предвестниками и проявляются различными вариантами клинического течения в дошоковом периоде:
• Кожный (зуд кожи, ее покраснение и крапивница).
• Церебральный (нестерпимая головная боль, тошнота, слепота, потеря сознания и судороги).
• Астмоидный (удушье, обусловленное отеком гортани, трахеи и бронхоспазмом).
• Коронарный (загрудинная боль, гипотензия).
• Брюшной (вздутие живота, боль в эпигастрии, тошнота, рвота).
При возникновении шока доминирует клиника падение артериального давления (коллапс), потери сознания и нарушения функции внешнего дыхания.
Для предупреждения заболевания в подавляющем большинстве случаев решающее значение имеет детальный сбор аллергологического анамнеза и соблюдение правил введения лекарств: с предварительным пробами на чувствительность (к антибиотикам, сывороток) и постепенным увеличением концентрации веществ (введение сыворотки по Безредко). В каждом отделении, медицинском учреждении должна быть наготове аптечка для оказания неотложной помощи при анафилактическом шоке.
Укомплектование аптечки:
- Раствор адреналина гидрохлорида 0,1% -1 мл (3 амп.)
- Одноразовая система — 2 шт. и шприцы одноразового использования по 2, 5, 10 мл (2-4 шт.).
- Изотонический раствор натрия хлорида 0,9% —400 мл (2 фл.)
- Полиглюкин 400 мл или стабизол (рефортан) — (1-2 фл.)
- Раствор дофамина 0,5% — 5 мл (4-6 амп.)
- Раствор преднизолона 30 мг (3-5 амп.).
- Раствор хлористого кальция 10% — 10 мл (2 амп.)
- Раствор эуфиллина 2,4% — 10 мл (2 амп.)
- Ручной портативный дыхательный аппарат.
- Венозный жгут.
- Антигистаминные средники р-р димедрола 1% — 1 мл (3-4 амп.), р-р пипольфена 2,5% — 2 мл (2-3 амп.).
Укладка при анафилактическом шоке
Для возможных случаев возникновения проблемы, всегда должна присутствовать специальная укладка. Это чемоданчик, в котором находятся все необходимые препараты.
Обычно это Адреналина гидрохлорид. Желательно чтобы он был 0,1%, 10 ампул. Обязательно положить в тревожный чемоданчик Атропина сульфат 0,1%, 10 ампул. Глюкоза 40% в размере 10 ампул. Сюда же входит Дигоксин 0,025%, 10 ампул. Димедрол 1% — 10 ампул.
Обязательно наличие Кальция хлорида 10% в размере 10 ампул. Кордиамин – 10 ампул. Лазикс, Мезатон – 10 ампул. Здесь же находится Натрия хлорид 0,9% 10 и 400 мл. Первый тип медикамента должен быть в ампулах, в общем количестве 10 штук. Второй тип – флакон или 2 флакона.
Другие заболевания из группы Болезни зубов и полости рта:
| Абразивный преканцерозный хейлит Манганотти |
| Абсцесс в области лица |
| Аденофлегмона |
| Адентия частичная или полная |
| Актинический и метеорологический хейлиты |
| Актиномикоз челюстно-лицевой области |
| Аллергические заболевания полости рта |
| Аллергические стоматиты |
| Альвеолит |
| Ангионевротический отек Квинке |
| Аномалии развития, прорезывания зубов, изменение их цвета |
| Аномалии размеров и формы зубов (макродентия и микродентия) |
| Артроз височно-нижнечелюстного сустава |
| Атопический хейлит |
| Болезнь Бехчета полости рта |
| Болезнь Боуэна |
| Бородавчатый предрак |
| ВИЧ-инфекция в полости рта |
| Влияние острых распираторных вирусных инфекций на полость рта |
| Воспаление пульпы зуба |
| Воспалительный инфильтрат |
| Вывихи нижней челюсти |
| Гальваноз |
| Гематогенный остеомиелит |
| Герпетиформный дерматит Дюринга |
| Герпетическая ангина |
| Гингивит |
| Гинеродонтия (Скученность. Персистентные молочные зубы) |
| Гиперестезия зубов |
| Гиперпластический остеомиелит |
| Гиповитаминозы полости рта |
| Гипоплазия |
| Гландулярный хейлит |
| Глубокое резцовое перекрытие, глубокий прикус, глубокий травмирующий прикус |
| Десквамативный глоссит |
| Дефекты верхней челюсти и неба |
| Дефекты и деформации губ и подбородочного отдела |
| Дефекты лица |
| Дефекты нижней челюсти |
| Диастема |
| Дистальный прикус (верхняя макрогнатия, прогнатия) |
| Заболевание пародонта |
| Заболевания твердых тканей зубов |
| Злокачественные опухоли вехней челюсти |
| Злокачественные опухоли нижней челюсти |
| Злокачественные опухоли слизистой оболочки и органов полости рта |
| Зубной налет |
| Зубные отложения |
| Изменения слизистой оболочки рта при диффузных болезнях соединительной ткани |
| Изменения слизистой оболочки рта при заболеваниях желудочнокишечного тракта |
| Изменения слизистой оболочки рта при заболеваниях кроветворной системы |
| Изменения слизистой оболочки рта при заболеваниях нервной системы |
| Изменения слизистой оболочки рта при сердечно-сосудистых заболеваниях |
| Изменения слизистой оболочки рта при эндокринных заболеваниях |
| Калькулезный сиалоаденит (слюннокаменная болезнь) |
| Кандидоз |
| Кандидоз полости рта |
| Кариес зубов |
| Кератоакантома губы и слизистой рта |
| Кислотный некроз зубов |
| Клиновидный дефект (истирание) |
| Кожный рог губы |
| Компьютерный некроз |
| Контактный аллергический хейлит |
| Красная волчанка |
| Красный плоский лишай |
| Лекарственная аллергия |
| Макрохейлит |
| Медикаментозные и токсические нарушения развития твердых тканей зуба |
| Мезиальный прикус (истинная и ложная прогения, прогеническое соотношение передних зубов) |
| Многоформная экссудативная эритема полости рта |
| Нарушение вкуса (dysgeusia) |
| Нарушение саливации (слюноотделение) |
| Некроз твердых тканей зубов |
| Ограниченный предраковый гиперкератоз красной каймы губ |
| Одонтогенный гайморит у детей |
| Опоясывающий герпес |
| Опухоли слюнных желез |
| Острый периостит |
| Острый гнойный (абсцедирующий) лимфаденит |
| Острый неспецифический сиалоаденит |
| Острый остемиелит |
| Острый остит |
| Острый серозный лимфаденит |
| Открытый прикус |
| Очагово-обусловленные заболевания полости рта |
| Пародонтит |
| Пародонтиты |
| Пародонтоз десен |
| Патологическая стираемость зубов |
| Пемфигоид (неакантолитическая пузырчатка) |
| Перекрестный прикус |
| Перикоронарит |
| Периодонтит |
| Пигментация зубов и налеты |
| Повреждения челюстно-лицевой области |
| Полная вторичная адентия |
| Предопухлевые состояния (предраки) |
| Простой (обычный) герпес |
| Пузырчатка истинная (акантолитическая) |
| Пульпит |
| Радиационный (постлучевой) некроз |
| Регионарные метастазы злокачественных опухолей челюстно-лицевой области |
| Ретенция |
| Рецидивирующий афтозный стоматит полости рта |
| Ромбовидный глоссит |
| Синдром Шегрена (синдром сухости) полости рта |
| Сифилис полости рта |
| Складчатый (скротальный, бороздчатый) язык |
| Стирание твердых тканей зуба |
| Токсикоаллергические поражения полости рта |
| Токсический стоматит при пользовании акриловыми протезами |
| Токсический стоматит при пользовании металлическими зубными протезами |
| Травматические повреждения зубов |
| Травматические поражения слизистой оболочки рта |
| Туберкулез полости рта |
| Туберкулез челюстно-лицевой области |
| Формирование неполноценного дентина |
| Формирование неполноценной эмали |
| Хронический остеомиелит |
| Хронический остит |
| Хронический неспецифический сиалоаденит |
| Хронический периостит |
| Хронический рецидивирующий герпес (herpes chronicus recidivans) |
| Частичная адентия (частичное отсутствие зубов) |
| Частичная вторичная адентия, осложненная феноменом Попова — Годона |
| Черный («волосатый») язык |
| Экзематозный хейлит |
| Экзогенные интоксикации полости рта |
| Эксфолиативный хейлит |
| Эндемический флюороз зубов |
| Эпидемический паротит у детей |
| Эрозия зубов |
| Язвенно-некротический стоматит Венсана |
| Ящур |
Причины анафилактического шока
Развитие АШ могут вызвать различные вещества, как правило, белковой или белково-полисахаридной природы, а также гаптены — низкомолекулярные соединения, приобретающие свою аллергенность после связывания самого гаптена или одного из его метаболитов с белками хозяина.
Время появления клинических признаков АШ зависит от способа введения аллергена в организм: при внутривенном введении реакция может развиться уже через 10-15 секунд, внутримышечном — через 1-2 минуты, пероральном — спустя 20-30 минут.
Наиболее частой причиной анафилактического шока являются лекарственные средства. Среди причин ЛАШ, по нашим наблюдениям, на первый план вышли НПВС, причем в 62% случаев причиной явился метамизол натрия. Второе и третье места занимают местные анестетики и антибиотики.
Наиболее часто ЛАШ вызывали амидные анестетики (64%). У каждого третьего пациента причиной ЛАШ явился новокаин. Следует отметить, что существуют перекрестные реакции между новокаином и другими местными анестетиками — эфирами парааминобензойной кислоты.
Не отмечено перекрестных реакций между вышеупомянутой группой местных анестетиков и амидными производными, а также между препаратами внутри группы амидных местных анестетиков
Обращает на себя внимание то, что ЛАШ развивался, в частности, после использования аппликаций с лидокаином у стоматолога, местного применения геля с лидокаином у косметолога
Среди антибактериальных препаратов как причины ЛАШ ведущее значение по-прежнему имеют β-лактамные антибиотики. По статистике, в среднем на 7,5 млн инъекций пенициллина приходится 1 случай анафилактического шока с летальным исходом. Наиболее часто ЛАШ вызывали природные и полусинтетические пенициллины (93% от ЛАШ на β-лактамные антибиотики) и реже цефалоспорины.
Следует иметь в виду, что более чем у 30% больных с аллергией на пенициллин выявляются перекрестные реакции с цефалоспоринами. ЛАШ развивался не только после внутримышечного и перорального применения антибиотиков, а также при использовании глазных капель с антибиотиками, проведении внутрикожной пробы с линкомицином.
Далее по значимости — нитрофурановые производные, вакцины и сыворотки (ПСС, КОКАВ и вакцина против гепатита В), плазмозаменители и ферменты.
Другие (20%): единичные случаи развития ЛАШ на но-шпу, бисептол, тиосульфат натрия, витамин В6, никотиновую кислоту, кордарон, афобазол и др. У каждого шестого пациента была очевидной роль лекарственного препарата в развитии ЛАШ, но установить причину не представлялось возможным вследствие того, что пациент принимал сразу два, три и более лекарственных средства.
Ранее проявления лекарственной аллергии наблюдались практически у каждого второго пациента с ЛАШ (46%)
Важно отметить, что при назначении лекарственных препаратов медицинские работники не всегда собирают аллергологический и фармакологический анамнезы, повторно назначают препараты, в том числе и комбинированные, которые ранее вызывали аллергическую реакцию в виде крапивницы, отека Квинке и даже анафилактического шока, у каждого третьего пациента с ЛАШ (32%)
Учитывая вышесказанное, следует подчеркнуть необходимость рационального использования препаратов, избегать полипрагмазии, помнить о взаимодействии различных фармакологических групп, тщательно собирать аллергологический и фармакологический анамнез врачами всех специальностей.
Ужаления перепончатокрылыми насекомыми являются второй после лекарственных препаратов причиной анафилактического шока.
АШ на ужаления перепончатокрылыми характеризуются более тяжелым течением, так как, как правило, развиваются в достаточном удалении от медицинских учреждений, а следовательно первая медицинская помощь оказывается в большинстве случаев несвоевременно. Причиной аллергических реакций является яд, попадающий в организм при ужалении. Наиболее часто АШ развивался на ужаления ос.
Пищевые продукты и пищевые добавки. Наиболее часто АШ связан с употреблением рыбы, ракообразных, орехов, молочных продуктов, яичного белка. Антигенность пищевых продуктов может снижаться в процессе кулинарной обработки.
В качестве причины АШ могут выступать семечки, халва, расторопша и другие продукты растительного происхождения, дающие перекрестные реакции у пациентов с поллинозом. Развитие АШ может спровоцировать употребление некоторых пищевых продуктов (сельдерей, креветки, яблоки, гречка, орехи, курица) после физической нагрузки.
Тяжелые анафилактические реакции может вызвать содержащийся в некоторых мясных консервах папаин, а также сульфиты (сульфит, бисульфит, метабисульфит калия и натрия).
Обзор
Анафилактический шок — это редкое, но смертельно опасное состояние, которое может развиться не только у аллергика, но и у любого другого человека. Хотя страдающие аллергией и бронхиальной астмой относятся в группу высокого риска. Непосредственной причиной является поступление в организм извне какого-то вещества, с которым ранее человек уже встречался. При этом нарушается работа сердца и сосудов, резко падает давление, человек начинает задыхаться и может погибнуть в течение нескольких минут от нехватки кислорода во всех органах и тканях. Иногда развитию шока предшествует короткий период «предвестников»: внезапный страх смерти, беспокойство, дрожь в теле, головная боль, шум в ушах и головокружение, онемение языка, губ, рук и ног, тяжесть в груди, осиплость голоса.
Симптомы анафилаксии могут развиваться в разной последовательности, обязательными являются: чувство нехватки воздуха и падение артериального давления, что сопровождается бледностью кожи, холодным потом, слабостью, а в тяжелых случаях — потерей сознания и комой. Помогают понять причину случившегося такие видимые проявления как: зудящая сыпь на коже в виде красных волдырей (крапивница), быстро нарастающий отек губ, шеи, лица, внезапное появление слезотечения, обильного насморка, влажного кашля, свистящего дыхания, которое слышно на расстоянии, тошноты и рвоты.
Главные отличительные признаки анафилактического шока:
- внезапное начало, симптомы нарастают «на глазах», типичный шок развивается в течение 2 минут — 2 часов;
- причиной является знакомый фактор, с которым человек уже сталкивался ранее.
Чаще всего, это пищевые продукты, пчелиный яд и лекарственные препараты. Аллергики обычно уже знают о тех ситуациях, которых нужно избегать. Но у здоровых людей анафилактический шок может развиваться при повторном контакте с веществами, которые раньше не вызывали дискомфорта.
Наиболее тяжелый шок развивается обычно при введении лекарственных веществ внутривенно: антибиотиков, препаратов для наркоза, анестезии, диагностических контрастов, вакцин, сывороток и прочих. Но если вы не практикуете самолечение капельницами или уколами на дому, то остаться без медпомощи в случае развития шока на лекарственные препараты вам не грозит.
Самыми частыми причинами бытовой анафилаксии, когда нужно самостоятельно действовать до приезда медиков, являются укусы насекомых (в большинстве случаев — пчел) и употребление пищевых продуктов (арахис, соя, лесные орехи, молоко, яйца, рыба, моллюски, сельдерей и др.).
Редкой причиной анафилактического шока является реакция на резкую смену температуры или физическую нагрузку. Особенно, если перед приступом человек съел чего-нибудь аллергенного или принял алкоголь. Представьте: лето, пляж, безоблачное небо и жаркое солнца. На берегу — пикник, шашлыки, фрукты и спиртное. После перекуса, человек с разбегу запрыгивает в холодную воду озера и… начинает задыхаться, теряет сознание. Механизм развития анафилактического шока на перепады температур, напоминает холодовую аллергию, но пока не до конца понятен.