Низкое расположение плаценты
Содержание:
- Старение плаценты на фоне влияний внешних факторов
- Плацента в ходе беременности: что важно знать
- Чем грозит низкое плацентарное расположение?
- Роль плаценты для ребенка
- Кровообращение плода
- Определение плаценты
- Плацента-арт или «отпечатки жизни»
- Развитие малыша при наличии плацентарных аномалий
- Трофобласт
- Про поддержку семей
- Патологоанатомические данные
- Тесты, позволяющие оценить функцию плаценты
- Лечение предлежания плаценты
- Плацента при доношенной беременности
- Что такое предлежания плаценты при беременности
Старение плаценты на фоне влияний внешних факторов
Вторичное уменьшение до этого нормально функционировавшей плаценты возможно в процессе развития беременности при влиянии неблагоприятных факторов, стимулирующих преждевременное созревание в комплексе с быстрым старением плаценты. Вредоносными факторами являются разные болезни матери или патологические процессы, сопровождающие осложненную беременность — наличие атеросклероза сосудов, поздних гестозов, развитие гипертензии, так как в подобной ситуации резко нарушается ток крови внутри самой плаценты и страдает ее питание, что влияет на развитие органа. Основной разницей в этих двух процессах является тот факт, что при вторичном уменьшении (или старении плаценты) можно проводить лечебные и профилактические мероприятия при помощи медикаментов, с целью улучшения питания и стимуляции роста плаценты, а на фоне изначально уменьшенного размера плаценты лечение просто не поможет.
Плацента в ходе беременности: что важно знать
К сожалению, плацента не всегда справляется со своими функциями на протяжении всей беременности. Причинами для этого могут быть:
Отслойка плаценты. Одно из наиболее опасных явлений, когда плацента, плотно сцепленная со стенкой матки, начинает в буквальном смысле «отваливаться» от нее. При масштабной отслойке плаценты ребенок может погибнуть в течение считанных минут, так что если к этому моменту ребенок уже жизнеспособен, врачи обычно прибегают к экстренному кесареву сечению.
Плацентарная недостаточность. Появляется при неудачном креплении плаценты в полости матки, нарушениях в ее структуре и размерах, что ухудшает снабжение ребенка жизненно необходимыми веществами.
Преждевременное старение плаценты – когда плацента развивается быстрее, чем ребенок и в конце беременности заканчивает функционировать раньше, чем малыш готов к родам.
Чем грозит низкое плацентарное расположение?
Данная патология считается опасной для жизни и здоровья как ребенка, так и его матери. К наибольшим рискам относятся:
- Выкидыш или преждевременные роды. Вероятность такого исхода обусловлена тем, что при плацентарной недостаточности матка испытывает более высокие нагрузки, чем при нормальной беременности. Любое физическое напряжение и даже психический стресс могут вызвать интенсивные маточные сокращения, изгоняющие плод наружу. Притом вероятность этого сохраняется на протяжении всего срока беременности.
- Предлежание плода. Если плацента сформировалась низко на раннем сроке беременности, то риск неправильного расположения плода повышается на 50%. Развиваясь в животе матери, будущий ребенок стремится занять такую позицию, чтобы его голова как можно меньше соприкасалась с чем-либо – включая «детское место». Поперечное или тазовое предлежание плода делает невозможными естественные роды и является патологическим состоянием, угрожающим и ему самому, и его матери.
- Гипоксия плода. При нижнем предлежании плаценты ухудшается кровоснабжение эмбриона питательными веществами и кислородом. Хроническая и острая гипоксия вызывает необратимые изменения в головном мозге ребенка, задержку его внутриутробного развития, а во время родов способна привести к его смерти.
- Маточные кровотечения. Это осложнение грозит женщине с плацентарной недостаточностью на всем протяжении беременности. Особенно этот риск велик на поздних сроках, когда плод становится достаточно крупным и сильнее давит на стенки матки, повышая вероятность отслойки плаценты от эндометрия. Несильные, но регулярные кровотечения провоцируют развитие у матери анемии, которая, в свою очередь, является одной из причин хронической эмбриональной гипоксии. При сильном отслоении плаценты возможно развитие обширного кровоизлияния с геморрагическим шоком, фатальным и для женщины, и для ее ребенка.
Все указанные осложнения делают предлежание плаценты опасной патологией. Поэтому при ее обнаружении женщина попадает в группу риска. В зависимости от вида патологии врачи разрабатывают специальную стратегию лечения, которая позволит сохранить жизнь как самой матери, так и ее ребенку.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Роль плаценты для ребенка
На протяжении беременности плацента должна в своем развитии пройти несколько последовательных стадий развития — формирование, рост, созревание и старение. В каждой из стадий плацентой решаются свои, конкретные задачи и выполняются определенные функции — питается ребенок, поддерживается здоровье матери. Сама по себе программа, отвечающая за состав и строение плаценты, имеется еще у сперматозоида и яйцеклетки, в виде записанного генетического кода развития. На момент имплантации оплодотворенной яйцеклетки в стенку матки в ней включается программа образования плаценты для жизнеобеспечения будущего ребенка. При этом отцовские гены в строении и работе плаценты на ранних этапах доминируют. Началом построения плаценты является срок со второй недели внутриутробного развития, или четвертая неделя от момента последних месячных, а местом образования будущей плаценты является область внедрения зародыша в стенку матки (процесс имплантации). На протяжении первых трех-шести недель внутриутробной жизни идет наиболее активное ее формирование — и эта стадия в беременности врачами иногда еще называется плацентацией. К сроку в двенадцать недель беременности плацента уже имеет дисковидную и типичную для нее форму, и постепенно начинает расти и созревать, затем она входит в период зрелости и к концу беременности начинает процесс своего старения. При этом на всех этапах своего развития плацента непрерывно работает, чтобы ребенок активно развивался и не страдал.
Кровообращение плода
Перед рождением плода кровь от плаценты, примерно на 80% насыщенная кислородом, возвращается к плоду через пуповинную вену. Основная масса этой крови проходит через венозный пролив в нижнюю полую вену, минуя печень. Небольшая часть крови поступает в синусоиды печени и смешивается с кровью воротной системы кровообращения.
Сфинктерный механизм в венозном протоке регулирует поступление пуповинной крови в синусоиды печени. Если при сокращениях матки венозный приток растет, этот сфинктер закрывается, что предотвращает перегрузки сердца плода.
После короткого пути через нижнюю полую вену, где плацентарная кровь смешивается с деоксигенованой кровью, возвращающейся из нижних конечностей таза и почек, она попадает в правое предсердие. Из правого предсердия кровь попадает в овальное отверстие благодаря действию клапана нижней полой вены, и основная масса крови переходит в левое предсердие. Небольшая часть крови остается в правом предсердии благодаря задержанию ее нижним краем вторичной перегородки — раздельным гребнем. Здесь эта кровь смешивается с десатурированной кровью, которая возвращается от головы и верхних конечностей через верхнюю полую вену.
Из левого предсердия кровь, которая смешивается с небольшим количеством десатурированной крови из легких, попадает в левый желудочек и восходящую аорту. Поскольку венечные и сонные артерии являются первыми ветвями восходящей аорты, миокард и мозг поставляются хорошо оксигенированной кровью. Десатурованная кровь из верхней полой вены через правый желудочек попадает в легочный ствол.
Вследствие того, что сопротивление в легочных сосудах во время внутриутробной жизни высокое, основная масса крови проходит непосредственно в артериальный проток и нисходящую аорту, где она смешивается с кровью с проксимальной аорты. Из нисходящей аорты кровь направляется к плаценте двумя пуповинной артериями. Насыщение крови кислородом в пупочных артериях составляет около 58%. На пути от плаценты в органы плода кровь в пуповинной вене постепенно теряет высокую насыщенность кислородом через смешивания с десатурированной кровью. Смешивание крови может происходить в нескольких местах:
1) в печени (слияние с кровью, возвращающейся из воротной системы);
2) в нижней полой вене (с кровью от нижних конечностей, таза и почек);
3) в правом предсердии (с кровью от головы верхних конечностей);
4) смешивание с кровью от легких;
5) смешивание в месте вхождения артериального протока в нисходящую аорту.
Изменения кровообращения плода при рождении вызываются прекращением плацентарного кровотока и началом дыхания. В это время артериальный (Боталов) проток закрывается благодаря мышечным сокращениям ее стенки и количество крови, проходящей через легкие, растет. Это приводит к увеличению давления в левом предсердии. В это время давление в правом предсердии уменьшается вследствие прекращения плацентарного кровотока. Тогда первичная перегородка накладывается на вторичную, и овальное отверстие закрывается функционально. В сосудистой системе плода после рождения происходят выраженные изменения:
1. Закрытие пупочных артерий благодаря мышечным сокращением их стенок, термическим и механическим раздражителям, изменениям в насыщении кислородом. Полная анатомическая облитерация может продолжаться 2-3 мес. Дистальные части пупочных артерий образуют медиальные пупочные связки, а проксимальные части остаются открытыми и образуют верхние пузыре артерии.
2. Закрытие пуповинной вены и венозного протока происходит сразу после закрытия пупочных артерий. Кровь из плаценты еще некоторое время после рождения может поступать к плоду. После облитерации пуповинная вена образует круглую связку печени в нижнем крае серповидной связки. Венозный пролив проходит от круглой связки к нижней полой вены, также облитерируется и формирует венозную связь.
3. Закрытие артериального протока вследствие сокращения мышечной стенки наступает почти сразу после рождения и регулируется брадикинином и веществом, которое высвобождается в легких во время начального вдохе. Полная анатомическая облитерация длится 1-3 мес. Облитерированный артериальный проток образует артериальную связку.
Определение плаценты
Плацента является орган который отвечает за питание и защиту плод во время беременности. Он уникален тем, что является временным органом; он растет вместе с плодом во время беременности, а затем удаляется вместе с плодом при рождении. Плаценту также иногда называют «последействием», так как она выводится через влагалище после родов.
Плацента выполняет множество функций для поддержки развития плода, в том числе способствует кровь поток, газообмен, удаление отходов и служение защитным барьером для плода от любых инфекций, которые мать испытывает во время беременности.
Плацента уникальна тем, что является органом, который возникает из ткань двух генетически отличных организмов; часть плаценты развивается из ткани маточной стенки матери, а другая часть развивается из собственной ткани плода. После бластоциста который развивается в плод, вступает в контакт со стенкой матки, бластоциста и материнская ткань растут вместе, образуя единый взаимодействующий орган, который связывает их вместе.
Млекопитающих, которые рожают живых, полностью развитых детенышей, а не откладывают яйца или несут недоразвитых потомков в мешочках, часто называют «плацентарными млекопитающими». Эволюция плаценты является одной из основных характеристик, общих для всех млекопитающих, за исключением сумчатых и млекопитающих, откладывающих яйца, таких как утконос.
Некоторые сумчатые – близкие родственники плацентарных млекопитающих, таких как кошки, собаки и люди – имеют примитивную плаценту, в которой кровеносные сосуды растут по всем защитным мембранам, окружающим эмбрион, Возможно, что известные нам плаценты произошли от похожих примитивных структур у общего предка сумчатых и плацентарных млекопитающих.
Беременность, при которой плацента не развивается должным образом, обычно выкидыш. Это может происходить либо из-за проблем с развитием маточной ткани матери, либо из-за проблем с развитием плацентарной ткани плода. Плоды, которые страдают от хромосомных проблем, могут быть неспособны сформировать надлежащую плаценту и могут выкидыш, чаще всего в первом триместре.
Многие животные и некоторые человеческие культуры практикуют поедание плаценты после ее доставки. Ученые разделились во мнении, является ли это хорошей идеей для людей. Некоторые говорят, что он может содержать ценные питательные вещества и даже гормональные компоненты, которые могут помочь матери после беременности; другие говорят, что эта практика может нести риск распространения инфекционных заболеваний, и что у людей не было доказано никаких преимуществ употребления плаценты.
Плацента-арт или «отпечатки жизни»
Малыш и плацента связаны все девять месяцев. И вот ребенок родился, пуповину перерезали и она, выполнив свою функцию, погибает. По правилам плаценту должны утилизировать, Но… снова вмешивается мода на «возврат к природе».
Что это значит?
Иначе, как поклонением плаценте, это не назовешь. Ее принимают в виде «молодильного» средства, закапывают и приходят с ней поговорить, считают ее ангелом-хранителем и делают из нее настойки.
А еще из плаценты делают подвески и принты. В интернет-сообществах (например, на Facebook) можно найти фотографии, которыми делятся «умельцы», сделавшие отпечатки своей плаценты на бумаге. Те, кто не может это сделать самостоятельно, обращаются к специалистам. В общем, на «плацентарных деревьях» многие уже довольно хорошо зарабатывают.
Вывод
Беременность и роды можно называть красивыми, но не стоит так буквально использовать «красоту», превращая бестелесный умирающий орган в объект самодельного творчества.
Плацента — уникальна, одноразова, независима и ценна. Без нее не родится ребенок. Она оберегает и охраняет плод, снабжая его кислородом и полезными веществами. Возможно, в этом и есть ее главное и единственное предназначение.
Пройдите тестТест: ты и твое здоровье
Пройди тест и узнай, насколько ценно для тебя твое здоровье.
Использованы фотоматериалы Shutterstock
Развитие малыша при наличии плацентарных аномалий
Если плацента первично маленькая, либо при вторичном уменьшении органа, опасной будет возможность развития фето-плацентарной недостаточности («фетос» — от латинского плод). В акушерстве так называют особенное патологическое состояние, в результате которого малыш в утробе испытывает нехватку поступления кислорода с глюкозой, необходимых для роста нутриентов. Последствиями такого дефицита питательных веществ может становиться процесс задержки внутриутробного развития будущего ребенка (состояние именуют ЗВУР). Эта ЗВУР проявляется в резком отставании плода от норм только относительно веса (гипотрофическая задержка развития), в массе и в росте (гипопластическая задержка развития), а также сочетанием задержек роста и массы с аномалиями в развитии малыша — это называют диспластическим видом ЗВУР
В сегодняшнее время такие диагнозы встречаются нередко, и важно пристально следить за течением беременности и старением плаценты.
Трофобласт
В начале второго месяца эмбриогенеза трофобласт имеет большое количество вторичных и третичных ворсинок, которые придают ему лучистый вид. Ворсинки погружены в мезодерму хорионической пластинки, а на периферии прикрепляются к материнской децидуальной оболочке с помощью внешнего слоя цитотрофобласта. Поверхность ворсинки покрыта синцитием, лежащим на одном слое клеток цитотрофобласта, покрывающего сердцевину ворсинки, образованную васкуляризированной мезодермой. Капиллярная система сердцевины стволовых ворсинок вступает в контакт с капиллярами хорионический пластинки и соединительной ножки, давая начало внезародышевой сосудистой системе.
В течение следующих месяцев от стволовых ворсинок отрастают многочисленные мелкие веточки в окружающие лакунарные и межворсинчатые пространства. Сначала эти ворсинки примитивные, но до начала четвертого месяца клетки цитотофобласта и некоторые соединительнотканные клетки исчезают. Таким образом, материнскую и плодовую сосудистую систему разграничивают только синцитий и эндотелиальная стенка кровеносных сосудов ворсинок хориона.
Синцитий может утончаться, и большие его сегменты с несколькими ядрами отрываются, попадают в межворсинчатые кровяные лакуны. Такие обломки — синцитиальные узлы — попадают в материнскую сосудистую систему и конечно дегенерируют, не оказывая никаких симптомов. Исчезновение клеток цитотрофобласта начинается от меньших ворсинок и переходит на большие. Хотя некоторые элементы цитотрофобласта остаются в больших ворсинках, они не участвуют в обмене веществ между материнской и плодовой системами кровообращения.
Про поддержку семей
«Главная задача сейчас — обеспечить рост реальных доходов граждан. И прежде всего государство должно предоставить прямую поддержку семьям с детьми».
«Поручаю правительству к 1 июля подготовить целостную программу по поддержке семей с детьми. Задача — свести к минимуму риск бедности для таких семей».
Сбережение
Фото: ИЗВЕСТИЯ/Константин Кокошкин
«Предлагаю провести еще одну единовременную выплату семьям, в которых растут дети школьного возраста, — по 10 тыс. рублей на всех школьников».
«Отдельно придется остановиться на теме взыскания алиментов. Эта процедура не должна унижать. Все вопросы надо решать удаленно и в интересах пострадавшей стороны. Мама с малышом на руках не должна ходить по инстанциям, обивать пороги и собирать справки. Государство обязано защитить права ребенка».
«Надо помочь женщинам, которые ждут ребенка и испытывают материальные трудности
Очень важно, чтобы будущая мама чувствовала поддержку государства, чтобы она сохранила ребенка. Предлагаю предусмотреть для женщин, вставших на учет в ранние сроки беременности и находящихся в трудной материальной ситуации, ежемесячную выплату в размере в среднем по стране 6350 рублей»
Патологоанатомические данные
Патологоанатомические данные указывают на важную роль в развитии П. п. воспалительных изменений децидуальной оболочки и разрастания соединительной ткани. Наряду с дистрофическими процессами в матке и плаценте обнаружены также сдвиги компенсаторного характера. Результатом отделения плаценты от стенки матки с разрывом межворсинчатых пространств, в к-рых циркулирует омывающая ворсины хориона материнская кровь, является кровотечение. Отслойка плаценты от стенки матки происходит иногда во время беременности вследствие растяжения нижнего маточного сегмента, входящего постепенно в состав плодовместилища. Развитию отслойки плаценты также способствуют сокращения матки, особенно в родах, когда каждая схватка сопровождается повышением внутриматочного давления, приводящим к выпячиванию плаценты и плодных оболочек в просвет внутреннего маточного зева. Стенки нижнего маточного сегмента и шейки матки в это время смещаются кверху за счет ретракции маточной мускулатуры, еще больше нарушая прикрепление плаценты к стенке матки. Клинически П. п. проявляется гл. обр. маточными кровотечениями (см.), которые обычно начинаются без видимых причин или в связи с физической нагрузкой, нервным перенапряжением. С. И. Павлова отмечала, что значительная часть женщин указывает на предшествовавшее кровотечению половое сношение. Наиболее часто кровотечение начинается в третьем триместре беременности. Чем ниже место прикрепления плаценты, тем раньше появляется кровотечение. У большинства женщин с неполным П. п. кровотечение начинается в родах, с полным — при беременности. Кровотечение может периодически прекращаться при уменьшении интенсивности маточных сокращений и благодаря достаточно выраженным процессам тромбообразования в месте отслойки плаценты. Остановке кровотечения в родах при частичном П. п. способствует излитие околоплодных вод и интенсивное сокращение матки: плацента при схватке опускается, а предлежащая часть плода прижимает отделившуюся часть плаценты к месту отслойки и оказывает т. о. тампонирующее действие. В случаях полного П. п. кровотечение обычно прогрессирует, вследствие чего возможно развитие анемии (см.), а при массивных кровопотерях — геморрагического шока (см.).
Наиболее опасные осложнения связаны с повторным кровотечением, к-рое может усугубить уже развившиеся анемию и шок. Источником такого кровотечения бывают разрывы шейки матки, к-рая разрыхлена и значительно васкуляризирована вследствие близости плаценты. В последовом и раннем послеродовом периодах кровотечения часто возникают также в связи с недостаточной сократительной способностью матки в области плацентарной площадки (см.), нарушением отслойки плаценты от стенки матки в результате патол, изменений и с меньшей толщиной децидуальной оболочки в нижних сегментах матки, вплоть до развития истинного приращения плаценты (см. Гипотонические кровотечения, Роды). П.п. способствует развитию эмболии околоплодными водами, к-рая сопровождается кровотечением в результате снижения коагуляционных свойств крови, острым фибринолизом (см.). Редко бывают случаи воздушной эмболии (см.), заканчивающиеся внезапной смертью женщины. Развитию септических осложнений в послеродовом периоде способствуют близость плацентарной площадки к влагалищу, усиленные процессы тромбообразования в этой области, частые влагалищные исследования и оперативные вмешательства, явления анемии у родильниц. Отслойка части плаценты от стенки матки, потеря крови у плода приводят к его гипоксии (см. Асфиксия плода и новорожденного). Характерным для П. п. является высокое расположение предлежащей головки плода над входом в таз, во многих случаях наблюдается тазовое предлежание или неправильное положение плода. По данным Е. В. Соколова, головное предлежание плода встречается в 66,17% случаев П. п., тазовое — в 8,15%, поперечное положение плода — в 13,82%, косое — в 11,86%.
Тесты, позволяющие оценить функцию плаценты
Плацента продуцирует прогестерон, хорионический гонадотропин человека и плацентарный лактоген человека; только последний гормон может дать информацию о благополучии плаценты. Если на сроке беременности более 30 нед при повторном определении его концентрация ниже 4 мкг/мл, это заставляет предположить нарушение плацентарной функции. Благополучие системы плод/плацента мониторируют путем измерения суточной экскреции общих эстрогенов или эстриола с мочой или же определения эстриола в плазме крови, поскольку прегненолон, синтезируемый плацентой, в последующем метаболизируется надпочечниками и печенью плода, а затем вновь плацентой для синтеза эстриола. Содержание эстрадиола в моче и в плазме будет низким, если мать страдает тяжелым поражением печени или внутрипеченочным холестазом или же принимает антибиотики; в случае нарушения у матери функций почек будет наблюдаться низкий уровень эстрадиола в моче и повышенный — в крови.
Лечение предлежания плаценты
Решающим фактором, определяющим тактику ведения беременности, является наличие или отсутствие кровотечения .
Особенности ведения беременности
Выбор метода лечения зависит от ряда обстоятельств :
- времени возникновения кровотечения (во время беременности, в родах) и его интенсивности;
- вида предлежания плаценты;
- срока беременности;
- состояния родовых путей (степень раскрытия шейки матки);
- положения и состояния плода;
- общего состояния беременной (роженицы);
- состояния гемостаза.
При отсутствии кровянистых выделений в первой половине беременности женщина может находиться под амбулаторным наблюдением. Необходимо соблюдать определённый режим: исключить физическую нагрузку, стрессовые ситуации, поездки, половую жизнь. Беременная должна чётко знать, что при появлении кровянистых выделений необходима срочная госпитализация в стационар .
Медицинское сопровождение беременных с предлежанием плаценты
При выявлении предлежания плаценты во второй половине беременности, особенно при полном предлежании, пациентка должна находиться в стационаре. Лечение в акушерском стационаре при сохранении удовлетворительного состояния беременной и плода направлено на продление срока беременности до 37-38 недель.
- Назначают строгий постельный режим, а также препараты, нормализующие сократительную деятельность матки (спазмолитики, β-адреномиметики, магния сульфат).
- Проводят лечение плодово-плацентарной недостаточности и анемии (препараты железа, поливитамины).
- По показаниям проводят переливание эритроцитной массы, свежезамороженной плазмы .
- Одновременно назначаются дезагреганты (препараты, препятствующие тромбообразованию), препараты, укрепляющие сосудистую стенку.
- Если нет уверенности в продлении срока беременности до 36 недель, то для профилактики развития синдрома дыхательных расстройств у ребёнка после родов беременным показано введение глюкокортикоидов (гормональных противовоспалительных средств).
Как рожать с предлежанием плаценты
В ряде случаев необходимо проведение экстренного кесарева сечения.
Показания к экстренным родам с помощью кесарева сечения (независимо от срока беременности):
- начавшееся кровотечение при полном предлежании плаценты;
- одномоментное массивное кровотечение, угрожающее жизни беременной, несмотря на срок беременности и состояние плода (плод нежизнеспособен или мертвый);
- повторяющиеся кровотечения;
- небольшие кровопотери в сочетании с анемией и снижением артериального давления .
Показания к плановому кесареву сечению:
- Полное предлежание плаценты является абсолютным показанием. В этом случае внутренний зев шейки матки полностью перекрыт плацентой, поэтому естественные роды невозможны. Кроме того, с началом родовой деятельности плацента будет прогрессивно отслаиваться, а кровотечение усиливаться. Такое состояние угрожает жизни роженицы и плода .
- Неполное предлежание плаценты, осложнённое сопутствующей патологией :
- неправильное положение плода (поперечное, тазовое, косое);
- узкий таз;
- рубец на матке;
- многоплодная беременность;
- выраженное многоводие;
- возраст первородящей и т. д.
Естественные роды при предлежании плаценты
Естественные роды через родовые пути с ранней амниотомией (вскрытием плодного пузыря) необходимо вести под постоянным мониторным контролем за состоянием плода и сократительной деятельностью матки (КТГ). Естественное родоразрешение возможно при неполном предлежании плаценты и благоприятных условиях:
- плод находится в головном предлежании;
- кровотечение отсутствует или остановилось после вскрытия плодного пузыря;
- отсутствует сопутствующая акушерская патология;
- шейка матки зрелая;
- родовая деятельность хорошая.
Однако чаще всего в случае предлежания плаценты акушеры выбирают оперативное родоразрешение. Кесарево сечение используется с частотой 70-80 % при данной патологии .
В раннем послеродовом периоде кровотечение также может возобновиться из-за нарушения процессов отделения плаценты, снижения сократительной способности матки и повреждения сосудистой сети шейки матки .
Секс и предлежание плаценты
Из-за риска кровотечения при предлежание плаценты рекомендуется физический и половой покой.
Плацента при доношенной беременности
В конце беременности плацента имеет дискообразную форму, диаметром 15-25 см, толщиной около 3 см, массой 500-600 г. Во время третьего периода родов она отрывается от стенки матки и примерно через 30 мин после рождения ребенка выталкивается из полости матки. Если рассмотреть плаценту после рождения, с материнской стороны можно различить 15-20 слегка выступающих участков — котиледонов, укрытых тонким слоем основной отпадноц оболочки. Борозды между котиледонами образованы децидуальными септами. Значительная часть децидуальной оболочки временно остается в матке и выталкивается с последующей маточным кровотечением.
Плодовая поверхность плаценты покрыта хорионической пластинкой. Многочисленные крупные артерии и вены (хорионические сосуды) сходятся к пупочному канатику. Хорион покрыт амнионом. Прикрепление пупочного канатика является преимущественно эксцентричным, может иметь место краевое и оболочечное прикрепления.
Изменения плаценты в конце беременности обусловлены уменьшением обмена между двумя системами кровообращения и включают:
1) увеличение количества фиброзной ткани в ворсинках;
2) утолщение базальных мембран в капиллярах плода;
3) облитерацию малых капилляров ворсинок;
4) откладывание фибриноида на поверхности ворсинок в зоне соединения и на хорионической пластинке. Усиленное образование фибриноида может вызвать инфаркты лакун и котиледонов плаценты (котиледон приобретает белый цвет).
Клинические корреляции
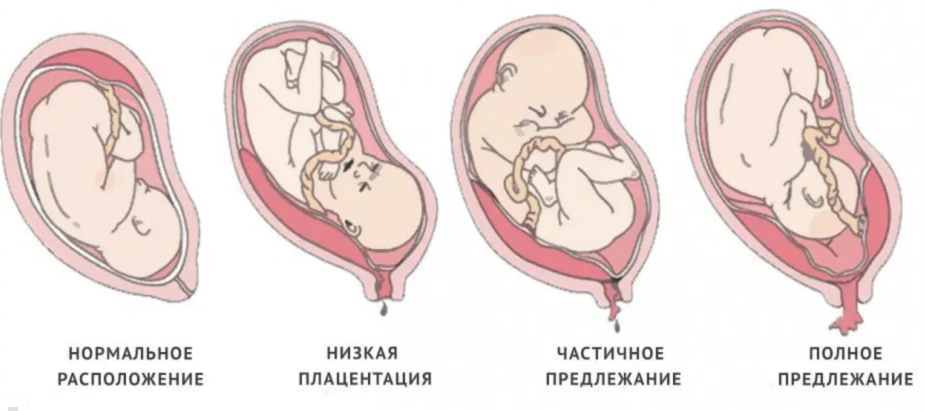
Аномалии плаценты. В норме плацента имплантируется на передней или задней стенке матки. Под предлежанием плаценты понимают ее аномальную имплантацию над внутренним зевом шейки матки:
1) полное предлежание плаценты — плацента полностью перекрывает внутренний зев;
2) частичное предлежание плаценты — плацента частично перекрывает внутренний зев;
3) краевое предлежание плаценты — край плаценты достигает края внутреннего зева;
4) низкое прикрепление плаценты (низкая плацентация) — плацента размещается в нижнем маточном сегменте, но не достигает края внутреннего зева.
Аномалии прикрепления плаценты включают следующие состояния: приросшая плацента — патологическая инвазия плаценты в поверхностный слой миометрия с полным или частичной отсутствием базальной децидуальной оболочки; вросшая плацента — патологическая инвазия плаценты во всю толщу миометрия; проросшая плацента — патологическая инвазия плаценты со сквозным проникновением в миометрий и периметрий, иногда с проникновением в близлежащие структуры.
Приросшая плацента приводит к невозможности отделения плаценты от стенки матки при рождении плода, что может привести к массивному кровотечению, шоку и смерти матери. Другие аномалии плаценты включают более редкие состояния:
1) валоподобная плацента — оболочки удваиваются позади ее края, образуя плотное кольцо вокруг периферии плаценты;
2) плацента в форме покрывала;
3) резервная плацента — дополнительная доля плаценты, которая имплантируется на некотором расстоянии от остальной плаценты;
4) предлежание сосудов пупочного канатика — оболочечное прикрепление пупочного канатика, когда сосуды плода проходят над внутренним зевом.
Что такое предлежания плаценты при беременности
При беременности без отклонений плацента расположена по дну либо телу матки, по передней (иногда задней) стенке и переходит на боковые стенки. Среди патологических предлежаний плаценты часто встречается низкое предлежание плаценты, при таком предлежании плацента находится в 6 мм от внутреннего маточного зева.
Диагностируют такое отклонение чаще в первом триместре беременности при плановом УЗИ. К счастью, данное предлежание плаценты может быть не постоянным, а к концу беременности перейдет в физиологически нормальное предлежание плаценты.
Предлежание плаценты обусловлено вытягиванием и растяжением тканей матки, часто такой процесс называют «миграцией». При росте плода, ткани, расположенные в нижних отделах матки, растягиваются и перемещаются к верху. Вместе сними подтягивается плацента, что и приводит расположение плаценты в норму.
Выделяют еще неполное предлежание плаценты (лат. placenta praevia partialis), которое включает в себя несколько видов. Одним из видов неполного предлежания плаценты является краевое предлежание плаценты.
При данном предлежании плаценты отверстие матки на одну треть заслонено плацентарной тканью, а нижний край плаценты размещён на одном уроне с краем внутреннего зева.
Характерным признаком данного предлежания плаценты являются частые маточные кровопотери, а определяется оно при помощи ультразвуковой диагностики. Беременные женщины, имеющие такую патологию, обязательно должны быть под тщательным медицинским наблюдением и симптоматическим лечением. Пациенткам с неполным предлежанием плаценты показан приём железосодержащих препаратов, так как частые кровопотери могут привести к анемии и снижении уровня гемоглобина в крови.
Самое опасное прелдежание плаценты — это полное предлежание плаценты (placenta praevia totalis), такое предлежание плаценты является серьезной угрозой для родов. При полном предлежании плаценты происходит локальное закрытие внутреннего зева, во время влагалищного исследования всюду видна ткань плаценты, оболочки плода не пальпируются. Если при этом центр плаценты расположен над уровнем зева, такое предлежание плаценты определяется как центральное. На 38-й неделе, при центральном предлежании плаценты всегда проводится Кесарево сечение. Полное предлежание плаценты встречается примерно у 20-30% беременных, а частичное у 70-80% из количества всех диагностированных предлежаний плаценты.
Полное предлежание плаценты — прямое показание к госпитализации. Беременной должно быть обеспеченно круглосуточное наблюдение и осмотр.
Степень тяжести предлежания плаценты чаще всего определяют с помощью УЗИ.







