Экг: норма для здорового человека
Содержание:
- Деятельность сердца
- Из чего состоит электрокардиограмма
- Как подготовиться к ЭХО сердца
- Электрокардиограмма (ЭКГ)
- Интервал QT
- ВЭМ. Принцип методики
- Расшифровка
- Реципрокная депрессия сегмента ST
- Типы ИБС, определяемые на ЭКГ
- Особенности
- Отведения ЭКГ
- Строение и функции сердца
- Лейкоцитарная формула
- Почему ЭКГ позволяет судить о состоянии сердца
- ЧСС плода по неделям
- Инфаркт миокарда задней стенки
- Что такое отведения ЭКГ
- Зубцы РТ
- Заключение
Деятельность сердца
Разумеется, всем известно, что сердце — это своеобразный мотор организма, который «качает» кровь. Именно его равномерные, цикличные сокращения обеспечивают полноценное кровоснабжение органов.
Сердечная мышца обладает свойствами, учитывая которые, проводят кардиографию и анализируют показатели. Сердце человека способно:
- к самопроизвольной выработке импульсов, которые вызывают его возбуждение;
- активизироваться под управлением импульсов;
- провести импульсы от точки их появления до места сокращения;
- сокращаться и расслабляться под воздействием импульсов;
- не утрачивать форму в момент мышечного расслабления;
- циклично, постоянно функционировать.
Совокупность этих проявлений отражается на кардиограмме.
Из чего состоит электрокардиограмма
Исследование ЭКГ состоит из следующих показателей:
- Зубец Р. Отвечает за сокращения левого и правого предсердий.
- Интервал P-Q (R) — расстояние между зубцом R и QRS-комплексом (начало зубца Q или R). Показывает длительность прохождения импульса через желудочки, пучок Гиса и атриовентрикулярный узел обратно к желудочкам.
- QRSТ-комплекс — равен систоле (момент мышечного сокращения) желудочков. Волна возбуждения распространяется с разным интервалом в различных направлениях, образуя зубцы Q, R, S.
- Зубец Q. Показывает начало распространение импульса по межжелудочковой перегородке.
- Зубец S. Отражает окончание распределения возбуждения через межжелудочковую перегородку.
- Зубец R. Соответствует раздаче импульса по правому и левому миокарду желудочков.
- Сегмент (R) ST. Это путь импульса от конечной точки зубца S (при его отсутствии — зубца R) к началу Т.
- Зубец Т. Показывает процесс реполяризации миокарда желудочков (подъем желудочного комплекса в сегменте ST).
В видео рассмотрены основные элементы, из которых состоит электрокардиограмма. Взято с канала «MEDFORS».
Как подготовиться к ЭХО сердца
Никакой специальной подготовки процедура не требует. Однако для более точных результатов следует соблюсти некоторые правила:
- избегать больших физических нагрузок за 2-3 суток до проведения эхокардиографии;
- исключить курение и алкоголь за 3 дня до процедуры;
- при проведении исследования через пищевод за 4 часа не кушать;
- не следует принимать перед процедурой сердечные лекарства;
- нельзя волноваться, говорить по пустякам во время проведения исследования;
- нельзя в день обследования пить кофе, крепкий чай;
- выполнять рекомендации врача в ходе обследования.
Вся процедура занимает 15-20 минут. Далее врач проводит расшифровку результатов и выдает диагноз в письменном виде.
Рекомендуется также подготовить все имеющиеся медицинские заключения о проведенных ранее обследованиях. Чтобы на основе этих данных врач мог увидеть течение болезни или процесс выздоровления в динамике.
Полезная информация по теме:
- Диагностика кардиологических заболеваний
- Консультация кардиолога
- Кардиология — наука о заболеваниях срдца
- Осмотр кардиолога
- Детский кардиолог
- Лечение кардиологических заболеваний
- Прием кардиолога
- Профилактика кардиологических заболеваний
- Платный кардиолог
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
Электрокардиограмма (ЭКГ)
Электрокардиограмма (ЭКГ) – запись электрической активности сердца. Обследование проводится с помощью специального аппарата – электрокардиографа, электроды которого накладываются на обе руки в области запястий, обе ноги в области щиколоток и на грудную клетку (часто – с помощью специальных клейких пластинок). Положение – лежа на спине на кушетке. Проведение электрокардиограммы абсолютно безболезненное и занимает около 5 минут, в течение которых аппарат производит запись.
С помощью ЭКГ можно оценить ритм сердца, выявить гипертрофию (утолщение) стенок сердца, зарегистрировать нарушения ритма и проводимости сердца, ишемические изменения (возникающие при недостаточном поступлении кислорода и питательных веществ к сердечной мышце). Однако выявить изменения на обычной ЭКГ покоя можно только в том случае, если они есть в момент записи ЭКГ. Например, если у вас приступы неровного сердцебиения (аритмии), то зафиксировать их удается, только сняв ЭКГ в момент приступа. Если у вас стенокардия, отклонения от нормы регистрируются в момент болевого приступа, а в стабильном состоянии (когда болей нет) ЭКГ может оказаться нормальной. ЭКГ имеет большое значение при диагностике острого инфаркта миокарда. Если вы уже перенесли инфаркт, рубцовые изменения на ЭКГ будут регистрироваться всю вашу жизнь.
Очень важно сохранять записи ЭКГ, которые вам отдали на руки. Если у вас произойдет приступ стенокардии, врачу будет очень важно сравнить изменения на ЭКГ в момент приступа с теми, которые регистрировались ранее
Таким образом, ЭКГ покоя малоинформативна в диагностике стенокардии, но может предоставить вашему врачу важные данные о состоянии вашего сердца.
Интервал QT
Данный интервал соответствует электросистоле желудочков. Он включает время деполяризации и реполяризации желудочков. Продолжительность интервала может меняться в зависимости от возраста, пола и частоты сердцебиения. Измеряется от начала QRS до окончания зубца Т. В норме у здорового человека продолжительность QT комплекса составляет от 0,35 до 0,44 сек.
Удлинение QT бывает первичным (идиопатическим) или вторичным, в таком случае его удлинение сочетается с нарушениями ритма сердца, пароксизмальными расстройствами сознания. Встречается при приеме определенных препаратов, метаболических нарушениях (гиперкальциемия, гипомагниемия, расстройствах функции печени). Также проявляется при болезнях миокарда (инфарктах, миокардитах), при тяжелой недостаточности кровообращения. Встречается при церебральных тромбозах, субарахноидальных кровоизлияниях, дисфункциях автономной нервной системы (при операциях на шейных ганглиях), при пролапсе митрального клапана.
Укорочение QT встречается при гиперкальциемии и гиперкалиемии.
ВЭМ. Принцип методики
Как известно, физическая нагрузка вызывает увеличение частоты сердечных сокращений, а значит, сердцу требуется больше кислорода и питательных веществ.
Если у пациента имеются проблемы с коронарными артериями (сосудами сердечной мышцы), пороки сердца (врожденные или приобретенные), рубцы после инфарктов и другие изменения, сердце не справляется с нагрузкой, возникает ишемия (или кислородное голодание) сердечной мышцы. Это явление сразу же отражается в данных велоэргометрии: регистрируется характер нагрузки и время появления начальных признаков кислородного голодания (ишемии).
Визуально аппарат, используемый при тестировании, напоминает велотренажер. Помимо записи электрокардиограммы, в процессе «тренировки» идет непрерывная регистрация показателей частоты сокращений сердца и артериального давления (ЭКГ, ЧСС, АД).
Врач, проводящий велоэргометрию, следит также за дыханием и общим состоянием пациента. При очевидных признаках непереносимости процедуры, а также при чрезмерном увеличении ЧСС, тестирование останавливают.
Записанные в ходе велоэргометрии показания полезны не только для диагностики заболеваний сердца. ВЭМ-проба помогает, например, определить готовность человека к спортивным занятиям или иной, требующей выносливости, активной деятельности.
Данное исследование необходимо проводить всем, кто занимается спортом.
Аналогом этого тестирования является нагрузочный тредмил-тест.
Проведение тредмил-теста осуществляется на беговой дорожке с постоянно возрастающим наклоном. Не всем пациентам нравится этот вид нагрузочной пробы — больше всего процедура тредмил-теста напоминает постоянный и неуклонный подъем в гору.
Расшифровка
А теперь пройдемся по каждому из этих показателей и разберем, что они значат.
HGB — hemoglobin — Гемоглобин
Гемоглобин — это белок, который переносит по организму кислород и доставляет его в нужные ткани. Если его не хватает — клетки начинают голодать и развивается целая цепочка симптомов: слабость, утомляемость, головокружение, выпадение волос и ломкость ногтей, заеды в уголках губ и другие. Это симптомы анемии.
В молекулу гемоглобина входит железо, а еще в его формировании большую роль играют витамин В12 и фолиевая кислота. Если их не хватает — в организме нарушается синтез гемоглобина и развивается анемия.
Есть еще наследственные формы анемии, но они случаются гораздо реже и заслуживают отдельного разбора.
В норме гемоглобин составляет 120−160 г/л для женщин и 130-170 г/л для мужчин. Нужно понимать, что в каждом конкретном случае нормы зависят от лаборатирии. Поэтому смотреть нужно на референсные значения той лаборатории, в которой вы сдавали анализ.
Повышенные цифры гемоглобина чаще всего случаются из-за сгущения крови, если человек излишне потеет во время жары, или принимает мочегонные. Еще повышенным гемоглобин может быть у скалолазов и людей, которые часто бывают в горах — это компенсаторная реакция на недостаток кислорода. Еще гемоглобин может повышаться из-за заболеваний дыхательной системы — когда легкие плохо работают и организму все время не хватает кислорода. В каждом конкретном случае нужно разбираться отдельно.
Снижение гемоглобина — признак анемии. Следующим шагом нужно разбираться какой.
RBC — red blood cells — Эритроциты
Эритроциты — это красные клетки крови, которые транспортируют гемоглобин и отвечают за обменные процессы тканей и органов. Именно гемоглобин, а точнее — его железо, красит эти клетки в красный.
Нормы для мужчин — 4,2-5,6*10*9/литр. Для женщин — 4-5*10*9/литр. Которые опять-таки зависят от лаборатории.
Повышаться эритроциты могут из-за потери жидкости с потом, рвотой, поносом, когда сгущается кровь. Еще есть заболевание под названием эритремия — редкое заболевание костного мозга, когда вырабатывается слишком много эритроцитов.
Снижении показателей обычно является признаком анемии, чаще железодефицитной, реже — другой.
MCV— mean corpuscular volume — Средний объем эритроцитов
Норма — 80-95 для мужчин и 80-100 для женщин.
Объем эритроцитов уменьшается при железодефицитной анемии. А повышается — при В12 дефицитной, при гепатитах, снижении функции щитовидной железы.
HTC — hematocrit — Гематокрит
Это процентное соотношение форменных элементов крови к ее общему объему. Показатель помогает врачу дифференцировать, с чем связана анемия: потерей эритроцитов, что говорит о заболевании, или с избыточным разжижением крови.
PLT – platelets — тромбоциты
Это элементы крови, ответственные за формирование тромботического сгустка при кровотечениях. Превышение нормальных значений может свидетельствовать о физическом перенапряжении, анемии, воспалительных процессах, а может говорить о более серьезных проблемах в организме, среди которых онкологические заболевания и болезни крови.
Снижение уровня тромбоцитов в последние годы часто свидетельствует о постоянном приеме антиагрегантов (например, ацетилсалициловой кислоты) с целью профилактики инфаркта миокарда и ишемического инсульта головного мозга.
А значительное их снижение может быть признаком гематологических заболеваний крови, вплоть до лейкозов. У молодых людей — признаками тромбоцитопенической пурпуры и других заболеваний крови. Так же может появляться на фоне приема противоопухолевых и цитостатических препаратов, гипофункции щитовидной железы.
WВС — white blood cells – лейкоциты
Это основные защитники нашего организма, представители клеточного звена иммунитета. Повышение общего количества лейкоцитов чаще всего свидетельствует о наличии воспалительного процесса, преимущественно бактериальной природы. Также может оказаться признаком так называемого физиологического лейкоцитоза (под воздействием боли, холода, физической нагрузки, стресса, во время менструации, загара).
Нормы у мужчин и женщин обычно колеблются от 4,5 до 11,0*10*9/литр.
Снижение лейкоцитов – признак подавления иммунитета. Причиной чаще всего являются перенесенные вирусные инфекции, прием некоторых лекарств (в том числе нестероидных противовоспалительных и сульфаниламидов), похудение. Гораздо реже — иммунодефициты и лейкозы.
Реципрокная депрессия сегмента ST
Депрессия сегмента ST в отведениях, противоположных пораженной области, иначе называемая реципрокной, является высоко чувствительным индикатором ОИМ. Патогенез реципрокных изменений остается неизвестным. Реципрокные изменения обладают высокой чувствительностью и положительной прогностической ценностью до 90% и наблюдаются примерно в 70% нижних и до 30% инфарктов с поражение передней стенки ЛЖ, хотя, конечно, их отсутствие не исключает диагноз ОИМ . Как правило, депрессия сегмента ST носит горизонтальный или косонисходящий характер
Наличие реципрокных изменений особенно важно, когда имеются сомнения относительно клинического значения регистрируемого подъема сегмента ST. Особо отметим, что реципрокные изменения могут быть единственным признаком ОИМ на фоне еще неочевидного подъема сегмента ST
Подобные ситуации нередко встречаются в случаях инфарктов миокарда с поражением нижней стенки. Присутствие выраженной депрессии сегмента ST в прекардиальных отведениях на фоне нормальной ЧСС или брадикардии у пациента с ишемическим болевым приступом настоятельно требует исключения ОИМ.
Типы ИБС, определяемые на ЭКГ
Существует несколько типов ИБС, которым соответствуют определенные изменения на ЭКГ:
Субэндокардиальная ишемия, возникающая со стороны эндокарда – внутренней оболочки сердца. Характеризуется изменениями зубца Т, который может превышать свой максимальный размер в 0,5 мм. Иногда он может практически сравниваться по величине с зубцом R – самым высоким на кардиограмме, хотя в норме должен составлять примерно 1/4 – 1/8 его высоты.
Субэпикардиальная ишемия возникает с наружной стороны сердца, ближе к его внешней оболочке – эпикарду. Характерный признак такого нарушения – отрицательный зубец Т в основных отведениях, который в норме должен быть положительным.
При трансмуральной ишемии, захватывающей всю толщу миокарда также обнаруживается отрицательный зубец Т. Однако он более глубокий, чем при субэпикардиальном повреждении.
При более глубоких повреждениях миокарда наблюдаются другие изменения на ЭКГ:
- При выраженном ишемическом повреждении тканей в области эндокарда – внутреннего слоя сердца наблюдается депрессия сегмента ST, который опускается на всех основных отведениях.
- При повреждении тканей в области наружной части сердца – перикарда — сегмент ST будет приподнят.
- Для глубокого трансмурального повреждения, захватывающего всю толщину сердечной ткани, характерен следующий за зубцом R полукруглый сегмент ST, имеющий характерный вид “кошачьей спинки”.
- При повреждениях, захватывающих большую зону миокарда, может обнаруживаться сразу несколько признаков ишемии. Например, наблюдается отрицательный зубец Т в сочетании с изменениями на участке ST.
Особенности
ЭКГ синусовый ритм что это? Синусовый ритм, обнаруженный на ЭКГ, говорит о хорошей деятельности сердечной мышцы, при котором патологии отсутствуют. Данный ритм характеризует колебания, возникающие от импульсов в определенном узле и расходящиеся по предсердию и по желудочку. В результате чего происходит сжатие сердечной мышцы. Чтобы обследование показало верный результат, пациент не должен волноваться, ему нужно пребывать в спокойном состоянии.
Что значит синусовый ритм ЭКГ. В случае если врач отмечает на расшифровке, что присутствует синусовый ритм, то имеется в виду, что пики Р проявляют себя на однородной основе, пульс 60 – 80 ударов в минуту, расстояния между Р-Р и R-R аналогичные. Значит, синусовый центр должен обладать водителем биения сердца. Соответствие признаков проверяется следующим образом:
- Возвышения Р равны по своей высоте;
- Перед комплексом QRS обязательное наличие пройм Р;
- Расстояние PQ остается стабильным;
- Выемка Р на втором отведении положительна.
Отведения ЭКГ
Во время записи фиксируются 12 отведений, которые помогают оценить электрические потенциалы всех отделов сердца. В настоящее время запись ЭКГ может проводиться не только в медицинских учреждениях, где манипуляцию выполняет медсестра. С помощью специальных приборов размером с сотовый телефон ЭКГ может регистрироваться самим пациентом (как дома, так и в любом месте нахождения) и через телефон передаваться в специальные центры (теле-ЭКГ), где эту запись принимают на компьютер в виде обычной 12-канальной ЭКГ. Расшифровка и оценка ЭКГ проводится врачом (кардиолог, врач функциональной диагностики, терапевт).
В Красноярском крае с помощью современной технологии теле-ЭКГ можно записать электрокардиограмму во многих аптеках, и через несколько минут получить на руки результат. При неотложных ситуациях врач передает рекомендации и инструкции к действию.
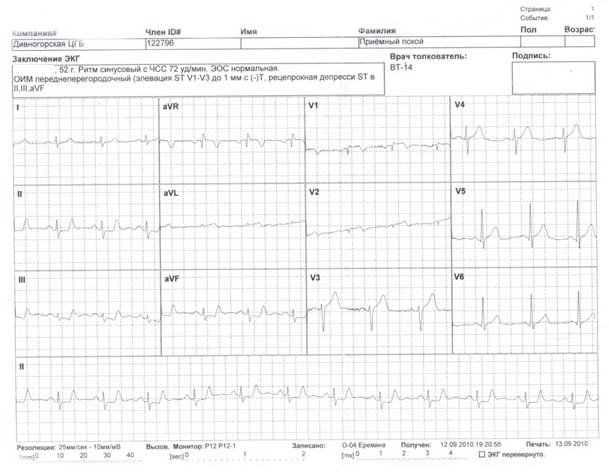
ЭКГ, переданная по телефону в Центр (http://www.cardioagent.ru), помогла диагностировать у мужчины инфаркт.
Автор статьи кардиолог Веселкова Н.С.
Строение и функции сердца
Чтобы понять принцип расшифровки ЭКГ, нужно разобраться в его проводящей системе, руководящей процессом сердцебиения.
Сердце расположено с левой стороны грудной клетки, в положении легкого отклонения влево. Состоит оно из 4 камер – левого предсердия, левого желудочка, правого предсердия и правого желудочка, разделенных межпредсердными и межжелудочковыми перегородками.
Сердце работает согласно определенному ритму. Его деятельность состоит из сокращений сердечных мышц – систол и их расслаблений — диастол. Желудочки и предсердия сокращаются попеременно, что позволяет подавать кровь в сосуды.
Всем этим процессом руководит специальная система называемая проводящей. Благодаря ей сердце на сердце работает, как часы. В ее состав входят:
- Синусовый (синоатриальный) узел Кейт-Флака (Киса-Флека), расположенный в правом предсердии возле места впадения полых вен. Этот узел рождает волну возбуждения, вызывающую сердечные сокращения. Именно отсюда происходит координация работы предсердий и желудочков.
- Межпредсердный пучок, передающий с возбуждение с правого предсердия левому.
- Межузловые тракты, соединяющие между собой Синусовый и атриовентрикулярный узлы.
- Атриовентрикулярный узел (АВ-узел), расположенный внизу правого предсердия возле межпредсердной перегородки.
- Пучок Гиса находящийся в межжелудочковой перегородке и имеющий две ножки. Правая уходит в сторону правого предсердия, а левая делится на 2 части – переднюю и заднюю ветви. Ножки делятся не мелкие волокна Пуркинье охватывающие мышцы сердца и передающие им нервные импульсы.
Проводящая система сердца
Вся эта система в норме должна работать очень слаженно, задавая сердечный ритм. Именно он регистрируется при снятии кардиограммы.
Лейкоцитарная формула
NEU — нейтрофилы
Самый большой пул лейкоцитов, составляющий от 50 до 75% всей лейкоцитарной популяции. Это основное звено клеточного иммунитета. Сами нейтрофилы делятся на палочкоядерные (юные формы) и сегментоядерные (зрелые). Повышение уровня нейтрофилов за счёт юных форм называют сдвигом лейкоцитарной формулы влево и характерно для острой бактериальной инфекции. Снижение — может быть признаком вирусной инфекции, а значительное снижение — признаком заболеваний крови.
LYM — лимфоциты
Второй после нейтрофилов пул лейкоцитов. Принято считать, что во время острой бактериальной инфекции число лимфоцитов снижается, а при вирусной инфекции и после неё – повышается.
Значительное снижение лимфоцитов может наблюдаться при ВИЧ-инфекции, при лейкозах, иммунодефицитах. Но это случается крайне редко и как правило сопровождается выраженными симптомами.
EOS — эозинофилы
Редкие представители лейкоцитов. Повышение их количества встречается при аллергических реакциях, в том числе лекарственной аллергии, также является характерным признаком глистной инвазии.
BAS — базофилы
Самая малочисленная популяция лейкоцитов. Их повышение может говорить об аллергии, паразитарном заболевании, хронических инфекциях, воспалительных и онкологических заболеваниях. Иногда временное повышение базофилов не удается объяснить.
MON — моноциты
Самые крупные представители лейкоцитов. Это макрофаги, пожирающие бактерии. Повышение значений чаще всего говорит о наличии инфекции — бактериальной, вирусной, грибковой, протозойной. А также о периоде восстановления после них и о специфических инфекциях — сифилисе, туберкулезе. Кроме того может быть признаком системных заболеваниях — ревматоидный артрит и другие.
Почему ЭКГ позволяет судить о состоянии сердца
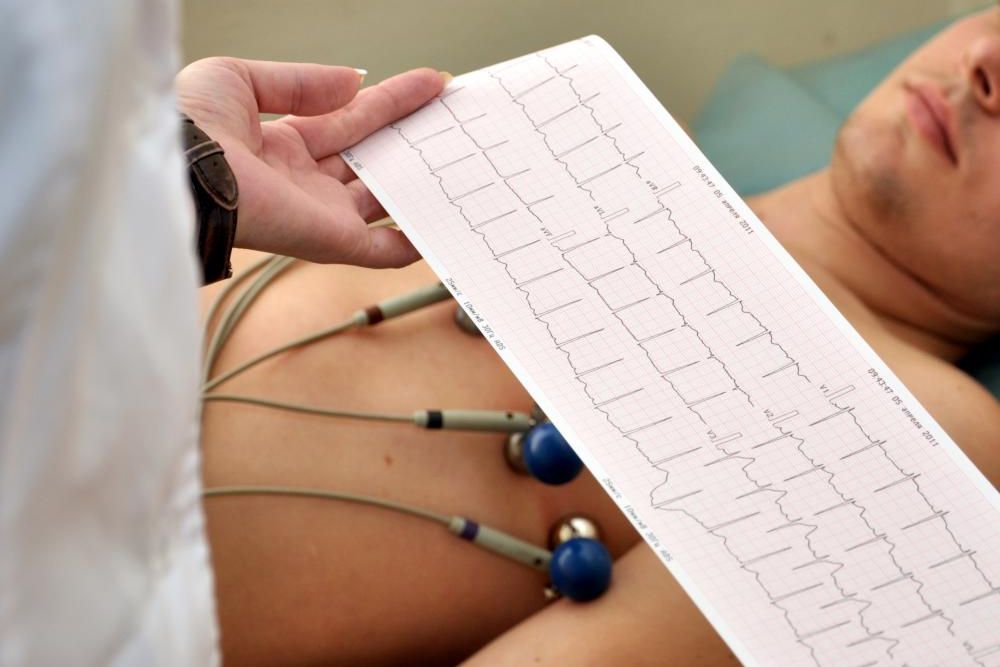
Человеческое сердце – это, по сути, насос, обеспечивающий движение крови. Для этого сердечная мышца то сокращается, то расслабляется. Частота сокращения сердца образует сердечный ритм. Здоровое сердце сокращается через одинаковые промежутки времени, причем продолжительность этого промежутка также должна укладываться в норму, которая зависит от возраста. Нормальная частота пульса в покое обычно лежит в диапазоне от 60 до 100 ударов в минуту. У детей младше 12 лет нормальными будут более высокие показатели (так, например, в возрасте до 1 года среднее значение – 130 ударов в минуту). С возрастом пульс замедляется: у людей преклонного возраста нормальным является пульс 60-65 ударов в минуту.
Сокращение сердечной мышцы регулируется электрическими импульсами, вырабатываемыми в самом сердце. Основная роль принадлежит группе клеток, образующих так называемый синусовый узел, находящийся в правом предсердии. Именно он генерирует импульсы, которые в норме задают сокращение сердца. При этом биоэлектрический механизм сердца устроен таким образом, что мышцы предсердий сокращаются практически одновременно, проталкивая кровь в желудочки сердца, а мышцы желудочков сокращаются тоже единовременно, но с опозданием относительно предсердий примерно в одну десятую секунды. Это время необходимо для того, чтобы желудочки наполнились кровью. Любое нарушение этого сложного и выверенного механизма генерации и распространения электрических импульсов приводит к нарушениям работы сердца, проявляющихся в виде симптомов сердечных заболеваний. И наоборот, патология сердца сказывается на точности работы биоэлектрического механизма . Поэтому при возникновении симптомов сердечных заболеваний, прежде всего, делается ЭКГ.
ЧСС плода по неделям
Зарождение новой жизни – великое таинство. Сегодня в распоряжении медиков есть аппараты, позволяющие «заглянуть» во внутриутробный мир, и все же мы пока не знаем всех тонкостей развития будущего человека, а о состоянии малыша можем судить, в основном, только по частоте сердечных сокращений (ЧСС). Будущие мамы с тревогой и трепетом прислушиваются к себе, с замиранием сердца ожидают результатов УЗИ или КТГ – все ли хорошо с крохой? Протоколы исследований, как правило, содержат разные значения: сердце ребенка постоянно развивается, поэтому нормы ЧСС плода по неделям могут существенно различаться.
ЧСС плода в первом триместре
Сердце эмбриона формируется на 4-5 неделе беременности. А уже на 6 неделе сердцебиение плода можно «услышать» с помощью трансвагинального датчика УЗИ. В этот период само сердце и нервная система малыша еще незрелы, поэтому в первом триместре существуют нормы сердцебиения плода по неделям. позволяющие врачу отслеживать развитие и состояние ребенка. Значения ЧСС плода по неделям приведены в следующей таблице:
Срок беременности, нед.
Частота сердечных сокращений, уд./мин.
5 (начало сердечной деятельности)
Обратите внимание, что с 5 по 8 неделю включительно приведены нормы ЧСС у детей в начале и в конце недели (нарастание сердечного ритма), а с 9 недели беременности – средние показатели ЧСС и их допустимые отклонения. Например, сердцебиение плода в 7 недель составит 126 ударов в минуту в начале недели и 149 ударов в минуту – в конце
А в 13 недель сердцебиение плода, в среднем, должно составлять 159 ударов в минуту, нормальными будут считаться показатели от 147 до 171 удара в минуту.
ЧСС плода во втором и третьем триместре
Считается, что с 12-14 недели беременности и до родов сердце ребенка в норме должно совершать 140-160 ударов в минуту. Это значит, что сердцебиение плода в 17 недель, в 22 недели, на 30 и даже на 40 неделе должно оставаться примерно одинаковым. Отклонения в ту или иную сторону свидетельствуют о неблагополучии малыша. При учащенном (тахикардия) или уреженном (брадикардия) сердцебиении врач, в первую очередь, заподозрит внутриутробную гипоксию плода. Тахикардия свидетельствует о легком кислородном голодании малыша, которое появляется в результате долгого пребывания мамы в душной комнате или без движения. Брадикардия говорит о тяжелой гипоксии, наступившей в результате фетоплацентарной недостаточности. В этом случае необходимо серьезное лечение, а иногда и экстренное родоразрешение с помощью кесарева сечения (если длительная терапия не дает результата и состояние плода стабильно ухудшается).
В 32 недели беременности и позже ЧСС плода можно определить с помощью кардиотокографии (КТГ). Наряду с сердечной деятельностью ребенка КТГ регистрирует сокращения матки и двигательную активность малыша
На поздних сроках беременности этот метод исследования позволяет следить за состоянием ребенка, что особенно важно для беременных, страдающих фетоплацентарной недостаточностью
Существуют и другие причины нарушения сердечного ритма плода: заболевания беременной, ее эмоциональное или нервное перевозбуждение, физическая активность (например, гимнастика или ходьба). Кроме того, ЧСС ребенка зависит от его двигательной активности: в периоды бодрствования и шевелений сердцебиение учащается, а во время сна маленькое сердечко бьется реже. Эти факторы должны учитываться при исследовании сердечной деятельности плода.
КТР плода – копчико-теменной размер ребеночка в утробе. Когда положено измерять этот показатель для его большей информативности? О чем говорят результаты этого измерения? Можно ли с помощью КТР определить полный рост малыша? – Читайте ответы в нашей статье.
Двенадцать недель беременности – надеемся, что вы приняли решение сохранить ребеночка, и значит, вам будет интересно узнать о том, как стучит его сердечко, как выглядят его будущие ручки и ножки, каковы его размеры. Все это можно увидеть на УЗИ, а прочитать об этом можно здесь.
Метод кардиотокографии (КТГ) позволяет получить достоверную и объемную информацию о работе сердца плода в материнской утробе. Но мамочка хочет также знать – не вредно ли для ребенка прохождение этого исследования, о чем говорят его данные и как расшифровываются результаты.
БПР плода – еще один важный показатель, рассказывающий о размере малыша в утробе. Чем важен этот показатель, что он расскажет акушеру-гинекологу о ребеночке, как измеряют бипариетальный размер и каковы его нормы на разных сроках беременности расскажет наша статья.
Инфаркт миокарда задней стенки
Задняя нисходящая коронарная артерии (ЗНКА), кровоснабжающая задне-базальные отделы, может быть ветвью ПКА (в 85-90% случаев) либо ветвью ОА (12), что определяет правый или левый тип коронарного кровообращения
Диагноз ОИМ с поражением задне-базальных отделов часто затруднен при использовании ЭКГ в 12 стандартных отведениях, тогда как раннее выявление коронарного тромбоза очень важно с точки зрения назначения тромболитической терапии
Изменения на ЭКГ при ОИМ задне-базальных отделов косвенным образом проявляются в передних прекардиальных отведениях. Отведения V1-V3 регистрируют потенциалы не только передней, но и противоположной (задней) стенки, и изменения кровоснабжения в этой области находят отражения в этих отведениях. Как правило, наблюдается увеличение зубцов R, которые становятся более широкими и доминирующими, а также депрессия сегмента ST и высоко амплитудные зубцы T, указывающие на заднюю стенку . Использование отведений V7-V9, регистрирующих потенциалы задне-базальных отделов, покажет подъем сегмента ST у пациентов с ОИМ.
Эти дополнительные отведения обеспечивают ценную информацию и помогают в идентификации пациентов, которые могут извлечь пользу от срочной инвазивной терапии. В любом случае регистрация депрессии сегмента ST в отведениях V1-V2 должна служить поводом к исключению ОИМ задне-базальных отделов ЛЖ. В рубцовую стадию на перенесенный инфаркт миокарда задне-базальных отделов будут указывать отношения R/S > 1 в отведении V2 и RV2 > RV6, регистрируемые на фоне горизонтального положении электрической оси сердца .
Инфаркт боковой стенки. Поражение в проксимальной области огибающей артерии часто связано с боковым инфарктом и изменениями в отведениях I, aVL, V5-V6. Нередко ОИМ может проявлять себя изменениями, возникающими изолированно в отведении aVL. В таких случаях принято диагностировать ОИМ с поражением высоких боковых отделов ЛЖ .
Что такое отведения ЭКГ
Эти понятия тесно связаны с проведением процедуры. Во время ЭКГ с помощью аппарата электрокардиографа регистрируется разность электрических потенциалов, сопровождающая работу сердца. Данные записываются в виде кривой – кардиограммы.
Для этого на тело пациента крепятся электроды. Всего при проведении процедуры используется 10 таких устройств, но для каждого из отведений используется только часть из них.
Существует два типа электродов:
- 4 основных, прикрепляемых к конечностям, один и которых – заземление,
- 6 грудных, устанавливаемых на разные участки грудной клетки
С помощью этих электродов снимается 12 отведений ЭКГ:
- Стандартные I, II, III.
- Усиленные от конечностей – aVR, аVF, аVL.
- Грудные V1- V6.
Отведения ЭКГ
Стандартные и усиленные отведения от конечностей
| Отведение | Тип | Место прикрепление электродов | |
| I | Стандартное | Правая рука и левая рука | |
| II | Стандартное | Правая рука, левая нога | |
| III | Стандартное | Левая нога и левая рука | |
| aVR | Усиленное от конечностей | Усиленное отведение от правой руки | Правая рука, левая рука и нога |
| aVL | Усиленное от конечностей | Усиленное отведение от левой руки | Левая рука, правая нога и правая рука |
| aVF | Усиленное от конечностей | Усиленное отведение от левой ноги | Левая нога, правая рука и правая нога |
Грудные отведения
| Грудные электроды | Расположение |
| V1 и V2 | В четвертом межреберье на расстоянии сантиметра от правого и левого края грудины |
| V4 | Возле средне-ключичной линии. |
| V3 | Посредине между V2 и V4 |
| V5 | Возле подмышечной линии в пятом межреберье |
| V6 | В пятом межреберье по средней подмышечной линии |
Грудные электроды соединяются со «сцепкой» из трёх других, крепящихся к левой руке, правой руке и правой ноге.
Все 12 отведений, фиксируются на специальной ленте, на которую нанесены клеточки для последующей расшифровки данных.
Каждое отведение отвечает за определенный участок сердца. По изменениям на них можно определить, как работает та или иная область сердца и где именно находится патологический очаг.
| Отведение | Область сердца |
| I | Передняя стенка |
| II | Передняя и задняя стенки |
| III | Задняя стенка |
| aVR | Правая боковая стенка |
| aVL | Левая переднебоковая стенка |
| aVF | Задне-нижняя стенка |
| V1-2 | Правый желудочек |
| V3 | Межжелудочковая перегородка |
| V4 | Верхняя часть (верхушка) |
| V5 | Передне-боковая стенка левого желудочка |
| V6 | Боковая стенка левого желудочка |
Продолжение статьи
- Текст 1. Расшифровка ЭКГ: как правильно расшифровать кардиограмму. Датчики, отведения ЭКГ.
- Текст 2. Основные элементы ЭКГ: что содержит график кардиограммы
- Текст 3. Расшифровка ЭКГ: наиболее важные показатели кардиограммы с примерами нарушений
- Текст 4. Изменения на кардиограмме при гипертрофических процессах в миокарде
- Текст 5. Изменения в кардиограмме при ишемической болезни сердца (ИБС) и инфаркте миокарда
- Текст 6. Изменения на ЭКГ при сердечных блокадах
Зубцы РТ
Зубец Р фиксируется в начале сердечного сокращения при возбуждении предсердий, вызванном работой синусового узла. Сначала возбуждается левое предсердие, а затем – правое. Поскольку это процесс происходит волнообразно, постепенно захватывая мышцы этой области сердца, образующийся зубец похож на волну. Различные патологии предсердий обязательно сказываются на состоянии этого участка кардиограммы.
Зубец Т при нарушениях может сглаживаться, увеличиваться, приобретать треугольную форму или даже переворачиваться относительно средней линии кардиограммы.
Затем возбуждение переходит к атриовентрикулярному узлу, расположенному в середине сердца. Отличительная черта этой области – способность задерживать проходящий сигнал. Из-за резкого снижения скорости прохождения импульса на кардиограмме в этот период появляется как ровный участок, следующий за зубцом Р.
Отклонение от прямой линии в этой зоне указывает на нарушение прохождения импульса по атриовентрикулярному узлу (АВ-узлу).
Заключение
В современную эру бурного развития новых технологий, несмотря на почти вековую историю применения ЭКГ в диагностике ОИМ , эта методика является надежным методом диагностики, доступным для всех без исключения учреждений здравоохранения.
Литература
1. Сыркин А.Л. Инфаркт миокарда. Москва. МИА. 1998.
2. де Луна А.Б. Руководство по клинической ЭКГ. М. «Медицина». 1993.
3. Костюк Ф.Ф. Инфаркт миокарда. Красноярск, 1993.
4. Edhouse J., Brady W.J., Morris F. ABC of clinical electrocardiography. Acute myocardial infarction. Part I. Clinical review. BMJ, 2002; 324:831-834.
5. Zimetbaum P. J., Josephson M.E. Use of the Electrocardiogram in Acute Myocardial Infarction.N Engl J Med, 2003; 348: 933-940.
6. Zimetbaum P., Krishnan S., Gold A., et al. Usefulness of ST – segment elevation in lead III exceeding that of lead II for identifying the location of the totally occluded coronary artery in inferior wall myocardial infarction. Am J Cardiol, 1998; 81: 918-919.
7. Herz I., Assali A.R., Adler Y., et al. New electrocardiographic criteria for predicting either the right or left circumflex artery as the culprit coronary artery in inferior wall acute myocardial infarction. Am J Cardiol, 1997; 80: 1343-1345.
8. Engelen D.J., Gorgels A.P., Cheriex E.C., et al. Value of the electrocardiogram in localizing the occlusion site in the left anterior descending coronary artery in acute anterior myocardial infarction. J Am Coll Cardiol, 1999; 34: 389-395.
9. Antman Е.М., et al. ACC/AHA Guidelines for the Management of Patients With ST-Elevation Myocardial Infarction – Executive Summary. Circulation, 2004; 110: 588-636.
10. The Joint European Society of Cardiology/American College of Cardiology Committee. Myocardial infarction redefined – a consensus document of the joint European Society of Cardiology/American College of Cardiology committee for the redefinition of myocardial infarction. Eur Heart J, 2000; 21: 150-13.
11. MaischВ., et al. Guidelines on the Diagnosis and Management of Pericardial Diseases Executive Summary. The Task Force on the Diagnosis and Management of Pericardial Diseases of the European Society of Cardiology. Eur Heart J, 2004; 25(7): 587-610.
12. Mill M.R., Wilcox B.R., Anderson R.H. Surgical Anatomy of the Heart. Cardiac Surgery in the Adult. New York: McGraw-Hill, 2003: 3152.
13. Johanson P., Jernberg Т., Gunnarsson G., et al.Prognostic value of ST-segment resolution – when and what to measure. Eur Heart J, 2003; 24(4): 337-345.
14. Belder M.A. Acute myocardial infarction: failed thrombolysis. Heart, 2001;85: 104-112.
15. Martin T.N., Dargie Н. Silent right ventricular myocardial infarction: the Q wave never lies. Heart, 2004; 90: 1002.
По материалам журнала «Первая краевая»
Читайте на эту тему: