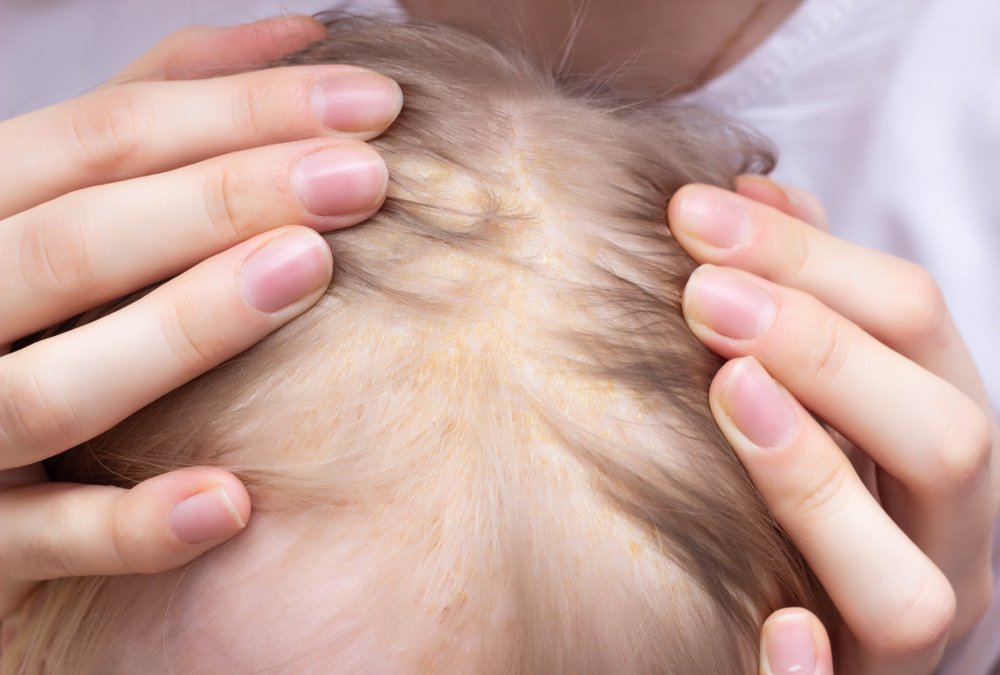
Младенческое «цветение» или акне новорожденных: неприятно, но безвредно!
Содержание:
- Симптомы и признаки
- Причины высыпаний
- Диагностика и причины лекарственной аллергии
- Высыпания на коже при гинекологических проблемах
- Что такое родничок и зачем он нужен?
- Развитие акне как следствие эндокринных нарушений
- «Взрослое» акне
- Почему развивается заболевание
- Инфекционные патологии
- Инфекционная сыпь: характерные черты и отличие от аллергических высыпаний
- Сыпь при инфекционных заболеваниях
- Детский гормональный фон
- Заключение
Симптомы и признаки
Первые признаки можно заметить с первых дней крохи. Самый пик проявления припадает на 5-7 день. Выглядит гормональная сыпь у грудничка по-разному. В основном это пятна красного цвета с белой головкой по центру. Прыщики могут иметь желтоватый или белесый оттенок, еле возвышаясь над кожным покровом. Высыпания локализуются в основном на лбу, носу, подбородке, на ушах, в области грудной клетки, но в более сложных случаях могут быть на спине и других частях тела. Комедоны закрытого типа бывают немногочисленные, проявляясь в виде отдельных образований. Возможно их слияние в небольшие пятна. Важный момент состоит в отсутствии зуда и болевых ощущений. Гормональная сыпь у новорожденных сопровождается рядом характерных признаков:
- набухание молочных желез у мальчиков и девочек;
- отечность области мошонки у мальчиков;
- вульвовагинит или кровянистые выделения у девочек.
Когда следует обратиться к врачу
Гормональная сыпь не причисляется к разряду болезней. По своей сути она безопасна. Пройти может за несколько дней, но не во всех случаях. Бывает, что требуется 1,5-2 и даже 6 месяцев для полного очищения кожи от папул. В зависимости от состояния здоровья высыпания могут мигрировать и периодически обостряться. Как быстро и когда проходит гормональная сыпь у грудничков – это зависит от оперативности самовыведения эстрогенов из организма. Насторожить родителей должны отличающиеся внешние признаки трехнедельной сыпи, а также затяжной период излечения. Максимум до 1 года гормональный фон ребенка должен прийти в норму, а все проявления сойти на нет. Обратиться к педиатру или дерматологу в АО «Медицина» (клиника академика Ройтберга) в ЦАО необходимо, если сроки выздоровления превышены. Сыпь при гормональном сбое у детей старше года приравнивается уже к патологическим состояниям.
Как отличить от аллергии
У детей аллергия бывает контактной и пищевой. Определить их можно по локализации и времени проявления. Контактная аллергия возникает на коже только в тех местах, где был контакт с раздражителем. Примером может быть подгузник. В местах контакта с его материалами по ножкам, в складках, на ягодицах, пояснице появляются высыпания без четких границ. Пятна красного цвета могут сливаться в обширные площади поражения. Для аллергии характерно также чувство зуда и соответственно беспокойство ребенка. К этому могут присоединиться насморк, конъюнктивит, капризность и др. Пищевая аллергия возникает в течение суток после употребления аллергенного продукта. Проявляется в виде шершавых пятен на щеках, напоминая нездоровый румянец. Гормональная сыпь у ребенка подобных проявлений не имеет.
Как отличить от инфекции
Корь, розеола, ветряная оспа, краснуха, скарлатина – болезни, которыми лучше переболеть именно в детстве. Для каждой из них характерно определенное расположение высыпаний в сопровождении специфических симптомов. Гормональная угревая сыпь не имеет с этими заболеваниями ничего общего. Она протекает без изменения температуры тела, смены аппетита и режима сна. Инфекция охватывает большую площадь кожного покрова, может локализоваться в разных местах одновременно. Для инфекционных высыпаний характерно следующее:
- четкие границы поражений;
- сыпь не имеет вид закрытых комедонов (мелких жировиков);
- наблюдается присоединение температуры и плохое самочувствие.
Причины высыпаний
Причин, на самом деле, может быть большое количество. К примеру, иногда высыпания возникают вследствие механического воздействия, когда используется тесная или неудобная обувь. В результате, ноги краснеют и натираются. Иногда высыпание появляется после депиляции.
Может появиться сыпь после того, как укусит насекомое. В результате, человек чувствует зуд и начинает сильно расчесывать ранку. Таким образом, может занестись какая-нибудь инфекция. Когда кусают клещи, вполне может появиться геморрагическое высыпание.
Еще одной нередкой причиной может быть грибок. Например, микоз обозначает высыпание на стопах из-за паразитических грибков. Начало подобной болезни связано с возникновением водянистой сыпи и некоторых трещин, возникающих среди пальцев ног. Потом кожные частицы начинают шелушиться и возникают даже гнойные язвочки там, где сначала были пузырьки.
Если речь идет о чесотке, сыпь сопровождается сильным зудом. Так бывает из-за того, что чесоточный клещ передвигается под кожным покровом. Когда имеется лишай, тоже могут появляться пузырьки.
Когда сыпь вызывается аллергическими реакциями, нередко это связано с применением косметических средств или же определенных моющих препаратов, оказывающих аллергенное действие. Реакции могут быть вызваны шерстью, например. Зуд возникает из-за пылевых клещей и постельных клопов. Часто встречается пищевая аллергия, вызванная цитрусами, шоколадом, молочными продуктами и так далее.
Наконец, не следует забывать о крапивнице, как возможной причине появлении высыпаний. В таком случае сыпь может возникать и затем появляться. Впоследствии высыпания становятся волдырями – практически такими же, какие могут возникать, если человек обжигается крапивой.
Врачи немалое внимание уделяют наследственным причинам возникновения сыпи. Это может быть экзема, к примеру
При ней обычно возникают пузырьки, внутри которых содержится жидкость. Потом они начинают лопаться и заменять сухими корочками.
Во время сахарного диабета может быть кожный зуд вместе с сыпью на ногах. Если восстановить и стабилизировать нормальные показатели сахара в крови, высыпания, как правило, исчезают.
Часто встречающиеся симптомы и манипуляции в дерматологии:
- Высыпания на коже
- Вызов дерматолога на дом
- Зуд в уретре
- Кожный зуд
- Кожная сыпь
- Профилактика случайных половых связей
- Новообразования кожи
- Пиодермия
- Розовый лишай
- Стрептодермия
- Чесотка
- Шелушение кожи
- Грибковые инфекции
- Кожная инфекция
- Гной на коже
- Пузыри на коже
- Папилломы на крайней плоти
- Венерические болезни
- Строение кожи
Диагностика и причины лекарственной аллергии
Диагностика начинается с определения конкретного препарата, провоцирующего развитие аллергии. В некоторых случаях это очевидно, и бывает достаточно сбора анамнеза. Иногда потребуется провести ряд аллергопроб. В любом случае диагностика не занимает много времени.
Чтобы помочь врачу с постановкой диагноза, стоит подготовить ответы на такие вопросы: какие препараты пациент принимал до развития аллергии, были ли ранее подобные эпизоды, какие лекарства пациент принимает давно, а какие — назначены недавно
Важно точно описать симптомы и зафиксировать их длительность
Причины лекарственной аллергии простые и понятые — развитие патологического ответа на вещество, входящее в состав медикамента.
Высыпания на коже при гинекологических проблемах
Состояние детородных органов у женщины тесно зависят от гормонального фона. Многие заболевания (миома матки, киста яичника, эндометриоз) вызываются гормональным дисбалансом, в частности, соотношением андрогенов (мужских половых гормонов)и женских половых гормонов, о чём прежде всего просигнализирует специфическая сыпь на коже. Андрогены, в частности, тестостерон и ДГТ (дигидротестостерон), производятся у женщин надпочечниками и яичками. Клетки, выстилающие сальные железы кожи, имеют рецепторы андрогенов. При повышении количества гормонов рецепторы реагируют, и кожа выделяет больше сала, создавая питательную базу для бактерий. Причём ДГТ начинает производиться надпочечниками ещё до начала полового созревания, поэтому у подростков, особенно у девушек, высыпания наблюдаются уже лет с 10-12.
При поликистозе яичников у женщины падает количество женских гормонов эстрогена и прогестерона и резко возрастает уровень андрогенов. У женщины вместе с нарушением менструального цикла появляются сильные “подростковые” угри на лице и груди. В паху, подмышках и вокруг шеи заметно потемнение кожи. Также женщина отмечает повышенную волосатость ног, рук, над губой. Всё это связано с гормональным дисбалансом.
Повышение уровня женских гормонов также сказывается на состоянии кожи. Помимо прыщей на лице и теле, переизбыток эстрогена делает кожу вялой и тусклой. Она словно теряет тонус. Также отмечается снижение уровня сахара в крови и увеличение количества тромбоцитов.
Повышение прогестерона также не проходит бесследно. Кожа имеет прогестероновые рецепторы, которые реагируют на рост гормона увеличением выработки кожного сала вплоть до появления жирной себореи. Волосяная часть головы покрывается корочками, на лице и теле появляются розовые пятна, кожа на которых шелушится и отслаивается. У подростков лицо покрывается буграми, которые при надавливании выделяют жидкий сальный секрет.
У младенцев также бывает гормональная сыпь, которая может сильно напугать молодую маму. Это так называемый неонатальный цефалический пустулёз. Возникает он оттого, что малыш начинает жить отдельно от тела матери, и для него это серьёзный гормональный шок. Секреция сальных желез увеличивается, протоки закупориваются, что создаёт благоприятные условия для деятельности микробов.
Также организм новорождённого избавляется от гормонов, которые ему поставляла мама в период беременности. Помимо высыпаний на коже, у девочек набухает грудь, наблюдаются выделения из влагалища. У мальчиков отекает мошонка и пенис. Все эти симптомы проходят сами собой спустя несколько дней. Маме нужно следить, чтобы малыш не потел, чтобы на коже не размножались бактерии.
Что такое родничок и зачем он нужен?
Родничком называется то место на головке ребенка, где кости черепа не плотно срастаются между собой и образовывается соединительная ткань. Зачем же нужен родничок у детей, и почему строение головы у деток не такое, как у взрослых? Ответы на самом деле очень просты. Ведь природа все отлично продумала, чтобы ребенок проходил поэтапные изменения в животике мамы и родился нормальным и полноценным. Когда происходит образование костей черепа новорожденного, то процессы остеогенеза, еще не совершенны. Поэтому косточки по своей структуре мягонькие и податливые. В местах соединения костей должны быть швы из плотной костной ткани, которые у деток представлены родничком. Это объясняется тем, что во время родов, при прохождении всех плоскостей таза головка выполняет наиболее важную функцию и регулирует процесс прохождения ребенка по родовым путям. Поэтому нагрузка и давление на кости черепа максимальная. Роднички позволяют костям черепа свободно двигаться по родовым путям, косточки могут находить одна на другую, что значительно уменьшает давление и нагрузку на сам головной мозг. Поэтому если бы не было у ребенка родничков, то процесс родов был бы очень осложнен.
Сколько же родничков у ребенка?
Он расположен между лобной костью и двумя теменными, поэтому имеет неправильную форму ромба. Если говорить об общем количестве родничков у ребенка, то их шесть. Один передний или большой, один задний и по два боковых с каждой стороны. Задний родничок расположен между затылочной костью и двумя теменными. Боковые роднички расположены на одном уровне – первый между теменной, височной и клиновидной костью, а второй между теменной, височной и затылочной. Но боковые роднички должны быть закрыты у доношенного ребенка, тогда как передний в норме открыт после рождения ребёнка и в первый год его жизни. Иногда у доношенного ребенка может быть и открыт задний родничок, но чаще он закрыт. Размеры родничков у детей отличаются. Самый большой родничок – это передний и он около 25 миллиметров в длину и ширину. Далее идет маленький или задний, которые меньше 10 миллиметров. Боковые роднички наиболее меленькие и составляют не больше пяти миллиметров. Чтобы контролировать состояние ребенка и скорость зарастания этих родничков, нужно знать, как измерить родничок у ребенка. Эта процедура каждый раз проводится доктором при осмотре ребенка и результат всегда записывается в карту развития новорожденного. Это позволяет следить за динамикой закрытия родничка. Но измерить может и мама в домашних условиях и для этого не требуется специальных навыков или инструментов. Большой родничок имеет форму ромба, поэтому измерение происходит не от угла к углу, а от стороны ромба к другой стороне. То есть для измерения нужно в проекции большого родничка положить три пальчика мамы правой руки не в прямом направлении по углам ромба, а немножко в косом по сторонам ромба. Один мамин пальчик примерно соответствует одному сантиметру, и поэтому нет необходимости в измерении линейкой или еще чем-то. Таким образом, нормальный размер родничка у ребенка не должен превышать ширины трех пальцев мамы.
Нормы закрытия родничков у детей отличаются в зависимости от индивидуальных особенностей. Ведь одного ребенка кормят грудью и у него достаточное количество минеральных веществ и витаминов для раннего закрытия родничка, а другой ребёнок кормится смесью, а еще и родился в зимний период без проведения профилактики рахита, поэтому закрытие родничка у него более позднее. Но все равно существуют нормальные пороги закрытия, превышение которых говорит о возможной проблеме. Большой родничок зарастает к 12-18 месяцам жизни ребенка, а задний или малый при его открытии после рождения должен закрыться к концу второго месяца жизни ребенка. Если открыты боковые роднички у ребенка, то они должны закрыться на протяжении шести месяцев. Когда у ребенка зарастает родничок, то образовывается плотная кость, которая уже навсегда станет такой же, как и у взрослого.
Развитие акне как следствие эндокринных нарушений
Прыщами после тридцати в основном страдают женщины. В результате нарушения работы эндокринной системы в организме у пациенток наблюдается повышенное количество андрогенов, так называемых мужских половых гормонов. Этот фактор становится причиной возникновения акне.
В дополнение к акне у женщин развивается гиперандрогенизм, что проявляется себореей и гирсутизмом, то есть ростом волос в местах, типичных для мужчин, облысением мужского типа, а иногда даже и понижением тона голоса. Эти расстройства приводят к так называемой маскулинизации.
 Гирсутизм
Гирсутизм
Производство чрезмерного количества андрогенов у женщин может быть надпочечниковое или овариальное. В первом случае гиперандрогенизм вызван врожденной гиперплазией надпочечников или образованием гормонально активных опухолей надпочечников, которые усиленно вырабатывают гормоны. Это состояние встречается достаточно редко.
Обычно гиперандрогенизм связан с избыточной продукцией андрогенов яичниками, что чаще всего вызвано синдромом поликистозных яичников. Это заболевание является достаточно сложной проблемой гинекологической эндокринологии, которая затрагивает около 10-15% женщин детородного возраста.
Содержание андрогенов в организме определяется при помощи лабораторных исследований. Для женщин характерны также редкие овуляции или даже их полное отсутствие, что часто затрудняет наступление беременности.
Следует помнить, что наиболее распространенным проявлением гормонального дисбаланса являются нерегулярные менструации. В случае возникновения этого симптома всегда необходимо проконсультироваться с эндокринологом.
«Взрослое» акне
Если взрослый человек столкнулся с высыпаниями на коже лица, он должен понимать, что причинами могут быть:
- регулярный стресс, приводящий к нарушениям в работе эндокринной системы;
- любые другие факторы, провоцирующие гормональный дисбаланс (в том числе, например, беременность);
- прием лекарственных препаратов: так, акне могут появиться на фоне приема гормональных оральных контрацептивов, антидепрессантов, кортикостероидов и т.д.
- заболевания печени, почек, желчного пузыря;
- синдром раздраженного кишечника;
- чрезмерное увлечение загаром, применение неподходящих солнцезащитных средств;
- пересушивание кожи спиртосодержащими уходовыми средствами;
- использование косметических средств с комедогенными маслами (это вещества, закупоривающие поры на коже).
С акне сталкиваются любители сладкого, люди с непереносимостью лактозы, глютена, пациенты, злоупотребляющие алкоголем, курящие мужчины и женщины. И в каждом случае подход к оздоровлению кожи и приданию ей красивого вида будет разным!
Почему развивается заболевание
Патология носит наследственный характер, а главной причиной ихтиоза является мутация некоторых групп генов, которая передается детям от родителей. В редких случаях заболевание является приобретенным и становится следствием недостатка витаминов, проявлением некоторых болезней крови и др.
У больных отмечается нарушение метаболизма белков и аминокислот, в эпидермисе усиливается активность окислительных ферментов, понижается концентрация иммуноглобулинов. Этиология и патогенез до сих пор недостаточно изучены, но многие исследователи отмечают важную роль недостаточности витамина А и функции некоторых желез – щитовидной, надпочечников.
У пациентов с генетической формой ихтиоза, как правило, замедляются обменные процессы, нарушается терморегуляция, плохо работают потовые железы. Высокий уровень ферментов приводит к существенному усилению кожного дыхания. Клеточный и гуморальный иммунитет часто понижен. Нередко гиперкератоз сопровождается эндокринными заболеваниями, болезнями надпочечников и репродуктивной сферы, глазными заболеваниями. Часто у больных усиливается ломкость волос и ногтей, зубы легко поражаются кариесом.
В кожных покровах присутствует чрезмерное количество структурно измененного кератина. Из-за замедления метаболических процессов старые клетки кожи отторгаются недостаточно быстро, что приводит к образованию на поверхности кожи твердых чешуек. Между слоями клеток кожи скапливаются аминокислотные комплексы, ускоряющие процесс затвердения и ороговения, а также скрепляющие чешуйки между собой.
Инфекционные патологии
Спровоцировать развитие инфекционного воспаления кожи могут разные возбудители – бактерии, грибки, вирусы или паразиты. Эта форма характеризуется острым течением, которое может переходить в хроническую форму. Больной нуждается в безотлагательной медицинской помощи.
В острой форме наиболее часто встречается инфекционная эритема у детей, которую вызывает парвовирус В19. Она характеризуется внезапным началом болезни, характерными признаками которой служат:
- быстро повышающаяся температура тела;
- боль в мышцах, головная боль;
- появление красной сыпи, покрывающей лицо и тело, на третьи-четвертые сутки после начала болезни;
- постепенное увеличение и смыкание пятен.
Спустя некоторое время клинические проявления понемногу угасают до полного исчезновения. При отсутствии лечения процесс может перейти в хроническую форму. Способность передавать инфекцию здоровым людям сохраняется у больного в течение нескольких дней после выздоровления.
Инфекционная сыпь: характерные черты и отличие от аллергических высыпаний
Отличительные черты аллергической сыпи — везикул (капсул с жидкостью внутри), папул (зернообразных уплотнений) и пустул (пузырьков с гноем). У инфекционной сыпи эти симптомы есть.
Различные инфекции и вирусы, попадая в организм, повреждают, прежде всего, слизистую оболочку, а также кожный покров. В отличие от аллергической сыпи, инфекционной сыпи всегда сопутствует повышение температуры тела.
Также характерные признаки инфекции:
- интоксикация организма, рвота, головная боль
- быстрая утомляемость
- этапность, распространение сыпи на другие участки тела с каждым новым днём
- увеличение лимфоузлов
- высыпания имеют вид папул, везикул и пустул
- кожа пересыхает и отслаивается.
Сыпь при инфекции не вызывает зуд, но прикосновение к ней вызывает боль. Причиной высыпаний являются следующие заболевания:
- Герпес: в зависимости от типа вируса поражается кожа лица (губы), либо половые органы (головка пениса, половые губы). Сыпь имеет вид пузырьков, которые постепенно вскрываются, и на их месте образуются язвочки. По завершении образуется корка, которую нельзя трогать;
- Чесотка: возбудителем является микроскопический клещ, который оставляет под кожей тончайшие ходы. Возникает нестерпимый зуд;
- Ветряная оспа: сыпь напоминает укус комара, наполненные серозной жидкостью. Везикулы распространяются по всему телу, включая волосистую часть головы. Подошвы и ладони остаются нетронутыми;
- Скарлатина: сыпь имеет вид розеол – точечных розовых пятен различной формы. Через несколько дней сыпь бледнеет и становится коричневатой. После нормализации температуры кожа шелушится и слоится. Характерная черта — покраснение языка и увеличение сосочков;
- Корь: сыпь имеет вид папул, которые локализуются на внутренней стороне щёк, десне. Высыпание распространяется от шеи вниз по спине, в последнюю очередь переходит на конечности. Воспаляется слизистая оболочка глаз;
- Краснуха: кожа покрывается красными пятнами, локализуемыми в области бёдер и ягодиц, наблюдается недомогание;
- Инфекционный мононуклеоз: увеличиваются лимфоузлы, отекают аденоиды. Сыпь наблюдается по всему телу, в том числе на нёбе;
- Менингококковая инфекция: это чрезвычайно опасная инфекция, приводящая к смерти или инвалидности ребёнка. Именно по внешнему виду сыпи можно заметить симптомы заболевания в первые сутки заражения. Высыпание при менингококковой инфекции является следствием воздействия токсинов, вызванных жизнедеятельностью менингококка, которые увеличивают проницаемость сосудов. Сыпь имеет геморрагический характер, т.е имеет вид небольших кровоизлияний. В основном локализуется на ягодицах, конечностях.
Существует эффективный тест, позволяющий отличить менингококковую сыпь от других высыпаний. Нужно взять стакан, перевернуть его, надавить на место высыпания и немного повертеть, пока кожа вокруг не побелеет. Если кожа побледнеет и на месте сыпи, значит, дело не в менингококковой инфекции. В случае сохранения того же цвета сыпи следует немедленно вызывать скорую.
Сыпь при инфекционных заболеваниях
Сыпь при инфекционных заболеваниях сопровождается увеличением лимфоузлов, слабостью, утомляемостью, тошнотой и диареей, высокой температурой. Форма и локализация высыпаний зависит от вида инфекции, вызвавшей эту сыпь.
Болезни, сопровождающиеся кожными высыпаниями:
- Корь. Высыпания в виде папул появляются на 3-4 сутки за ушами, в области переносицы. И очень быстро сыпь распространяется на все лицо. Затем она переходит на верх спины, грудь, в последнюю очередь – на стопы и кисти рук.
- Краснуха. Сыпь мелкопятнистая, бледно-розовая. Локализуется на коже ягодиц в сгибах локтей и колен. На вторые сутки покрывает поверхность тела и конечностей.
- Скарлатина. Высыпания сплошные в виде покраснения из точек красного цвета. Сначала сыпь яркая, потом бледнеет и затем становится коричневатой. Сначала покрывается лицо, потом шея, грудь, верх спины. А потом – на бедрах и предплечьях.
- Ветряная оспа. Очень заразное заболевание с появлением везикул на волосистой части головы, в паховой области, на по всему телу, кроме ладоней и стоп.
- Герпес. Сыпь мелкая с жидкостью внутри. Очень болезненная. Образуется чаще на слизистой губ, на носу, половых органах. Сопровождается зудом и жжением.
Есть много других инфекционных заболеваний с сыпью на теле. Среди них менингит, мононуклеоз, пневмония. Протекает болезнь с явными симптомами общей интоксикации организма.
Детский гормональный фон
Возникновение гормональной сыпи у новорожденных вызывается тем, что формируется гормональный фон ребенка. Непосредственное воздействие оказывает детская микрофлора. Представленные высыпания называют неонатальным цефалическим пустулезом. Они могут возникать примерно у 30 процентов только что рожденных детей. Это не заразное заболевание и, соответственно, в медикаментозном лечении нет необходимости.
Когда появляются мелкие прыщи, поры не склонны засоряться, не гноятся и не могут образовывать воспалительные очаги. Мелкая сыпь выступает на кожном покрове под волосами, а также на шее.
Когда у детей вырабатывается много андрогенов, головки прыщей могут быть сальными или же черными, что говорит о начале воспалительных процессов в кодном покрове и необходимости срочного лечения.
Сосудистые болезни тоже могут сопровождаться сыпью – например, при васкулите высыпания похожи на небольшие кровоизлияния. Они появляются из-за того, что повышается температура от обыкновенной простуды или несущественных травм. Сыпь у новорожденныхеще появляется, если уменьшается число тромбоцитов, влияющих на свертывание крови.
Методы диагностики кожных заболеваний:
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Соскоб с кожи
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Заключение
Даже ознакомившись со всей информацией о детских высыпаниях, указанных выше и просмотрев фотографии — не пытайтесь поставить диагноз самостоятельно. Без достаточного опыта, существует высокая вероятность ошибиться с определением заболевания. Тем более, установить именно причину образования сыпи того или иного вида — практически невозможно. Только квалифицированные врач сможет точно поставить диагноз и назначить эффективное и безопасное лечение для Вашего малыша. Иногда, высыпание может быть совершенно безобидным, например при росте молочных зубов или свидетельствовать о наличии серьезной патологии. Внимательно следите о здоровье Вашего ребенка и при обнаружении прыщиков, сыпи и других аномальных высыпаний — незамедлительно обратитесь за квалифицированной помощью.