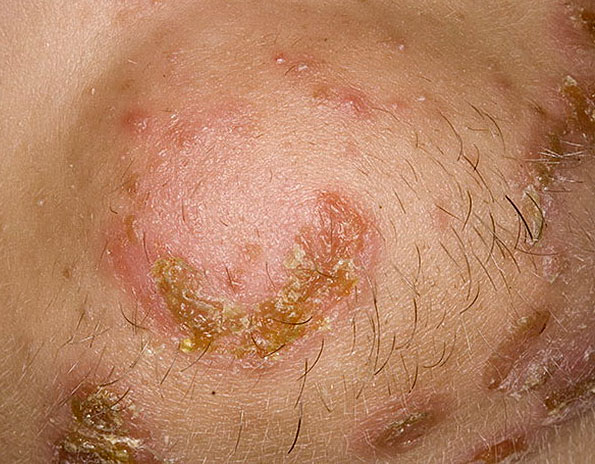
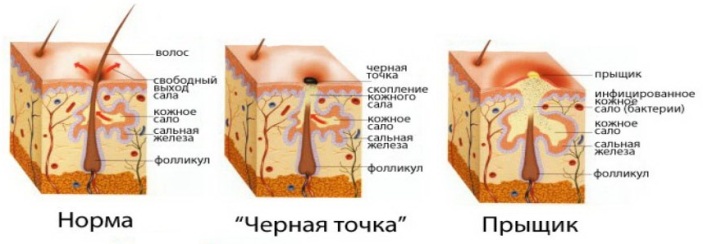
Гнойная рана — симптомы и лечение
Содержание:
- 10 лучших мазей от гнойных ран: мазь Вишневского
- Методы диагностики онихомикоза
- Виды
- Симптоматика
- Гнойный абсцесс мягких тканей
- Классификация
- «Левомеколь»: первая помощь при ожогах и ранах
- Причины онихомикоза
- Причины нарывов пальца возле ногтя
- Как проявляется гидраденит?
- Виды ран и их характеристика
- Нарывает палец на ноге около ногтя. Нарывает палец на ноге возле ногтя —, что делать
- Причины нарывания пальца возле ногтя на ноге или руке
- Симптомы и признаки сепсиса
10 лучших мазей от гнойных ран: мазь Вишневского
Наружный антисептик, выводящий гной и способствующий распаду болезненных образований, а затем их ускоренной регенерации. Препарат относят к мази от гнойных, стойких ран. В медицине это точнее называется — мазь Вишневского бальзамическая.
Средство используется:
- при лечении карбункулов, фурункулов, абсцессов;
- при обработке ожоговых раневых поверхностей;
- При лечении воспалений лимфатических узлов, гнойных ран.
Использование на незаживающих ранах — если заболевание сопровождается скоплением гноя, мазь эффективно вытягивает гнойное содержимое из раны. Состав используется только наружно в виде аппликаций, повязок, компрессов и дренажных тампонов.
Слишком долгое использование мази вызывает чрезмерное пересыхание обработанного участка и появление явных покраснений на кожных складках.
Бальзамическая мазь имеет очень неприятный запах и вызывает раздражение в месте нанесения.
Мазь Вишневского успешно вытягивает гнойное содержимое из раны
Мазь наносится на марлю, которую прикладывают к гнойной ране. Верхняя часть ткани обтянута ватой и застегивается на застежку.
Средняя цена 36 р.
Методы диагностики онихомикоза
Изменение цвета и ломкость ногтей должны стать поводом для обращения к врачу-дерматологу. Не стоит подменять врача и ставить себе диагноз самостоятельно – можно ошибиться: изменения ногтя могут иметь иную причину.
Врач ставит диагноз на основании визуального осмотра (может использоваться микроскоп). Для подтверждения диагноза проводится лабораторная диагностика. Она также необходима, для того, чтобы установить вид возбудителя (это позволит назначить наиболее эффективное лечение).
Лабораторная диагностика
На приёме врач сделает соскоб с пораженной ногтевой пластины. Если патологический процесс затронул только свободный край ногтя, то берётся также соскоб подногтевого эпителия.
В лаборатории проводится микроскопия. Также проводятся культуральные исследования (материал помещают в благоприятную среду и смотрят, возникнет ли колония грибов). Культуральные исследования позволяют установить, какие именно грибы вызвали заболевание.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Виды
Панариций на пальце в зависимости локализации воспаления бывает поверхностным и глубоким.
К поверхностным формам относят:
Кожный панариций – гной локализуется под эпидермисом кожи, образуя видимый пузырь. Настоятельно не рекомендуется самостоятельно пытаться его вскрывать, так как под ним может быть более глубокое воспаление.
Околоногтевой панариций, или паронихия – очаг воспаления в данном случае локализуется под корнем ногтя, а воспалительный процесс затрагивает мягкие ткани, окружающие ноготь, и сопровождается покраснением, припухлостью и нависанием мягкого валика над ногтем.
Подногтевой панариций – данная форма развивается после некачественно проведенного маникюра/педикюра или в результате распространения гноя при неизлеченном околоногтевом воспалении. Сопровождается распирающей, пульсирующей болью под ногтем. Кроме того, возможно его отслоение
Подкожный панариций – характеризуется увеличением объема пальца, затруднением движения им, сглаженностью межфаланговых складок, а также пульсирующими, нарастающими болями, которые часто являются причиной нарушения сна, вплоть до бессонницы.
Если игнорировать возникшую проблему, воспаление, даже кажущееся незначительным, может перейти в более глубокий ткани, вызывая сухожильную, костную, суставную формы.
Сухожильный панариций – воспаление сухожильного влагалища и сухожилие сгибателя пальца. Происходит утолщение пальца, зачастую его трудно разогнуть из-за сильной боли. Особенную опасность в этом случае представляют повреждения большого пальца и мизинца, так как воспаления ввиду анатомической связи может перейти на предплечье, что может привести к тяжелой форме флегмоны.
При суставном и костном панариции боли носят постоянный, пульсирующий, тупой характер. Движения пальцем затруднены ввиду распространенной отечности и сильной боли. Характерно и образование свищей, из которых продолжительное время истекает гной.
Особо опасным считается пандактилит – воспаление всех тканей пальца, что может привести в конечном итоге к его ампутации. Палец отечный, сине-багрового цвета. Процесс сопровождается выраженной интоксикацией организма, воспалением регионарных лимфатических узлов. Боли при пандактилите приобретают невыносимый, распирающий характер, при этом локализуются не только в пальце, но и в кисти.
Симптоматика
Форма заболевания напрямую влияет на симптоматику панариция, при этом имеется ряд схожих признаков. Начальная стадия – слабый отек и легкие болезненные ощущения.
Все последующие стадии – усиление и увеличение болевого синдрома, отечности, покраснений, жжения. При этом болевые ощущения характеризуются как распирающие и дергающие, сильные по интенсивности.
Отличительным признаком любой формы патологии является наличие гнойного очага, в процессе формирования которого пациент ощущает симптомы интоксикации – слабость, повышенную утомляемость, высокую температуру, головные боли. При этом глубокие формы болезни имеют более ярко выраженные признаки интоксикации.
Характерные особенности различных видов панариция:
- кожный или панариций ногтя и области ногтевой фаланги – покраснение, отслоение кожи в месте покраснения, образование пузыря с мутной жидкостью, нерезкие усиливающиеся боли, пульсация, стволовой лимфангит или наличие красной полосы от кисти до предплечья в местах расположения лимфаузлов;
- околоногтевой или паронихия появляется как панариций на пальце после неудачного маникюра и обработки ногтя, а также при тяжелом физическом труде – небольшой отек, покраснение, быстрое заполнение всего ногтя и образование гнойника, боли на месте очага;
- подногтевой панариций или осложнение околоногтевого, самостоятельно появляется панариций на большом пальце в результате колотых ран или заноз – сильные боли, быстрое формирование гнойника, сильный отек, общее недомогание и высокая температура;
- подкожный панариций при заражении глубоких колотых ран – покраснение и местная боль через несколько часов становится интенсивной, отек – большим, нагноение сопровождается ознобом и высокой температурой;
- костный панариций при заражении открытого перелома костей или при распространении инфекции от подкожного вида панариция – разрушение кости при сильных болях, колбообразный вид пораженной конечности, гладкая и блестящая кожа, озноб и лихорадка;
- суставной развивается при заражении через открытые переломы или является осложнением от сухожильного, подкожного и костного вида – боль при движении сустава и легкий отек переходят в невозможность движения сустава за счет болей и отечности, в итоге образуется свищ;
- сухожильный панариций на пальце ноги или гнойный тендовагинит – равномерный отек, внешне согнутый палец, интенсивное нарастание боли при движениях, отсутствие аппетита, слабость, высокая температура, бред и спутанное сознание. Наиболее опасный вид патологии за счет скорости распространения гноя в соседние ткани.
У вас появились симптомы панариция?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Гнойный абсцесс мягких тканей
Абсцесс мягких тканей – гнойное воспаление, располагающееся в мышечной или жировой ткани, отграниченное пиогенной мембраной (капсулой).
Наиболее частой причиной возникновения гнойных абсцессов мягких тканей является стафилококк, который проникает через повреждения кожи, образующиеся в результате травм, ожогов, отморожений и т.д.
Рассмотрим наиболее распространенные локализации:
- Абсцессы кожи лица и шеи;
- Абсцесс ягодицы.
Абсцессы кожных покровов лица и тела
Абсцессы в области лица и шеи диагностируются довольно часто. Возникают они в результате повреждения кожных покровов этой области с дальнейшим проникновением инфекции и нагноением, либо как осложнение других заболеваний, чаще всего одонтогенной природы (из области зубов).
Протекают абсцессы лица и шеи с особенно яркой клинической картиной, благодаря сложной анатомии этих частей тела − наличию большого количества кровеносных и лимфатических сосудов, лимфатических узлов и обильной иннервации. Поэтому гнойники в области лица и шеи характеризуются выраженным болевым синдромом, отечностью, нарушению функции жевания, открывания рта, наличием асимметрии лица, воспалением регионарных лимфоузлов.
Развиваться абсцессы на лице могут в области щек, околоушных и подглазничных областях, в подбородочной и околочелюстной области и т. д. Опасны развитием тромбозов вен лица, менингитов, энцефалитов, сепсиса.
Абсцесс ягодицы
Развитию абсцесса ягодицы способствуют анатомические особенности этой области, а именно: наличие хорошо выраженного жирового слоя, который является благоприятным местом для жизнедеятельности гноеродных микроорганизмов.
Гнойное воспаление в мягких тканях ягодиц возникает в результате травматического воздействия, после перенесенных инфекционных заболеваний кожи этой области, отдельным видом является абсцесс после укола.
Посттравматический
Посттравматический абсцесс развивается вторично после повреждения мягких тканей с последующим присоединением инфекции. Протекает, как и любой другой абсцесс, но ему предшествуют раны, ссадины или укусы животных с нарушением целостности кожных покровов ягодиц.
Постинъекционный абсцесс (абсцесс после укола)
Самым распространенным, среди абсцессов ягодиц, является абсцесс после укола, или постинъекционный абсцесс. Развивается он вскоре после инъекции в ягодичную мышцу и характеризуется сначала уплотнением, болью, а затем формируется гнойник, окруженный капсулой. Появляется характерный для абсцессов симптом флуктуации.
Причины развития постинъекционного абсцесса:
Введение лекарственного вещества по ошибке.
При введении в мышцу ягодицы лекарства, которые должны вводиться другим способом – внутривенно или подкожно. Лекарственное средство не рассасывается, образуя сначала асептический (без присутствия микробов) инфильтрат, затем присоединяется бактериальная флора, образуется абсцесс ягодицы.
Грубое нарушение техники выполнения инъекции.
Абсцесс после укола может развиться при пренебрежении правилами выполнения инъекции. Например, использование коротких игл при проведении внутримышечных инъекций или введение иглы только на одну треть. Тогда лекарства не достигают мышечной ткани, и замедляется всасывание.
Выполнение большого количества уколов в одно и то же место также может стать причиной постинъекционного абсцесса.
Именно по этой причине рекомендуется чередовать место уколов − правую и левую ягодицы или отступать достаточное расстояние от предыдущей инъекции.
Попадание иглы в сосуд с последующим воспалением образовавшейся гематомы.
Постинъекционный абсцесс может быть сформирован специально, например, после введения в мышцу бензина, скипидара, слюны. Это делается намеренно с целью создания искусственной болезни, что позволяет уклониться от закона или, например, воинской службы.
Постинъекционный абсцесс, симптомы:
- Появление боли в месте укола, усиливающейся при пальпации;
- Покраснение и припухлость, кожа в этом месте становится горячей;
- Образование инфильтрата, а затем и полости, заполненной гноем (симптом флуктуации);
- Прорыв гнойника наружу или внутрь с образованием свищевого хода.
Абсцесс при инфекционных поражениях ягодичной области
Абсцесс ягодичной области может быть результатом осложнившегося инфекционного заболевания. Чаще всего это фурункулез, излюбленной локализацией которого является область ягодиц.
Могут развиваться абсцессы ягодиц и при пролежнях в этой области у ослабленных больных.
Классификация
Классификация сепсиса проводится по нескольким критериям:
По темпам развития:
- молниеносный – стремительное развитие с возможностью летального исхода в течение 1-2 суток;
- острый – продолжительность развития до 4 недель;
- подострый – продолжительность развития инфекции сепсиса 3-4 месяца;
- рецидивирующий – характерно чередование обострений и затуханий заболевания, продолжительность до полугода;
- хронический – продолжительность более года.
Формы сепсиса у взрослых вторичного типа по зоне локализации первичного очага:
- тонзиллогенный – развивается на фоне ангин, которые были вызваны стафилококками и стрептококками;
- акушерско-гинекологический – риск развития на фоне осложнений после аборта или родов;
- хирургический сепсис – занесение инфекции в кровь из послеоперационной раны;
- плевро-легочный – первичным очагом являются гнойные заболевания легких;
- уросепсис – очагами становятся органы мочеиспускательной системы;
- одонтогенный – связан с заболеваниями, развивающимися в зубочелюстной системе;
- кожный – гнойные заболевания кожи, а также глубокие повреждения кожных покровов (ожоги, инфицированные раны и т.д.);
- отогенный – развивается на фоне заболеваний уха (гнойный средний отит, например);
- риногенный – развивается на фоне распространения инфекций в организме из носовой полости;
- перитонеальный – локализация первичных очагов в органах брюшной полости.
Отдельно следует выделить неонатальный сепсис – системное инфекционное заболевание у новорожденных первых 28 дней жизни. Источником становится образование гнойного процесса в тканях и сосудах пуповины.
«Левомеколь»: первая помощь при ожогах и ранах
Для оказания первой помощи при ожогах 2-ой и 3-ей степени, ранах и порезах, мозолях и более серьезных повреждениях кожных покровов (пролежнях, послеоперационных швах, трофических язвах и др.) одним из самых эффективных средств является мазь «Левомеколь». Ее антибактериальные компоненты обеспечивают защиту раны от инфицирования и стимулируют активное восстановление поврежденной кожи. Единственным противопоказанием для использования препарата является индивидуальная непереносимость его действующих веществ.
«Левомеколь» предназначен исключительно для наружного применения. Мазь помогает не только обеззаразить свежую рану, но и стимулировать ее заживление. Для этого достаточно:
- взять немного средства из тюбика (довольно густого в охлажденном виде и постепенно тающего на коже) и равномерно распределить его по поверхности поврежденного участка;
- наложить на обработанную рану стерильную марлевую салфетку или свернутый в несколько раз бинт.
Выполнять такую процедуру следует несколько раз в день. Также «Левомеколь» – отличное средство для обработки гнойных ран. В таком случае лечение может длиться от 5 до 10 дней. Но если обычную ссадину или небольшую рану можно лечить самостоятельно в домашних условиях с использованием «Левомеколя», то обработкой гнойных повреждений должен заниматься специалист.
Причины онихомикоза
Онихомикоз может быть вызван различными видами грибов. В первую очередь, это – дерматофиты. На втором месте находятся дрожжевые грибы рода Candida, в незначительных количествах всегда присутствующие на коже человека (они чаще поражают ногти рук). Также возможно заражение плесневыми грибами (обычно они сопутствуют другим возбудителям. изолированное поражение плесневыми грибами характерно не для нашего, а для тропического климата).
Риск поражения грибком повышается с возрастом. У детей грибок ногтей встречается очень редко, и, наоборот, у пожилых людей он выявляется сравнительно часто. При этом мужчины страдают онихомикозом чаще, чем женщины.
Возрастная специфика грибка объясняется тем, что наш местный иммунитет с годами снижается, тогда как естественная защита молодого организма, как правило, хорошо подавляет активность грибков, не давая им колонизировать ногтевую пластину. Существует зависимость не только от местного иммунитета, но и от общего. Ослабление общего иммунитета – благоприятный фон для развития любой грибковой инфекции.
Для грибов рода Candida достаточно того, что есть проблемы с иммунитетом: они просто начинают активно размножаться. Грибам других видов ещё надо как-то попасть в наш организм из внешней среды. Некоторые виды грибов могут переноситься животными. Плесневые грибы встречаются повсюду; они способны размножаться, не имея носителя. Однако в большинстве случаев грибковая инфекция распространяется от человека к человеку.
Грибы любят влажную среду. Поэтому заражение грибком часто происходит в местах, где влажность повышена. Это бассейны, сауны, раздевалки, тренажёрные залы. Ношение носков и обуви на влажные ноги также может стать провоцирующим фактором.
Если есть ранки и трещины, они позволяют инфекции пробраться сразу внутрь тканей, избежав необходимости штурмовать защитный барьер, который образует поверхность нашей кожи.
Распространению грибков способствует небрежность в отношении личной гигиены: нельзя пользоваться чужими тапочками, мылом, полотенцем. Именно из-за того, что не в каждой семье следуют этому правилу, грибок ногтей часто становится семейным заболеванием.
Поражение ногтя обычно начинается с края. Дерматофиты проникают
под свободный край ногтевой пластины (в подногтевую выемку). В этом случае
патологический процесс развивается, преимущественно, в ногтевом ложе. Второй путь проникновения грибов – от ногтевого валика. Грибок Candida обычно поражает сначала задний ногтевой валик (возникает паронихия), и только потом страдает сам ноготь. Один из видов дерматофитов (Т. mentagrophytes) может проникнуть прямо через ногтевую пластину.
Причины нарывов пальца возле ногтя
Спровоцировать нарыв пальца может:
- грибок стопы или ногтей;
- нарушение кровообращения в венах;
- вросший ноготь;
- неправильно сделанный маникюр или педикюр;
- травмирование кожи возле ногтя;
- выполнение грязной работы без перчаток;
- привычка грызть ногти;
- сахарный диабет.
На развитие недуга влияют такие факторы, как:
- сниженный иммунитет;
- сопутствующие заболевания крови;
- нарушенный метаболизм.
Даже незначительные ранки лучше обрабатывать антисептическим средством, так как через них может проникнуть патогенный микроорганизм и начнется гнойное воспаление. Заусеницы также могут стать причиной развития паронихии, происходит воспаление и образование гноя в тканях пальца.
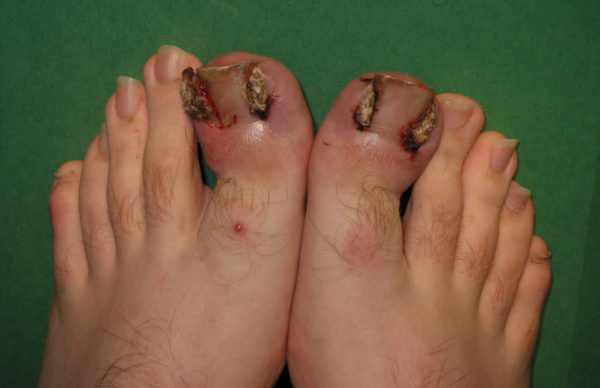
Воспаление пальца от вросшего ногтя
Зачастую воспалению и нарыву подвержены большие пальцы на ногах. Причиной тому их расположение, рост и размер околоногтевого валика. Неправильно сделанный педикюр может стать причиной врастания ногтя по углам. Поэтому во время педикюра следует правильно обрабатывать ногтевую пластину:
- Не отращивать длинные ногти.
- Не придавать им квадратную форму, подпиливать в уголках.
- Размягчать кожу и ногти на ногах специальными ванночками.
- В местах возможного врастания ногтя тщательно снимать омертвевшие частички.
Определить врастание ногтя очень просто, обычно начинает болеть околоногтевой валик возле края ногтевой пластины. После боль распространяется на всю фалангу пальца, кожа начинает воспаляться. Если вовремя не начать лечение, то произойдет нагноение.
Если причина нарыва ногтя заноза
Попавшая под ноготь заноза может стать причиной нарыва ногтя. Даже мелкий инородный предмет может спровоцировать воспалительный процесс. При попадании занозы под ноготь лучше обратиться к врачу, так как вытащить ее самостоятельно очень трудно, тем более после этого ранку следует обработать средством против воспаления. Это поможет предотвратить нежелательные последствия.

Как проявляется гидраденит?
Симптомы гидраденита типичны, их трудно спутать с другими заболеваниями. Первоначальное проявление – упорный зуд, далее возникают мелкие подкожные узелки, которые с каждым днем увеличиваются. Процесс сопровождается болью, дискомфортом и даже ограничением движений. Узелки постепенно увеличиваются, начинают выступать над уровнем кожи. Окружающие ткани отекают, приобретают багрово-синюшный оттенок. Далее следует размягчение нескольких узелков, открываются отверстия, выделяющие гной, иногда с примесью крови.
Народное название («сучье вымя») болезнь получила из-за характерного внешнего вида пораженного участка: отечной покрасневшей окружности с выделениями белого цвета.
Общее состояние страдает мало, лихорадки обычно не бывает. Ощущается дискомфорт и незначительное недомогание. Присоединение симптомов общей интоксикации говорит либо о распространении инфекции, либо о развитии осложнений.
Вскрытие гнойника улучшает общее состояние, боль стихает, подвижность увеличивается. Если нет осложнений, то гнойники полностью опорожняются и заживают с образованием втянутого рубца. Весь цикл развития болезни при своевременной помощи составляет 2 недели.
Иногда течение болезни становится хроническим, когда воспаляются расположенные рядом потовые протоки. В этом случае на пораженной области чередуются старые рубцы от заживших язв и свежие участки нагноений. Образуется болезненный инфильтрат, кожа над которым бугристая и воспаленная. Такое состояние может длиться месяц и дольше. В этом случае может понадобиться стационарное лечение.
Виды ран и их характеристика
Существует классификация ран по разным признакам: их количеству, механизму нанесения, отношению к полостям тела человека, обстоятельствам нанесения, наличию инфекционного процесса на поверхности раны.
По характеру повреждения рана может быть:
Колотая —
у таких ран небольшое входное отверстие и при этом узкий и глубокий раневой канал. Нанести такую рану можно шилом, гвоздём, любым другим острым длинным предметом. Врачи считают такую разновидность ран очень опасной в первую очередь потому, что внешний вид повреждений часто не соответствует их истиной тяжести. Колотые раны часто провоцируют обильное внутреннее кровотечение, но при внешнем осмотре зачастую сложно найти даже вход в раневой канал — настолько он мал. Кроме того, в узкий раневой канал практически не поступает кислород, что создает благоприятные условия для развития анаэробных бактерий.
Резаная —
отличается ровными краями, глубина раневого канала зависит от длины лезвия, чаще она небольшая. Если в зону повреждения не попали крупные сосуды, нервные стволы и внутренние органы, а поверхность раны не была инфицирована, заживает резаная рана быстрее других ран.
Рублёная — её края также ровные, однако в отличие от резаной она наносится тяжелым острым предметом (топор, сабля) вследствие чего повреждение обширно, нередко затронута кость.
Рваная — возникает, если ранящий предмет скользит по поверхности кожи, при этом оказывая на нее давление. Чем сильнее такое давление – тем более глубокие повреждения наблюдаются. Стенки раневого канала неровные, прилежащие к ране ткани некротизируются, из-за чего рваную рану трудно лечить, она плохо заживает.
Ушибленная — возникает при воздействии тяжелого тупого предмета, например, молотка, биты. Ткани в области ушиба оказываются раздавлены, из-за чего кровотечение из ушибленной раны, как правило, незначительное.
Укушенная — возникает вследствие воздействия на тело зубов, например, животного (домашнего, дикого). На поверхности таких ран всегда много микробов, из-за чего заживление затруднено.
Огнестрельная — возникает вследствие воздействия на тело пули, выпущенной из огнестрельного оружия. Как правило, повреждения при огнестрельном ранении обширные, заживление тяжелое и длительное.
Кроме того, выделяют смешанные виды ран, например, рвано-ушибленная рана, колото-резаная и т.п.
По отношению к полости тела раны бывают:
- Проникающие — раневой канал проникает в брюшную, плевральную и другие полости тела. Внутренние органы при этом могут быть как повреждены, так и оставаться целыми.
- Непроникающие — раневой канал слепой, окачивается в толще мышц или подкожной клетчатке.
По наличию инфекционного процесса раны могут быть:
- Гнойные (или инфицированные) — на поверхности раны имеется инфекция, которая провоцирует образование гноя.
- Контаминированные (обсемененные) — признаков инфекционного процесса пока что нет, но подразумевается, что бактерии на поверхности раны присутствуют и процесс в любой момент может перейти в гнойную стадию. Контаминированными считаются любые случайные раны и некоторые операционные, например, после операции на прямой кишке.
- Чистые (асептические) — к этой группе относятся раны, нанесенные во время хирургических вмешательств.
Нарывает палец на ноге около ногтя. Нарывает палец на ноге возле ногтя —, что делать
Нарывает палец на ноге возле ногтя — эта проблема встречается довольно часто. Ее называют — панариция. Спастись от патологии можно не только с помощью лекарств и хирургического вмешательства, но и средств «из народа».
Виды и симптомы
Существует два вида заболевания:
- Острый — появляется неожиданно, развивается быстро и болезненно. После получения травмы возле ногтя кожа становится весьма чувствительной. Причиной появления нагноения является стафилококк золотистый. На фото это выглядит следующим образом — палец, в области ногтевой пластины, воспаляется, отекает и опухает.
- Хронический — процесс протекает медленно, боль усиливается постепенно, кожа вокруг ногтя краснеет, отекает и образуется нагноение. Это состояние может продолжаться долго.
К симптомам панариции следует еще отнести:
- появление болевых ощущений, даже при незначительном надавливании;
- повышается температура тела;
- Механическое воздействие (травмирование). Это может быть: педикюр, срезание ногтей, коротко срезанные ногти, острые края ногтевой пластины, вросший ноготь. Нижние конечности чаще всего потеют и загрязняются. Наличие небольшой ранки на ногах может привести к.
- Ушиб, удар, действие высоких температур, химических элементов. При ожоге рана долго не заживает. В этот период необходимо создать стерильные условия, чтобы не попала инфекция, и не развивалось нагноение.
- Кроме вышеперечисленных, причины образования нарыва могут быть и такими: слабый иммунитет, хроническое заболевание — сахарный диабет, старость. У данных категорий людей, раны заживают долго. В поврежденную ткань легко может проникнуть инфекция: стафилококковая, стрептококковая, синегнойная палочка.
- Грибковая инфекция и несоблюдение личной гигиены.
Какова бы причина появления панариции ни была, лечение необходимо. Приступать к нему следует после консультации с врачом.
Лечимся дома

Лечение в домашних условиях проводится под контролем врача. Помогут справиться с патологией:
- Одна чайная ложка медного купороса соединяется со ста двадцатью миллилитрами воды теплой. Применяется ванночка четыре раза в сутки. Способствует снятию отечности.
- Одна столовая ложка пищевой соды, к ней добавляется соль (в таком же количестве) и сто двадцать миллиграмм воды кипяченой. Стопа опускается в раствор на пару минут. Процедура повторяется каждые восемь часов. Лечение снимает воспаление и боль.
- Свежий лук режется пополам и запекается. Его крепят на поврежденном участке. Повязка меняется через три часа. Можно вместо лука использовать мазь Вишневского.
- Лист алоэ разрезают. Срезанной стороной прикладывают к больной области. Закрепляют бинтом. Через двенадцать часов лист меняется. И так на протяжении трех дней. После этого к ране прикладывают мазь Вишневского.
- Чисто вымытый и, обданный кипятком, лист капусты вымочить в растворе марганцовки (сильной концентрации). Затем смазываете его сметаной и прикладываете к воспаленному месту.
- Для избавления от проблемы часто используется ванночка, приготовленная следующим образом: десять капель йода, две столовые ложки соли растворяются в теплой воде. Стопа опускается в раствор, держится двадцать минут. После распаривания на поврежденную область кладется Левомеколь.
Причины нарывания пальца возле ногтя на ноге или руке
 Неправильный маникюр, как причина паронихии
Неправильный маникюр, как причина паронихии
Одной из самых частых причин воспалительного процесса пальца в области ногтя является неверное выполнение педикюра и маникюра.
Неосторожные действия могут повредить кутикулу и спровоцировать воспалительный процесс с дальнейшим скоплением гноя вокруг ногтя.
Обычно такое воспаление вызывают стрептококковые и стафилококковые микроорганизмы, которые живут на кожном покрове каждого человека.
На развитие воспалительного процесса влияют определённые условия, такие как:
- снижение иммунных сил организма
- наличие тяжёлых сопутствующих заболеваний крови
- нарушений метаболизма.
- грибок на ступнях или ногтях.
Большинство случаев развития панариция происходит после травмирования кожи на пальцах. Причем воспалительный процесс может возникнуть даже из-за небольших травм – ссадин, царапин или заноз, трещин из-за слишком сухой и подвергающейся шелушению кожи. В кожу проникает инфекция, что даёт начало гнойному воспалению. По этой причине даже незначительные ранки сразу должны подвергаться обработке спиртосодержащими растворами или йодом.
Заусенцы тоже могут стать причиной воспаления и образования гноя в тканях пальца около ногтя.
Они возникают из-за недостатка витаминов в организме или травм кожного покрова и являются открытыми ранками. В них также может проникнуть инфекция, после чего образуется нарыв.
Люди, рискующие получить заусенцы на пальцах:
|
Симптомы и признаки сепсиса
Признаки и симптомы сепсиса у взрослых могут быть достаточно обширными и разнообразными. К общим признакам сепсиса относятся:
- повышенная температура тела;
- появление сильного озноба;
- образование местных гнойников;
- обильное потоотделение;
- бледность кожи и усталый, отрешенный вид;
- психоэмоциональные изменения – состояние эйфории или наоборот полная апатия и пассивность;
- гиперемированность лица.
При сепсисе можно наблюдать петехиальные кровоизлияния, которые образовываются на поверхности голеней и предплечий и имеют вид пятен или полос.
По симптомам сепсиса специалисты различают следующие формы:
- синдром системной воспалительной реакции;
- сепсис;
- тяжелый сепсис;
- септический шок.
У вас появились симптомы сепсиса?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60