Секс во время беременности
Содержание:
- Дородовый уход
- Причины
- Какая эффективность процедуры инсеминации?
- Как считается срок беременности при ЭКО
- Дополнительные способы
- Что делать, когда во время беременности расходятся кости в тазу?
- Причины заражения
- Заголовок 1
- Акушерский пессарий: спасительное устройство
- Выявление возбудителя
- Тестостерон и его влияние на либидо
Дородовый уход
Регулярный дородовой уход повышает ваши шансы родить здорового ребенка
Ведение беременности — это специализированная форма медицинской помощи женщине, получаемая на протяжении всей беременности. Цель качественного дородового наблюдения состоит в выявлении на ранних стадиях потенциальных проблем и осложнений, а также предотвращение этих осложнений, если это возможно (через специализированную медицинскую помощь, рекомендации по здоровому образу жизни, адекватному питанию, физическим упражнениям, правильному назначению витаминов).
В случае обнаружения отклонений, тактика ведения беременности зависит от их выраженности и степени риска для матери и плода. Если у женщины есть проблемы со здоровьем или высокий риск осложнений во время беременности и родов, женщину врач осматривает чаще и ведение беременности отличается.
Регулярный дородовый уход для нормального протекания беременности
При физиологически протекающей беременности женщине рекомендуют индивидуальный график ведения беременности, который расписан на все три триместра. В нем указаны частота посещений врача, порядок сдачи необходимых анализов и проведения обследований, частота консультаций узких специалистов.
Перед каждым визитом к гинекологу женщина сдает анализ мочи, который позволяет контролировать работу почек. Во время каждого приема специалист взвешивает женщину, измеряет артериальное давление, пульс, с 14-15 недели определяет тонус матки и измеряет окружность живота, со второго триместра врач начинает выслушивать и контролировать сердцебиение плода. Визиты к врачу станут более частыми, когда будет приближаться дата родов.
Общий график посещения выглядит следующим образом:
-
Ежемесячный осмотр врачом в течение первых двух триместров (включительно до 28-й недели).
-
С 28-й по 36-ю недели беременности женщина посещает женскую консультацию раз в две недели.
-
С 36-й недели женщина осматривается гинекологом каждую неделю.
Ведение беременности с программой обязательного медицинского страхования дает право будущей маме получить специализированную медицинскую помощь на всем протяжении беременности и родов бесплатно.
Существует программа добровольного медицинского страхования, где ведение беременности и родов — платное. В этом случае ведение беременности осуществляется в частной клинике или центре, которые имеют лицензии. Ведение беременности при ДМС стоит в среднем 50 000 рублей.
Первый визит к гинекологу при беременности
Причины
Задержка эякуляции может быть результатом приема лекарств, некоторых хронических заболеваний и операций. Кроме того, это может быть вызвано злоупотреблением психоактивными веществами (наркотиками, алкоголем) или проблемами психического здоровья, такими как депрессия, тревога или стресс. Во многих случаях — это комплекс физических и психологических проблем.
Психологические причины задержки эякуляции:
- Депрессия, тревога или другие психические заболевания
- Проблемы в отношениях с партнером (непонимание, разлад, несовместимость в сексуальных предпочтениях и т.п.)
- Сниженная самооценка
- Навязчивое беспокойство по отношению к собственному внешнему виду или мужским качествам
- Доминирующие культурные или религиозные табу
- Расхождения между сексуальными фантазиями и реальностью в сексе
Лекарства и другие вещества, способные вызвать задержку эякуляции:
- Некоторые антидепрессанты
- Некоторые лекарства от гипертонии
- Некоторые мочегонные средства
- Некоторые антипсихотические препараты
- Некоторые противосудорожные препараты
- Алкоголь (особенно его чрезмерное употребление) и запрещённые психотропные препараты
Физические причины задержки эякуляции:
- Некоторые врожденные дефекты, влияющие на мужскую репродуктивную систему
- Травма тазовых нервов, контролирующих оргазм
- Инфекции, такие как инфекции мочевыводящих путей (ИППП)
- Хронический простатит
- Хирургическое вмешательство на предстательной железе, например, трансуретральная резекция или удаление простаты
- Неврологические заболевания, такие как диабетическая невропатия, инсульт или повреждение нервов спинного мозга
- Гормональные состояния, связанные с низким уровнем гормонов щитовидной железы (гипотиреоз) или низким уровнем тестостерона (гипогонадизм)
- Ретроградная эякуляция, состояние, при котором семенная жидкость поступает обратно в мочевой пузырь, а не в ствол пениса
У некоторых мужчин даже незначительное событие, вызывающее задержку семяизвержения, может спровоцировать беспокойство по поводу эякуляции прямо во время полового акта. Возникающая в результате тревога усугубляет задержку оргазма (эффект эмоционального подавления).
Какая эффективность процедуры инсеминации?
Данные литературы и научных журналов очень отличаются и составляют от 6% до 26%. Такая разница может быть обусловлена разным возрастом пациента, сопутствующими заболеваниями, качеством спермы и другими факторами. Низкий процент беременности наблюдается при проведении процедуры в натуральном цикле, а выше — при умеренной стимуляции овуляции, когда вырастает 2 или более фолликула. Другой важный фактор это количество и подвижность сперматозоидов после отмывки. В среднем, по данным литературы, уровень наступления беременности составляет 15-20%. Причем, уровень многоплодной беременности 23-30%
Как считается срок беременности при ЭКО
При естественном зачатии точно установить момент наступления беременности невозможно, особенно если будущие родители живут насыщенной половой жизнью. В случае с экстракорпоральным оплодотворением точная дата образования эмбриона известна, так как этот процесс проходит в строго контролируемых условиях. Однако, для определения сроков беременности при ЭКО могут использоваться сразу несколько методов расчета:
- Эмбриологический. Данный метод применяется врачами-репродуктологами и основан на том, что началом отсчета беременности является именно получение жизнеспособного эмбриона, время которого точно известно. После оплодотворения яйцеклетки в инкубаторе полученный из нее зародыш переносится в матку будущей мамы не сразу, а через 3-5 дней – по достижении им стадии бластоцисты. Этот временной отрезок также учитывается при определении сроков беременности. Из-за высокой точности этого метода анализ на ХГЧ, позволяющий установить факт успешного наступления беременности, пациенткам назначается уже на 2 неделе после процедуры.
- Акушерский. Этот метод является универсальным, он применяется для определения сроков беременности не только после ЭКО, но и после естественного оплодотворения. При акушерском способе начальной точкой гестации считается первый день последней менструации. Поэтому расхождение с реальным сроком беременности составляет около 2 недель. Использование менее точного акушерского метода при ЭКО обусловлено тем, что он является стандартом для всех медицинских учреждений. Поэтому, если будущая мама после ЭКО обратится за помощью в другую клинику, это исключит ошибки в сроке определения беременности. Акушерский способ позволяет достаточно точно определить срок родоразрешения – для этого от даты последней менструации отнимаются 3 месяца и прибавляются 2 недели.
- Гинекологический. Срок беременности врач может определить и по результатам гинекологического осмотра женщины. Однако, этот способ эффективен только до 10-14 недели гестации, так как в начальный период развитие эмбриона происходит у женщин практически одинаково и ошибки в данном случае маловероятны. Врач определяет срок беременности по размерам матки и положению ее дна, степени подвижности плода. Начиная со второго триместра развитие ребенка проходит более индивидуально, поэтому точность гинекологического метода снижается – врач сможет назвать лишь приблизительные сроки.
- Ультразвуковое обследование (сонография). УЗИ является стандартной диагностической процедурой для всех беременных женщин независимо от того, зачали они естественным или искусственным способом. Стандартом предусмотрено 3 прохождения этого исследования – на 11-14, на 18-21 и на 30-34 неделях беременности. Однако, женщинам, прошедших процедуру ЭКО, УЗИ может назначаться чаще. До 8 недели гестации сонография позволяет довольно точно определить возраст плода по различным физиологическим критериям – массе, длине, копчико-теменному размеру, толщине воротниковой зоны, окружности головы, живота и т. д. Далее эмбрион начинает развиваться более индивидуально, поэтому эффективность данного метода снижается. Он начинает использоваться главным образом для оценки соответствия параметров плода установленным нормам.
- Анализ на ХГЧ. Хорионических гонадотропин (ХГЧ) – гормон, который начинает выделяться плацентой практически сразу после имплантации эмбриона в матку женщины (примерно через 5-6 дней после переноса). Так как в первые дни это вещество вырабатывается в малых количествах, анализ на его содержание назначается на 4 неделе гестации. Тест на ХГЧ является вспомогательным методом определения сроков беременности. Это связано с тем, что концентрация этого гормона в организме женщины подвержена значительным колебаниям под воздействием различных факторов и не может дать точных данных.
Приблизительно рассчитать срок беременности при ЭКО женщина может и самостоятельно по шевелению плода. Как правило, активно двигаться будущий малыш начинает на 19-20 неделе. Поэтому, если будущая мама ощущает отчетливые толчки ребенка, в большинстве случаев это означает, что половина срока вынашивания уже прошла.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Дополнительные способы
Акушерский срок сегодня считается самым точным, а остальные методы используются в основном для его подтверждения. К ним относятся ультразвуковая диагностика и подсчет по первым шевелениям.
Ультразвуковая диагностика (УЗИ) позволяет определить сам факт маточной беременности, исключить внематочную или замершую беременность, оценить темпы развития малыша. В программы сканеров заложен все тот же алгоритм акушерского подсчета, именно поэтому визит в кабинет эхографической диагностики начинается с вопроса врача о дате последних месячных.
Но именно этот метод — чуть ли не единственный, позволяющий установить срок беременности с точностью до недели женщинам с нерегулярным циклом, которые не могут вспомнить даты последней менструации. УЗИ для этой цели актуально только на ранних сроках беременности, до окончания периода эмбриогенеза (9-10 неделя).
В период формирования внутренних органов и систем все дети проходит примерно одинаковое развитие с темпами, общими для всех. А после указанного срока дети начинают расти и развиваться с разной скоростью, согласно индивидуальной генетической программе, которой малыш обязан не кому-либо, а своим собственным родителям.
Поэтому женщинам, не помнящим даты своей последней менструации, рекомендуется посетить специалиста УЗИ до первого пренатального скрининга (до 12 недель). Это поможет установить относительно точный срок зачатия, далее к нему добавят две недели, а в результате получится обычный акушерский срок.
По шевелениям срок считали задолго до появления и широко распространения ультразвуковой диагностики. Считается, что женщины, ожидающие рождения первенца, должны ощущать первые шевеления плода примерно на 20 неделе, а рожающие повторно — на 18 неделе. Ранее женщин спрашивали в консультации о дате первых шевелений, ее вносили в обменную карту, как важную диагностическую составляющую. Считалось, что дата первых шевелений — ровно середина срока вынашивания. В случае ожидания первенца к ней добавляли 20 недель, а при второй беременности вычислить срок родов можно было, добавив к дате первого шевеления 22 недели.
С появлением УЗИ необходимость в отметке даты первого шевеления отпала сама собой. У нее слишком большие погрешности. Женщины часто выдают желаемое за действительное и принимают брожение кишечных газов в кишечнике за шевеления либо, наоборот, не обращают внимания на шевеления, принимая их за перистальтику. Наиболее часто назвать дату первого шевеления затрудняются женщины, рожающие впервые. Для них эти ощущения новые, незнакомые, необычные, поэтому распознать их вовремя удается далеко не всем.
Что делать, когда во время беременности расходятся кости в тазу?
Проявление несильных болезненных ощущений или дискомфорта в области лонного сочленения является нормой и не рассматривается профессиональными врачами как ситуация, требующая неотложного медицинского вмешательства. Однако, при аномальной симфизиопатии показано применение следующих мер, направленных на уменьшение болевых ощущений и сохранение целостности лонного сочленения:
- Ношение поддерживающего бандажа, частично снимающего нагрузку с костей таза;
- Ограничение физических нагрузок, назначающееся при проявлении болезненных ощущений любой природы;
- Ограничение подвижности, в том числе долгой ходьбы, женщинам также рекомендуется принимать лежачее и полулежачее положение;
- В тяжелых случаях, сопровождающихся сильной болью и угрозой разрыва симфиза, может назначаться строгий постельный режим;
- Прием витаминных комплексов, содержащих кальций, магний, цинк, марганец, витамин D и другие компоненты, необходимые для формирования прочной и эластичной соединительной ткани;
- Физиотерапевтические процедуры, направленные на уменьшение болезненных ощущений (массаж, иглоукалывание и т. д.);
- Коррекция режима питания, направленная на улучшение всасываемости кальция, употребление в пищу продуктов, содержащих этот элемент;
- Прием противовоспалительных препаратов, препятствующих развитию воспаления и сопутствующей ему склеротизации хрящевой ткани.
В том случае, когда тяжесть заболевания серьезно повышает риск полного разрыва симфиза, женщине может быть назначено кесарево сечение. Такая мера оправдана тем, что при нарушении целостности этой связки пациентка может потерять возможность ходить. Даже с учетом того, что симфиз можно восстановить естественным или хирургическим путем, реабилитационный период займет длительное время.
Эти меры применяются в том случае, если тазовые кости беременной разошлись до аномального состояния. Но можно ли вообще предотвратить такую патологию? Для этого предусмотрены следующие профилактические меры:
- Употребление поливитаминных комплексов для беременности и пищевых продуктов, содержащих указанные выше элементы и соединения, необходимые для поддержания нормального состояния костей и связок;
- Применение дородового бондажа может как помочь с уже имеющейся проблемой, так и предотвратить ее появление;
- Также высокую эффективность демонстрируют занятия йогой и пилатесом, положительно влияющие на прочность и эластичность связок.
Важное значение для предупреждения симфизиопатии и полного разрыва лонного сочленения является своевременная диагностика этого состояния. При выраженных болевых ощущениях в лонном сочленении женщине назначается осмотр для выявления сопутствующих признаков:
- Нарушения подвижности и чувствительности ног;
- Общего или локального повышения температуры;
- Отека и покраснения в лобковой области.
Для уточнения диагноза и определения степени тяжести заболевания проводятся ультразвуковое обследование или рентгенография. Беременная женщина с подозрением на аномальное растяжение лобковой связки должна регулярно наблюдаться у лечащего врача для своевременного купирования болевых ощущений и предотвращения дальнейшего развития патологии.
В любом случае, перед каким-либо вмешательством или при наличии проблем, описанных выше, проконсультируйтесь с нашими специалистами, оставив заявку на звонок через форму ниже
Причины заражения
Хламидиоз передаётся половым путём, при этом вид контакта может быть любым:
- вагинальным;
- оральным;
- анальным.
Хламидия может попасть в организм не сразу и не в каждом случае. Если половой контакт с заражённым был однократным, вероятность инфицирования равна около 25%. Иногда хламидиоз передаётся контактно-бытовым путём (речь идёт о новорождённых детях), а также по родовым путям от матери к ребёнку.
К факторам риска, способствующим появлению хламидиоза, относят:
- беспорядочность половых контактов;
- молодой возраст женщин (18-30 лет);
- постоянный контакт с инфицированным;
- проблемы с соблюдением личной гигиены;
- другие перенесённые ЗППП;
Также есть индивидуальная и даже наследственная предрасположенность к заражению хламидиозом и другими видами половых инфекций, обусловленная специфическими особенностями организма.
Заголовок 1
Подзаголовок
«+num_H2+». «+val.text+»
«+num_H2+».»+num_H3+». «+val.text+»
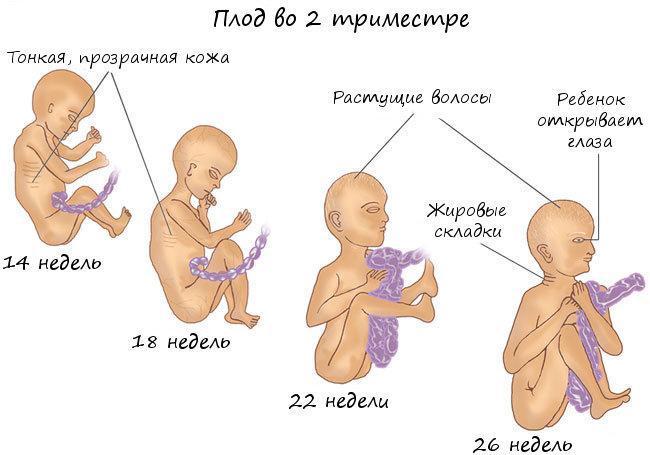
Первый триместр
Второй триместр
Третий триместр
- РОДЫ
Месяцы
Резус-фактор — белок, который есть в крови у одних людей (резус-положительных) и отсутствует у других (резус-отрицательных). Для женщины, собирающейся стать мамой, о своем резус-факторе желательно знать все, чтобы избежать возможных последствий резус-конфликта.
Что такое резус-конфликтная беременность?
Резус-конфликт возникает при несовпадении факторов в крови мамы и малыша. Когда в резус-отрицательную кровь попадают резус-положительные эритроциты, организм воспринимает их как нечто чужое и враждебное. Тут же начинают вырабатываться антитела, цель которых — уничтожение «врага». Только вот этим «врагом» является ребенок, которого Вы ждете.
Однако несовпадение резус-факторов еще не означает обязательного развития конфликта.
Группа риска
Наибольшая вероятность резус-конфликтной беременности существует в ситуации, когда мама резус-отрицательная, а малыш резус-положительный.
Наоборот тоже бывает, но очень редко. Конфликт «положительной» мамы и «отрицательного» ребенка не так опасен. По-хорошему, в такой ситуации женщинам не стоит сильно волноваться на этот счет.
Будьте особенно внимательны, если у Вас резус-отрицательный фактор, а у отца ребенка резус-положительный
Обратите на это внимание своего врача. При такой комбинации риск возникновения резус-конфликта — 75%
Если Вы попали в группу риска, не спешите впадать в отчаяние, разводиться с мужем и, тем более, делать аборт!
Резус-несовместимость может и не проявить себя. Особенно безопасны первые роды, когда организм матери еще не знает, как себя вести в подобной ситуации. Он не так активно вырабатывает антитела, или при благоприятном раскладе (кровь малыша не попадает в кровоток матери), не вырабатывает их вовсе. Поэтому вероятность конфликта во время первой беременности составляет не более 10%.
Риск повышается:
- при повторных родах;
- если были выкидыши или аборты;
- если во время беременности были мелкие травмы, кровоизлияния, повреждения плаценты, инфекционные заболевания, снижающие проницаемость плаценты;
- если резус-антитела выработались в результате когда-то проведенного переливания крови.
Контроль резус-несовместимости осуществляется всю беременность. Для этого необходимо регулярно по назначению врача сдавать кровь на антитела.Если беременность протекает гладко, на 28 неделе можно сделать «резус-прививку»: ввести маме антирезусный иммуноглобулин.
Если возник конфликт
Мамочке обязательно необходимо лечь в специальный перинатальный центр, где состояние малыша будут постоянно отслеживать и поддерживать его жизнеспособность. На позднем сроке врачи могут найти целесообразным организацию преждевременных родов.
В течение 72 часов после родов женщине должны ввести антирезусный иммуноглобулин. Так же необходимо поступать после аборта или выкидыша, если известно, что с плодом была резус-несовместимость. Это снизит риск конфликта при следующей беременности.
Интересные факты
Эмоции и настроение женщины на 2 месяце беременности
Отношения с близкими под угрозой. Как обуздать гормональный взрыв?
Изменения в организме матери на 2 месяце беременности
Опасны ли поздние роды
Выбираем нужные продукты
Простуда при беременности
Развитие ребенка во время 2 месяца беременности
Резус-конфликт при беременности, кто входит в группу риска
Срочно к врачу, если…
Упражнения при беременности
Визит к гинекологу на втором месяце беременности
Выкидыш: боремся со страхом
Акушерский пессарий: спасительное устройство
Для чего выявляют женщин высокого риска по преждевременным родам? Вовсе не для того, чтобы они морально были готовы к рождению недоношенного ребенка, а для того, чтобы помочь им доносить малыша до положенного срока.
Ведение пациенток с истмико-цервикальной недостаточностью включает в себя следующие пункты:
- Охранительный режим, минимизация стрессовых ситуаций;
- Лекарственная терапия по регуляции маточных сокращений;
- Лечение сопутствующих инфекций (в том числе, бактериального вагиноза);
- Профилактика дыхательных нарушений у ребенка гормональными препаратами в случае его преждевременного рождения;
- Коррекция истмико-цервикальной недостаточности.
Сейчас мы подробнее обсудим последний пункт. В последнее время во многих странах активно применяется метод наложения акушерского пессария на шейку матки. Это помогает предотвратить преждевременные роды у некоторых пациенток. Некоторые исследования указывают на его хорошую эффективность, но есть и такие исследования, результаты которых пока не позволяют сделать радужные выводы. Тем не менее, применение пессариев и анализ их эффективности продолжается.
Акушерский пессарий представляет собой пластиковое или силиконовое устройство, имеет форму толстого кольца или упругой глубокой чаши. Оно вводится во влагалище и надевается на шейку матки, что помогает сместить шейку матки к крестцу. Это позволяет снизить нагрузку на шейку матки, связанную с ростом плода. То есть, после установки пессария головка плода давит не на шейку матки, а на передний свод влагалища, что останавливает процесс преждевременного созревания шейки.
Акушерский пессарий устанавливает только врач акушер-гинеколог. Это довольно-таки простая процедура. Для ее проведения не требуется обезболивание. Женщины хорошо переносят процедуру, поэтому ее можно проводить и в стационаре, и амбулаторно. Срок беременности, на котором устанавливают пессарий, может различаться у разных пациенток. Можно проводить процедуру на сроке 14-26 недель.
Есть ли ситуации, при которых нельзя устанавливать акушерский пессарий? Да, ограничения имеются:
- Отхождение околоплодных вод;
- Кровянистые выделения из влагалища;
- Выраженные воспалительные процессы во влагалище и шейке матки (нужно сначала их пролечить);
- Пролабирование плодного пузыря (плодные оболочки частично находятся в канале шейки матки).
Акушерский пессарий не дает стопроцентной гарантии, что беременность удастся доносить до положенного срока. Хоть он и эффективен у большого количества пациенток, преждевременные роды все же могут самопроизвольно начаться. В таком случае потребуется срочное удаление пессария. Грамотное планирование беременности, своевременное лечение половых инфекций, выполнение рекомендаций акушера-гинеколога являются важными «пунктами» на пути к успеху.
Пройдите тестТест: ты и твое здоровье
Пройди тест и узнай, насколько ценно для тебя твое здоровье.
Использованы фотоматериалы Shutterstock
Выявление возбудителя
Благодаря современным диагностическим методам и их разнообразию картина болезни получается максимально полной. Постановку диагноза врачи проводят, изучая анамнез пациента, сроки и динамику заболевания и, конечно, результаты лабораторных исследований. Известно, что генитальный хламидиоз часто отличается скрытой и бессимптомной формой течения, поэтому лабораторные анализы в данном случае являются незаменимыми.
В лабораторных условиях существуют методы:
- молекулярной ПЦР — диагностики (у больных берут соскобы);
- иммуноферментного анализа. В процессе исследования могут быть обнаружены разные виды антител, вырабатываемых организмом к хламидии.
Диагностику на молекулярном уровне (или полимеразную цепную реакцию) принято считать стандартным и обязательным методом, признанным на мировом уровне. Если применять оба способа, сочетая их между собой, диагностика принимает более точный характер. Известно, что и ПЦР, и иммуноферментный анализ имеют ряд недостатков, которые можно скорректировать, применяя их последовательно. К примеру, если в крови обнаружить хламидию не удаётся, антитела найти точно получится. Кроме того, с помощью иммуноферментного анализа определяют, как долго протекает заболевание и насколько острой является инфекция.
Тестостерон и его влияние на либидо
Уровень андрогенов у женщин в постменопаузе со временем падает. В этот период стромальная ткань яичника секретирует тестостерон, андростендион в организме практически отсутствует. Влияние снижения тестостерона на либидо зависит от биологической чувствительности женщины к этому гормону, ее половой истории и многих других факторов.
Примерно у половины женщин в постменопаузе продолжается выработка значительного количества тестостерона, у второй половины содержание гормона значительно снижается. У женщин в постменопаузе, которые все еще выделяют тестостерон, уровень тестостерона может быть приблизительно на 50% ниже, чем у более молодых женщин в пременопаузе.
Доказательства того, что тестостерон влияет на либидо у женщин, получены из клинических исследований пациенток, которые потеряли яичник.
Наиболее известное исследование было сделано Б. Шервином, который изучал настроение, память и либидо у женщин до и после хирургической овариэктомии. Что касается тестостерона и либидо, ученые обнаружили, что женщины в менопаузе после хирургического вмешательства, получающие препараты эстрогена и тестостерона, сообщали о более высоких уровнях полового влечения и возбуждения и более высокой частоте сексуальных фантазий по сравнению с женщинами, получавшими в послеоперационном периоде только эстроген или плацебо.
Другое исследование заместительной гормональной терапии у женщин в постменопаузе изучало использование эстрогена по сравнению с эстрогеном-тестостероном. В результате оказалось, что либидо улучшилось в группе комбинированного лечения.