Отслойка плаценты
Содержание:
- Что такое отслойка плаценты?
- Лечение отслойки плаценты
- Аборт Мифегином
- Лучшие врачи-Акушеры
- Подготовка к амниоцентезу
- Диагноз и ведение родов
- Как проводят редукцию эмбрионов?
- Лечение предлежания плаценты
- Профилактика
- Online-консультации врачей
- Симптомы преждевременной отслойки плаценты
- Степени тяжести осложения
- Что происходит в организме после переноса эмбрионов?
- Диагностика досрочных родов
- Советы для женщин на 21 неделе беременности
- Три неделя после ЭКО. Развитие эмбриона
Что такое отслойка плаценты?
Плацента в норме находится на дне матки, переходя на заднюю (реже — на переднюю) стенку органа. Суть отслойки заключается в том, что детское место отделяется от стенок матки еще до того, как случились роды (в процессе вынашивания или слишком рано в процессе родов). На плаценту снаружи давят мышцы матки, а изнутри на нее давят амниотические воды. Поскольку детское место имеет губчатую структуру, то оно эластично (может растягиваться), благодаря чему не отслаивается во время гестации.
Та зона матки, куда крепится послед, может сокращаться меньше, чем остальные зоны органа. Это также предупреждает отслойку плаценты при нормальной беременности.
Лечение отслойки плаценты
Лечение преждевременной отслойки нормально расположенной плаценты основано на выборе метода бережного и быстрого родоразрешения с одновременно проводимыми мероприятиями по борьбе с кровопотерей, шоком, восполнением факторов, повышающих свертываемость крови.
Акушерская тактика в выборе метода родоразрешения определяется временем отслойки (в зависимости от того, произошла она во время беременности или в родах), выраженностью кровотечения, состоянием матери и плода.
При частичной небольшой по площади непрогрессирующей преждевременной отслойке нормально расположенной плаценты во время беременности до 36 недель, если состояние беременной и плода не страдает, кровотечение незначительное, то беременность может продлеваться в условиях лечения в стационаре. Женщине назначаются постельный режим, токолитическая терапия (использование медикаментов, расслабляющих матку), спазмолитики (НО-ШПА. ПАПАВЕРИН, МЕТАЦИН, СЕРНОКИСЛАЯ МАГНЕЗИЯ), кровоостанавливающая терапия (ВИКАСОЛ, ДЕЦИНОН, АСКОРБИНОВАЯ КИСЛОТА), антианемическая терапия препаратами железа. В обязательном порядке проводится лабораторный контроль за свертывающей системой крови. При появлении повторных эпизодов кровянистых выделений, указывающих на прогрессирование отслойки, ставится вопрос о родоразрешении. При зрелых родовых путях (размягчение, укорочение шейки матки, проходимость цервикального канала) проводится искусственное вскрытие плодного пузыря с возможным ведением родов через естественные родовые пути. Чаще же ставится вопрос о родоразрешении путем операции кесарева сечения.
При доношенном сроке беременности и небольшой по площади отслойке плаценты сразу ставится вопрос о родоразрешении. При наличии зрелых родовых путей и в первом периоде родов проводится ранняя амниотомия (вскрытие плодного пузыря), что способствует снижению внутриматочного давления. Тем самым предотвращается дальнейшая отслойка плаценты.
Роды при отслойке плаценты ведутся под тщательным кардиомониторным наблюдением за состоянием плода и сократительной деятельностью матки. В случаях ухудшения состояния плода, усиления кровянистых выделений, появления повышенного тонуса матки между схватками, ухудшения состояния матери прибегают к операции кесарева сечения. При естественных родах и патологическом кровотечении сразу после рождения ребенка обязательно проводится ручное обследование полости матки, а в последовом и раннем послеродовом периоде — профилактика кровотечения препаратами, усиливающими сокращение матки (ОКСИТОЦИН, МЕТИЛЭРГОМЕТРИН, простагландины).
Появление маточного кровотечения после родоразрешения связано с нарушением свертывающей системы крови и нарушением сократительной способности матки. Поэтому проводится тщательное наблюдение за характером кровянистых выделений из половых путей — есть ли сгусток, как скоро он образуется.
Одновременно с родоразрешением (кесарево сечение или естественные роды) проводятся мероприятия по восстановлению кровопотери, борьба с шоком (поддержание функции сердечно-сосудистой, дыхательной систем, обезболивание и др.), анемией, восстановление нарушенной свертываемости крови: проводится переливание свежей донорской крови и ее препаратов (свежезамороженной плазмы, фибриногена, тромбоцитарной массы и др.), вливание растворов.
При преждевременной отслойке нормально расположенной плаценты чаще всего используют кесарево сечение. При выраженных клинических проявлениях преждевременной отслойки плаценты во время беременности и в первом периоде родов проводят срочное родоразрешение путем операция кесарева сечения независимо от срока беременности и состояния плода. При операции кесарева сечения после извлечения плода и плаценты полость матки освобождается от крови и сгустков, после чего тщательно осматриваются все ее стенки с целью уточнения состояния мышц матки. Если они пропитаны кровью, производится удаление матки, так как она является источником кровотечения. Если отслойка плаценты произошла во втором периоде родов и есть условия к быстрому окончанию родов через естественные родовые пути, роды заканчивают наложением акушерских щипцов или вакуум-экстракцией плода.
При появлении любых болей в животе, кровянистых выделений из половых путей во время беременности необходимо срочное обращение к врачу.
Аборт Мифегином
Если Вы приняли решение о прерывании беременности французским мифегином, аборт в нашей клинике делается с соблюдением таких условий:
- правильная дозировка,
- своевременный прием препарата поддержки на 2 этапе,
- оптимальные (малые) сроки зачатия, соблюдение рекомендованных ограничений.
Наш медицинский центр прерывание беременности Мифегином (Франция) проводит с применением только тех методик и схем, которые утверждены государственными органами, регулирующими деятельность в области здравоохранения. Мы используем только оригинальные, импортные таблетки, сертифицированные и разрешенные к применению на территории РФ!
Цены на услуги
Только сертифицированные таблетки Мифегин из Франции
| Программа аборта / сроки / стоимость | 2-3 нед. | 3-4 нед. | 4-6 нед. |
|---|---|---|---|
| Стандартная | 12 000 | 15 000 | 18 000 |
| ВИП «все включено» | 25 000 | 30 000 | 35 000 |
Что включено в стоимость
message Цена аборта мифегином («стандартная программа») включает:
• Консультация гинеколога, осмотр;
• Мазки на микрофлору и степень чистоты;
• ПЦР анализы на скрытые инфекции (6 ед.);
• Составление Графика процедуры;
• Таблетки Мифегин (Франция);
• Препарат поддержки (Франция);
• Сопровождение по телефону по ходу процедуры;
• УЗИ контрольное (1 раз согласно Графика);
• Прием врача контрольный (согласно Графика);
• Инструментальное удаление остатков в случае неполного медикаментозного аборта в условиях стационара (при наличии сданных анализов).
Гарантии качества услуги.
У нас Вы можете не беспокоиться за качество таблеток! Только оригинальные препараты от официального поставщика на территории Российской Федерации. Далее Вы можете ознакомиться с фото основных документов по качеству французских лекарственных средств (Сертификат и Декларация о соответствии на Мифегин и препарат поддержки Топогин, выданные регулирующими органами нашей страны).
message Что не входит в цену французского аборта, но является рекомендованным *
• Анализы крови сифилис, ВИЧ, гепатит В, С;
• Анализ на группу и резус-фактор;
• Общий анализ крови;
• Антитела при отрицательном резусе;
• Профилактика воспаления и остатков плодного яйца (капельница);
• Схема предупреждения осложнений;
• Назначение лечения при наличии инфекций.
* Данные услуги могут быть оказаны за отдельную плату. При выборе Программы «Аборт все включено» эти услуги уже включены в стоимость!
Хотите попробовать более бюджетный вариант — посмотрите информацию про аборт таблетками Мифепристон (Россия).
Информация о препарате Мифегин, приведенная на этой странице сайта, не должна использоваться для самолечения. Данные сведения представлены для ознакомления с основными свойствами абортивных таблеток и не могут рассматриваться в качестве официальных рекомендаций. Необходима консультация специалиста!
Лучшие врачи-Акушеры
Третинник Людмила Владимировна
Акушер, Гинеколог, УЗИ-специалист, Гинеколог-эндокринолог
Cтаж 46 лет
Стоимость приема от 1500 р.
950р. только на glavvrach.net!
-
четверг
22 апр 2021 -
пятница
23 апр 2021 -
суббота
24 апр 2021 -
понедельник
26 апр 2021 -
вторник
27 апр 2021 -
четверг
29 апр 2021
г. Москва, ул. Красина, д. 14, стр. 2. Баррикадная, Белорусская, Белорусская, Краснопресненская, Маяковская, Пушкинская, Тверская, Ховрино
Надырова Наталья Олеговна
Акушер, Гинеколог
Cтаж 42 года
Стоимость приема от 2200 р.
1980р. только на glavvrach.net!
-
четверг
22 апр 2021 -
суббота
24 апр 2021 -
четверг
29 апр 2021
г. Москва, ул. Большая Молчановка, д. 32, стр. 1. Арбатская, Арбатская, Баррикадная, Смоленская, Смоленская, Крестьянская застава, Марксистская, Пролетарская, Таганская, Таганская
Саргсян Нвард Славиковна
Акушер, Гинеколог, УЗИ-специалист, Гинеколог-эндокринолог
Cтаж 17 лет
Стоимость приема от 1500 р.
950р. только на glavvrach.net!
-
четверг
22 апр 2021 -
пятница
23 апр 2021 -
суббота
24 апр 2021 -
понедельник
26 апр 2021
г. Москва, ул. Красина, д. 14, стр. 2. Баррикадная, Белорусская, Белорусская, Краснопресненская, Маяковская, Пушкинская, Тверская
Хангельдова Карина Григорьевна
Акушер, Гинеколог, Гинеколог-эндокринолог
Cтаж 29 лет
Стоимость приема от 1500 р.
-
четверг
22 апр 2021 -
пятница
23 апр 2021 -
суббота
24 апр 2021 -
понедельник
26 апр 2021 -
вторник
27 апр 2021 -
четверг
29 апр 2021
г. Москва, 6-й Монетчиковский пер., д. 19. Добрынинская, Павелецкая, Павелецкая, Серпуховская, Третьяковская
Есипович Татьяна Владимировна
Акушер, Гинеколог, УЗИ-специалист, Гинеколог-эндокринолог
Cтаж 26 лет
Стоимость приема от 975 р.
-
четверг
22 апр 2021 -
пятница
23 апр 2021 -
суббота
24 апр 2021 -
воскресенье
25 апр 2021 -
понедельник
26 апр 2021 -
вторник
27 апр 2021 -
четверг
29 апр 2021
г. Москва, Новослободская, д. 3. Белорусская, Достоевская, Менделеевская, Новослободская
Подготовка к амниоцентезу
Для повышения эффективности исследования и уменьшения рисков возможных осложнений пациентка должна осуществить следующие подготовительные мероприятия:
- Пройти консультацию у врача, на которой он подробно расскажет о прохождении процедуры, ее возможных осложнениях, противопоказаниях и т. д.
- Сдать анализы и пройти УЗИ, позволяющие выявить скрытые инфекционные или воспалительные заболевания, наличие новообразований, объем околоплодных вод, подтвердить или опровергнуть многоплодную беременность. Также с их помощью определяется срок беременности, состояние и жизнеспособность плода.
- Примерно за 4-5 дней до проведения амниоцентеза пациентка должна исключить прием ацетилсалициловой кислоты или аналогичных ей препаратов, за 12-24 часа – прекратить употребление препаратов, снижающих свертываемость крови для уменьшения риска кровотечений.
Эти мероприятия необходимо выполнить для того, чтобы повысить безопасность амниоцентеза, снизить риск появления осложнений у самой женщины и ее ребенка, увеличить эффективность диагностики.
Диагноз и ведение родов
В легких случаях при осмотре последа на материнской (маточной) поверхности плаценты обнаруживают вдавление, заполненное сгустком крови. Для П. о. п. средней тяжести характерным является несоответствие клин, проявлений, в первую очередь гемодинамических нарушений (значительное падение АД, тахикардия и др.), величине наружного кровотечения. Распознавание тяжелой формы П. о. п. основано на данных клин, вариантов этой патологии. Современные методы ультразвуковой диагностики (см.) также позволяют установить наличие ретроплацентарной гематомы. Гистол, исследование плаценты вносит ясность в диагноз, особенно когда речь идет об анте- или интранатальной смерти плода.
При возникновении П. о. п. необходимо как можно быстрее извлечь плод из матки с помощью кесарева сечения (см.) или наложить акушерские щипцы в зависимости от акушерской ситуации. При этом учитывается опасность развития геморрагического шока с нарушением гемокоагуляции, острой почечной недостаточности и других осложнений, которые могут возникнуть как после оперативного, так и после самопроизвольного родоразрешения.
Внутриутробная смерть плода не является противопоказанием для кесарева сечения, если отсутствуют условия для родоразрешения естественным путем. Вопрос об удалении или оставлении матки решается индивидуально. При наличии необратимых изменений матки (матка Кувелера) показано ее удаление. Предпочтительнее производить экстирпацию матки (см.), т. к. надвлага-лищная ампутация в подобной ситуации не обеспечит надежного гемостаза. Вопрос решается в пользу экстирпации матки и при менее выраженных морфол, изменениях, если развился тяжелый геморрагический шок. Больным проводится интенсивная терапия, направленная на восполнение объема циркулирующей крови, коррекцию кислотно-щелочного равновесия, устранение водно-электролитных нарушений и восстановление реологических свойств крови. Одновременно проводятся профилактика и лечение острой почечной недостаточности и других осложнений.
В послеоперационном периоде (см.) уделяется внимание восстановлению сниженной сопротивляемости организма (борьба с анемией, применение препаратов типа тималин, минтезол), предотвращению тромбоэмболических осложнений, сепсиса и перитонита.
Как проводят редукцию эмбрионов?
Данная процедура является добровольной – для ее проведения необходимо письменное согласие женщины. При отсутствии такового врачи обязаны сделать все необходимое для сохранения жизни самой матери и всех эмбрионов, но ответственность за риски при многоплодной беременности она в этом случае несет сама.
Редукция эмбрионов возможна на сроке от 2 до 13 недели (оптимальный вариант – до 8-9 недели) беременности. Перед процедурой пациентка проходит комплексное медобследование, включающее:
- общий анализ мочи и крови;
- тест на свертываемость (коагулограмму);
- анализы на инфекции (сифилис, ВИЧ, гепатит В и С);
- исследование мазков из уретры и цервикального канала на флору;
- УЗИ органов малого таза
При наличии у женщины каких-либо патологий ей назначаются дополнительные обследования, цель которых – минимизировать риски для ее здоровья и жизни при проведении редукции эмбрионов. После этого врач приступает к выявлению зародышей, подлежащих удалению, для чего выполняет их картирование (выявление расположения в матке). В зависимости от способа проведения редукция эмбрионов может быть:
- Трансвагинальной. Данная процедура проводится на 7-8 неделе под общим наркозом и УЗИ-контролем. Через влагалище вводится тонкая биопсийная игла, которой прокалывается стенка матки, амниотическая оболочка и грудная клетка редуцируемого эмбриона. Через нее в зародыш подается раствор хлорида калия для остановки его сердца.
- Трансабдоминальной. Этот метод применяется на 8-9 неделе беременности и отличается от предыдущего только тем, что биопсийная игла вводится не через влагалище, а сквозь прокол в брюшной стенке матери. Его важным преимуществом является низкий риск инфицирования маточной полости и возможность применения к любому зародышу независимо от места его расположения.
- Трансцервикальной. Данный способ применяется на 5-6 неделе и заключается в отсасывании плодного яйца из маточной полости с помощью вакуум-аспирационного аппарата. Сегодня редукцию трансцервикальным методом проводят редко из-за высокого риска повреждения соседних эмбрионов, инфицирования матки и непроизвольного выкидыша.
Важной особенностью первых двух способов является то, что умерщвленные зародыши остаются внутри маточной полости и постепенно растворяются в ней под действием ферментов. Именно поэтому важно соблюдать сроки редукции эмбрионов – ткани могут просто не рассосаться, если она проводится позже 8-9 недели
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
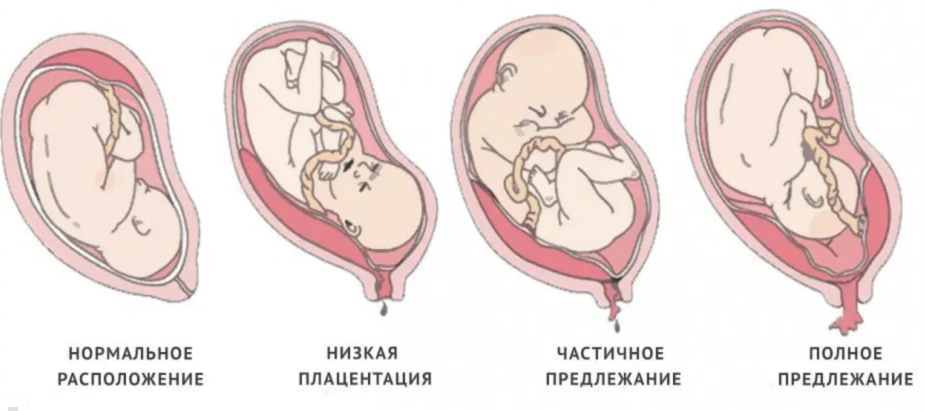
Лечение предлежания плаценты
Решающим фактором, определяющим тактику ведения беременности, является наличие или отсутствие кровотечения .
Особенности ведения беременности
Выбор метода лечения зависит от ряда обстоятельств :
- времени возникновения кровотечения (во время беременности, в родах) и его интенсивности;
- вида предлежания плаценты;
- срока беременности;
- состояния родовых путей (степень раскрытия шейки матки);
- положения и состояния плода;
- общего состояния беременной (роженицы);
- состояния гемостаза.
При отсутствии кровянистых выделений в первой половине беременности женщина может находиться под амбулаторным наблюдением. Необходимо соблюдать определённый режим: исключить физическую нагрузку, стрессовые ситуации, поездки, половую жизнь. Беременная должна чётко знать, что при появлении кровянистых выделений необходима срочная госпитализация в стационар .
Медицинское сопровождение беременных с предлежанием плаценты
При выявлении предлежания плаценты во второй половине беременности, особенно при полном предлежании, пациентка должна находиться в стационаре. Лечение в акушерском стационаре при сохранении удовлетворительного состояния беременной и плода направлено на продление срока беременности до 37-38 недель.
- Назначают строгий постельный режим, а также препараты, нормализующие сократительную деятельность матки (спазмолитики, β-адреномиметики, магния сульфат).
- Проводят лечение плодово-плацентарной недостаточности и анемии (препараты железа, поливитамины).
- По показаниям проводят переливание эритроцитной массы, свежезамороженной плазмы .
- Одновременно назначаются дезагреганты (препараты, препятствующие тромбообразованию), препараты, укрепляющие сосудистую стенку.
- Если нет уверенности в продлении срока беременности до 36 недель, то для профилактики развития синдрома дыхательных расстройств у ребёнка после родов беременным показано введение глюкокортикоидов (гормональных противовоспалительных средств).
Как рожать с предлежанием плаценты
В ряде случаев необходимо проведение экстренного кесарева сечения.
Показания к экстренным родам с помощью кесарева сечения (независимо от срока беременности):
- начавшееся кровотечение при полном предлежании плаценты;
- одномоментное массивное кровотечение, угрожающее жизни беременной, несмотря на срок беременности и состояние плода (плод нежизнеспособен или мертвый);
- повторяющиеся кровотечения;
- небольшие кровопотери в сочетании с анемией и снижением артериального давления .
Показания к плановому кесареву сечению:
- Полное предлежание плаценты является абсолютным показанием. В этом случае внутренний зев шейки матки полностью перекрыт плацентой, поэтому естественные роды невозможны. Кроме того, с началом родовой деятельности плацента будет прогрессивно отслаиваться, а кровотечение усиливаться. Такое состояние угрожает жизни роженицы и плода .
- Неполное предлежание плаценты, осложнённое сопутствующей патологией :
- неправильное положение плода (поперечное, тазовое, косое);
- узкий таз;
- рубец на матке;
- многоплодная беременность;
- выраженное многоводие;
- возраст первородящей и т. д.
Естественные роды при предлежании плаценты
Естественные роды через родовые пути с ранней амниотомией (вскрытием плодного пузыря) необходимо вести под постоянным мониторным контролем за состоянием плода и сократительной деятельностью матки (КТГ). Естественное родоразрешение возможно при неполном предлежании плаценты и благоприятных условиях:
- плод находится в головном предлежании;
- кровотечение отсутствует или остановилось после вскрытия плодного пузыря;
- отсутствует сопутствующая акушерская патология;
- шейка матки зрелая;
- родовая деятельность хорошая.
Однако чаще всего в случае предлежания плаценты акушеры выбирают оперативное родоразрешение. Кесарево сечение используется с частотой 70-80 % при данной патологии .
В раннем послеродовом периоде кровотечение также может возобновиться из-за нарушения процессов отделения плаценты, снижения сократительной способности матки и повреждения сосудистой сети шейки матки .
Секс и предлежание плаценты
Из-за риска кровотечения при предлежание плаценты рекомендуется физический и половой покой.
Профилактика
Главная гарантия рождения здорового малыша у женщины с отрицательным резусом – своевременное введение антирезусного иммуноглобулина – вещества, нейтрализующего резусный антиген.
Эта процедура рекомендуется в определенные периоды:
- 28-32-я неделя беременности;
- через 48 часов после аборта или выкидыша;
- в течение 72 часов после родов (если малыш резус-положительный);
- сразу после амниоцентеза или биопсии хориона;
- при первых признаках (кровянистых выделениях) угрозы прерывания беременности до 28 недель;
- при отслойке плаценты.
Такая методика позволяет снизить риск развития гемолитической болезни у плода почти в 10 раз. Однако при наличии во время беременности титра антител введение антирезусного иммуноглобулина противопоказано!
Обычно родоразрешение при резус-конфликте проводится раньше планируемого срока – такое решение принимают совместно неонатологи, акушеры и врачи пренатальной диагностики. Лечение резус-конфликта – комплексное: инфузионная терапия, фототерапия, а в тяжелых случаях заменное переливание крови. Все эти процедуры при необходимости можно провести в клинике ISIDA.
Эксперт Лариса ТАТКАЛО, акушер-гинеколог клиники ISIDA ОболоньСовременные технологии уже на 10-й неделе беременности позволяют проводить диагностику резус-фактора плода по крови матери, не прибегая к рискованным процедурам. Таким образом, профилактику резус-конфликта можно назначать своевременно и только тем, кто действительно в ней нуждается. Кроме того, с помощью молекулярно-генетического анализа можно пренатально определить наличие у плода гена RhD, что не только будет полезным при подозрении на развитие резус-конфликта, но и позволит избежать ненужного введения антирезусного иммуноглобулина.
Программа клиники ISIDAПакет наблюдения беременности «Комфорт»
В отличие от базовой программы «Моя беременность» этот пакет включает также дополнительные консультации узких специалистов и вызов кареты скорой помощи.
В программу входят:
- консультации акушера-гинеколога
- консультации врачей узких специальностей;
- лабораторные исследования;
- пренатальный скрининг;
- функциональная диагностика;
- вызов кареты скорой помощи.
(также доступны другие опции)
Online-консультации врачей
| Консультация психиатра |
| Консультация инфекциониста |
| Консультация гомеопата |
| Консультация специалиста по лечению за рубежом |
| Консультация оториноларинголога |
| Консультация детского невролога |
| Консультация специалиста банка пуповинной крови |
| Консультация психоневролога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация эндокринолога |
| Консультация нефролога |
| Консультация нарколога |
| Консультация диетолога-нутрициониста |
| Консультация анестезиолога |
| Консультация сосудистого хирурга |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Симптомы преждевременной отслойки плаценты
У такого осложнения, как преждевременная отслойка плаценты, симптомы различаются по степени тяжести. Тем не менее самыми распространенными из них являются:
- кровотечение;
- гипертонус матки;
- боль в животе;
- угроза гипоксии плода.
О кровотечениях стоит поговорить отдельно. Оно может быть внутренним или наружным — в зависимости от степени и формы отслойки.
- Краевая отслойка в легкой форме вызывает незначительное выделение крови из половых путей.
- Краевая отслойка в более тяжелых степенях сопровождается обильными кровотечениями. Беременной приходится менять прокладку или тампон примерно раз в час.
- Центральная отслойка не влечет за собой видимого кровотечения, иными словами, оно внутреннее. Кровь пропитывает стенку матки и образует ретроплацентарную гематому.
Нужно обратить внимание еще на одну важную деталь — цвет выделяемой крови. Если кровь ярко-красного цвета, значит, она исходит из стенки матки, а если темного — то из гематомы.. Гипертонус матки и болевой синдром нарастают параллельно
При осмотре матки обнаруживается:
Гипертонус матки и болевой синдром нарастают параллельно. При осмотре матки обнаруживается:
- напряженность;
- болезненность при пальпации;
- асимметрия;
- увеличение в размерах;
- выпячивание ретроплацентарной гематомы на боковой или передней стенке.
Боль обусловлена растяжением серозной оболочки матки и сильнее выражена при центральной отслойке.
Кроме того, у женщины могут появляться следующие симптомы преждевременной отслойки плаценты:
- боль в спине;
- повышение диастолического давления;
- тахикардия;
- головокружение;
- бледность кожных покровов;
- общая слабость.
Плод тоже по-своему реагирует на преждевременную отслойку плаценты. В некоторых случаях замедляется его сердцебиение (менее 120 ударов в минуту), в некоторых — напротив, ускоряется (более 160 ударов в минуту).
Состояние гипоксии наступает при отслойке трети поверхности плаценты. Если отслойка непрогрессирующая, ребенка можно спасти, если плацента не имеет функциональных или морфологических дефектов. Если же площадь отслойки плаценты превышает треть поверхности, то в большинстве случаев плод погибает.
Степени тяжести осложения
Рассматриваемое осложнение по течению может быть трех степеней тяжести:
легкая
Обнаруживается такая отслойка в основном после родов. Также могут обнаружить патологию в периоде гестации на УЗИ. При этом женщина чувствует себя нормально, и состояние плода также в норме. Симптомов, описанных выше, просто нет.
среднетяжелая
Это значит, что детское место отстало от матки на 1/3-1/4 общей площади. При этом из влагалища выделяется кровь в небольшом количестве. Врач обнаруживает гипертонус матки, брадикардию плода. При этом у больной может болеть живот. Проявления геморрагического шока постепенно усиливаются.
тяжелая
Абдоминальную боль характеризуют как распирающую и сильную. При этом боль появляется внезапно, вместе с головокружением и сильной слабостью. Некоторые женщины падают в обморок. Выделения крови из половых органов могут быть небольшими или умеренными. Врач отмечает, что матка ассиметричная, плотная, возникает резкая боль при пальпации.
Плацента при такой форме отслоилась на ½ и больше. Это огромная угроза для будущего ребенка. Нужно срочно предпринимать врачебные действия, чтобы ребенок не погиб в животе матери. Отмечается быстрое нарастание проявлений ДВС-синдрома, пациентка чувствует себя всё хуже и может умереть.
Что происходит в организме после переноса эмбрионов?
После перемещения плодного яйца в маточную полость его имплантация в эндометрий происходит в течение 2-8 дней. При процедуре ЭКО чаще наблюдается поздняя имплантация, что связано с длительным периодом адаптации бластомеров к новой среде.
На сроки внедрения эмбриона в стенку матки влияют следующие факторы:
- состояние эндометрия;
- психоэмоциональное состояние;
- гормональный фон;
- острые инфекционные заболевания и т.д.
В 1 дпп пятидневок плодное яйцо продолжает свое развитие. Из 6- или 8-клеточного эмбриона формируется 16-64-клеточная морула, клетки которой продолжают делиться. И только на вторые сутки после процедуры ЭКО она превращается в бластоцисту, состоящую из сотни клеток.
Уже на 3-4 сутки бластоциста покидает свою оболочку и «находит» подходящее место для имплантации. На 5-й день она проникает в эндометрий и только на 7-й день заканчивает имплантацию, после чего ее клетки подразделяются на два типа: те, из которых будет развиваться зародыш и те, из которых произойдет формирование плаценты.
Диагностика досрочных родов
Размытие специфических симптомов в сочетании с множеством факторов не дают возможности для точного определения факта преждевременных родов. На практике предварительный диагноз выставляется по следующим критериям:
- сбор анамнеза ведущим беременность гинекологом — полная информация обо всех факторах, которые повлияли на состояние беременной. Субъективная оценка ощущений будущей матерью (боли, активность ребенка, тянущие ощущения);
- осмотр гинекологом с целью выявления тонуса матки и раскрытия шейки. Влагалищное исследование в зеркалах определит, укорочена ли шейка матки, степень ее сглаженности и раскрытия зева;
- назначение ультразвукового исследования для определения уровня раскрытия шейки матки и возможного отделения плаценты, предполагаемого веса плода, его предлежания и положения, целостность околоплодного пузыря, общего состояния плаценты, исключение ее предлежания;
- клинические анализы крови и мочи;
- тест на зрелость шейки матки (верный прогноз до 95 % случаев);
- фибронектиновый тест (для определения веществ в выделениях, присутствующих при родах);
- регистрация сердцебиения плода;
- анализы на ЗППП.
Советы для женщин на 21 неделе беременности
Если вас беспокоит частая изжога, вам не стоит наедаться на ночь, перед сном. Старайтесь не лежать после приема пищи. Если хочется отдохнуть, лучше подремать в положении полусидя. Положите подушку так, чтобы ваша верхняя часть тела была приподнята. Постарайтесь избегать острой, жирной, кислой пищи. Изжогу могут усиливать цитрусовые, ананасы, ягоды, томаты и некоторые другие фрукты. Конечно, это не означает, что нужно садиться на строжайшую диету – нельзя лишать организм растущего плода энергии, строительного материала, ценных витаминов и минералов. Но, возможно, врач порекомендует ограничить некоторые продукты.
Если, несмотря на соблюдение всех рекомендаций, изжога не думает отступать, ее можно «погасить» специальными препаратами – антацидами. Многие из них можно принимать во время беременности, но предварительно нужно проконсультироваться с врачом.
Схватки Брэкстона-Хикса причиняют дискомфорт? С ним хорошо помогает справиться теплая ванна. Но вода не должна быть горячей, это может навредить вашему будущему ребенку.
Возникла сухость и раздражение кожи? Для увлажнения можно использовать масла и лосьоны, но нужно выбирать средства, которые безопасны во время беременности.
На коже появилось много угрей? В первую очередь нужно сохранять спокойствие и не переживать по поводу того, что этот симптом останется навсегда. Гормональные эффекты – временные. После родов ваша кожа придет в норму. А пока стоит последовать некоторым советам:
· Умывайтесь с мягким мылом два раза в день.
· Не используйте косметику, которая содержит масла.
· Состояние кожи улучшают некоторые народны средства: протирание настоем ромашки, фруктово-ягодные маски.
· Старайтесь есть меньше сладкого: оно способствует образованию акне.
Существует масса препаратов для борьбы с угревой сыпью, но многие из них опасны во время беременности, могут сильно навредить будущему ребенку. Препараты можно применять только по назначению врача.
В борьбе с варикозом на 21 неделе беременности помогут физические упражнения, специальное компрессионное белье. Старайтесь не стоять подолгу. Когда лежите, приподнимайте ноги выше уровня сердца, например, подложив под них подушки – это облегчит отток крови. Спать лучше на левом боку.
С запорами во время беременности зачастую можно справиться без лекарств. Потребление достаточного количества воды поможет размягчить стул, пища, богатая клетчаткой – улучшить работу кишечника. Активировать пищеварение помогает физическая активность.
Для того чтобы предотвратить кровоточивость десен и другие проблемы с ротовой полостью на 21 неделе беременности, следуйте рекомендациям:
· Посетите стоматолога хотя бы один раз в течение беременности.
· Чистить зубы нужно дважды в день: утром и на ночь. Если у вас вызывает отвращение вкус мяты, попробуйте другие зубные пасты, например, с фруктовым вкусом.
· Купите мягкую зубную щетку, которая не повредит ваши десны. Желательно, чтобы сзади на ней был рельеф для чистки языка – этой процедурой тоже не стоит пренебрегать. Спросите у врача, какую жидкость для полоскания рта лучше использовать во время беременности.
· После того как вы поели цитрусовые, ягоды или другую кислую пищу, не забудьте прополоскать рот. Это поможет удалить остатки кислоты.
· Ешьте больше продуктов, которые содержат витамин C и кальций.
· Ограничьте сладкие лакомства. Их остатки на зубах создают благоприятную среду для размножения болезнетворных микроорганизмов.
После родов ваши десны сами придут в норму.
Переживания во время беременности – нормальное явление. На 21 неделе, по мере того, как растет живот, начинают явственно ощущаться толчки ребенка внутри, многие будущие мамы (и даже будущие папы) начинают испытывать беспокойство. Возникают смешанные чувства. «Я беременна! Этого просто не может быть! Это какая-то ошибка!» Подобные ощущения вполне нормальны. Поделитесь ими с партнером, подругами, у которых уже есть дети, другими людьми, у которых вы сможете найти поддержку.
Ваш аппетит стал выкидывать странные фокусы? У многих беременных женщин начинают течь слюнки при одном только виде или запахе несъедобного предмета: кучки песка, куске угля, кирпича или мела. Это нормально. И, кстати, эта странность во время беременности не лишена логики: в этих предметах есть минералы, которые нужны организму вашего малыша. Придется смириться и потерпеть. Пересмотрите свой рацион и убедитесь, что он полностью обеспечивает потребности вашего организма и организма плода.
Три неделя после ЭКО. Развитие эмбриона
На третьей неделе беременности после ЭКО у зародыша происходит формирование нервной трубки. Фаза гаструляции завершается, и эмбрион теперь имеет форму нейрулы. На месте будущего позвоночного столба формируется постепенно углубляющийся изгиб. Смыкаясь, края углубления образуют нервную трубку – предшественницу головного и спинного мозга ребенка. Также происходит формирование зачатка сердца.
В этот же период начинается рост плаценты – уникального органа, обеспечивающего защиту и питание плода. Из трофобласта и эктодермы образуются амнион и хорион. Амниотическая полость заполняется околоплодными водами, а хорион начинает активно продуцировать ХГЧ. Размеры эмбриона достигают значения в 4 мм и его уже можно увидеть на УЗИ.