Противопоказания к прививкам у детей
Содержание:
- Почему важно вакцинировать детей?
- Делать ли БЦЖ?
- 3.1.2. Показания и противопоказания к иммунизации
- «Гриппол»: за и против
- Вакцина и прививка — одно и то же?
- График прививок, которые нужно сделать до года: календарь и список с описанием
- Местная и общая реакция и осложнения
- Велоэргометрия проводится только по назначению врача-кардиолога
- Как вакцина формирует приобретенный иммунитет?
- Какие прививки нужно делать ребенку
- Сроки возникновения реакций.
- Абсолютные и относительные противопоказания: инфекция, обострение, патологии
- Перечень медицинских противопоказаний к проведению профилактических прививок
- Где и как делают прививки?
- История
Почему важно вакцинировать детей?
Вакцинация нужна, чтобы защитить ребенка от опасных заболеваний, которые могут стать причиной тяжелых осложнений, инвалидности или даже смерти. Так, полиомиелит грозит параличом, корь — энцефалитом, пневмококковая инфекция — пневмонией и менингитом. Многие родители, принимая решение о вакцинации, опасаются поствакцинальных осложнений, но они встречаются гораздо реже тяжелых последствий заболеваний, от которых прививают малышей. Не говоря уже о медикаментозной нагрузке на печень, почки и другие внутренние органы в процессе лечения от вакциноуправляемых инфекций.
Эффективных средств лечения некоторых инфекций и вовсе не существует. В отношении других болезней существующее лечение может оказаться неэффективным (возбудители с каждым годом все активнее вырабатывают устойчивость к антибиотикам), и ребенок может пострадать. Выполнение обязательных прививок – самая надежная профилактика подобных трагедий.
Младенца первых месяцев жизни защищают от инфекций антитела мамы, полученные через плаценту и с молоком при грудном вскармливании, но этой защиты недостаточно и со временем она ослабевает. Проведение вакцинации детей помогает уберечь их от опасных заболеваний. Даже если малыш растет в благополучной среде, риск заражения опасными инфекциями сохраняется. Полностью контролировать все его контакты, исключить нахождение с другими людьми в помещениях и передачу возбудителей не удастся.
Важно! В России вакцины от основных заболеваний бесплатны. Детям они вводятся по определенному графику – национальному календарю вакцинации
Полный курс вакцинопрофилактики позволяет сформировать иммунитет от двенадцати наиболее опасных инфекционных заболеваний. Вакцинацию детей проводят под обязательным врачебным контролем с учетом ряда условий: состояния здоровья, противопоказаний, наличия аллергии. Это позволяет исключить риск осложнений и сформировать устойчивый иммунитет.
Отказываться от прививок не стоит еще и потому, что это влечет за собой ряд ограничений:
- в случае угрозы эпидемии школы и детские сады могут отказать в посещении непривитым детям. Если карантины вводятся последовательно по разным поводам, а инкубационные периоды заболеваний продолжительны, срок изоляции может составить до нескольких месяцев. Нарушение карантина для малыша, который не прошел вакцинацию, опасно повышенным риском заражения;
- ребенок, не получивший вакцину против полиомиелита, должен быть отделен от детей, привитых оральной полиовакциной, на 60 дней (живой вакцинный вирус полиомиелита может передаваться от ребенка к ребенку и крайне редко способен вызывать симптомы болезни, если ребенок не получил до этого инактивированную вакцину);
- ребенку без обязательных прививок может быть запрещен въезд в некоторые страны.
Последствия отказа от вакцинации могут аукнуться и во взрослом возрасте. При приеме на работу, связанную с риском заражения, или в организации, которые контролируют здоровье сотрудников, соискатель не пройдет медкомиссию.
Дополнительный аргумент в пользу вакцинации — формирование коллективного иммунитета. Если не менее 80-95% населения привито, инфекция не может распространяться, а значит, риск заболеть снижается для каждого, включая тех, кто не может пройти вакцинацию из-за противопоказаний (рис. 2).
Рисунок 2. Как формируется коллективный иммунитет. А — вакцинированных людей нет, и инфекция поражает почти всех. В — Вакцинированных людей мало, заболевают почти все непривитые. С — вакцинированных людей много, инфекция плохо распространяется. Источник
Делать ли БЦЖ?
Многие родители считают, что не стоит нагружать организм ребенка сразу после рождения вакцинами. Ведь БЦЖ делается через несколько дней после рождения. Можно ли делать БЦЖ каждому конкретному ребенку, решать только родителям, и никому более. Ведь теперь мать может написать отказ, и прививка не будет проводиться.

Но при этом принято считать, что прививка обезопасит ребенка от заболевания туберкулезом. Она имеет множество противопоказаний и показаний к применению. Именно поэтому, если ребенок недоношен или ослаблен или у него имеются пороки развития, прививка делаться не будет. Если же со здоровьем малыша все в порядке, то отказываться от нее не стоит.
Туберкулез — серьезное заболевание, которое передается воздушно-капельным путем. Им ребенок может заразиться сразу же после выписки из роддома. Ведь не все люди с открытой стадией туберкулеза изолированы от общества.
3.1.2. Показания и противопоказания к иммунизации
Реакции
на прививку. В
ответ на введение в организм вакцины
может развиться общая, местная или
аллергическая реакция (анафилактический
шок, сывороточная болезнь).
Общая
реакция
характеризуется ознобом, повышением
температуры, общей слабостью, ломотой
в теле, головной болью.
Местная
реакция
обычно наблюдается в месте инъекции
или инокуляции иммунологического
препарата и проявляется покраснением
кожи, отеком, и болезненностью в месте
введения вакцины. Нередко это сопровождается
кожным зудом. Обычно прививочные реакции
выражены слабо и они непродолжительны.
Тяжелые реакции на прививку, требующие
госпитализации и специального врачебного
наблюдения, происходят довольно редко.
Аллергические
реакции
на прививки проявляются зудящей сыпью,
отечностью подкожной клетчатки, болями
в суставах, температурной реакцией,
реже затруднением дыхания.
Проведение
прививок лицам, у которых прежде были
аллергические реакции, допускается
только в условиях специального врачебного
наблюдения.
Основным
показанием
для плановой, внеплановой и экстренно
проводимой иммунопрофилактики
инфекционных заболеваний является
необходимость создания невосприимчивости
к инфекции путем стимуляции выработки
иммунной системой организма специфического
иммунитета.
Противопоказаниямиявляются:
-
Аллергические
реакции на ранее проводившиеся прививки.
Решение о вакцинации в этом случае
принимает врач, и проводится она в
условиях аллергологического стационара. -
Другие
аллергические реакции: респираторная
аллергия, пищевая и инсектная аллергия.
Проведение прививок осуществляется
под наблюдением врача-аллерголога. -
Хронические
заболевания, протекающие с нарушением
жизненно важных функций организма:
дыхания, кровообращения, печени, почек,
центральной нервной и эндокринной
систем. -
Любые
острые заболевания (грипп, ангина,
острое респираторное заболевание в
острый период и в течение 1 месяца после
выздоровления).
При
выявлении у некоторых детей противопоказаний,
дающих основание для отвода от прививки
по состоянию здоровья (медотвода), вопрос
о возможности вакцинации решается
врачами-специалистами коллегиально.
Остальные дети обязательно должны быть
привиты, иначе инфекционное заболевание
в условиях детского учреждения может
принять массовый характер.
Федеральный
закон «Об иммунопрофилактике инфекционных
болезней» от
17 сентября 1998 г. № 157-ФЗ Основныепонятия(извлечения
из статьи 1):
Иммунопрофилактика
инфекционных болезней —
система мероприятий, осуществляемых в
целях предупреждения, ограничения
распространения и ликвидации инфекционных
болезней путем проведения профилактических
прививок.
Профилактические
прививки —
введение в организм человека медицинских
иммунобиологических препаратов для
создания специфической невосприимчивости
к инфекционным болезням.
Медицинские
иммунобиологические препараты —
вакцины, анатоксины, иммуноглобулины
и прочие лекарственные средства,
предназначенные для создания специфической
невосприимчивости к инфекционным
болезням.
Национальный
календарь профилактических прививок—
нормативный акт, устанавливающий сроки
и порядок проведения гражданам
профилактических прививок.
Поствакцинальные
осложнения, вызванные
профилактическими прививками, включенными
в национальный календарь профилактических
прививок, и профилактическими прививками
по эпидемическим показаниям — тяжелые
и стойкие нарушения состояния здоровья
вследствие профилактических прививок.
Сертификат
профилактических прививок —
документ, в котором регистрируются
профилактические прививки граждан.
Государственная
политика в области иммунопрофилактики(извлечения
из статьи 4).
1.
Государственная политика в области
иммунопрофилактики направлена на
предупреждение, ограничение распространения
и ликвидацию инфекционных болезней.
В
области иммунопрофилактики государство
гарантирует:
-
доступность
для граждан профилактических прививок; -
бесплатное
проведение профилактических прививок,
включенных в Национальный календарь
профилактических прививок, и
профилактических прививок по эпидемическим
показаниям в организациях государственной
и муниципальной систем здравоохранения; -
социальную
защиту граждан при возникновении
поствакцинальных осложнений; -
использование
для осуществления иммунопрофилактики
эффективных медицинских иммунобиологических
препаратов.
Права
и обязанности граждан при осуществлении
иммунопрофилактики (извлечения
из статьи 5):
«Гриппол»: за и против
Многие люди думают, делать ли прививку или можно обойтись и без нее. С одной стороны, вакцина «Гриппол» поможет болеть несколько реже или полностью исключить возможность заражения. Если болезнь все-таки сможет преодолеть барьер и проникнуть в организм, то протекать она будет намного легче. Вероятность возникновения осложнений при этом сводится к нулю.
Но, с другой стороны, в последнее время вирусы очень быстро и часто мутируют, поэтому угадать, какой грипп будет бушевать, невозможно. Следовательно, прививка может просто не помочь. Переболеть, возможно, все-таки придется и в том случае, если прививка сделана не заблаговременно, а в начале эпидемии или в ее разгар.
Вакцина и прививка — одно и то же?
Прививка по своему определению — это процесс введения вакцины, этот термин произошел от глагола “прививать” и является синонимом вакцинации. Прививки делают по определенному графику, их отмечают в медицинской карте или прививочном сертификате. Соблюдать график прививок следует всем, особенно это касается людей, которые живут в тесных коллективах. В детских садах, школе или армии условия прекрасно подходят для распространения многих серьезных инфекций, передающихся воздушно-капельным путем или через еду и посуду.
Важно! При прививке от одной и той же болезни могут использоваться разные вакцины, например, детские препараты не всегда подходят для взрослых. Часто одна вакцина защищает сразу от нескольких заболеваний (как вакцина АКДС против коклюша, дифтерии и столбняка)
Это помогает сократить количество инъекций и походов к врачу.
График прививок, которые нужно сделать до года: календарь и список с описанием
Вакцинация, проводимая в первый год жизни, начинается еще в роддоме, в первые сутки после рождения. Для эффективной иммунизации некоторые прививки выполняются неоднократно в разных возрастах. Помимо утвержденных законодательно обязательных вакцин, существуют дополнительные, которые могут быть введены ребенку по желанию родителей: от ветряной оспы, гепатита А и на время эпидемий – от энцефалита и гриппа.
Таблица прививок, которые делают детям до года, по месяцам
| Возраст детей | Вакцина |
|---|---|
| Первые сутки после рождения | Вирусный гепатит В – первично |
| 3-7 день жизни | БЦЖ-М (туберкулез) |
| Первый месяц | Вирусный гепатит В – повторно |
| Второй месяц | Вирусный гепатит В – третий раз для детей из группы риска Пневмококковая инфекция – первично |
| Третий месяц | Коклюш, столбняк, дифтерия и полиомиелит (инактивированная вакцина) – первично |
| Четвертый и пятый месяцы | Коклюш, столбняк, дифтерия и полиомиелит (инактивированная вакцина) – повторно Пневмококковая инфекция – повторно |
| Шестой месяц | Коклюш, столбняк, дифтерия и полиомиелит («живая» вакцина) – третий раз Вирусный гепатит В – третий раз |
| Двенадцатый месяц | Эпидемический паротит («свинка»), корь, краснуха – первично |
Описание схемы вакцинации
Вирусный гепатит В
Болезнь поражает печень, дает осложнения в виде цирроза. Препарат против нее включает белки вируса гепатита В. Процедуры, проводимые в первый год жизни, защищают организм от заболевания до 8 лет. Для детей, которые относятся к группе риска по данной болезни (матери являются носителями вируса или болеют гепатитом В), предусмотрен ускоренный график вакцинации, предполагающий проведение четвертой процедуры. Возможные реакции: повышение температуры тела до 37,5℃ , покраснение в зоне укола.
БЦЖ-М (туберкулез)
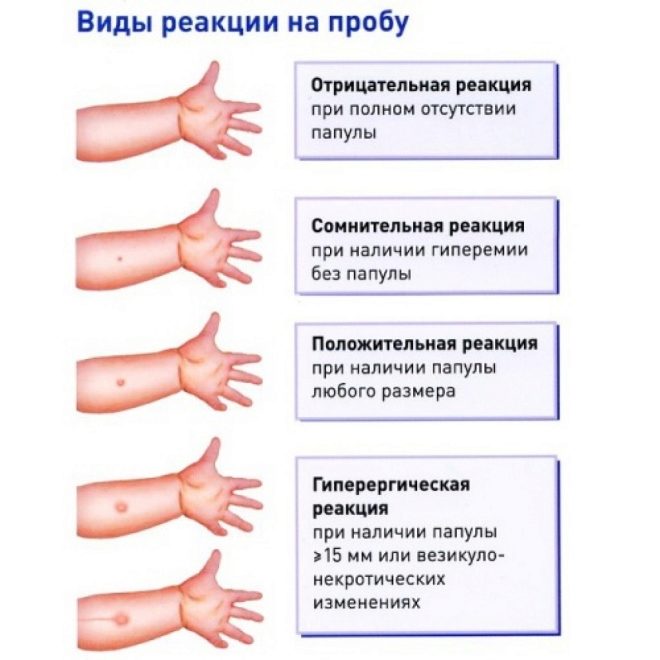
Болезнь поражает легкие и дает осложнения на мозг и кости. Препарат для защиты от нее содержит бактерии бычьего туберкулеза (ослабленные, которые не вызывают заболевания у людей). Однократная процедура защищает до 7 лет. При ослабленном иммунитете (по реакции Манту) включают повторную вакцинацию в график после года. Отсроченная реакция может проявляться в виде уплотнения в месте укола, на месте которого остается небольшой шрам.
АКДС (столбняк, коклюш, дифтерия)
Заболевания, по которым регистрируется очень высокая смертность среди новорожденных, опасны вырабатываемыми возбудителями токсинами. Комплексный препарат содержит малую концентрацию токсинов столбняка и дифтерии, а также неактивную палочку коклюша. После укола возможно локальное покраснение и уплотнение кожи, а также повышение температуры тела до 38℃, сонливость либо излишняя возбудимость, недомогание.
Полиомиелит
Поражает ЦНС, ЖКТ, эндокринную систему, характеризуется высокой смертностью, может приводить к параличу. Инактивированные препараты против заболевания содержат только белки вирусов, «живые» – ослабленный вирус. Иммунитет вырабатывается до 10 лет. В месте укола возможно покраснение и уплотнение. Если препарат дается перорально, то реакций почти не бывает, за исключением аллергии в виде кожной сыпи.
Краснуха, корь, эпидемический паротит («свинка»)
Болезни опасны осложнениями и тяжелым течением. Профилактические препараты против них содержат ослабленные возбудители (вирусы), вызывающие 100% иммунный ответ, но не приводящие к заражению других людей. Иммунитет вырабатывается до 5 лет. После процедуры возможны: повышение температуры тела, увеличение лимфоузлов, покраснение щек и глаз, заложенность носа.
Пневмококковая инфекция
Представляет собой комплекс болезней, которые провоцируются бактерией Streptococcus pneumoniae. К ним относятся острый средний отит, пневмококковая пневмония, гнойный пневмококковый менингит, артриты, эндокардиты, плевриты. Обычно эта инфекция выступает как осложнение других. Ранее детей прививали от перечисленных болезней на платной основе.
Местная и общая реакция и осложнения
После парентерального введения ряда препаратов возникает в различной степени выраженная местная и общая реакция. Наблюдаются также осложнения и необычные реакции. Причины их многообразны. Они могут обусловливаться препаратом (токсическое действие отдельных компонентов вакцины, сорбента и т. д.), нарушением техники прививки, исходным состоянием здоровья привитого и его реактивности.
Местная реакция проявляется в виде болезненности, гиперемии, инфильтрата и отечности на месте прививки. Интенсивность ее оценивают через 24 часа после прививки. Гиперемия и инфильтрат диам, до 2 5 см расценивается как слабая местная реакция, диам. 2,6—5 см — как средняя реакция, диам, более 5 см и с наличием лимфаденитов и лимфангиитов — как сильная реакция. Перечисленные явления чаще развиваются спустя 6 час. после прививки и исчезают к концу вторых суток. На коже в месте введения живой вакцины развиваются также специфические изменения.
Общая реакция обычно возникает при подкожных прививках и проявляется в виде недомогания, слабости, головной боли и повышения температуры. В отдельных случаях присоединяются боли в суставах, рвота, понос, судороги и обморок. Общая реакция появляется в первые часы после прививки и редко удерживается более 1 — 2 сут. Подъем температуры до 37,5° оценивается как слабая реакция, от 37,6 до 38,5° — как средняя реакция, выше 38,5°— как сильная. В случае сильной общей реакции необходим постельный режим.
При введении разных вакцин иногда возникают инфильтраты типа холодных абсцессов. Введение вакцины БЦЖ в единичных случаях может сопровождаться также кожными поражениями некротического характера, протекающими по типу феномена Коха (см. Туберкулинодиагностика). Наблюдается развитие местной волчанки и поствакцинального отита. Оспенная прививка в отдельных случаях вызывает поражение кожи в виде вакцинальной экземы. Процесс может приобретать некротический характер, сопровождаться обострением предшествовавшего заболевания и присоединением вторичной инфекции. Иногда после прививки быстро развивается выраженная интоксикация, сопровождающаяся повышением температуры, падением сердечной деятельности и судорогами. Наблюдаются разнообразные осложнения аллергической природы (кожные сыпи, энцефалит, анафилактический шок). Для лечения поствакцинальных осложнений рекомендуется комплекс следующих мероприятий: применение специфических средств (специфический гамма-глобулин), борьба с гипертермией, проведение дезинтоксикации, применение десенсибилизирующих и антигистаминных препаратов, борьба с вторичной инфекцией, использование симптоматических средств (см. Поствакцинальные осложнения).
О возникновении у привитых сильных реакций в большем проценте, чем указано в наставлении, и об осложнениях немедленно сообщают в местный здравотдел, ин-т, изготовивший препарат, и Государственный ин-т стандартизации и контроля мед. биологических препаратов имени Л. А. Тарасевича. Министерство здравоохранения союзной республики сообщает М3 СССР и представляет результаты расследования.
Для учета прививок взрослым используются списки.
В. применяют также для лечения заболевших такими болезнями, как бруцеллез, туляремия и др.
Велоэргометрия проводится только по назначению врача-кардиолога
Подготовка к велоэргометрии:
- Исследование не проводится натощак — утром немного поесть (очень легкий завтрак: чай, йогурт).
- Исследование не проводится после стрессовых ситуаций и больших физических нагрузок.
- Если пациенту назначены какие-либо лекарственные препараты, необходимо заранее обговорить с врачом возможность их приема перед исследованием.
ЧАЩЕ ВСЕГО В ДЕНЬ ИССЛЕДОВАНИЯ ТАБЛЕТКИ НЕ ПРИНИМАЮТСЯ!!!
- Если пациент с сахарным диабетом , то нужно поесть и принять сахароснижающие препараты
- Если пациент с бронхиальной астмой, то необходимо с собой взять ингаляторы, которыми он пользуется
- С собой взять спортивную одежду, обувь (с закрытым задником)
- С СОБОЙ ОБЯЗАТЕЛЬНО ИМЕТЬ НОВУЮ ЭКГ ( давность ЭКГ не более 7-10 дней ) , а лучше всего снять ЭКГ сразу перед исследованием в тот же день
- С собой необходимо иметь направление кардиолога, консультативное заключение кардиолога
Методика проведения ВЭМ:
На теле пациента закрепляются электроды. Пациенту задается определенная физическая нагрузка (крутить педали велоэргометра), которая постепенно увеличивается. Одновременно фиксируется ЭКГ и показатели артериального давления. Больного просят сообщать врачу о появлении болей, аритмии, головных болей, головокружения, тошноты, слабости, других ощущений во время теста. При прекращении нагрузки (в связи с болью, усталостью пациента, или при достижении определенной частоты сердечных сокращений) идет период восстановления — запись ЭКГ и показания артериального давления продолжают записываться ещё около 15 минут.
Как вакцина формирует приобретенный иммунитет?
При первом заражении инфекцией иммунной системе нужно некоторое время для выработки приобретенного иммунитета. Он работает эффективнее врожденного и может защищать нас на протяжении всей дальнейшей жизни, но формируется такой иммунитет не сразу.
Тот же принцип действует и при вакцинации. Упрощенно выработка приобретенного иммунитета происходит в четыре этапа:
- Индукция. Макрофаги атакуют чужеродные клетки и передают информацию об антигене лимфоцитам.
- Иммунорегуляторный этап. T- и B-лимфоциты нацеливаются на борьбу с инфекционным агентом.
- Эффекторная стадия. Происходит выработка специфических антител и Т-лимфоцитов против инфекции.
- Формирование иммунологической памяти, которая позволяет мгновенно отреагировать на вторжение возбудителя, против которого была сделана прививка.
На формирование защиты при этом уходит около месяца, поэтому прививку от гриппа или клещевого энцефалита делают заранее.
Какие прививки нужно делать ребенку
В национальный календарь России входят 10 обязательных прививок для детей, которые проводятся бесплатно:
- туберкулез,
- вирусный гепатит В,
- пневмококковая инфекция,
- полиомиелит,
- дифтерия,
- столбняк,
- коклюш,
- корь,
- краснуха,
- эпидемический паротит.
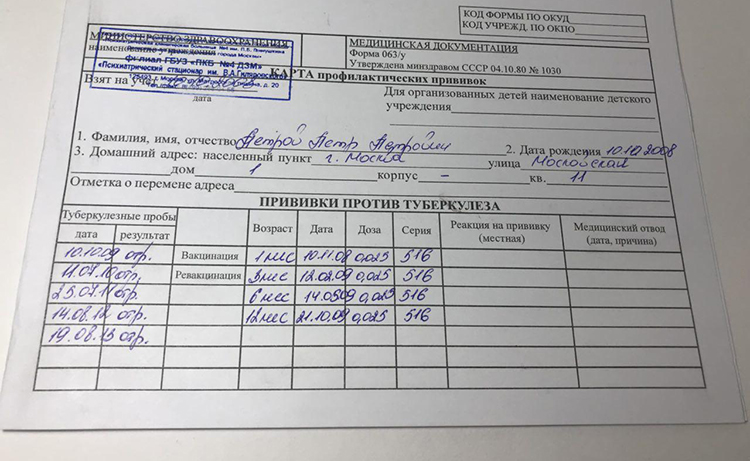
Все сведения о проведенных прививках фиксируются в двух документах: в специальном прививочном сертификате– форма 156/у 93 и в медицинской карте.
Прививочный сертификат – это документ в виде небольшой книжки, который выдается каждому ребенку, содержит всю историю прививок, начиная с роддома.
На титульном листе располагается паспортная часть.
Далее представлена информация о всех проведенных прививках с указанием названия, даты, серии и номера вводимого биологического препарата (вакцины), реакции организма ребенка на вакцинацию, перенесенные инфекционные заболевания, исследования на напряженность иммунитета, данные туберкулиновых проб и другое.
Каждая запись о выполненной прививке должна быть заверена подписью врача и печатью поликлиники.
Какие прививки делают в роддоме
Первые прививки делают младенцу еще в роддоме. Против вирусного гепатита В ребенка вакцинируют в первые 24 часа жизни, а на 3–7 день прививают от туберкулеза. Вакцинирование новорожденных в роддоме обеспечивает более широкий охват детей прививками, что способствует формированию коллективного иммунитета, который сдерживает распространение инфекционных заболеваний в социуме.
Для постановки прививки ребенку необходимо письменное согласие родителей.
Инфекционные заболевания, против которых делаются прививки, наибольшую опасность представляют для новорожденных и детей первого года жизни. Цель иммунизации детей именно на первом году жизни – это максимальная защита ребенка от опасных инфекционных заболеваний, которые угрожают не только здоровью, но и жизни малыша.
График вакцинации на 1-ом году жизни:
- 1 месяц –вторая вакцинация от вирусного гепатита В.
- 2 месяц – вакцинация от пневмококковой инфекции.
- 3 месяц – первая прививка от коклюша, дифтерии, столбняка и полиомиелита.
- 4,5 месяца – вторая вакцинация от дифтерии, коклюша, столбняка и полиомиелита.
- 6 месяцев – третье введение вакцин от дифтерии, столбняка, коклюша, полиомиелита, от гепатита В.
- 12 месяцев – прививка от кори, паротита, краснухи.
Прививки после 1 года
Основные прививки уже выполнены, поэтому проводятся в основном ревакцинации. С помощью повторного введения вакцины поддерживается постпрививочный иммунитет, который сформировался после предыдущих вакцинаций. Повторное введение антигенов повышает специфический иммунитет, а значит осуществляется более эффективная и длительная защита организма от болезней.
Возраст вакцинации:
- 1 год 3 месяца – ревакцинация от пневмококковой инфекции.
- 1 год 6 месяцев – повторная ревакцинация от дифтерии, столбняка, коклюша, полиомиелита.
- 1 год 8 месяцев – вакцина от полиомиелита.
Прививки в детском саду
Как правило, к этому возрасту ребенок уже вакцинирован против основных инфекций. Если по каким-либо причинам, ребенок не был привит в соответствии с календарем прививок, составляется индивидуальный график вакцинаций. При этом стараются завершить по каждой инфекции первичный комплекс: вакцинация плюс ревакцинация, а уже затем постепенно ввести прививки в возрастной график.
Прививки в школе
В школьном возрасте выполняют ревакцинации для поддержания специфического иммунитета на должном уровне.
График ревакцинаций:
- 6–7 лет — прививки от краснухи, кори, паротита, дифтерии, столбняка, туберкулеза (при отрицательных туберкулиновых пробах — реакция Манту).
- 14 лет – от дифтерии, столбняка, полиомиелита.
Прививки по эпидемиологическим показаниям
Помимо плановых профилактических прививок разработаны вакцины, которые применяют для иммунопрофилактики на эндемичных и энзоотичных территориях, когда распространены инфекционные заболевания, характерные для определенной местности.
Детей прививают по эпидемиологическим показаниям при проживании на территориях с высоким уровнем заболеваемости:
- против брюшного тифа – с 3-х лет.
- против клещевого энцефалита – с 15 месяцев.
- Против лептоспироза – с 7 лет.
- Против чумы – с 2 лет.
- Против вирусного гепатита А – с 20 месяцев (1 год 8 месяцев).
На территории Свердловской области по эпидемическим показаниям, согласно региональному календарю Свердловской области, дети могут прививаться дополнительно против:
- ротавирусной инфекции – с 2 месяцев
- гемофильной инфекции – с 3 месяцев
- менингококковой инфекции – с 9 месяцев
- клещевого энцефалита – с 15 месяцев
- вирусного гепатита А – с 20 месяцев (1 год 8 месяцев)
- ветряной оспы – с 12 месяцев
- папиломавирусной инфекции – с 13 лет.
Сроки возникновения реакций.
- Побочные действия вакцин, как правило, проявляются в пределах 4-х недель после иммунизации. лишь после БЦЖ-прививки остеомиелиты могут проявляться даже через 14 месяцев после вакцинации.
- Реакции на инактивированные вакцины обычно развиваются рано (в течение нескольких часов) и их проявления являются более кратковременными.
- При введении живых вакцин реакции (кроме аллергических немедленного типа) не могут проявляться раньше 4-го дня и более чем через 12-14 дней после введения коревой и 30 дней после введения полиомиелитной и паротитной вакцины. Это связано с тем, что общие реакции после прививок живыми вакцинами развиваются после «инкубационного периода», необходимого для размножения микроорганизма.
Абсолютные и относительные противопоказания: инфекция, обострение, патологии
Также все противопоказания можно разделить на группы абсолютных и относительных. Абсолютные противопоказания, это когда прививка не проводится ни при каких условиях, даже по жизненной необходимости. Она категорически запрещена всегда.
Относительные противопоказания — это группа запретов, по которым решение о допустимости или запрете на введение вакцины определяется стечением обстоятельств и рядом факторов. Это надвигающаяся эпидемия, риск контактов с больными, опасная инфекция, которая без прививки может стать смертельной, а также риск того, что потом ребенка привить не удастся.
Есть противопоказания постоянного типа, это те, которые на протяжении времени остаются неизменными. Так, иммунодефицит врожденного происхождения относится к постоянным запретам на прививки. Временные противопоказания — это создание определенного препятствия, из-за которого прививка сейчас невозможна. Так, это острая респираторная или кишечная инфекция, обострение соматических патологий, неврологические заболевания, которые предполагают лечение. После острой инфекции можно проводить вакцинацию спустя 2-4 недели, в зависимости от их вида, для обострения хронических патологий — по усмотрению врача и времени наступления ремиссии.
Перечень медицинских противопоказаний к проведению профилактических прививок
Отказаться от вакцинации можно письменно, заполнив специальный бланк в поликлинике. Желательно заполнять его в двух экземплярах – один остается у пациента, второй – в больнице. Уголовной или юридической ответственности за отказ от вакцинации не существует, но человека могут не взять на некоторые виды работ, связанных с опасностью инфекционного заражения, не впустить в государства, где наличие вакцинации является обязательным.
Статья в тему: Астенический синдром — причины и симптомы, диагностика и способы лечения
Противопоказания к прививкам у взрослых и детей делятся на истинные и ложные, относительные и абсолютные. Строго запрещено проводить вакцинацию при аллергии на компоненты состава, сильных реакциях и поствакцинальных осложнениях после ранее сделанных инъекций.
Истинные и ложные противопоказания
Постоянные и временные запреты на проведение вакцины – это истинные виды. Их имеют не более 1-10% детей. К ложным относят противопоказания:
- недоношенность детей;
- анемия, недостаточное питание;
- острое заболевание в легкой фазе без температуры;
- дисбактериоз;
- диарея;
- стабильные неврологические состояния – синдром Дауна, ДЦП, последствия травм;
- врожденные пороки;
- хронические заболевания.

Постоянные и временные
Абсолютные противопоказания к вакцинации – это такие запреты, которые не позволяют сделать прививку ни в каком случае. К ним относятся:
- ВИЧ;
- иммунодефицит;
- злокачественные новообразования;
- сильные реакции на ранее введенные прививки;
- беременность.
Ко временным (относительным) противопоказаниям относятся те, которые можно вылечить. Это запреты:
- недавно перенесенные острые заболевания – простуда, кишечные инфекции;
- обострение хронических болезней;
- переливание крови или плазмы.
Где и как делают прививки?
Детей в России прививают бесплатно в поликлиниках, детских садах или школах (вакцинацию проводят медработники медицинских, дошкольных или учебных учреждений). Медработник информирует родителей о том, какие именно вакцины будут вводиться, а также о возможных прививочных реакциях, осложнениях после вакцинации и последствиях отказа от нее. Родители подписывают добровольное информированное согласие на проведение процедуры.
Педиатр осматривает ребенка, измеряет температуру, опрашивает родителей о перенесенных заболеваниях, в том числе хронических, аллергии и др. Результаты осмотра вносят в медкарту вместе с разрешением на введение вакцины.
Как проходит процедура?
В прививочном или процедурном кабинете проверяют направление на вакцинацию и допуск к ней. Перед введением вакцины медсестра проверяет название и срок годности препарата, целостность ампулы или другой упаковки. Вакцинацию проводят по инструкции к препарату и с соблюдением правил антисептики и асептики. В течение получаса после введения препарата необходимо оставаться рядом с прививочным кабинетом или медучреждением на случай, если возникнет острая аллергическая реакция на введенный препарат.
Какие виды прививок бывают?
При иммунизации препарат может вводиться разными способами:
- внутримышечно. Инъекцию делают в переднебоковую часть бедра или в верхнюю часть плеча. Такой способ введения считают самым эффективным: препарат лучше распространяется, иммунитет формируется быстрее, а риск аллергии минимален;
- перорально. Вакцину нужно проглотить. Таким способом вакцинируют от полиомиелита и энтеровирусных инфекций;
- внутрикожно. Инъекцию делают тонкой иглой в плечо или предплечье (область между запястьем и локтевым сгибом). Если доза препарата введена правильно и не слишком глубоко, кожа должна приобрести белесый цвет в месте инъекции;
- подкожно. Инъекцию выполняют под лопаткой, в передней части бедра или в боковой части плеча, захватив двумя пальцами складку кожи и «приподняв» ее;
- интраназально – через нос (путем распыления аэрозоля, использования мазей или кремов). Такие вакцины применяются редко, обычно они не формируют системный иммунитет и рекомендованы для сезонной защиты от инфекций, которые передаются воздушно-капельным путем.
История
Первые попытки Вакцинации (вариоляции) делались в глубокой древности. В Древнем Китае и Древней Индии оспенные струпья, взятые от больного оспой и растертые в порошок, после длительного хранения вводили в нос с тампоном или вдували через серебряные трубочки, на детей надевали рубашку больного, продевали через кожу шелковые нити, пропитанные содержимым пустул, и т. д. В Индии, кроме того, надрезы на коже закрывали повязкой, пропитанной гноем пустул. Аналогичные способы В. (надрезы, уколы) применяли на Кавказе. В 12 в. этот метод В. использовали в Греции и Турции. В 18 в. он распространился в Англии и других странах Европы. В России сторонником вариоляции был С. Г. Зыбелин. В ряде случаев привитые заболевали оспой и служили источником инфекции для непривитого населения. Результаты вариоляции и разрозненные наблюдения о невосприимчивости к оспе людей, ранее переболевших коровьей оспой (вакциной), подготовили почву для использования Э. Дженнером (1796) коровьей оспы для прививок людей. Его метод быстро получил признание и, вытеснив вариоляцию, способствовал успешной борьбе с оспой (см. Оспопрививание).
Разработка научных основ Вакцинации стала возможной с конца 19 в. в результате развития микробиологии, иммунологии и других дисциплин. В 1880 г. Л. Пастер, экспериментируя с холерой кур, получил культуру куриной холеры, утерявшую свою вирулентность. Будучи привита курам, эта культура не вызывала заболевания. При этом куры не заболевали и в случае, если им после того прививали вирулентные культуры. Итак, ослабленные в своей вирулентности (аттенуированные) микробы не вызывают заболевания, но приводят к формированию иммунитета. Это гениальное открытие Л. Пастера положило начало широкому развитию иммунологии. Л. Пастер предложил (в честь открытия Э. Дженнера) применять термин вакцины (см.) ко всем препаратам из микробов и продуктов их жизнедеятельности, используемых для активной иммунизации (вакцинации) людей и животных. В 1881 г. Л. Пастер успешно провел В. животных живой сибиреязвенной вакциной. Метод получения вакцинного штамма монополизировало «Общество пастеровских вакцин». В России вакцину против сибирской язвы самостоятельно создал Л. С. Ценковский. Она применялась с 1883 по 1942 г. до внедрения в практику вакцины СТИ.
В 1885 г. Л. Пастер прививкой аттенуированного вируса бешенства впервые спас жизнь людям, укушенным бешеными животными (см. Антирабические прививки).
Р. Пфейффер и В. Колле в 1898 г. предлагают новый принцип вакцинации — использование убитых микробов, а Η. Ф. Гамалея выдвигает идею хим. вакцин. В 1893 г. И. Г. Савченко и Д. К. Заболотный в опытах на себе показали эффективность пероральной вакцинации против холеры, положив начало методу энтеровакцинации.
В последние десятилетия Вакцинация получила экспериментальное и теоретическое обоснование. Выявлено влияние на ее эффективность качества препаратов, реактивности организма, соблюдения научно обоснованной схемы иммунизации, своевременности ее проведения, последующей ревакцинации, величины создаваемой иммунной прослойки и эпидемической обстановки. Созданы препараты для ассоциированной (комбинированной) В. одновременно против нескольких болезней. Установлено, что из-за различной длительности и напряженности поствакцинального иммунитета в профилактике одних болезней В. принадлежит ведущая роль (оспа, дифтерия, корь, полиомиелит, туляремия, столбняк и др.), при других она имеет вспомогательное значение (брюшной тиф, паратифы, бруцеллез, сибирская язва, чума и др.).