Кровь: влияние резус-фактора при беременности
Содержание:
- Заголовок 1
- Как избежать проблем
- Что такое резус-конфликт и чем он опасен
- Факторы риска
- Диагностика резус-конфликта при беременности
- Иммунологический выкидыш
- Лечимся
- Читаем
- Описание
- Механизм действия анти-Rh0(D)-иммуноглобулина
- Применение амниоцентеза
- Симптомы
- Суть проблемы
- Лечение при резус-конфликте у беременных
- Какую роль играет резус-фактор при беременности
- Желтуха новорожденных: симптомы, лечение, профилактика
- Последствия
- Наши центры
- Подготовка к амниоцентезу
Заголовок 1
Подзаголовок
«+num_H2+». «+val.text+»
«+num_H2+».»+num_H3+». «+val.text+»
Первый триместр
Второй триместр
Третий триместр
- РОДЫ
Месяцы
Резус-фактор — белок, который есть в крови у одних людей (резус-положительных) и отсутствует у других (резус-отрицательных). Для женщины, собирающейся стать мамой, о своем резус-факторе желательно знать все, чтобы избежать возможных последствий резус-конфликта.
Что такое резус-конфликтная беременность?
Резус-конфликт возникает при несовпадении факторов в крови мамы и малыша. Когда в резус-отрицательную кровь попадают резус-положительные эритроциты, организм воспринимает их как нечто чужое и враждебное. Тут же начинают вырабатываться антитела, цель которых — уничтожение «врага». Только вот этим «врагом» является ребенок, которого Вы ждете.
Однако несовпадение резус-факторов еще не означает обязательного развития конфликта.
Группа риска
Наибольшая вероятность резус-конфликтной беременности существует в ситуации, когда мама резус-отрицательная, а малыш резус-положительный.
Наоборот тоже бывает, но очень редко. Конфликт «положительной» мамы и «отрицательного» ребенка не так опасен. По-хорошему, в такой ситуации женщинам не стоит сильно волноваться на этот счет.
Будьте особенно внимательны, если у Вас резус-отрицательный фактор, а у отца ребенка резус-положительный
Обратите на это внимание своего врача. При такой комбинации риск возникновения резус-конфликта — 75%
Если Вы попали в группу риска, не спешите впадать в отчаяние, разводиться с мужем и, тем более, делать аборт!
Резус-несовместимость может и не проявить себя. Особенно безопасны первые роды, когда организм матери еще не знает, как себя вести в подобной ситуации. Он не так активно вырабатывает антитела, или при благоприятном раскладе (кровь малыша не попадает в кровоток матери), не вырабатывает их вовсе. Поэтому вероятность конфликта во время первой беременности составляет не более 10%.
Риск повышается:
- при повторных родах;
- если были выкидыши или аборты;
- если во время беременности были мелкие травмы, кровоизлияния, повреждения плаценты, инфекционные заболевания, снижающие проницаемость плаценты;
- если резус-антитела выработались в результате когда-то проведенного переливания крови.
Контроль резус-несовместимости осуществляется всю беременность. Для этого необходимо регулярно по назначению врача сдавать кровь на антитела.Если беременность протекает гладко, на 28 неделе можно сделать «резус-прививку»: ввести маме антирезусный иммуноглобулин.
Если возник конфликт
Мамочке обязательно необходимо лечь в специальный перинатальный центр, где состояние малыша будут постоянно отслеживать и поддерживать его жизнеспособность. На позднем сроке врачи могут найти целесообразным организацию преждевременных родов.
В течение 72 часов после родов женщине должны ввести антирезусный иммуноглобулин. Так же необходимо поступать после аборта или выкидыша, если известно, что с плодом была резус-несовместимость. Это снизит риск конфликта при следующей беременности.
Интересные факты
Эмоции и настроение женщины на 2 месяце беременности
Отношения с близкими под угрозой. Как обуздать гормональный взрыв?
Изменения в организме матери на 2 месяце беременности
Опасны ли поздние роды
Выбираем нужные продукты
Простуда при беременности
Развитие ребенка во время 2 месяца беременности
Резус-конфликт при беременности, кто входит в группу риска
Срочно к врачу, если…
Упражнения при беременности
Визит к гинекологу на втором месяце беременности
Выкидыш: боремся со страхом
Как избежать проблем
При выявлении несовместимости, врач организовывает несколько анализов крови еще беременной женщине для контроля уровня антител. После рождения, кровь ребенка тоже тестируется. Если у малыша «Rh+», то матери предлагается инъекция анти-D (иммуноглобулина) в течение нескольких дней после родов. Анти-D-профилактика — это прием препарата, который препятствует выработке организмом женщины антител против Rh+ клеток. Сегодня резус-сенсибилизацию во время беременности и после родов можно в значительной степени предупредить. Для этого служит профилактика, осуществляемая с помощью анти-D-иммуноглобулина.
Последствия резус-конфликта
Обычно, всем беременным женщинам, организм которых Rh-отрицателен и не обладает антителами к антигену D, рекомендуют профилактику с применением анти-D-иммуноглобулина. Это или один укол между 28-30 неделями беременности, или два — на 28-34 неделе. Такая профилактика называется текущей дородовой (антенатальной).
Процесс, в результате которого материнский организм начинает вырабатывать антитела против антигена D, называется потенциально сенсибилизирующим. Иногда, после возникновения таких обстоятельств, необходимы дополнительные инъекции анти-D-иммуноглобулина. К таким ситуациям относятся следующие:
- угроза выкидыша или выкидыш;
- эктопическая (внематочная) беременность;
- прерывание беременности;
- вагинальное кровотечение;
- родовспомогательное вмешательство;
- травма живота, например, после падения или автомобильной аварии.
Резус-конфликт при беременности
О каждом событии, будь то вагинальное кровотечение или травма живота, роженица должна как можно быстрее сообщить своей акушерке или лечащему врачу.
Что такое резус-конфликт и чем он опасен
У большинства людей на поверхности эритроцитов находятся белки, именуемые «резус-фактор». И если они есть, то говорят о положительном резусе, если же этих белков нет, то считается, что резус отрицательный. Когда у будущей мамы резус отрицательный, а у будущего папы – положительный, велика вероятность, что у ребенка резус-фактор будет тоже положительный. И если кровь матери и плода по резус-фактору не совпадут – может возникнуть несовместимость – резус-конфликт.
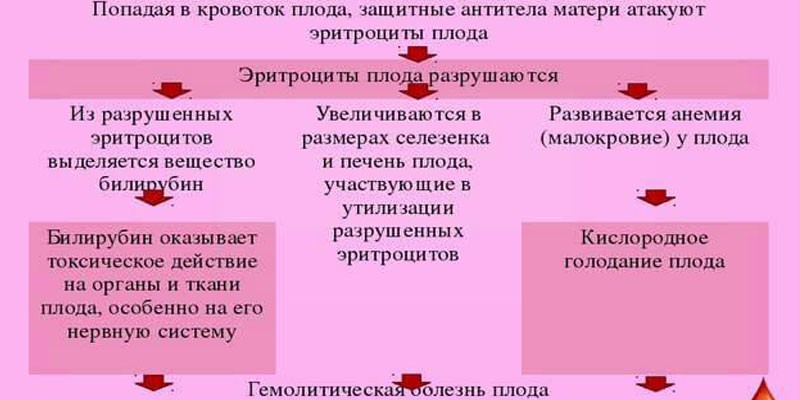
Когда резус-положительные эритроциты ребенка попадают в резус-отрицательную кровь матери, ее организм воспринимает их как что-то чужеродное, таящее в себе опасность. Чтобы защититься, он начинает вырабатывать антитела, призванные уничтожить «угрозу». И тогда настоящая угроза нависает уже над плодом.
Антитела через плаценту попадают в кровь ребенка и начинают разрушать его эритроциты, что приводит к нехватке кислорода – гипоксии. Результатом этого является возникновение у ребенка гемолитической болезни. При раннем проявлении заболевания резус-конфликт может быть причиной преждевременных родов или выкидышей, а также рождения мертвого ребенка.
Факторы риска
Установлено, что резус-конфликт при беременности может появиться с большей вероятностью, если в анамнезе у будущей матери есть:
- аборты;
- выкидыши (включая недиагностированные);
- беременности и роды.
Все эти факторы являются актуальными только при условии резус-положительного плода. Также резус-конфликту может поспособствовать:
- перенесенная трансплантация;
- проводимые переливания крови (на самом деле, вливание неподходящей по резус-фактору крови — это очень распространенная причина развития сенсибилизации).
Случается, что резус-конфликт возникает уже во время первой беременности даже при отсутствии вышеперечисленных факторов риска. Такая ситуация возможна при:
- повышенной проницаемости плацентарного барьера, когда плацента начинает пропускать значительное количество крови плода (подобное нарушение возможно при патологическом течении беременности, к примеру, при гестозе, эндокринных патологиях, нарушениях развития плода, угрозе прерывания и пр.);
- выполнении диагностических исследований, к примеру, амниоцентеза либо биопсии ворсин хориона;
- травматических повреждениях брюшной полости;
- преждевременной отслойке плаценты.
Диагностика резус-конфликта при беременности
Всем беременным в обязательном порядке определяют группу крови и резус фактор. В том случае, если у беременной выявляют резус-отрицательную кровь, поводят определение уровня антител к резус –фактору.
Если женщина не была предварительно сенсибилизирована и не имеет антител к резус–фактору, то на этом исследования прекращают.
Если у женщины была предшествующая история, свидительствующая о возможности контакта с резус-положительной кровью, определяют резус-фактор мужа. Если у мужа резус-фактор отрицательный, дальнейшие наблюдения прекращают.
В том случае, если у женщины была история взаимодействия с резус-положительной кровью и имеются антитела к резус –фактору, становится вероятным развитие резус-конфликта и гемолитической анемии у плода. Таким беременным проводят анализ крови на содержание антител к резус-фактору. Определяют количество антител путем титрования. Титрование – это показатель концентрации антител. При значениях титров антирезус-антител от 8-до 32 исследования проводят раз в месяц до срока беременности 24 недели. Затем измерения антирезус-антител проводят каждые 2 недели. Если зафиксировано превышение титра антирезус-антител, возникает подозрение на начинающийся резус-конфликт. В этом случае, дополнительно к стандартным узи при беременности применяют допплеровское исследование средней мозговой артерии плода и измеряют в ней скорость кровотока.
Какие изменения при узи узи плода возникают при резус-конфликте у беременных
Резус-конфликт у беременных приводит к возникновению гемолиза (разрушению эритроцитов) плода. В связи с этим развивается гемолитическая анемия плода, повышается уровень билирубина, возникает повреждение головного мозга плода, сердечная недостаточность, отек легких плода и другие угрожающие состояния.
Узи диагностика при резус-конфликте беременных
При помощи узи при беременности можно выявить такие нарушения как, отек легких, сердечную недостаточность, гепато и спленомегалию, подкожные отеки, асцит и выпот в плевральных полостях. Очень точным методом определения нарушения сердечной деятельности при гемолитической болезни плода является допплерометрия. Измерение скорости в средней мозговой артерии плода выявляет повышение скорости кровотока в более, чем 1.5 раза по сравнению с нормой. До 20 недели признаки гемолитической болезни плода при резус-конфликте на узи не видны. Начиная с 20 недели узи проводят каждые 2-3 недели, а иногда и чаще.
Иммунологический выкидыш
Некоторые авторы высказывают мнение, что некоторые самопроизвольные выкидыши, в частности повторные, являются следствием действия иммунологических факторов, и что в этих случаях выкидыш можно сравнить с явлением отторжения трансплантата. Эта гипотеза подтверждается высоким показателем выявления антитрофобластных антител в крови матери в момент аборта (100% при несостоявшемся выкидыше, 94,1% при неполном выкидыше и 65,2% на следующий день после выкидыша (Монтенегро и др.). Наличие антитрофобластных антител в сыворотке крови Vaglio et al. выявлено серологическим методом и методом гистоиммунофлуоресценции у 1/3 женщин после самопроизвольного выкидыша, причем в некоторых случаях в весьма высоком титре через 5-15 месяцев после последнего выкидыша. Подтверждением роли этих антител в патогенезе выкидышей служит абортивное действие антиплацентарной сыворотки у разных видов животных.
Возникновение иммунного конфликта между матерью и плодом может вызвать выкидыш, поскольку реакция антиген-антитело сопровождается выделением значительного количества гистамина и, возможно, других биологически активных веществ, вызывающих сосудодвигательные изменения и изменение проницаемости плаценты, что выражается, в частности, изменением секреции эстрогенов и ХГ. Несмотря на то, что у женщин с повторными выкидышами уровень гистамина часто невелик, ряд авторов отметили положительный терапевтический эффект от применения антигистаминных препаратов при невынашивании беременности.
Причина иммунологического аборта может иметь эмбриональную или материнскую природу. Развитие плодного яйца нарушается, если трофобласт не защищает его от иммунологической агрессии матери. В некоторых случаях выкидыш представляется результатом ненормальной реакции организма матери на фето-плацентарный аллотрансплантат. По мнению некоторых авторов, женщины, страдающие аллергическими заболеваниями особенно предрасположены к иммунологическому выкидышу. Тем не менее, исследования группы женщин, страдающих аллергическими заболеваниями гуморального типа (сенная лихорадка, пищевые и лекарственные аллергии) не подтвердили эту гипотезу, возможно по причине того, что в обследованную группу были включены и женщины, страдавшие аллергией клеточного типа. После того, как аллергические причины аборта выявить не удалось, причину выкидыша стали относить на счет чрезмерно интенсивного иммунного ответа матери. Хотя отдельными авторами у женщин с привычным невынашиванием беременности и установлена повышенная чувствительность к тканевым антигенам супругов, проявляющаяся более быстрым отторжением ткани мужа по сравнению с тканью других доноров, тем не менее изучение факторов тканевой совместимости лейкоцитов и тромбоцитов не дали однозначных результатов. Кроме того, было установлено, что частой причиной выкидыша являются хромосомные нарушения у зародыша, и иммунные механизмы при этом могут включаться вторично. Исследования показали, что при привычных выкидышах, не сопровождающихся нарушениями кариотипа зародыша, повышенного уровня антител к антигенам отца в крови матери не было.
Наконец, некоторые авторы считают, что иммунный механизм лишь в редких случаях участвует в патогенезе самопроизвольного выкидыша на ранних сроках беременности. Согласно такой точке зрения, иммунные механизмы включаются лишь после того, как трофобласт вступил в тесный контакт с кровообращением матери, а об участии иммунологических факторов в развитии выкидыша на ранних сроках можно говорить только при обнаружении в крови данной женщины очень высокого титра антитрофобластических антител.
Лечимся
-
Лазерная коагуляция сетчатки (ЛКС) метод лечения сетчатки глаза при выявлении разрывов и истончений. Народное название — «приваривание сетчатки».
-
Ретросклеропломбирование — введение диспергированного Аллопланта за глазное яблоко к области зрительного нерва с помощью кривой иглы (канюли) через микроразрез коньюктивы.
-
Постизометрическая релаксация (ПИР) — метод мануальной терапии, конечным результатом которого является разгрузка мышечных зажимов.
-
Ультразвуковая терапия — метод, основанный на действии на ткани высокочастотных звуковых колебаний. Фонофорез — введение лекарственных веществ с помощью ультразвука.
-
Тренировка женских интимных мышц — комплекс физических упражнений, позволяющий укрепить вагинальные мышцы как специальными тренажерами, так и простыми подручными средствами.
Читаем
-
Люди с постоянной болью часто думают, что эти страдания только от определенной болезни, будь то артрит, боли в спине, кишечнике, мигрень или что-то еще. Многие испытывают боль в течение нескольких месяцев или дольше.
-
Форма лечения глаукомы зависит от формы, стадии, сопутствующих заболеваний. Ключевой момент в лечении глаукомы является нормализация уровня внутриглазного давления.
-
Практически каждая беременная женщина наблюдает у себя симметричные коричневые пятна на лице вокруг щек, носа и лба, растяжки, варикозное расширение вен, изменение в росте волос, а также проходящий зуд кожи. Что же с этим делать?
-
При заболеваниях щитовидной железы аутоиммунного генеза ведущая роль в патологическом процессе принадлежит антителам, продуцируемым B-лимфоцитами человека к различным компонентам (антигенам) тиреоидной клетки.
-
Искривлённая перегородка и увеличенные носовые раковины являются одними из наиболее распространенных причин заложенности носа. При постоянно сохраняющихся симптомах рекомендуется оперативная помощь, цель которой — улучшение структуры носовых проходов.
Описание
Резус-фактор (Rh) — это антиген (белок), который находится на поверхности эритроцитов, причём наиболее иммуногенным является антиген D (RhD), присутствие которого и определяет положительный резус-фактор (Rh+). Исследование выполняется с 9 полных недель беременности, т. е. с 10 недели.Для проведения исследования необходимо предоставить копию УЗИ.
Если резус-отрицательная (Rh-) женщина беременна резус-положительным (Rh+) плодом, её иммунная система начинает вырабатывать анти-D-антитела, вызывающие разрушение эритроцитов плода. Как правило, анти-D-антитела отсутствуют при первой беременности Rh+ плодом, протекающей без осложнений, однако сенсибилизация матери возникает в процессе родов. При каждой последующей беременности или при повреждении плаценты увеличивается риск развития гемолитической болезни плода. 98% случаев гемолитической болезни новорождённых связаны именно с D-резус-антигеном. При раннем проявлении резус-конфликт может стать причиной нарушения развития плода, преждевременных родов или выкидышей.Ген RHD
Делеция гена RHD в обеих гомологичных хромосомах обуславливает отрицательный резус-фактор. Наличие гена в гомозиготном или гетерозиготном состоянии определяет положительный резус-фактор у обследуемого. В случае если резус-положительные отцы являются гетерозиготными по резус-фактору, то у резус-отрицательных матерей даже при наличии отягощённого анамнеза плод в 50% случаев будет резус-отрицательным. Таким образом, для женщин с резус-конфликтной беременностью появилась возможность проведения пренатальной диагностики с целью определения резус-фактора на ДНК плода, выделенной из ворсин хориона (10–15 недель беременности) или из амниотической жидкости при проведении амниоцентеза (24 неделя беременности).
Если результаты молекулярно-генетического анализа показывают, что плод является резус-отрицательным, то отпадает необходимость в проведении последующих инвазивных процедур, и такие пациентки исключаются из дальнейшего обследования по тяжести развития гемолитической болезни плода. Кроме того, определение гетерозиготного генотипа по резус-фактору (RHD+/RHD-) у отца даёт основание для проведения преимплантационной диагностики при наличии отягощённого акушерского анамнеза (гибель детей от гемолитической болезни) и резус-сенсибилизации у матери. В результате при ЭКО будущей матери будут перенесены только резус-отрицательные эмбрионы.
Так как антирезусную профилактику иммуноглобулином человека рекомендовано проводить на 28 неделе первой и последующих беременностей, то определение резус-фактора плода на ранних сроках является необходимым. Определение Rh- плода в 1–2 триместре беременности позволит сократить расходы на регулярное определение титра анти-D-антител и антирезусную профилактику.Показания
Беременным (Rh-)-женщинам с 12 по 27 неделю беременности, если (Rh+)-отец является гетерозиготным носителем гена RhD (Генотипирование системы RhD).Подготовка
Специальная подготовка не требуется. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приема пищи.Интерпретация результатов
При отрицательном результате теста, статус плода считается с высокой вероятностью резус-отрицательным, однако рекомендуется повторять тест на более поздних сроках беременности (но не позднее 27-ой недели) для подтверждения.
Положительный результат теста считается показанием к введению антирезусного иммуноглобулина, однако вопрос о его введении должен решаться только акушером-гинекологом на основании и других методов диагностики резус-конфликта.
При отсутствии антител к Rh-фактору по результатам ИФА и положительном молекулярно-генетическом тесте, рекомендуется введение антирезусного иммуноглобулина в период от 28 недель беременности (для профилактики ГБН) и не позднее 72 часов после родов (для профилактики Rh-конфликта при следующей беременности).
Механизм действия анти-Rh0(D)-иммуноглобулина
Доказано, что если антиген и его антитело инъецировать вместе, то не отмечается иммунного ответа при условии адекватной дозы антител. По тому же принципу анти-Rh0(D)-иммуноглобулин (антитело) защищает от иммунной реакции, когда резус-отрицательная женщина подвергается действию Rh(+) клеток плода (антиген). Анти-Rh0(D)-иммуноглобулин не оказывает отрицательного действия на плод и новорожденного. Анти-Rh0(D)-иммуноглобулин не защищает от сенсибилизации другими антигенами системы резус (помимо кодируемых генами D, C и Е), но риск гемолитической болезни плода, вызванный антителами к антигенам системы Kell, Duffy, Kidd и др., значительно ниже.
Доза, равная 300 мкг анти-Rh0(D)-иммуноглобулина, введенного в 28 нед беременности, позволяет уменьшить риск изоиммунизации в течение первой беременности с 1,5 до 0,2%. Поэтому в 28 гестации все резус-отрицательные неиммунизированные беременные (отсутствуют антитела), когда отец плода резус-положительный, должны получать профилактически 300 мкг анти-Rh0(D)-иммуноглобулина.
Если профилактика во время беременности в сроке 28 нед не была проведена, то каждой неиммунизированной женщине с резус-отрицательной кровью в пределах 72 ч после родов при рождении ребенка с резус-положительной кровью вводится 300 мкг (1500 МЕ) анти-Rh0(D)-иммуноглобулина. Такой же тактики придерживаются, если по тем или иным причинам резус-принадлежность ребенка не может быть определена.
Назначение анти-Rh0(D)-иммуноглобулина резус-отрицательным неиммунизированным женщинам во время беременности необходимо после проведения процедур, сопровождающихся опасностью плодово-материнской трансфузии:
- искусственного прерывания беременности или самопроизвольного аборта;
- эктопической беременности;
- эвакуации пузырного заноса;
- амниоцентеза (особенно трансплацентарного), биопсии хориона, кордоцентеза;
- кровотечения во время беременности, обусловленного преждевременной отслойкой нормально расположенной плаценты или предлежанием плаценты;
- закрытой травмы брюшины матери (автокатастрофа);
- наружного поворота при тазовом предлежании;
- внутриутробной гибели плода;
- случайного переливания резус-положительной крови резус-отрицательной женщине;
- трансфузии тромбоцитов.
При сроке беременности до 13 нед доза анти-Rh0(D)-иммуноглобулина составляет 50–75 мкг, при сроке более 13 нед — 300 мкг.
Применение амниоцентеза
Амниоцентез при беременности используется прежде всего как диагностическая процедура для выявления некоторых генетических нарушений у плода — например:
- Синдрома Дауна, характеризующегося отклонениями в умственном развитии, пороками внутренних органов и аномальными особенностями внешности;
- Синдрома Патау, для которого характерны внешние аномалии, нарушения развития ЦНС и мозга, несовместимые с жизнью (новорожденный умирает спустя несколько дней);
- Синдрома Эдвардса, сопровождающегося нарушениями в строении внутренних органов (чаще всего сердца), задержкой умственного развития, ранней смертностью (средняя продолжительность жизни таких детей — несколько месяцев);
- Синдрома Тернера, проявляющегося исключительно у девочек в виде пороков развития внутренних органов, бесплодием, низкорослостью (хотя люди с такой патологией не имеют отклонений в интеллектуальном развитии и могут вести полноценную жизнь);
- Синдрома Клайнфельтера, характерного только для мужчин и сопровождающегося удлинением конечностей, высоким расположением талии, гинекоматией, замедленным половым созреванием, атрофией яичек, бесплодием.
Помимо выявления генетических аномалий у плода, амниоцентез при беременности применяется для контроля общего развития органов и систем ребенка у женщин, входящих в группы риска.
Показаниями к амниоцентезу являются:
- Наличие у беременной женщины или ее родственников генетических аномалий;
- Возраст женщины, превышающий 35-летнюю отметку (после нее повышается риск образования в яичниках лишней 21 хромосомной пары);
- Результаты ультразвукового обследования — например, выявление увеличенного просвета между шейной костью и кожей плода, характерного для синдрома Дауна;
- Результаты биохимического скрининга — превышение нормального уровня ХГЧ или аномально низкая концентрация РАРР-А (специфического белка, содержащегося в плазме крови).
Еще одной областью использования этой методики является искусственное прерывание беременности. В этом случае с помощью пункционной иглы в амниотическую жидкость вносятся растворы препаратов, убивающих плод и способствующих его отторжению и изгнанию из матки.
Симптомы
Если никаких сопутствующих заболеваний нет, то самочувствие женщины даже при резус-конфликте никак не меняется. Внешне обнаружить это отклонение нельзя. Для выявления патологии используются следующие исследования:
|
Метод диагностики |
Что показывает |
|
Анализ на резус-конфликт |
Увеличение содержания антител в крови. Опасными являются резкое повышение или скачкообразное изменение их титра. |
|
УЗИ |
|
|
Оценка уровня билирубина в околоплодной жидкости |
Оценивает интенсивность распада эритроцитов. |
Суть проблемы
Само понятие «резус-фактор» принято использовать для обозначения специфического белка (антигена), который можно наблюдать непосредственно на поверхности кровяных клеток. В соответствии с данными статистики, большая часть людей на планете имеют такую молекулу, соответственно, их считают резус-положительными (Rh+). Отсутствие антигена наблюдается лишь у 15-20% людей. Они имеют статус резус-отрицательных (Rh-).
Если в организм человека с Rh- проникают эритроциты, имеющие антиген на своей поверхности, иммунитет воспринимает их как опасное инородное вещество и атакует — продуцирует антитела для сражения с антигеном. Именно этот механизм находится в основе возникновения резус-конфликтной беременности.
Лечение при резус-конфликте у беременных
Для лечения развившейся гемолитической болезни новорожденных применяют внутриутробную гемотрансфузию (заменное переливание донорской крови), а при угрожающих жизни плода состояниях вызывают преждевременные роды в 32-34 недели.
в акушерстве и гинекологи мы работаем по таким направлениям как:
- Ведение беременности с ранних сроков до родов
- Женская консультация
- TORCH инфекции (торч-инфекции)
- Антифосфолипидный синдром
- Базальная температура
- Беременность
- Ветрянка при беременности
- Планирование беременности
- Лекарства при беременности
- Внематочная беременность
- Восстановление промежности после родов
- Выделения у женщин из влагалища, выделения при беременности
- Выкидыш (самопроизвольный аборт)
- Рецидивирующее невынашивание беременности
- Генитальный герпес во время беременности
- Задержка месячных
- Замершая беременность
- Инфекции мочевыводящих путей у беременных
- Интимная пластика без операции
- Календарь беременности
- Лактация
- Многоводие у беременных
- Овуляция
- Определение пола ребенка
- Отеки при беременности
- Первые признаки беременности: симптомы беременности
- Прерывание беременности
- Пренатальный скрининг (двойной и тройной тест)
- Резус конфликт при беременности
- Тест на беременность
- Токсикоз при беременности
- Узи-диагностика синдрома Дауна и других хромосомных аномалий
Лечим такие проблемы:
- Аденомиоз
- Андексит
- Бактериальный вагиноз
- Бели
- Боли внизу живота
- Боль при мочеиспускании
- Боли при месячных: если в месячные болит
- Бесплодие
- Бесплодие при метаболическом синдроме: бесплодие у женщин с избыточной массой тела
- Необъясненное бесплодие
- Вагинальное кровотечение
- Вагинит
- Вирус папилломы человека (ВПЧ)
- Восстановление проходимости маточных труб
- Воспаление придатков
- Воспаление шейки матки
- Генитальный герпес
- Гиперплазия эндометрия
- Гарднереллез
- Дисплазия шейки матки
- ИППП
- О схемах лечения ЗППП
- Зуд половых органов
- Кондиломы
- Киста яичника
- Климакс
- Кровь в моче (гематурия)
- Кольпит
- Мастопатия
- Маточное кровотечение
- Месячные (менструация)
- Миома матки
- Микоплазмоз
- Молочница
- Папилломавирус
- Поликистоз яичников
- Полипы
- Противозачаточные средства
- ПМС — предменструальный синдром
- Рак матки
- Рак шейки матки
- Ранний климакс (ранняя менопауза)
- Синдром поликистозных яичников
- Спираль (внутриматочная спираль)
- Трихомониаз
- Уреаплазмоз
- Хламидиоз
- Цервицит
- Цистит
- Частое мочеиспускание
- Эрозия шейки матки
- Эндометрит
- Эндометриоз
- Эндоцервицит
Оперативная гинекология:
- Диагностическая гистероскопия (офисная)
- Хирургическая гистерорезектоскопия
- Диагностическая лапароскопия
- Лапароскопическая пластика маточных труб
- Лапароскопическая миомэктомия
- Лапароскопическое лечение внематочной беременност
- Лапароскопическое лечение эндометриоза
- Лапароскопическое лечение пролапса органов малого таза
- Лапароскопическое удаление кисты яичника
- Лапароскопическое лечение поликистоза яичников (дриллинг)
- Пластика малых половых губ
- Пластика влагалища после родов
- Хирургическое лечение недержания мочи
- Хирургическое лечение бартолинита (киста, абсцесс бартолиниевой железы)
Какую роль играет резус-фактор при беременности
Само по себе наличие резус-фактора Rh никак не влияет на здоровье человека, в том числе и беременных женщин. Это лишь одно из иммунологических свойств крови.
При положительном резус-факторе она считается более сильной. Отрицательный имеют всего 15% всех людей. У эмбриона резус-фактор появляется на раннем сроке беременности. Уже на 8 неделе в анализах крови матери определяется небольшое количество эритроцитов плода. Резус-фактор родителей при беременности важен для прогнозирования дальнейшего развития ребенка:
- Если родители имеют одинаковый резус-фактор, то зачатие и развитие малыша будет проходить благоприятно.
- Когда резус-факторы женщины и мужчины разные, может развиться резус-конфликт. Если плод унаследует Rh от отца, то у них с матерью будет несовместимость. Это очень опасно для ребенка. Выкидыш может произойти на любом сроке беременности.
Желтуха новорожденных: симптомы, лечение, профилактика
Самое частое проявление конфликта АВО выражается в гемолитической (или физиологической) желтухе у новорожденного. Проявляются ее симптомы окрашиванием кожных покровов и склер глаз в желтый цвет, и порой влияют на неврологический статус. Дети становятся беспокойными, крикливыми или, наоборот, неактивными, вялыми, спят больше, чем положено по возрасту.
В тяжелых случаях билирубиновая атака оказывает воздействие на мозг и другие жизненно важные органы новорожденного. Но чаще всего физиологическая желтуха проходит за 2-3 недели при небольшой поддержке (и постоянном контроле) неонатолога и педиатра.
Основное лечение заключается в помощи организму. Как и во время беременности, если обнаружен высокий титр групповых антител, врач может назначить внутривенные вливания (или допаивание из бутылочки) глюкозы, прием витаминных комплексов, призванных облегчить процесс очистки крови печенью. Если у ребенка обнаружено высокое содержание билирубина, не надо противиться назначению дополнительного питания или медицинских процедур. Как правило, грудному вскармливанию это не мешает, а своевременная помощь малышу облегчит его состояние и поможет правильному росту и развитию.
В случае необходимости доктор может назначить иные медикаменты, в том числе и с условием госпитализации. Если желтуха начинает оказывать влияние на мозговые клетки, лечение проводится при постоянном врачебном контроле.
В последнее время часто говорят о пользе позднего пересечения пуповины после родов. Перевязывание пуповины откладывают на момент прекращения ее пульсации, что позволяет ребенку получать питательные вещества уже после рождения. Это именно та процедура, которая запрещена, если группа крови матери отлична от группы крови отца. Даже если вероятность, что ребенок унаследовал группу крови матери, выше возможности конфликта по группе крови, пуповину следует пересекать сразу же после рождения. Это убережет малыша от возможных проблем.
Однако главное при желтухе новорожденных — профилактика. В процессе беременности мать не ощущает дискомфорта от иммунологической несовместимости
Поэтому, если есть возможность конфликта по группе крови, надо своевременно проходить исследования, планировать ведение родовой деятельности с врачом и помнить о важности здорового образа жизни.
Последствия
Во время первой беременности вероятность резус-конфликта практически исключена. Это объясняется тем, что вырабатываемые иммуноглобулины IgM имеют большие размеры, из-за чего не могут проникнуть через плаценту и попасть в кровь плода.
При последующих беременностях количество таких антител увеличивается. Кроме того, уменьшается их размер, из-за чего вероятность резус-конфликта повышается. Если плод не погиб на 20–30 неделе, то после рождения развиваются следующие осложнения:
- гемолитическая болезнь новорожденных;
- вялость мышц;
- срыгивание;
- трудности при кормлении;
- детский церебральный паралич;
- увеличение живота;
- бледность или желтушность кожи, каймы губ, конъюнктивы глаз;
- постоянный пронзительный плач, беспокойство;
- опистотонус – выгибание дугой со спазмами мышц рук.
Наши центры
Санкт-Петербург
14-Я ЛИНИЯ В. О.,
Д. 7
ВАСИЛЕОСТРОВСКАЯ
ПН-ВС 9:00-21:00
ПР. ТОРЕЗА, Д.
72
Удельная
Площадь Мужества
ПН-CБ 8:00-21:00
ВС 9:00-21:00
УЛ. БАДАЕВА, Д. 6,
К.1
ПРОСПЕКТ БОЛЬШЕВИКОВ
ПН-ВС 9:00-21:00
УЛ. ПУЛКОВСКАЯ, Д.
8, К. 1
ЗВЕЗДНАЯ
ПН-ВС 9:00-21:00
КОМЕНДАНТСКИЙ ПР.,
Д. 10, К. 1
КОМЕНДАНТСКИЙ ПРОСПЕКТ
ПИОНЕРСКАЯ
ПН-ВС 9:00-21:00
УЛ. ЛЕНИ ГОЛИКОВА,
Д. 29/3
ПРОСПЕКТ ВЕТЕРАНОВ
ПН-ВС 9:00-20:00
УЛ. СИКЕЙРОСА, Д.
10В
ОЗЕРКИ
ПН-СБ 9:00-20:00
УЛ. ГЖАТСКАЯ Д.
22, К. 4
АКАДЕМИЧЕСКАЯ
ПОЛИТЕХНИЧЕСКАЯ
ПН-ВС 9:00-21:00
УЛ. Дегтярная
23/25
Маяковская
площадь восстания
ПН-СБ 9:00-21:00
ВС 9:00-19:00
БОГАТЫРСКИЙ ПР.,
Д. 64 К. 1
СТАРАЯ ДЕРЕВНЯ
КОМЕНДАНТСКИЙ ПРОСПЕКТ
ПН-СБ 9:00-21:00
ВС 9:00-18:00
г. Выборг,
Ленинградский пр. 10
ПН-СБ 9:00-20:00
Москва
ул. Мясницкая, д.
32, стр. 1
ЧИСТЫЕ ПРУДЫ
Сретенский бульвар
Тургеневская
ПН-ВС 9:00-21:00
Подготовка к амниоцентезу
Для повышения эффективности исследования и уменьшения рисков возможных осложнений пациентка должна осуществить следующие подготовительные мероприятия:
- Пройти консультацию у врача, на которой он подробно расскажет о прохождении процедуры, ее возможных осложнениях, противопоказаниях и т. д.
- Сдать анализы и пройти УЗИ, позволяющие выявить скрытые инфекционные или воспалительные заболевания, наличие новообразований, объем околоплодных вод, подтвердить или опровергнуть многоплодную беременность. Также с их помощью определяется срок беременности, состояние и жизнеспособность плода.
- Примерно за 4-5 дней до проведения амниоцентеза пациентка должна исключить прием ацетилсалициловой кислоты или аналогичных ей препаратов, за 12-24 часа – прекратить употребление препаратов, снижающих свертываемость крови для уменьшения риска кровотечений.
Эти мероприятия необходимо выполнить для того, чтобы повысить безопасность амниоцентеза, снизить риск появления осложнений у самой женщины и ее ребенка, увеличить эффективность диагностики.