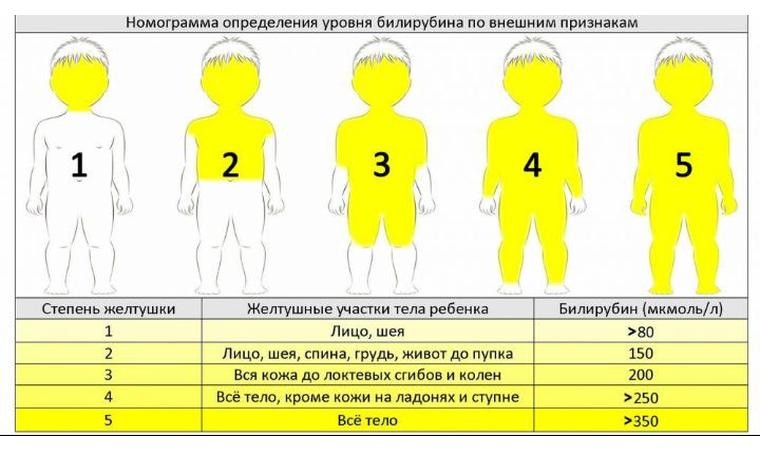
Желтуха
Содержание:
- Коварство болезней печени
- Чем опасна механическая желтуха?
- Клиническая картина
- Желтуха паренхиматозная
- Осложненные формы
- Каковы результаты дренирования и стентирования желчных протоков при раке?
- Основные группы желтухи
- Причины желтух
- Как не заразиться, если в доме больной?
- Оперативное лечение
- Диагностика гепатита A (болезни Боткина)
- Виды желтухи
- Симптомы и проявления
- К какому врачу обратиться при желчекаменной болезни?
- Вопрос — ответ
- Виды желтухи
- Желтуха с прямым билирубином
- Симптомы желтухи
- Желтуха с непрямым билирубином
- Стадии ПБЦ
- Что такое цирроз печени
Коварство болезней печени
Многие заболевания человека могут протекать незаметно, без ярких проявлений. Но болезни печени отличаются особенно длительным бессимптомным течением, и в этом их коварство. В печени нет нервных окончаний, поэтому даже при наличии цирроза печени, она не болит. Желтуха развивается, как правило, уже на поздних стадиях цирроза. Поэтому болезнь зачастую выявляется при диспансеризации или при случайном обследовании уже на стадии цирроза, а не гепатита.
Необходимо знать, что первые проявления у всех разные, что зависит от причины и стадии заболевания. Часто это только слабость, повышенная утомляемость и дискомфорт в правом подреберье. Первыми проявлениями могут быть увеличение в объеме живота, отеки на ногах, то есть уже осложнения цирроза. Иногда это кожный зуд, кровоточивость из носа и десен, легкое появление синяков на коже, пожелтение склер глаз, боли в суставах, высыпания на коже и др.
Чем опасна механическая желтуха?
Билирубин обнаруживается в крови и в норме. Однако его максимальные концентрации, как правило, не превышают 20,5 мкмоль/л.
При механической желтухе его концентрация в крови начинает постоянно нарастать и может достигать нескольких сотен мкмоль/л. Такой высокий уровень билирубина оказывает выраженное токсическое действие практически на все биохимические процессы, органы и системы организма. Кроме того, при наличии механической желтухи невозможно ни хирургическое, ни химиотерапевтическое лечение основного заболевания. Дальнейший рост концентрации билирубина приводит к гибели пациента.
Хотя инфузионная терапия и может несколько «разбавить» концентрацию в крови на короткое время, единственным способом снизить его концентрацию является восстановление оттока желчи из печени.
Клиническая картина
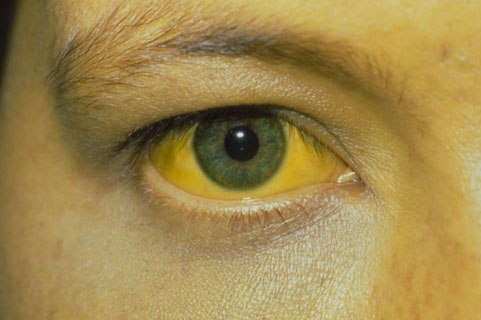 Основными клиническими проявлениями механической желтухи является, как уже было сказано выше, желтушное окрашивание кожи и слизистых, интенсивный желтый цвет мочи (моча цвета пива). Характерной особенностью механической желтухи является обесцвечивание кала (именно компоненты желчи ответственны за цвета кала). Кал при механической желтухе становиться бело-серым.
Основными клиническими проявлениями механической желтухи является, как уже было сказано выше, желтушное окрашивание кожи и слизистых, интенсивный желтый цвет мочи (моча цвета пива). Характерной особенностью механической желтухи является обесцвечивание кала (именно компоненты желчи ответственны за цвета кала). Кал при механической желтухе становиться бело-серым.
Болевой синдром при механической желтухе зависит от причины. Приступообразные боли в правом подреберье с последующим развитием желтухи характерны для закупорки желчного протока камнем, в то время как безболевое начало желтухи свидетельствует скорее об опухолевом механизме закупорки желчного проктока.
Желтуха паренхиматозная
Желтуха паренхиматозная (печеночная) — истинная желтуха, возникающая при различных поражениях паренхимы печени. Наблюдается при тяжёлых формах вирусного гепатита, иктерогеморрагическом лептоспирозе, отравлениях гепатотоксическими ядами, сепсисе, хроническом агрессивном гепатите и так далее.
Вследствие поражения гепатоцитов снижается их функция по улавливанию свободного (непрямого) билирубина из крови, связыванию его с глюкуроновой кислотой с образованием нетоксичного водорастворимого билирубина-глюкуронида (прямого) и выделению последнего в жёлчные капилляры. В результате в сыворотке крови повышается содержание билирубина (до 50- 200 мкмоль/л, реже больше). Однако в крови повышается не только содержание свободного, но и связанного билирубина (билирубина-глюкуронида) — за счёт его обратной диффузии из жёлчных капилляров в кровеносные при дистрофии и некробиозе печеночных клеток. Возникает желтушное окрашивание кожи, слизистых оболочек. Для паренхиматозной желтухи характерен цвет кожи — шафраново-жёлтый, красноватый («красная желтуха»). Вначале желтушная окраска проявляется на склерах и мягком нёбе, затем окрашивается кожа.
Паренхиматозная желтуха сопровождается зудом кожи, однако менее выраженным, чем механическая, так как поражённая печень меньше продуцирует жёлчных кислот (накопление которых в крови и тканях и вызывает этот симптом). При длительном течении паренхиматозной желтухи кожа может приобретать, как и при механической, зеленоватый оттенок (за счёт превращения отлагающегося в коже билирубина в биливердин, имеющий зелёный цвет). Обычно повышается содержание альдолазы, аминотрансфераз, особенно аланинаминотрансферазы, изменены другие печёночные пробы. Моча приобретает тёмную окраску (цвета пива) за счёт появления в ней связанного билирубина и уробилина. Кал обесцвечивается за счёт уменьшения содержания в нём стеркобилина. Соотношение количества выделяемого стеркобилина с калом и уробилиновых тел с мочой (являющееся важным лабораторным признаком дифференциации желтух), составляющее в норме 10:1- 20:1, при печёночноклеточных желтухах значительно снижается, достигая при тяжёлых поражениях до 1:1.
Течение зависит от характера поражения печени и длительности действия повреждающего начала; в тяжёлых случаях может возникнуть печёночная недостаточность. Дифференциальный диагноз проводится с гемолитической, механической и ложной желтухой; он основывается на анамнезе, клинических особенностях паренхиматозной желтухи и данных лабораторных исследований.
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Клиника «Медицина 24/7» осуществляет срочную транспортировку больных с немедленным оказанием первой медицинской помощи.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.Из-за острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность.
- Дыхательная недостаточность.На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого.
- Почечная, печеночная недостаточность.Эти осложнения развиваются из-за токсического воздействия ферментов, попавших в кровь.
- Сердечно-сосудистая недостаточность.Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь.
- Перитонит.Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции).
- Расстройства психики.Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза.
- Сепсис.Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти.
- Абсцессы.Присоединение инфекции вызывает образование гнойников в брюшной полости.
- Парапанкреатит.Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, 12-перстной кишки.
- Псевдокисты.Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем.
- Опухоли.Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
Каковы результаты дренирования и стентирования желчных протоков при раке?
Главным результатом дренирования и стентирования желчных протоков является снижение уровня билирубина, что не только спасает пациента от неминуемой гибели от гипербилирубинемии, но создает предпосылки для возврата к активному лечению основного заболевания – хирургической операции, химиоэмболизации, радиочастотной аблации или системной химиотерапии.
В «Евроонко» применяется современная тактика одномоментного стентирования, которая позволяет в ряде случаев сократить период ношения наружного дренажа до 1-2 дней, а подчас и избежать его вовсе.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Основные группы желтухи
Объединяется желтуха в пять групп. Во-первых, это возможный врождённый порок развития желчных протоков. Во-вторых, это желчнокаменная болезнь, с которой связаны доброкачественные заболевания поджелудочной железы или желчных путей. В-третьих, возможно, что после операционной травмы развились структуры магистральных желчных протоков. Четвёртое — опухоли (первичные и вторичные) гепатопанкреатобилиарной зоны. И пятое — заболевания печени и желчных протоков паразитарного характера.
Желтуха (истинная)
Желтуха (истинная) — симптомокомплекс, характеризующийся желтушным окрашиванием кожи и слизистых оболочек, обусловленный накоплением в тканях и крови билирубина. В зависимости от причин гипербилирубинемии различают желтухи гемолитическую (надпеченочную), паренхиматозную (печеночную) и механическую (подпеченочную).
Желтуха ложная
Желтуха ложная или псевдожелтуха — желтушное окрашивание кожи (но не слизистых оболочек!) вследствие накопления в ней каротинов при длительном и обильном употреблении в пищу моркови, апельсинов, тыквы, а также возникающая при приеме внутрь акрихина, пикриновой кислоты и некоторых других препаратов.
Желтуха паренхиматозная
Желтуха паренхиматозная или печеночная — истинная желтуха, возникающая при различных поражениях паренхимы печени. Наблюдается при тяжелых формах вирусного гепатита, иктерогеморрагическом лептоспирозе, отравлениях гепатотоксическими ядами, сепсисе, хроническом агрессивном гепатите и т. д. Вследствие поражения гепатоцитов снижается их функция по улавливанию свободного (непрямого) билирубина из крови, связыванию его с глкжуроновой кислотой с образованием нетоксичного водорастворимого билирубина-глюкуронида (прямого) и выделению последнего в желчные капилляры. В результате в сыворотке крови повышается содержание билирубина (до 50- 200 мкмоль/л, реже больше). Однако в крови повышается не только содержание свободного, но и связанного билирубина (билирубина-глюкуронида) — за счет его обратной диффузии из желчных капилляров в кровеносные при дистрофии и некробиозе печеночных клеток. Возникает желтушное окрашивание кожи, слизистых оболочек.
Для паренхиматозной желтухи характерен цвет кожи — шафраново-желтый, красноватый («красная желтуха»). Вначале желтушная окраска проявляется на склерах и мягком небе, затем окрашивается кожа. Паренхиматозная желтуха сопровождается зудом кожи, однако менее выраженным, чем механическая, так как пораженная печень меньше продуцирует желчных кислот (накопление которых в крови и тканях и вызывает этот симптом). При длительном течении паренхиматозной желтухи кожа может приобретать, как и при механической, зеленоватый оттенок (за счет превращения отлагающегося в коже билирубина в биливердин, имеющий зеленый цвет). Обычно повышается содержание альдолазы, аминотрансфераз, особенно аланинаминотрансферазы, изменены другие печеночные пробы. Моча приобретает темную окраску (цвета пива) за счет появления в ней связанного билирубина и уробилина. Кал обесцвечивается за счет уменьшения содержания в нем стеркобилина. Соотношение количества выделяемого стеркобилина с калом и уробилиновых тел с мочой (являющееся важным лабораторным признаком дифференциации желтух), составляющее в норме 10:1- 20:1, при печеночноклеточных желтухах значительно снижается, достигая при тяжелых поражениях до 1:1.
Течение зависит от характера поражения печени и длительности действия повреждающего начала; в тяжелых случаях может возникнуть печеночная недостаточность.
Причины желтух
Проявления желтухи возникают при повышении в крови уровня билирубина выше 20-30 мкмоль/л. При этом, согласно классификации, все причины разделяются на три группы.
1. Причины надпеченочных или гемолитических желтух:
- все виды гемолитических анемий,
- отравления гемолитическими ядами,
- токсические влияния на клетки крови — эритроциты, приводящие к их разрушению.
2. Причины, приводящие к развитию печеночных или паренхиматозных желтух:
- вирусные поражения печени (гепатиты А,В,С, дельта и Е),
- лекарственные гепатиты,
- гепатиты вследствие отравлений и токсикозов,
- алкогольные гепатиты и циррозы печени,
- хронические гепатиты, аутоиммунные поражения,
- опухоли и рак печени.
3. Причины, приводящие к подпеченочным или механическим желтухам:
- закупорка желчных протоков камнями при желчнокаменной болезни,
- опухоли или кисты поджелудочной железы, нарушающие отток желчи,
- спайки в области желчных путей,
- закупорка желчных ходов паразитами,
- другие причины нарушения оттока желчи (сгущение, воспаление протоков и т.д.).
Как не заразиться, если в доме больной?
Как передается желтуха и как не заразиться при прямом контакте с инфицированным человеком? Важно помнить, что в инкубационном и остром периоде вирус выделяется не только с фекалиями, но и присутствует на слизистых.
- Для снижения вероятности заражения у больного гепатитом А должна быть личная посуда, постельное белье, полотенца. Необходима частая дезинфекция мест общего пользования и предметов – ванной, туалета, дверных ручек.
- Те, кто находятся в контакте с больным, должны часто мыть руки, не трогать лицо, строго соблюдать все правила гигиены и профилактики гепатита.
Пройдите тестВаш персональный IQ здоровьяПройдите этот тест и узнайте, во сколько баллов – по десятибалльной шкале – можно оценить состояние вашего здоровья.
Использованы фотоматериалы Shutterstock
Оперативное лечение
Первоначально производится надкожное хирургическое вмешательство посредством наложения наружного свища на зону желчного пузыря. Это позволяет получить быстрый временный эффект, и в ряде случаев этого достаточно.
Если несмотря на все предпринятые меры и соблюдение пациентом клинических рекомендаций механическая желтуха не уходит, появляется необходимость в проведении транспеченочного дренирования протоков через кожу пациента. Также может быть использован эндоскопический метод в виду его малой травматичности.
В крайне случае, когда вышеперечисленные способы не подходят или оказались неэффективными, хирургом проводится полостная операция. Дренирование желчных протоков при этом производится снаружи, дабы не допустить попадание желчи в брюшную зону.
Диагностика гепатита A (болезни Боткина)
Если вы контактировали с человеком, больным гепатитом A (болезнью Боткина), или у вас начали появляться характерные симптомы, такие как желтуха (пожелтение кожи и белков глаз), обратитесь к врачу, чтобы сдать анализы. Главным диагностическим тестом является анализ на гепатит. Наличие в крови антител определенного типа против гепатита А свидетельствует о заболевании.
Кроме того, при подозрении на гепатит обязательно проводится биохимический анализ крови из вены, с помощью которого определяют печеночные пробы: билирубин, общий белок, АЛАТ, АСАТ, тимоловая проба и др. По этим показателям судат о работоспособности печени.
В стандарт диагностики также входит:
- общий анализ крови из пальца, который показывает наличие воспаления, а также возможное развитие анемии;
- анализ мочи, который позволяет определить содержание в моче билирубина и продуктов его распада.
Для определения размеров и изучения структуры печени нередко назначаются ультразвуковое исследование печени (УЗИ печени). В редких случаях, при неясном диагнозе, для исключения других заболеваний назначается биопсия печени — забор небольших кусочков печеночной ткани для последующего анализа в лаборатории.
Анализы на гепатит можно сдать бесплатно по полису ОМС. Для этого нужно обратиться к участковому терапевту или инфекционисту в территориальную поликлинику. Врач выдаст направление на анализы, которые можно будет сдать в поликлинике или диагностическом центре.
Виды желтухи
Классификация желтухи производится следующим образом:
1. Истинная желтуха, при которой пожелтение обусловлено билирубином. Подразделяется на следующие виды:
Печеночная желтуха (паренхиматозная) — развитие болезни обусловлено массивным поражением клеток печени (гепатоцитов), из-за чего она не может адекватно превращать билирубин и выводить его в желчь. Паренхиматозная желтуха считается одним из наиболее популярных заболеваний печени. Причинами паренхиматозной желтухи обычно являются – гепатит, цирроз печени, рак печени, лептоспироз, инфекционный мононуклеоз, отравление печени алкоголем или лекарственными препаратами. Основные симптомы печеночной желтухи – оранжево-красноватый цвет кожи, боли в правом подреберье, сосудистые звездочки, «печеночные ладони», кожный зуд, увеличенная печень. Может подразделяться на следующие типы:
- печеночно-клеточная желтуха;
- холестатическая желтуха;
- энзимопатическая желтуха.
Гемолитическая желтуха (надпеченочная) – развитие болезни обусловлено повышенным образованием и разрушением билирубина, из-за чего печень не в состоянии своевременно его вывести из организма и билирубин (прямой и непрямой) всасывается обратно в кровь. Причинами гемолитической желтухи обычно являются – анемии, обширный инфаркт, интоксикация фосфором, мышьяком, сероводородом и различными лекарственными препаратами, например – сульфаниламидами. Кроме того, в качестве симптома, гемолитическая желтуха может проявляться на фоне злокачественных заболеваний, малярии, болезни Аддисона-Бирмера, крупозной пневмонии, гепатитах.
Механическая желтуха (подпеченочная, обтурационная) — развитие болезни обусловлено нарушением нормального оттока желчи в двенадцатиперстную кишку и дальнейший вывод билирубина в составе желчи из организма. Таким нарушениям обычно способствуют проблемы с желчным пузырем и желчевыводящими путями — наличие в них камней (желчнокаменная болезнь), патологии в строении, опухоли, паразиты, послеоперационные изменения тканей. Основные симптомы механической желтухи – желто-зеленый цвет кожи, слизистых оболочек и склер, повышенная температура тела, кожный зуд.
В отдельную группу выделяют желтуху у новорожденных, которая называется – неонатальная желтуха. Основными причинами является не сформированные до конца системы организма младенца, из-за чего незрелые клетки печени не могут своевременно связать билирубин и вывести его из организма.
Симптомы неонатальной желтухи проявляются сразу же после рождения ребенка, и в некоторых случаях, при сверхвысоком количестве непрямого билирубина в крови, ребенок нуждается лечении, поскольку он является нейротоксическим ядом. Если лечение не провести, непрямой рубин может поспособствовать поражению коры головного мозга и подкорковых ядер. Неонатальная желтуха может подразделяться на следующие типы:
Физиологическая желтуха – симптоматика наблюдается преимущественно у недоношенных детей, у которых еще не до конца сформирована ферментная система;
Ядерная желтуха – характеризуется повышенным скопление у младенцев непрямого билирубина, способного поражать кору головного мозга;
Конъюгационная желтуха – развитие болезни обусловлено нарушением захвата непрямого (несвязанного) билирубина или процессом его связывания в печени с глюкуроновой кислотой, из-за чего в крови скапливается сверхвысокие дозы отравляющего организм билирубина. Чаще является наследственным заболеванием, развивающемся на фоне врожденного гипотиреоза, синдрома Жильбера или Криглера-Найара.
Прегнановая желтуха (желтуха грудного молока) – пожелтение кожи малыша обусловлено повышенным количеством в организме гормона пренандиола, попадающим вместе с грудным молоком от матери к ребенку, который способствует задержке выведения билирубина. Лечение основано на ограничении кормления малыша грудью в течение нескольких дней, при этом применяются молочные смеси.
2. Ложная желтуха, при которой пожелтение обусловлено избыточным содержанием в организме каротина.
Симптомы и проявления
В зависимости от вида желтухи и исходного заболевания клиническая картина болезни может быть разной.
- При гемолитической желтухе окрашивание кожи и слизистых происходит в лимонно-желтый цвет, развивается анемия, происходит увеличение селезенки.
- При механической желтухе окрашивание происходит в более интенсивный цвет, появляется зуд кожных покровов вследствие попадания желчных кислот в кровоток, а также довольно часто повышается температура тела и возникают боли в подреберье справа.
- При паренхиматозной желтухе зуд менее выражен, кожные покровы окрашиваются в шафрановый цвет, возможны тошнота, рвота, боли в подреберье. Печень при этом обычно увеличена.
К какому врачу обратиться при желчекаменной болезни?
Лечение желчекаменной болезни находится на стыке хирургии и терапии, поэтому вам, возможно, потребуется проконсультироваться с врачам обоих профилей, чтобы иметь всестороннее представление о состоянии желчного пузыря и возможных вариантах развития болезни. Это необходимо, чтобы выбрать правильную тактику лечения.
С помощью нашего сервиса вы можете найти врача-гастроэнтеролога, который занимается диагностикой и консервативным лечением желчнокаменной болезни, а также последствий холецистэктомии. На НаПоправку вы можете выбрать абдоминального хирурга, который лечит камни в желчном пузыре с помощью операции.
Вопрос — ответ
- печень теряет свою антитоксическую функцию
- в организме накапливаются аммиак, ацетон, фенолы
- микрососудистый тромбоз в почках
- в крови повышается уровень конечного продукта обмена белков креатинина
- гипоксия — снижение транспорта кислорода в организме — посинение конечностей
- может привести к летальному исходу
В основном, усиливают желчеотделение молочные продукты, мясо, яичные желтки. Желчь движется благодаря разности давления в желчевыделительном аппарате. Давление провоцируют секреторные клетки и сокращения гладких мышц желчного пузыря и протоков. Направление движения желчи регулирует тонус сфинктеров (мышц) — таких, как сфинктер Люткенса — в шейке желчного пузыря, сфинктер Одди — в нисходящей части 12-перстной кишки и сфинктер Мирицци — на участке соединения общего печеночного и пузырного протоков. Мышечные сокращения управляются нервной системой и гуморальными механизмами (контролирующими жидкую внутреннюю среду).
Механическая желтуха в отличие от болезни Боткина не является инфекционной. А болезнь Боткина — острое вирусное заболевание с преимущественным поражением печени, вызванное вирусом гепатита А.
Виды желтухи
Насчитывается три вида желтухи: надпечёночная, печёночная и подпечёночная. При надпечёночной желтухе характерен распад эритроцитов, в результате возникает избыточный билирубин в крови, уробилин в моче и стеркобилин в кале. Причиной надпочечной желтухи могут быть приобретенные или наследственные гемолитические анемии и некоторые другие причины. Основными симптомами такой желтухи являются: умеренная желтушность склер, кожи и слизистых, увеличение селезёнки, тёмно-коричневы кал и некоторые показатели анализов.
Печёночная желтуха характеризуется нарушением звеньев метаболизма и транспорта билирубина в печени. Есть печёночно-клеточная желтуха и холестатическая. Печёночно-клеточная может быть связана с инфекционным мононуклеозом, вирусным гепатитом, токсическим поражением печени, лептоспирозом, циррозом печени, печеночно-клеточным раком.Холестатическая желтуха бывает при билиарном циррозе печени и при приёме некоторых лекарственных препаратов.
Подпечёночная желтуха возникает в случае препятствий тока желчи из желчных ходов в двенадцатиперстную кишку. Её причиной является обтурация конкрементами, паразитами желчного и печёночного протоков. Это может быть так же кисты, опухоли поджелудочной железы. В этом случае желтизна кожи, слизистых и склеров постепенно нарастает до тёмно-жёлтого цвета.
Желтуха с прямым билирубином
К состояниям, обусловленным конъюгированной гипербилирубинемией, относят печёночный и внепечёночный (механический) типы желтухи.
Поражения печени, которые сопровождаются желтухой
Самые частые заболевания:
- Острые гепатиты инфекционной этиологии. Из крови пациентов выделяют более 20 вирусов, кроме известных гепатотропных возбудителей A, B, С, D, E, F. Вызвать воспаление могут также вирусы Коксаки, ретровирусы, аденовирусы и т. д. Желтуха более типична для гепатита «A», она появляется в конце инкубационного периода. Сначала желтеют склеры, потом слизистая мягкого нёба, потом кожа, позже всех изменяется цвет ладоней и подошв. У пациентов увеличивается в размерах печень, темнеет моча и обесцвечивается кал, в крови возрастает активность трансаминаз АЛТ и АСТ.
- Гепатиты токсического происхождения (лекарственные, алкогольные). По клиническим проявлениям они мало отличаются от вирусных воспалений паренхимы печени. Характерно отсутствие инкубационного периода, респираторных и суставных проявлений (а вот при вирусных гепатитах они часты).
- Внутрипечёночный желчный застой — бывает при вирусных повреждениях печени, при токсикозе у беременных в последнем триместре гестации, при обострении хронического гепатита. Пациентов беспокоит кожный зуд, желтуха выражена умеренно и может держаться несколько месяцев. Кожа светло-жёлтого цвета или с красноватым оттенком, позднее приобретает сероватые черты.
- Первичный билиарный цирроз — имеет аутоиммунное происхождение, проявляется симптомами холестаза уже на поздних стадиях. Сначала возникает зуд, через несколько лет появляется желтуха. Кожа у больных тёмно-жёлтого цвета, сухая, утолщённая, со следами от расчёсов. Билирубинемия нарастает постепенно, в терминальной стадии она выше 300 мкмоль/литр, также высоки значения щелочной фосфатазы. Также читайте подробную статью про симптомы цирроза.
- Наследственные болезни — синдром Ротора (проявляется у подростков умеренной иктеричностью, прогноз благоприятный), синдром Дабина и Джонсона (обнаруживается при беременности, вирусных инфекциях, после употребления алкоголя).
- Онкология печени (рак) — гепатома, холангиома. Могут быть желтушные и безжелтушные варианты патологии. Кожа у пациентов бледного и жёлтого вида, живот увеличен за счёт большой печени и асцита, билирубин в крови повышен умеренно.
Важно! При печёночной патологии желтухи могут быть острыми или нарастать постепенно, они бывают краткосрочными или долговременными. Остро возникшая иктеричность обычно имеет токсическое или инфекционное происхождение
Хроническое течение желтухи чаще характерно для внутрипечёночного застоя желчи.

Желтуха наиболее характерна для вирусного гепатита A. Как снизить риск заражения гепатитом A. Рассмотреть картинку в полном размере.
Симптомы желтухи
Для желтухи
характерны желтоватая кожа и глаза. В более тяжелых случаях белки глаз могут
стать коричневыми или оранжевыми. Также может стать темной моча и бледным стул.
Если причиной
желтухи является заболевание, такое как вирусный гепатит, могут проявиться и
другие симптомы, включающие сильную усталость и рвоту.
Некоторые люди
ошибочно ставят себе диагноз, когда у них желтеет кожа. Люди с желтухой обычно
наблюдают как окрашенную в желтый кожу, так и желтые глаза.
Если причиной
желтухи является такое состояние здоровья, как вирусный гепатит, могут
возникнуть другие симптомы, включая чрезмерную усталость и рвоту.
Если наблюдается
только желтая кожа, это может быть связано с повышенным уровнем бета-каротина в
организме. Бета-каротин — это антиоксидант, который можно найти в моркови,
тыкве и сладком картофеле. Избыток этого антиоксиданта не приводит к желтухе.
Желтуха с непрямым билирубином
Содержание неконъюгированного пигмента в периферической крови зависит от равновесия между темпами разрушения эритроцитов и функциональными способностями печени.
Избыточное количество непрямого билирубина оказывается в крови и вызывает желтуху в двух случаях:
- При массовом распаде эритроцитов (гемолизе), а также при некоторых видах анемии.
- При нарушении способности печени связывать и обезвреживать непрямой билирубин при разных печёночных патологиях. Примером являются наследственные негемолитические синдромы: Жильбера, Люси-Дрискола, Криглера-Найяра (Наджара), Ротора.
Эксперт сайта Похмелье.рф, врач-гастроэнтеролог Даниэла Пургина рассказывает интересный случай из своей практики.
Самый запоминающийся случай желтухи связан с синдромом Жильбера. Ко мне обратился пациент 90 лет, у которого пожелтели глаза и кожа. Он был обследован, все печёночные показатели, кроме билирубина, были в норме, маркеры вирусных гепатитов отрицательные, структура печени по УЗИ не изменена, генетическое исследование на синдром Жильбера дало положительный ответ. Он вспомнил, что раньше периодически отмечал пожелтение глаз, но никогда не придавал этому особого значения — так и прожил до 90 лет, не зная об этом диагнозе. Я всегда ставлю его в пример молодым пациентам с этим диагнозом, когда они переживают, как это скажется на продолжительности их жизни.
Разновидности
В группу входят случаи иктеричности, связанные с избыточной концентрацией свободной фракции билирубина в периферической крови:
-
Внепечёночные желтухи. Они возникают вследствие ускоренного распада эритроцитов и отличаются от желтух, возникших при поражениях печени, яркой окраской цвета лимона, увеличением размеров селезёнки и характерной картиной в анализах крови. К ним относятся:
- врождённые гемолитические анемии (сфероцитарная и несфероцитарная). При этих болезнях эритроциты быстро разрушаются под действием любых неблагоприятных факторов из-за своей неправильной формы или из-за недостаточности ферментов;
- серповидно-клеточная анемия — эритроциты имеют укороченный период жизни из-за того, что содержат патологический гемоглобин, дефектный синтез которого передаётся по наследству;
- талассемия — наследственный дефект гемоглобина, который сохраняет свою фетальную (свойственную плоду) структуру не только у новорождённых, но и у взрослых людей, он склонен к быстрому разрушению;
- аутоиммунная гемолитическая анемия — причина может быть неясна, в 42% случаев встречается у больных с лимфогранулематозом, системными патологиями соединительной ткани, лимфолейкозом, неспецифическим язвенным колитом, а также при малярии, токсоплазмозе;
- пароксизмальная ночная гемоглобинурия — приобретённая патология, характеризующаяся гемолизом эритроцитов во время сна; наутро в моче пациентов обнаруживается гемоглобин.
- Печёночные неконъюгированные желтухи. Они представлены в основном наследственными синдромами:
- Жильбера — дефект захвата билирубина гепатоцитами обусловлен ферментативной недостаточностью, встречается в каждом поколении, опасности не представляет;
- Криглера-Найяра (Наджара) — при 1 типе фермент полностью отсутствует, новорождённые дети рискуют получить поражение мозга и погибнуть; при 2 типе есть недостаточно активный фермент, прогноз более благоприятен;
- Люси-Дрискола — подавление активности фермента происходит при грудном вскармливании.
Важно! У детей выделительная функция печени ниже, чем у взрослых, поэтому у них неконъюгированная гипербилирубинемия встречается чаще. Эксперт сайта Похмелье.рф, врач-гастроэнтеролог Даниэла Пургина предупреждает больных от типичной ошибки
Эксперт сайта Похмелье.рф, врач-гастроэнтеролог Даниэла Пургина предупреждает больных от типичной ошибки.
Игнорировать желтуху — очень большая ошибка, на мой взгляд, потому что она в подавляющем большинстве случаев (за исключением синдрома Жильбера и желтухи новорождённых) является грозным симптомом. У меня есть очень печальный пример, когда родственники пожилого мужчины более полугода не обращали внимания на пожелтение кожи и склер, а когда наконец обратились за помощью по поводу болей в спине — была обнаружена опухоль поджелудочной железы. Кто знает, может, обратись они вовремя, мужчине можно было бы помочь.
Стадии ПБЦ
Первичный билиарный цирроз развивается медленно.
Воспаление начинается в мелких желчных протоках, разрушение которых блокирует нормальный отток желчи в кишечник — в медицинской терминологии этот процесс называют холестаз (при этом в анализах крови повышаются такие показатели как щелочная фосфатаза и ГГТП).
Холестаз
Холестаз — один из важных аспектов первичного билиарного цирроза.
При продолжающемся разрушении желчных протоков воспаление распространяется на близлежащие клетки печени (гепатоциты) и приводит к их гибели (некрозу). В анализах крови при этом выявляют синдром цитолиза (повышение АЛТ и АСТ). При продолжающейся гибели печеночных клеток происходит замещение их соединительной тканью (развитие фиброза).
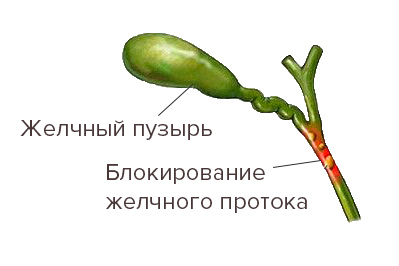
Совокупное воздействие (прогрессирующее воспаление, снижение количества функционирующих печеночных клеток, наличие фиброза и токсичность желчных кислот, накапливающихся внутри печени) достигает кульминации с исходом в цирроз печени.
Цирроз
Цирроз печени — это стадия заболевания, при которой замещается ткань печени фиброзом и образуются узлы (рубцы). Формирование цирроза происходит только в поздней стадии ПБЦ.
Что такое цирроз печени
Под циррозом печени подразумевают патологический и хронически протекающий процесс в печени, в результате которого ее паренхиматозная ткань замещается фиброзной соединительной (стромой). Также происходит структурная перестройка сосудистого русла и уменьшение количества нормально функционирующих гепатоцитов (клеток печени).
По статистике, мировая ежегодная смертность от цирроза составляет около 300 тыс. человек, с прогрессирующей тенденцией к увеличению. Наиболее чаще заболеванию подвержены мужчины старше 40 лет, склонные к алкоголизму, а также больные:
- хроническим гепатитом B, C и D;
- патологиями, осложненными жировым гепатозом;
- некоторыми наследственными болезнями (например, гемохроматозом);
- некоторыми аутоиммунными заболеваниями;
- токсическим поражением печени химическими веществами.