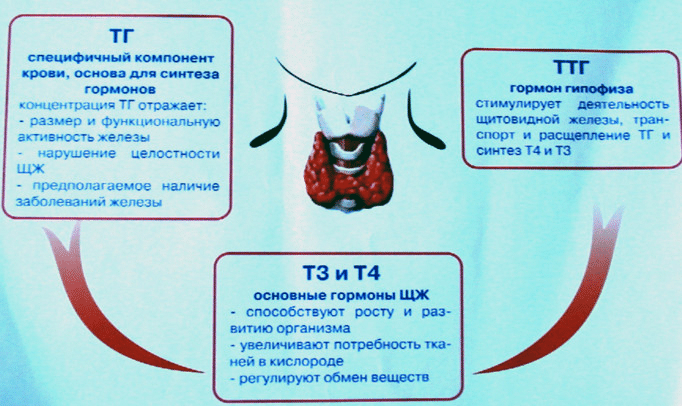
Про антитела к щитовидной железе
Содержание:
- Что такое резус-конфликт?
- Какими могут быть инструменты для удаления комедонов
- Значение
- Риск инфицирования плода
- Материал для исследования
- Что такое резус-антитела и как они влияют на плод?
- Токсоплазмоз у беременных
- Острая жировая печень беременных (ОЖПБ), или синдром Шихана
- Кровная весть
- Обследование на токсоплазмоз при беременности
- Возбудители заболевания, его источники
- Желтуха новорожденных: симптомы, лечение, профилактика
- Выявление и профилактика осложнения беременности
Что такое резус-конфликт?
Для начала разберемся, что такое резус-фактор. Это особый белок — антиген Rh, который располагается (либо — не располагается) на поверхности эритроцитов – красных кровяных клеток. Если этот белок присутствует в крови, то резус считают положительным, а если его нет — отрицательным. В 1940 году обнаружить антиген Rh врачам К. Ландштейнеру и А. Винеру помогли мартышки вида макака-резус – из их эритроцитов впервые выделили этот белок. В честь этих обезьянок и получил свое название резус-фактор.
Положительный резус-фактор примерно у 85% европейского населения планеты, около 15% — имеют отрицательный резус. Наибольший процент людей с отрицательным резус-фактором встречается среди басков. Интересно, что у азиатов, африканцев и коренного населения Северной Америки отрицательный резус встречается крайне редко – примерно в 1% случаев, поэтому резус-конфликт для них – большая редкость.
«Резус-положительная» и «резус-отрицательная» кровь несовместимы. Попадание антигена Rh в кровь с отрицательным резусом вызывает сильнейший иммунный ответ – организм воспринимает чужеродный для него белок как тяжелую болезнь, которую необходимо уничтожить. В срочном порядке вырабатывается целая армия антител, которые атакуют и разрушают «положительные» антигены.
Что произойдет, если источник таких «чужих» антигенов появится внутри организма и прочно обоснуется там на 9 месяцев? Концентрация антител будет постоянно возрастать, они все активнее будут атаковать небезопасные для них белки, стремясь полностью уничтожить их источник. Это и случается, когда у мамы – отрицательный резус-фактор, а у малыша – положительный. Мамин организм защищает себя, атакуя незнакомые антигены. Это состояние и называется резус-конфликтом.
|
Резус отца |
Резус матери |
Прогноз резуса ребенка |
Риск резус-конфликта |
|
+ |
+ |
«+» – 75%, «–» – 25% |
Отсутствует |
|
+ |
– |
«+» – 50%, «–» – 50% |
50% |
|
– |
+ |
«+» – 50%, «–» – 50% |
Отсутствует |
|
– |
– |
«–» |
Отсутствует |
Какими могут быть инструменты для удаления комедонов
Разработчики пользуются положением и предлагают все больше новых приборов, помогающих устранить видимые проблемы. Для самих пациентов это тоже хорошая новость, так как разнообразие позволяет выбрать вариант, подходящий именно конкретному человеку по всем параметрам. Среди популярных приборов выделяются следующие:
Ложка Уно. Стандартный вариант, появившийся на рынке самым первым. Обычный механический инструмент, представляющий собой металлический стержень (ручку) и петлю из того же материала в роли наконечника. Петля приставляется к самому воспалению. Надавливая ручкой на это место, вы сжимаете сальный канал, благодаря чему содержимое выводится наружу. Подходит ложка для угрей в случае, когда вашу кожу поразили одиночные образования
Для удаления сыпи лучше обратить внимание на другие варианты
Ложка Уно позволяет выдавить даже те угри, содержимое которых находится глубоко под кожей. Главное, приставить средство к коже под правильным углом и надавить с нужной силой. Смотрите принцип работы аппарата в видео ниже:
- Ложка для удаления сыпи. Второй инструмент действительно напоминает обычную ложку. Он разработан на основе предыдущего прибора, но позволяет воздействовать сразу на несколько новообразований, благодаря правильной структуре. Используется та же металлическая ручка, но вместо петли для удаления черных точек, здесь используется наконечник в виде уменьшенной обычной ложки с миниатюрными круглыми отверстиями. Аппарат приставляется сразу к нескольким высыпаниям, а их содержимое выводится наружу с помощью такого же давления на металлическую ручку. Принцип абсолютно идентичен предыдущему варианту.
- Вакуумный аппарат для очистки лица. По сравнению с ложкой Уно, является инновационной разработкой. Работает на электричестве. Пластиковый корпус напоминает маленькую бритву, но наконечник имеет несколько видоизмененный форм-фактор. Принцип работы вакуумного аппарата для удаления прыщей напоминает обычный пылесос. Вам достаточно поднести кончик прибора к воспалению и нажать на кнопку. Инструмент буквально высасывает из сального канала все содержимое. В отличии от петли для удаления комедонов, вакуумное средство является менее болезненным. После него на коже не остается надавленных следов, да и сама очистка является более глубокой.
Любой инструмент для удаления угрей может быть одинаково полезным и опасным. Поэтому обязательно обращайтесь к врачу за консультацией перед его применением.
Значение
Различия людей по Р.-ф. могут приводить к иммунологически конфликтной беременности (см. Беременность, Несовместимость иммунологическая). В основе сенсибилизации лежит попадание в организм резус-отрицательной женщины резус-положительных эритроцитов плода, гл. обр. через сосуды плаценты.
Механизм развития резус-конфликтной беременности представляется следующим образом. Иммунные антитела, образующиеся в организме резус-отрицательной женщины, беременной резус-положительным плодом, будучи преимущественно неполными IgG, проникают через плаценту в организм плода, вызывая гемолиз эритроцитов новорожденного и повреждение его жизненно важных органов (кроветворной ткани, печени, головного мозга). Симптоматика иммунологического поражения ребенка получила название гемолитической болезни новорожденных. Вследствие обширного разрушения эритроцитов наблюдается увеличение количества билирубина, выраженная анемия с выходом в кровь большого количества эритробластов, положительная прямая проба Кумбса в результате наличия на эритроцитах плода аллоиммунных антител. Основные лечебные мероприятия по борьбе с гемолитической болезнью новорожденных сводятся к быстрейшему выведению из организма ребенка продуктов разрушения эритроцитов. Они включают в первую очередь обменные переливания резус-отрицательной крови. Развиваются и другие пути в борьбе с гемолитической болезнью новорожденных — профилактика противорезусной сенсибилизации резус-отрицательных женщин при первой беременности путем введения противорезусного гамма-глобулина.
Противорезусный гамма-глобулин приготавливают из сыворотки крови иммунного лица, содержащего антитела анти-D(DC) в титре не ниже 1 : 128—256. Введение противорезусного гамма-глобулина в дозе около 300 мг в первые 48—72 часа с момента родоразрешения предупреждает развитие сенсибилизации при следующей беременности к Р.-ф. в 90—100% случаев. Меньшую дозу противорезусного гамма-глобулина (100 мг) используют при осуществлении искусственного прерывания беременности у резус-отрицательной женщины. Механизм иммуносупрессивного действия противорезусного гамма-глобулина до конца не выяснен. Известно, что пассивное наведение у резус-отрицательной женщины противорезусного иммунитета сокращает время циркуляции в крови и разрушение макрофагами и другими клетками резус-положптельных эритроцитов плода. По-видимому, антигены Р.-ф. после соединения с антителами анти-резус теряют свою иммунизирующую активность или происходит активация Т-супрессоров (см. Иммунокомпетентные клетки).
Антигены Р.-ф
имеют важное значение в судебной медицине при проведении экспертизы по исключению отцовства (см. Отцовство спорное).
Библиография: Аграненко В. А. и Скачилова H. Н. Гемотрансфузи-онные реакции и осложнения, М., 1979; Гаврилов О. К. Пособие по транс-фузиологии, с. ИЗ, М., 1980; Доссе Ш. Иммуногематология, пер. с франц., М., 1959; Зотиков Е. А. Антигенные системы человека и гомеостаз, М., 1982; Косяков П. Н. Изоантигены и изоантитела человека в норме и патологии, М., 1974; Руководство по общей и клинической трансфузиологии, под ред. Б. В. Петровского, с. 114, 216, М., 1979; Руководство по применению крови и кровезаменителей, под ред. А. Н. Филатова, с. 86 и др., Л., 1973; Соловьева Т. Г. Резус-фактор и его значение в клинической практике, Л., 1963; Туманов А. К. и Томилин В. В. Наследственный полиморфизм изоантигенов и ферментов крови в норме и патологии человека, М., 1969; Умнова М. А. и др. Изоиммунология и вопросы гемотрансфузионных осложнений, М., 1979; Allen F. H. a. R о-s e n f i e 1 d R. F. Review of Rh serology, Haematologica, v. 6, p. 113, 1972; American hospital supply corporation, Dade division, Blood group immunology, theoretical and practical aspects, p. 47, Miami, 1976; G i b-1 e t t E. H. Genetic markers in human blood, Philadelphia, 1969; I s s i t t P. D., Pavone B. G. a. Shapiro M. Anti-Rh39 — a «new» specificity Rh system antibody, Transfusion, v. 19, p. 389, 1979; Landsteiner K. a. Wiener A.S. Agglutinable factor in human blood recognized by immune sera for rhesus blood, Proc. Soc. exp. Biol. (N. Y.), v. 43, p. 223, 1940; M о 1 1 i s о n P. L. Blood transfusion in clinical medicine, Oxford, 1979; Race R. R. a. Sanger R. Blood groups in man, Oxford, 1975; Rosen-field R. E. a. o. A review of Rh serology and presentation of a new terminology, Transfusion, v. 2, p. 287, 1962; Z m i e v s k i j С. M. Immunohematology, N. Y., 1978.
Риск инфицирования плода
Когда плод наиболее уязвим для внутриутробной инфекции? В первом триместре. Есть некое общее правило: если мы сталкиваемся с каким-то неблагоприятным фактором, в первом триместре беременности он может воздействовать наиболее сильно. И всё, что касается серьезных нарушений слуха, зрения, внутриутробных аномалий – это практически всё идет из первого триместра беременности.
Но что касается именно риска инфицирования? Не последствий, а риска инфицирования? Для токсоплазмы он возрастает с течением срока беременности. То есть в 13 недель риск инфицирования — 15%, в 36 недель – 71%.
Материал для исследования
Для обнаружения специфических антител к токсоплазме производится забор крови из вены, особой подготовки процедура не требует. Для проведения ПЦР-реакции подходит любой биологический материал – кровь, слюна, образцы тканей, другие биологические жидкости (ликвор, моча).
Если возникает потребность в диагностике токсоплазмоза у плода возможен забор крови из пупочного канатика. Процедура назначается редко потому что связана с высоким риском осложнений и преждевременного прерывания беременности. Более щадящая методика – взятие на анализ околоплодной жидкости путем пункции. Эти методики применяют в случае, когда результаты специфических анализов беременной с подозрением на токсоплазмоз не дают достаточной ясности диагноза.
Показания к применению различных лабораторных исследований и особенности интерпретации результатов у разных категорий обследуемых
В зависимости от категории пациента (возрастной группы, группы риска) показано применения различных наборов методик диагностики. Особенно важен правильный выбор диагностических методов в случае подозрений на токсоплазмоз у беременных женщин.
Что такое резус-антитела и как они влияют на плод?
Резус-антитела – это соединения белковой структуры, которые вырабатываются в материнском организме в ответ на попадание в него резус-положительных эритроцитов плода (иммунная система будущей мамы воспринимает эти эритроциты как чужеродные). При обнаружении в кровотоке матери резус-антител акушер ставит диагноз: резус-сенсибилизация. Это происходит при искусственном или самопроизвольном прерывании маточной или внематочной беременности. Резус-антитела могут появиться также после первых родов, если рожденный ребенок резус-положителен (во время родов кровь ребенка попадает в кровоток матери, вызывая соответствующую реакцию). Сенсибилизация организма резус-отрицательной женщины возможна также при переливаниях резус-несовместимой крови (даже если такие переливания проводились в раннем детстве).
Процесс иммунизации беременной женщины начинается с момента образования резус-антигенов в эритроцитах плода. Поскольку антигены системы резус содержатся в крови плода с 7-8 недели беременности, то в некоторых случаях возможна ранняя сенсибилизация организма матери. Однако в подавляющем большинстве случаев первая беременность у резус-отрицательной женщины (при отсутствии в прошлом сенсибилизации организма) протекает без осложнений. Риск развития резус-сенсибилизации возрастает при последующих беременностях, особенно в случае прерывания первой беременности, кровотечений во время первой беременности, при ручном отделении плаценты, а также если роды проводятся путем кесарева сечения или сопровождаются значительной кровопотерей. Это объясняется тем, что при перечисленных осложнениях велика вероятность попадания большого количества резус-положительных эритроцитов в материнский кровоток и как следствие – образования большого количества резус-антител. Кроме того, при первой беременности иммунная система будущей матери встречается с резус-положительными эритроцитами плода впервые. Поэтому антител вырабатывается не так много: примерно столько, сколько нужно для уничтожения поступающих в кровь матери эритроцитов плода. Кроме того, эти антитела относятся к иммуноглобулинам класса М, имеющим большие размеры и плохо проникающим через плаценту к плоду. Зато после родов в организме женщины остаются «клетки памяти», которые при последующих беременностях сумеют «организовать» быструю и мощную выработку антител против резус-фактора. Это будут уже антитела иного типа – иммуноглобулины класса G, которые имеют меньшие размеры, чем иммуноглобулины М, а следовательно, легче проникают через плаценту и являются более агрессивными. Поэтому реакция женской иммунной системы на резус-антиген плода при второй и третьей беременности гораздо оперативнее и жестче, чем при первой. Соответственно, выше и риск поражения плода.
По данным медицинской литературы, после первой беременности иммунизация возникает у 10% женщин. Если женщина с резус-отрицательной кровью избежала резус-иммунизации после первой беременности, то при следующей беременности резус-положительным плодом вероятность иммунизации вновь составляет 10%.
Здоровью будущей мамы резус-сенсибилизация не вредит, но она может представлять опасность для ребенка. Попадая в кровоток плода, резус-антитела разрушают его эритроциты, вызывая анемию (снижение гемоглобина), интоксикацию, нарушение функций жизненно важных органов и систем. Такое состояние называется гемолитической болезнью (гемолиз – разрушение эритроцитов).
Распад эритроцитов приводит к повреждению почек и головного мозга плода. Поскольку эритроциты непрерывно уничтожаются, его печень и селезенка стараются ускорить выработку новых эритроцитов, при этом увеличиваясь в размерах. В конце концов не справляются и они. Наступает сильное кислородное голодание, и запускается новый виток тяжелых нарушений в организме ребенка. В самых тяжелых случаях это заканчивается его внутриутробной гибелью на различных сроках беременности, в более легких резус-конфликт проявляется после рождения желтухой или анемией новорожденного. Чаще всего гемолитическая болезнь быстро развивается у ребенка именно после рождения, чему способствует поступление большого количества антител в кровь младенца при нарушении целостности сосудов плаценты.
Лечение гемолитической болезни сложное, комплексное, иногда малышу требуется заменное переливание крови. Врачи вводят ему резус-отрицательную кровь его группы и проводят реанимационные мероприятия. Эту операцию необходимо осуществить в течение 36 часов после появления ребенка на свет.
Токсоплазмоз у беременных
Практически для всех TORCH-инфекций справедливо замечание: опасно именно при первичном заражении, когда у мамы нет антител, и иммунитет еще никак не реагирует. Инфекционный агент активно живет и прекрасно себя чувствует в организме матери. И мать не может защитить плод. В этом случае это опасно. C учетом жизненного цикла паразита также опасно первичное заражение в течение трех месяцев до беременности, потому что паразит еще активен. Поэтому рекомендуется обследование до беременности.
В нашем центре мы занимаемся подготовкой к беременности, в том числе, после серьезных осложнений. Анализы выполняются в собственной специализированной лаборатории репродукции ЦИР. Звоните: +7(495)514-00-11.
Острая жировая печень беременных (ОЖПБ), или синдром Шихана
Редкое тяжелое осложнение беременности, этиология которого окончательно не установлена. Острая жировая печень беременных (ОЖПБ, синдром Шихана) относится к группе митохондриальных цитопатий, имеющих сходные клинико-лабораторные проявления и гистологическую картину (мелкокапельное ожирение гепатоцитов). В эту группу входят синдром Рейе, генетические дефекты митохондриальных ферментов и токсические реакции. Наблюдения острой жировой печени беременных ассоциированы с генетическими дефектактами окисления желчных кислот.
Предрасполагающими к развитию ОЖПБ (синдрома Шихана) факторами являются: первая и многогоплодная беременность, мужской пол плода, развитие преэклампсии, применение некоторых лекарственных препаратов.
Симптомы синдрома Шихана
В последние годы с улучшением диагностики острой жировой печени беременных частота ее составляет примерно 1 на 7000 родов. Синдром Шихана (острая жировая печень беременных) развивается, как правило, не ранее 26-28-й недели, наиболее часто – в сроки от 30 до 38 недель. Характерно начало с неспецифических симптомов: рвоты (с частотой более 80%), болей в правом подреберье или эпигастрии (более чем у 60%), изжоги, головной боли. Через 1–2 недели появляются нарастающая по интенсивности желтуха, лихорадка, быстро прогрессирующая печеночная недостаточность, нарушения свертывания крови (ДВС-синдром), острая почечная недостаточность. Состояние часто сочетается с тяжелым гестозом (преэклампсией/эклампсией).
При лабораторных исследованиях выявляются лейкоцитоз до 20-30×109, значительное повышение уровня мочевой кислоты в сыворотке крови, тяжелая гипогликемия, значительное снижение показателей белково-синтетической функции печени (альбумина, плазменных факторов свертывающей системы крови), умеренное повышение уровней билирубина, сывороточных аминотрансфераз. Гистологически обнаруживают мелкокапельное ожирение гепатоцитов без значимых некрозов и воспаления, однако проведение биопсии, как правило, невозможно из-за выраженных нарушений свертывания крови. Состояние характеризуется высокой смертностью для матери и плода. Повторные беременности не противопоказаны, так как рецидивы синдрома Шихана (ОЖПБ) при повторных беременностях наблюдаются крайне редко.
Кровная весть
В Москве начались исследования устойчивости иммунитета у привившихся вакциной «Спутник V», сообщил в середине февраля мэр города Сергей Собянин. Заключаются они в сдаче теста на наличие поствакцинальных антител. Но, как показывает практика, некоторые люди после прививки получают сообщение об отсутствии антител или об их маленьком титре. «Известия» пообщались с учеными и разработчиками тестов о том, как удостовериться в наличии иммунитета.
Не наколоться
 Фото: ИЗВЕСТИЯ/Павел Волков
Фото: ИЗВЕСТИЯ/Павел Волков
В структуре вируса SARS-CoV-2 выделяют несколько антигенов — структур, против которых организм начинает вырабатывать антитела. Самыми «сильными» в плане ответа иммунной системы человека являются нуклеокапсидный (N) и спайковый (S). Еще до вакцинации стоит сдать тест на наличие антител IgG к антигенам SARS-Cov-2 N и S, посоветовали эксперты. Это позволит определить, перенес ли человек COVID-19 и приобрел ли иммунитет. Наличие положительного уровня антител к любому их двух антигенов — причина повременить с вакцинацией.
— Если у человека уже имеется определенный уровень антител, искусственно стимулировать адекватно ответившую иммунную систему не стоит, — пояснил врач-инфекционист «Инвитро» Андрей Поздняков. — Уровень защиты от вируса на какое-то время появился. Безопаснее просто мониторить уровень иммунной защиты. Ведь в силу новизны и малого срока изучения COVID-19 мало кто знает ответ на вопрос о том, что будет, если дополнительно простимулировать переболевший организм вакцинацией. Возможны разные варианты событий, в том числе и не очень благоприятные.
Некоторые специалисты, напротив, считают, что переболевшим стоит провакцинироваться, писали «Известия» ранее. Однако если антител нет, точно стоит сделать прививку. Оценивать ее эффективность нужно через три недели после введения последней дозы (компонента) вакцины и с помощью той системы, которую рекомендует производитель.
Не наколоться
 Фото: ИЗВЕСТИЯ/Сергей Коньков
Фото: ИЗВЕСТИЯ/Сергей Коньков
— В случае необходимости проверки появления иммунитета к COVID-19 после вакцинации нужно сдать тест на антитела к спайковому антигену IgG, — пояснил Андрей Поздняков. — Такой тест еще называют «поствакцинальным», хотя делают его и после перенесенного COVID-19. Все имеющиеся в наличии и большинство разрабатывающихся вакцин в качестве антигена-мишени, вводимого в организм (на который потом начинают вырабатываться антитела), используют именно спайковый антиген SARS-CoV-2.
Обследование на токсоплазмоз при беременности
Если в процессе беременности у беременной выявлены симптомы которые могут свидетельствовать о развитии острого токсоплазмоза необходимо при помощи серологических методов установить уровень специфических иммуноглобулинов.
Для выявления острой стадии заболевания лучше всего подходит иммуноферментный метод (ИФА). Он наиболее точно показывает концентрацию IgM, повышение уровня которого свидетельствует о протекающем, либо недавно присутствовавшем остром токсоплазмозе.
Определение уровней IgG менее информативно так как эти антитела сохраняются долгое время после перенесенной инфекции и свидетельствуют скорее о носительстве, чем о недавнем заражении либо обострении. Женщины, перенесшие инфицирование токсоплазмой до беременности застрахованы от заражения плода и не входят в группу риска.
Также важно получение иммунологической картины в динамике, для чего специфические тесты проводятся не реже 1 раза в 2 недели. Изучение динамики изменений титров антител позволяют с большей точностью установить диагноз
Нужно учитывать, что серологическая картина, свидетельствующая об инфицировании токсоплазмой не является 100% показанием для прерывания беременности. В этом случае потребуется проведение дополнительных анализов путем взятия крови плода из пупочного канатика и образцов амниотической жидкости пункционным методом.
Возбудители заболевания, его источники
Наиболее опасным является внутриутробное инфицирование, которое нередко заканчивается выкидышем либо тяжелыми врожденными патологиями. По этой причине анализ на токсоплазмоз должен обязательно проводится при подготовке к беременности и вынашиванию ребенка.
По статистическим данным токсоплазма обнаруживается у 25-80% населения планеты. В отдельных регионах степень заражения достигает 95%.
Токсоплазма – внутриклеточный паразитический организм, который способен существовать в трех формах:
- Тахиозоиты. Имеют форму полумесяца и размер 2-4 мкм. Характерная особенность – при специальной окраске (по Романовскому-Гимзе) ядро приобретает красный цвет, а цитоплазма становится серо-голубой. В этой форме паразит проникает в клетки иммунной системы (макрофаги, фагоциты), в которых быстро размножается. После гибели клетки тахиозоиты высвобождаются и заражают здоровых макрофагов.
- Брадиозоиты (псевдоцисты). Это защитная форма токсоплазмы, в которой происходит большая часть жизнедеятельности возбудителя при нормальной иммунной реакции со стороны зараженного организма. Форма клетки брадиозоитов удлиненная, ядро смещено к одному из окончаний. Токсоплазмы в этой форме часто формируют тканевые псевдоцисты состоящие из множества клеток паразиты покрытых общей защитной оболочкой.
- Ооцисты. Эта форма токсоплазмы встречается только в эпителиальных клетках кишечника домашней кошки и ее диких родственников. Образуется в результате полового размножения паразита внутри клеток животного. Затем незрелые ооцисты выделяются в окружающую среду вместе с фекалиями. При достаточной температуре и притоке свежего кислорода ооцисты созревают в течение 2-7 дней. После завершения созревания ооцисты становятся способны заражать промежуточных хозяев токсоплазмы, в том числе – людей.
Основным источником заражения являются представители семейства кошачьих, в подавляющем большинстве – домашняя кошка. Механизм передачи паразита – фекально-оральный. Реализуется за счет:
- Употребления недостаточно термически обработанных мясных продуктов (особенно свинины и баранины).
- Через плохо вымытые овощи, зелень, фрукты.
- Несоблюдение правил личной гигиены (немытые руки).
Изредка возможно прямое заражение токсоплазмой через микроповреждения кожных покровов. От матери к ребенку паразит передается редко. В среднем одно заражение на 2-3,5 тыс. беременных. Наиболее вероятно инфицирование плода токсоплазмой если в процессе вынашивания организм беременной впервые столкнулся с паразитом.
Восприимчивость к токсоплазме крайне высока, для заражения достаточно единичных ооцист. Наиболее восприимчивы молодые люди, у пожилых (после 60 лет) паразит выявляется значительно реже.
Желтуха новорожденных: симптомы, лечение, профилактика
Самое частое проявление конфликта АВО выражается в гемолитической (или физиологической) желтухе у новорожденного. Проявляются ее симптомы окрашиванием кожных покровов и склер глаз в желтый цвет, и порой влияют на неврологический статус. Дети становятся беспокойными, крикливыми или, наоборот, неактивными, вялыми, спят больше, чем положено по возрасту.
В тяжелых случаях билирубиновая атака оказывает воздействие на мозг и другие жизненно важные органы новорожденного. Но чаще всего физиологическая желтуха проходит за 2-3 недели при небольшой поддержке (и постоянном контроле) неонатолога и педиатра.
Основное лечение заключается в помощи организму. Как и во время беременности, если обнаружен высокий титр групповых антител, врач может назначить внутривенные вливания (или допаивание из бутылочки) глюкозы, прием витаминных комплексов, призванных облегчить процесс очистки крови печенью. Если у ребенка обнаружено высокое содержание билирубина, не надо противиться назначению дополнительного питания или медицинских процедур. Как правило, грудному вскармливанию это не мешает, а своевременная помощь малышу облегчит его состояние и поможет правильному росту и развитию.
В случае необходимости доктор может назначить иные медикаменты, в том числе и с условием госпитализации. Если желтуха начинает оказывать влияние на мозговые клетки, лечение проводится при постоянном врачебном контроле.
В последнее время часто говорят о пользе позднего пересечения пуповины после родов. Перевязывание пуповины откладывают на момент прекращения ее пульсации, что позволяет ребенку получать питательные вещества уже после рождения. Это именно та процедура, которая запрещена, если группа крови матери отлична от группы крови отца. Даже если вероятность, что ребенок унаследовал группу крови матери, выше возможности конфликта по группе крови, пуповину следует пересекать сразу же после рождения. Это убережет малыша от возможных проблем.
Однако главное при желтухе новорожденных — профилактика. В процессе беременности мать не ощущает дискомфорта от иммунологической несовместимости
Поэтому, если есть возможность конфликта по группе крови, надо своевременно проходить исследования, планировать ведение родовой деятельности с врачом и помнить о важности здорового образа жизни.
Выявление и профилактика осложнения беременности
Определение рисков патологий — важнейшая составляющая программы ведения беременности. В ходе обследования врач выявляет у будущей матери факторы, способствующие осложнению, и присваивает каждому из них балл. После этого, по совокупности результатов, он определяет степень риска для женщины и ее ребенка, на основании чего в дальнейшем выстраивается стратегия по сохранению или прерыванию беременности.
Важную роль в процессе определения рисков играет сбор анамнеза у будущей матери. Таким образом выявляются следующие факторы:
- наличие патологий беременности в прошлом — в частности, имевшиеся ранее выкидыши серьезно повышают шансы на самопроизвольный аборт в текущий период вынашивания;
- генетический риск осложнения беременности — наличие у родителей родственников с наследственными заболеваниями также является причиной для более строго наблюдения за состоянием матери и плода;
- перенесенные и имеющиеся общие заболевания — сбор сведений о них от самой пациентки позволяет ускорить обследование, что особенно полезно в случаях, когда требуется экстренная помощь.
Безусловно, помимо сбора данных от самой матери, врач осуществляет комплексное медицинское обследование (скрининг), включающее следующие тесты:
- ультразвуковое исследование;
- генетический ДНК-тест;
- лабораторный анализ мочи и крови (на гормоны, антитела);
- тест на наличие инфекций;
- биопсию хориона, околоплодной жидкости и другие анализы.
Базовый набор обследований включает УЗИ и лабораторные анализы мочи и крови. При высоком риске нарушений назначаются дополнительные, в том числе инвазивные процедуры, такие как биопсия. Однако их применяют только в сложных ситуациях, так как такие методы сами способны привести к осложнениям беременности и патологиям плода.