Острый аппендицит у детей: как не пропустить опасность?
Содержание:
- Симптомы, методы диагностики
- Воспалительные заболевания ЖКТ
- Что такое гормональный сбой?
- Причины
- Симптомы аппендицита у ребенка
- Диагностика аппендицита у детей
- Лечение аппендицита у детей
- Профилактика аппендицита
- Рвота при остром кишечным инфекционным заболевании.
- Где болит аппендицит
- С чем можно спутать аппендицит
- Как точно определить аппендицит
- Виды аппендицита
- Симптомы аппендицита у детей
- Профилактика
- Методы лечения подростковых нервных расстройств
- Лапароскопия при аппендиците как наиболее приемлемый способ лечения
- Аномальное расположение аппендикса
- Острый аппендицит — как распознать?
- К какому врачу обращаться?
- Роль аппендикса
- Возможные осложнения
Симптомы, методы диагностики
Клиническая картина зависит от объема жидкости, которая скапливается в брюшной полости:
- При легком асците жидкости меньше 500 мл. Ее можно обнаружить лишь с помощью УЗИ, пациент не испытывает симптомов.
- При асците средней степени тяжести жидкости более 500 мл, признаки ее наличия уже можно обнаружить во время врачебного осмотра. Пациент испытывает некоторые симптомы.
- При тяжелом асците жидкость скапливается в больших объемах, появляются выраженные симптомы, живот становится очень большим, напряженным, может сформироваться пупочная грыжа.
Обычно первым симптомом скопления жидкости в брюшной полости становится увеличение живота. Пациент начинает замечать, что одежда стала более тесной, приходится использовать ремень для брюк большего размера. Затем присоединяются неприятные ощущения, дискомфорт, боли в животе.
По мере того как объем жидкости увеличивается, она сдавливает внутренние органы, нарушает их работу. Может беспокоить тошнота, тяжесть в животе после приема пищи, запоры, пропадает аппетит. Из-за ограничения движений диафрагмы возникает одышка. Появляются отеки на ногах, нижней части тела. Характерный признак — «голова медузы», на животе появляется заметный рисунок из вен, которые расходятся во все стороны от пупка.
Первый метод диагностики скопления жидкости в животе — УЗИ. Во время исследования можно увидеть жидкость, оценить ее количество. Проводят компьютерную томографию, анализы крови для оценки функции печени и почек. В случае со злокачественным асцитом назначают обследование, которое помогает обнаружить злокачественную опухоль, оценить ее стадию.
Уже после того как жидкость удалена из брюшной полости, ее также исследуют:
- Сывороточно-асцитический альбуминовый градиент (СААГ) — показатель, который демонстрирует разницу между содержанием белка-альбумина в плазме крови и асцитической жидкости, помогает судить о причинах ее скопления в брюшной полости.
- Цитологический анализ помогает обнаружить в асцитической жидкости раковые клетки.
Злокачественный асцит бывает непросто отличить от скопления жидкости, вызванного другими причинами. Иногда жидкость в животе становится единственным проявлением рака, многие онкологические больные страдают сопутствующими заболеваниями, которые также могут привести к асциту. В клинике Медицина 24/7 проводятся все необходимые обследования, которые помогают быстро установить точный диагноз и назначить правильное лечение.
Воспалительные заболевания ЖКТ
Боль и рези в правому боку могут быть вызваны целым «букетом» воспалительных процессов в желудочно-кишечном тракте. «Это, например, аппендицит, дивертикулит, колит, гастроэнтерит, язва желудка и двенадцатиперстной кишки», — рассказывает Булат Юнусов.
Чаще всего при этих диагнозах боль ощущается как ноющая, умеренная, с постепенно нарастающей интенсивностью. При аппендиците болевые ощущения могут усиливаться при ходьбе, покашливании, изменении положения тела и уменьшаться в состоянии покоя. Также при этом диагнозе наблюдается повышение температуры, тошнота, рвотные позывы.
При язве желудка боль становится ощутимее после употребления жирной, острой или жареной пищи, алкоголя, а также интенсивных физических нагрузок. Дополнительными симптомами могут быть изжога, тошнота, рвота.
При колите (воспалении кишечника) боль может быть тянущей или приступообразной. Заболевание также сопровождается диарей, повышением температуры, общей слабостью, головными болями, наличием слизи в каловых массах.
При дивертикулите (выпячивании стенок кишечника) ощущается острая боль справа от пупка, повышается температура, появляется диарея (с кровью и слизью).
При гастроэнтерите (воспалении слизистой желудка и тонкого кишечника) боль в правом боку сопровождается отсутствием аппетита, тошнотой, рвотой, спазмами в животе и пр.
При панкреатите (воспалении поджелудочной железы) боль начинается внезапно и носит постоянный и интенсивный характер. Иногда может «отдавать» в левый бок или усиливаться после употребления тяжелой, жирной или острой пищи.
Что такое гормональный сбой?
Гормональный сбой у девочек-подростков проявляется нарушением баланса работы гормонов прогестерона и эстрогена, отвечающих за месячные, половое созревание, работу репродуктивной системы.
Именно потому так важно, чтобы в определенном балансе находились гормоны, чтобы они поддерживали нормальную работу всех важных для жизни органов и работу нервной системы. Как лечить гормональный сбой?
Как лечить гормональный сбой?
Лечить патологию будет можно после установления причины, вызвавшей гормональный сбой. Возможно, будет проведена заместительная терапия. Результатом лечения станет установившийся гормональный фон.
Помните: своевременное обращение к врачу избавит Вас от множества серьезных проблем и предотвратит развитие болезней.
Многопрофильная клиника IcMed. Проверено статью Мариной Струк
Причины
На сегодняшний день специалисты не могут с полной уверенностью утверждать, что именно является пусковым механизмом воспаления аппендикса.
Принято считать, что главной причиной воспаления аппендикса является закупорка его просвета, в результате чего происходит скопление слизи и ее последующее инфицирование.
Роль наследственной предрасположенности к аппендициту пока изучена недостаточно хорошо. Однако уже сейчас некоторые отечественные и зарубежные специалисты, основываясь на своих клинических наблюдениях, выдвигают предположение, что генетические факторы все же могут способствовать развитию аппендицита. Кроме того, существуют такие врожденные особенности, как изгибы или сужение червеобразного отростка — они могут вызывать застойные явления и воспалительные процессы.
Существуют и менее популярные, но все же принятые к рассмотрению в широких научных кругах теории, затрагивающие возможные причины аппендицита:
- Сосудистая. Есть предположение, что системные васкулиты и другие заболевания сосудов, приводящие к нарушению кровоснабжения слепой кишки, могут стать причиной воспаления червеобразного отростка.
- Эндокринная. Слизистая оболочка толстого кишечника содержит т.н. энтерохромаффинные клетки, которые выделяют вещества, способствующие воспалительным процессам. Именно в аппендиксе таких клеток очень много, поэтому теория считается жизнеспособной.
- Инфекционная. Многие ученые полагают, что инфекционные заболевания (например, амёбиаз или брюшной тиф) способны вызывать воспаление аппендикса. Правда, пока никто не может внятно объяснить, какие именно бактерии можно отнести к специфическим возбудителям аппендицита.
Симптомы аппендицита у ребенка
Чем отличается аппендицит и симптомы у детей от таковых у взрослых? Основной признак развития аппендицита — боли в животе. Их особенность в том, что они могут быть разной степени интенсивности, могут усиливаться и ослабевать, но никогда не прекращаются. Признаки аппендицита у детей:
- Характерная боль в животе при классическом аппендиците — справа в нижней его части под печенью. Но ребенок может жаловаться на боли по всему животу. Характерно его положение — он лежит с согнутыми в коленях и подтянутыми к животу ногами.
- Повышенная температура тела — 38°С и выше при стремительном равитии заболевания с риском наличия осложнения.
- Вялость, тошнота, рвота, диарея;
- Стремительное ухудшение состояния: бледность кожных покровов, жажда, сухость слизистых. Боль становится интенсивной и постоянной.
При болях в животе родителям нельзя давать ребенку никаких обезболивающих лекарств, ставить клизму, или применять грелку на область живота. Все, что необходимо в случаях на подозрение на аппендицит у ребенка — это обратиться за медицинской помощью.
Записаться на прием к врачу вы можете по телефону
или с помощью системы онлайн-записи на сайте
Записаться к врачу
Диагностика аппендицита у детей

Состояние, когда у ребенка болит живот не должно оставаться без внимания родителей. При болях в животе необходимо тщательное обследование ребенка в условиях стационара:
- Осмотр;
- Пальпация;
- Лабораторные исследования;
- УЗИ брюшной полости.
Лечение аппендицита у детей
Чаще всего аппендицит лечится с помощью аппендэктомии. Но, альтернативой операции при не осложненном аппендиците может стать антибиотикотерапия. Для выполнения оперативного вмешательства хирург может выбрать два метода:
- Лапароскопию (при не осложненном течении заболевания). В брюшную полость через миниразрезы вводят видеокамеру и инструментарий и проводят удаление аппендикса.
- Полостную операцию (при перфоративном аппендиксе), которая может длиться до 2–2,5 часов.
Оба оперативных метода применяются с использованием общего наркоза.
Ребенок после аппендицита должен некоторое время находиться на специальном режиме. Следует помнить, что все сроки устанавливает лечащий врач в зависимости от возраста ребёнка, состояния его здоровья, формы аппендицита и эффективности восстановления после операции.
Профилактика аппендицита
В качестве профилактики проблем с ЖКТ у ребенка, в том числе и предупреждения развития аппендицита, необходимо организовать ему рациональное питание. Также необходимо формировать у ребенка привычку к регулярному опорожнению кишечника. Имеет большое значение и своевременное лечение инфекционных заболеваний у ребенка, предупреждение развития хронических патологий.
Рвота при остром кишечным инфекционным заболевании.
Одной из наиболее часто встречающихся причин рвоты у детей в различном возрасте, может быть острое кишечное инфекционное заболевание. Оно может быть вызвано вирусом (ротавирус, норовирус и другие энтеровирусы) или бактерией (сальмонелла, шигелла, иерсиния, кампилобактер и другие бактерии, вызывающие острые гастроэнтериты). Передаются эти заболевания воздушно-капельным , контактным путем, через немытые руки . Бактериальная кишечная инфекция — попадает в организм еще и с некачественной, непромытой едой. Родителям, определить, что у ребенка инфекционное заболевание часто бывает сложно. Обычно накануне ребенок выглядит здоровым, у него может быть прекрасный аппетит. Если ребенок посещает детский сад или школу нужно узнать, нет ли заболевших детей с такими же симптомами в течение последних 7 дней, возможно, у кого-то из взрослых в семье недавно отмечалась тошнота и диарея – у взрослых вирусные кишечные заболевания могут протекать легче.
Острая кишечная инфекция может сопровождаться повышением температуры до первого приступа рвоты, а в некоторых случаях температура повышается уже после многократной рвоты. Боли в животе и диарея при этих заболеваниях могут присоединиться потом, также как и слабость.
Важно, что у детей первых 3-х лет жизни обезвоживание может наступить очень быстро, после 2-3 разовой рвоты за короткий промежуток времени. Все рекомендации по выпаиванию ребенка дает врач
Он оценивает степень обезвоживания и расписывает график выпаивания солевыми растворами и сорбентами. Ребенок постарше после рвоты будет просить пить, нужно поить маленькими порциями по 1-2 глотка и делать перерывы между питьем 15-20 минут, пока состояние ребенка не оценит доктор.
Кроме инфекций, вызывающих кишечную инфекцию, любые острые инфекционные заболевания , которые сопровождаются интоксикацией и резким повышением температуры, могут сопровождаться рвотой, которая может быть на фоне озноба, головной боли, после рвоты облегчения состояния ребенка не отмечается.
У ребенка первых трех лет жизни, который переносит острую респираторную инфекцию, скопление отделяемого из носа может вызвать однократную рвоту слизью. Это спонтанное очищение верхних дыхательных путей. Если промыть носик каплями с морской водой – носовое дыхание становится свободным, такая рвота приносит облегчение ребенку.
При коклюше и паракоклюше рвота у детей возникает на высоте длительного сухого приступообразного кашля
Многократная рвота без тошноты, на фоне головной боли – это тревожный признак. Рвота может быть вызвана мозговыми нарушениями.
У ребенка, который ударился головой, рвота может возникнуть сразу или в течение нескольких часов, а иногда и в течение первых-2-х суток после травмы. Ребенка должен обязательно осмотреть педиатр, невролог и офтальмолог по необходимости. Дополнительное обследование назначается в зависимости от степени тяжести. Осмотр должен быть в первые сутки после падения.
Рвота может сопровождать заболевания, требующие хирургического вмешательства. При таких состояниях чаще первично возникает боль в животе, после рвоты боль не проходит.
Дети с момента, когда начинают ползать, с удовольствием изучают окружающий мир через вкусовые ощущения. Очень интересно попробовать все что блестит и оставлено на полочках и на полу. Поэтому, если у здорового маленького ребенка внезапно возникла рвота, причиной этому может быть инородное тело в пищеводе. Чаще это дети до 5 лет, ребенок при этом беспокоен, плачет, может жаловаться на боль, не уточняя, где она, или показывать на грудную клетку.
Где болит аппендицит
Абдоминальные боли у подростка-девочки могут быть предвестниками менструации. Также синдром возникает при воспалении и кисте яичников или внематочной беременности, если юная особа 15 – 16 лет ведет половую жизнь
Для подтверждения/ исключения аппендицита важно выяснить у девушки дату последних месячных и пройти обследование у гинеколога
Когда ребенок с 12 – 13 лет жалуется на периодические боли в животе, необходимо посетить терапевта или хирурга и пройти ряд диагностических мероприятий:
- Пальпация и сбор анамнеза.
- Развернутый анализ крови и мочи.
- Бактериальный посев кала на инфекции.
- Рентгенография и УЗИ органов брюшной полости.
С чем можно спутать аппендицит
Боль при аппендиците возникает внезапно. Она локализуется в области репродуктивных органов, поэтому часто подозрение падает на гинекологические проблемы у девушек и урологические – у молодых людей.
Также воспаление аппендикса может напоминать почечную колику, воспаление мочевого пузыря, мочекаменную болезнь, пиелонефрит, энтероколит и другие заболевания кишечника.
 У девушек болеть в правом боку может по следующим причинам:
У девушек болеть в правом боку может по следующим причинам:
- начало месячных;
- дисменорея;
- воспаление придатков;
- эндометриоз;
- киста яичника или ее разрыв.
Осмотр гинеколога при этом обязателен.
У юношей аппендицит можно перепутать с орхитом, уретритом, паховой грыжей, кистами, простатитом. Отличие воспаления аппендикса – отсутствие проблем с мочеиспусканием.
Как точно определить аппендицит
Испанская исследовательская группа проверила надежность различных диагностических методов и выяснила, какие их них наиболее информативны при остром аппендиците. В исследование были включены 85 пациентов, имевших классические признаки заболевания.
Однако не у всех больных этой группы аппендицит подтвердился. Правильный диагноз удалось поставить только в 55 случаях. Для этого было проведено УЗИ брюшной полости и взят анализ на С-реактивный белок – маркер воспаления. В этом случае диагноз удалось подтвердить практически в 100% случаев.
У пациентов на УЗИ брюшной полости был обнаружен воспалённый увеличенный отросток, а показатели С- реактивного белка превышали 34 мг/л. В ходе операции во всех этих случаях подтвердился диагноз острого аппендицита.
УЗИ брюшной полости
Исследование имеет большое клиническое значение. У пациента с подозрением на аппендицит достаточно взять кровь на реактивный белок и провести УЗИ брюшной полости. В этом случае диагноз можно будет поставить гораздо точнее, что позволит избежать ненужных операций. Кроме того, во время УЗИ можно выявить другие болезни, которые могли привести к болям в животе.
Виды аппендицита
Аппендицит можно классифицировать по форме и по характеру течения. По форме заболевание бывает:
- Острым. Развивается стремительно, проявляется ярко выраженными симптомами. При отсутствии врачебной помощи продолжает прогрессировать. В очень редких случаях происходит самоизлечение. Однако полагаться на такую возможность не рекомендуется, при бездействии аппендицит может вызвать серьезные осложнения.
- Хроническим. Достаточно редкая форма. В большинстве случаев развивается вследствие перенесенного острого аппендицита при отсутствии лечения. Имеет те же симптомы, что и острый аппендицит, однако признаки проявляются более вяло. Как и любому другому хроническому заболеванию, ему свойственны периоды обострений и ремиссий.
По характеру течения острое заболевание (согласно наиболее распространенной хирургической классификации) бывает неосложненным и осложненным. К разновидностям неосложненной патологии относятся:
- Катаральный (простой, поверхностный) аппендицит. Воспаляется только слизистая оболочка червеобразного отростка.
- Деструктивный (с разрушением тканей) аппендицит. Имеет две формы — флегмонозную (поражаются более глубокие слои тканей аппендикса) и гангренозную (происходит омертвение стенки червеобразного отростка).
К осложнениям острого аппендицита относят
- Перфорацию (разрыв) стенки червеобразного отростка.
- Образование аппендикулярного инфильтрата (воспалительной опухоли вокруг аппендикса).
- Перитонит (воспаление брюшины).
- Развитие абсцессов (гнойников).
- Сепсис (заражение крови).
- Пилефлебит (гнойный воспалительный процесс, в результате которого происходит тромбоз воротной вены — крупного сосуда, доставляющего кровь от органов брюшной полости к печени для ее обезвреживания).
Хронический аппендицит подразделяется на:
- Резидуальный (остаточный). Является последствием перенесенного острого аппендицита, закончившегося самоизлечением. Проявляется тупыми ноющими болями в правой подвздошной области. Развитие резидуального аппендицита часто связано с образованием спаек.
- Рецидивирующий. Возникает на фоне перенесенного острого аппендицита. Носит приступообразный характер: время от времени происходят обострения, сменяющиеся ремиссией.
- Первично-хронический. Развивается самостоятельно, без предшествия острого аппендицита.
Симптомы аппендицита у детей
Наиболее распространенным у детей является острый аппендицит. Его симптомы проявляются в среднем через 12 часов после начала развития заболевания, а его полный цикл составляет от 24 до 36 часов.
Симптоматика аппендицита у детей может значительно различаться из-за расположения аппендикса и стадии заболевания. Поставить правильный диагноз может только врач, после проведения диагностики.
Основными признаками аппендицита у детей являются:
- Боль в животе, которая может распространяться по всей брюшине или локализироваться в правом нижнем углу
- Усиление боли при движении, кашле и другой активности
- Резкая боль при нажатии на живот
- Раздражение брюшины (живот становится жестким)
- Боль в спине или кишечнике
- Учащение мочеиспускания, болезненность
- Диарея
- Разовая рвота
- Повышение пульса и давления
- Повышение температуры до 37-38 °C (при осложнении – выше)
- Ухудшение общего самочувствия
- Отсутствие аппетита.
Одним из первых симптомов аппендицита является боль, локализирующаяся в области пупка или желудка. Немного позже она может переходить в правый нижний угол живота, поясницу, правое подреберье или надлобковую зону. Локализация боли зависит от места расположения аппендикса. Маленькие дети, как правило, не могут точно сказать, где болит. Они чаще жалуются на общую боль в животе или в области пупка.
При прогрессировании аппендицита боль может становится сильнее, однако на определенной стадии его развития может, наоборот, уменьшиться. Это не означает, что ребенок выздоравливает. При аппендиците боль может уменьшаться, если происходит гибель нервного аппарата аппендикса или начинается гангренозное воспаление. Также боль может быть мало выраженной, если аппендикс располагается позади слепой кишки.
Классическим симптомом аппендицита также является рвота, которая происходит один раз, и повышение температуры до субфебрильных значений. При нетипичном течении аппендицита также может происходить нарушение мочеиспускания и стула.
Диагностику и лечение аппендицита у детей обязательно должен проводить хирург. Это заболевание лечится только оперативно в условиях детского стационара.
Профилактика
Чтобы снизить вероятность острого аппендицита, следует придерживаться следующих правил:
- включать в рацион достаточное количество клетчатки для профилактики запоров и гнилостных процессов в кишечнике,
- избегать бесконтрольного употребления антибиотиков, чтобы не допустить развития дисбактериоза,
- повышать иммунитет: вести активный образ жизни, избегать вредных привычек, регулярно принимать витаминные комплексы,
Раньше за рубежом практиковалась профилактическая аппендэктомия – американские врачи удаляли детям аппендиксы с таким же рвением, как советские врачи вырезали детям гланды при малейших признаках простуды. Однако сейчас от этой практики отказались, поскольку после профилактической аппендэктомии дети страдали от регулярных расстройств пищеварения и были подвержены частым простудам из-за ослабления иммунитета.
Методы лечения подростковых нервных расстройств
Термин «паническая атака», как отдельное заболевание, существует с 1980 года. До недавнего времени диагностировался у людей 20-40 лет. Сегодня 3% случаев приходится на возраст 10-15 лет, причем, более уязвимы девочки — они в 2 раза чаще мальчиков страдают этим нервным расстройством.
Диагностику нарушений проводит врач-невролог, психиатр, психолог на основе опроса юного пациента и родителей. Он выявляет появление и частоту приступов, наличие факторов, вызывающих панику, генетическую предрасположенность к нервным расстройствам, как одну из причин атак. Поскольку симптомы схожи с заболеваниями сердечно-сосудистой системы, органов дыхания и ЖКТ, нужно пройти обследование у профильных специалистов, чтобы исключить ошибки диагностирования.

В лечении панических атак в подростковом возрасте используются методы, направленные на купирование приступов и предупреждение их появления в дальнейшем:
- медикаментозное лечение. Лекарственные средства для детей не вызывают побочных явлений, привыкания, безопасны для длительного применения, обладают быстрым терапевтическим эффектом;
- психотерапия. Врач учит подростка управлять эмоциями, анализировать ситуации, расслабляться и снижать чувство страха, чтобы предотвратить панику и другие проявления. Используются дыхательные техники, которые помогают контролировать состояние.
Чтобы исключить рецидив, нужно периодически посещать врача, принимать лекарства и сделать все, чтобы подросток забыл о приступах.
По всем вопросам вас проконсультирует врач психиатр, психотерапевт И. Г. Гернет. Он ведет прием подростков и их родителей. Лечение проводится индивидуально, с учетом этиологии, клинической картины, возраста, психологических и социальных факторов. Звоните +7 (903) 968-60-37 или воспользуйтесь опцией «срочный вызов».
К списку статейДругие статьи
- Как обратиться к психиатру
- Лечение старческой деменции (слабоумия)
Лапароскопия при аппендиците как наиболее приемлемый способ лечения

Лапароскопия при аппендиците — наиболее предпочтительный метод лечения в педиатрии. Сама методика не требует разрезов, достаточно небольшого надреза, для введения специальных инструментов. Лапароскоп имеет телескопическую камеру, при помощи которой доктор видит операционное поле и может проводить операцию.
Лапароскопия — наиболее предпочтительный метод лечения, за счет меньшей травматичности. Доказано, что после проведения таких оперативных вмешательств ребенок быстрее восстанавливается, лучше себя чувствует. Его беспокоит меньше болевых ощущений, так как не было значительного нарушения целостности кожных покровов.
Но к сожалению, такой вид операции может проводиться далеко не всегда. Лапароскопия при аппендиците не может быть проведена в случае осложненного аппендицита, операция проводится классическим, открытым способом. Технически, такое вмешательство более сложное, и послеоперационное пребывание ребенка в стационаре более длительное, что обосновано возможным формированием осложнений.
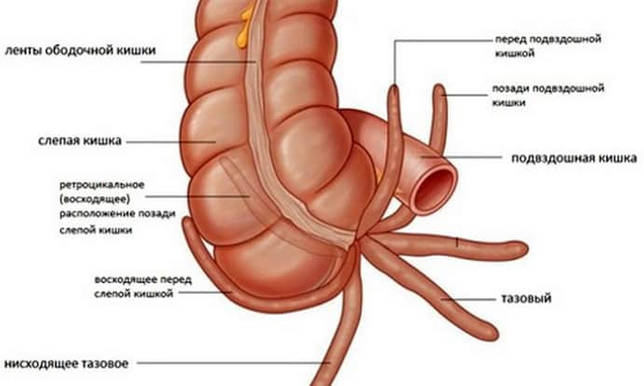
Аномальное расположение аппендикса
Существуют аномалии расположения аппендикса. От того, в каком месте располагается орган, зависит не только интенсивность болевых ощущений, но и способы диагностики, и даже проявление признаков:
- Аппендикс может располагаться за слепой кишкой, характер боли при этом не такой явный, есть неприятные ощущения в области паха и в правой части поясницы. Развитие воспаление сопровождается учащенным мочеиспусканием и болевыми ощущениями в области мочеточников.
- Возможно тазовое расположение аппендикса. При таком варианте боль может совсем отсутствовать или быть слабо выраженной. Она локализуется в промежности или в нижней части живота. Воспаление проявляет себя нарушенным мочеиспусканием и жидкими каловыми массами со слизью.
- При нахождении за брюшиной, воспаление аппендикса характеризуется дискомфортом в области паха, мочеточников и в поясничной области. Возможны болезненные ощущения в районе живота.
- Расположение аппендикса под печеночным куполом меняет локализацию болевых ощущений в область правого подреберья, в этой же области возможно напряжение мышц. 5. При аномалии обратного расположения органов, все признаки будут аналогичными, но поменяется их локализация на левую сторону.
Острый аппендицит — как распознать?
Острый аппендицит характеризуется внезапным началом, дети могут жаловаться на боли в животе. Но в некоторых случаях они не столь сильные, и сам ребенок, и родители, не воспринимают их, как указывающие на аппендицит. Дети продолжают сидеть на уроках в школе, играть — вести обычный, полноценный образ жизни. Но через непродолжительный промежуток времени их состояние резко ухудшается, они становятся вялыми, чрезмерно устают, отсутствует аппетит, и единственное желание — не вылезать из постели.
Острый аппендицит, проявляющийся классически, характеризуется резкими болями в животе, появлением тошноты, нередко рвоты, повышением температуры тела. При аппендиците боль иррадиирует (отдает) в правую часть живота и нижние конечности, а любое прикосновение к животу просто невыносимо. При диагностировании заболевания, когда доктор пальпирует живот, дети вскрикивают от сильной и резкой боли. Такие симптомы позволят поставить предварительный диагноз острый аппендицит, но все же он требует подтверждения и определенных исследований.
К какому врачу обращаться?
Визит к врачу просто необходим, если боли не прекращаются долгое время и сопровождаются лихорадкой, онемением нижних конечностей, тошнотой, или если они возникли вследствие травмы. Если вы хотите быть уверены в том, что вам правильно поставят диагноз и проведут лечение на высоком качественном уровне, обращайтесь в клинику ЦЭЛТ. Для того чтобы стать нашим пациентом и избавиться от болевого синдрома, не обязательно иметь московскую прописку. Обращайтесь к врачу, и в зависимости от характера боли, причины её возникновения и сопутствующих симптомов вас направят к одному из наших специалистов:
Роль аппендикса
Некоторые пациенты задаются вопросом: если аппендицит — достаточно опасное заболевание, которое может возникнуть у любого человека, то, может, целесообразно было бы в профилактических целях удалять аппендикс, чтобы избежать развития патологии?
Раньше считалось, что червеобразный отросток — это рудимент. То есть когда-то аппендикс имел несколько иной вид и был полноценным органом: люди, жившие в далекие времена, питались совсем иначе, и червеобразный отросток участвовал в процессах пищеварения. Вследствие эволюции пищеварительная система человека изменилась. Аппендикс начал передаваться потомкам в зачаточном состоянии и перестал выполнять какие-либо полезные функции. В начале 20 века даже удаляли червеобразные отростки у грудных детей — с целью профилактики аппендицита
Тогда и выяснилось, что важность аппендикса сильно недооценивают. У пациентов, которым в детстве вырезали червеобразный отросток, значительно снижался иммунитет, они гораздо чаще, чем другие, страдали различными заболеваниями
Также у таких людей наблюдались проблемы с пищеварением. Поэтому со временем врачи отказались от практики удаления аппендикса в профилактических целях.
Современные ученые считают, что в человеческом организме нет ненужных органов, и если рудименты продолжают передаваться из поколения в поколение, значит, они выполняют какие-то функции (иначе бы давно «отмерли»). Если они не беспокоят пациента, то нет никакой необходимости удалять их в профилактических целях. Существует несколько научных теорий относительно роли аппендикса в организме современного человека, наиболее распространенными из которых являются следующие:
- Червеобразный отросток является частью иммунной системы. В стенке аппендикса содержится большое количество лимфоидной ткани, синтезирующей лимфоциты. Лимфоциты — это клетки крови, обеспечивающие защиту организма от чужеродных частиц и инфекций.
- Аппендикс помогает поддерживать баланс полезной кишечной микрофлоры. Кишечник заселен микроорганизмами, участвующими в процессах пищеварения. Одни из них безоговорочно полезны и не представляют угрозы для организма ни при каких обстоятельствах. Другие — условно-патогенные, то есть становятся опасными только при соблюдении ряда условий. В здоровом организме между всеми микроорганизмами поддерживается необходимый баланс. При развитии инфекционных заболеваний ЖКТ (сальмонеллеза, лямблиоза, дизентерии, ротавирусной инфекции и т.д.) этот баланс нарушается, из-за чего страдают процессы пищеварения. Некоторые ученые полагают, что полезные бактерии обитают и в аппендиксе, где защищены от воздействия инфекций. Вследствие заболеваний важные микроорганизмы гибнут в кишечнике, но не в червеобразном отростке. Это позволяет микрофлоре кишечника достаточно быстро восстановиться. Полезные бактерии размножающиеся в аппендиксе, «выходят» в кишечник и нормализуют баланс. К этому выводу ученые пришли, когда заметили, что пациенты, перенесшие операцию по удалению червеобразного отростка, часто имеют проблемы с микрофлорой пищеварительного тракта.
Лечение аппендицита практически всегда подразумевает удаление аппендикса (за исключением случаев, когда операция противопоказана пациенту), так как он не является жизненно важным органом. Но это не значит, что в результате хирургического вмешательства у человека обязательно начнутся проблемы со здоровьем. Ему просто придется уделять больше внимания своему иммунитету. А избежать дисбактериоза кишечника помогают современные препараты — пробиотики и пребиотики.
Возможные осложнения
Если врачебная помощь не будет оказана вовремя, возможно наступление острой гангренозной стадии заболевания. Происходит интоксикация органов брюшины, подросток жалуется на ухудшение самочувствия. Если не будет оказана квалифицированная помощь – вероятно заражение крови.
Проявления острой гангренозной стадии:
Ребенок четко определяет место болевых ощущений.
Температура тела растет, усиливается тошнота, потливость, слабость.
Начинается тахикардия.
Возможны бредовые состояния. Для предотвращения воспаления аппендикса, подросток должен правильно питаться, регулярно опорожнять кишечник от каловых масс, не допускать воспалительных заболеваний
Важно любое воспаление долечивать до конца.

Успешное лечение и восстановление после аппендицита зависит от своевременного обращения за медицинской помощью. Когда операция произведена вовремя, до образования перитонита, лежать в больнице придется не более 7 дней.