Беременность после замершей беременности
Содержание:
- Где сделать вакуумную аспирацию
- Повторная замершая беременность
- Что такое гормон беременности ХГЧ
- Лечение
- Диагностика внематочной беременности
- Для чего нужно генетическое исследование ворсин хориона
- Этические проблемы применения ЭКО в позднем возрасте
- Что необходимо знать пациенткам о приеме абортивных таблеток?
- Заболевания, при которых выполняется выскабливание полости матки
- Беременность после 35 лет
- Ошибочная замершая беременность
- Определение болезни. Причины заболевания
- Показания для вакуумной аспирации
- Причины замершей беременности
Где сделать вакуумную аспирацию
Вакуумный аборт, как и любой другой вид прерывания беременности, производят только в условиях медицинского учреждения.
Наша клиника имеет оснащенный кабинет гинеколога, а также операционную для проведения более сложных хирургических вмешательств.
Плюсы выбора нашей клиники для получения услуги вакуумной чистки:
- собственная лаборатория дает возможность быстро в стенах одного учреждения сдать все необходимые анализы перед абортом и получить точные результаты;
- весь медицинский персонал работает в одной команде, поэтому для решения проблем с прерыванием беременности может быть задействован любой узкий специалист;
- наработан большой опыт по вакуум-аспирации;
- гарантируется медицинская тайна;
- внимательное и вежливое отношение, помощь психолога.
Аборты любого вида наносят урон организму женщины. Выбор клиники и врача очень важен чтобы минимизировать риски, а в будущем родить здорового ребенка.
Ответы на часто задаваемые вопросы:
- Как провериться на гинекологические заболевания?
- Какие болезни лечит гинеколог?
- Какие анализы можно сдать у гинеколога?
- Как подготовиться к приему гинеколога?
- Куда обратиться с гинекологической проблемой?
- С какими симптомами нужно обратиться к гинекологу?
- Как часто нужно посещать гинеколога?
- Какую диагностику может провести гинеколог у вас в клинике?
- Какое гинекологическое оборудование есть у вас в клинике?
- Гинекологическая помощь в клинике
- Гинекологическая помощь на дому
- Как вызвать гинеколога на дом?
- Как записаться на прием к гинекологу?
Повторная замершая беременность
Повторная замершая беременность способна проявиться, но только лишь в отдельных случаях. Так, по данным зарубежных исследований, такое явление имеет место и не только в первый раз, но и во второй и в третий.
Большую угрозу несет в себе аборт. Так, если был самопроизвольный аборт, то риск его появления во второй раз составляет 8%. Когда речь идет о третьей замершей беременности или даже четвертой, то эта цифра значительно увеличивается и варьируется в рамках 40-60%. Дело в том что такое явление, возникшее на ранних сроках, не поддается никакому лечению. В данном случае имеется в виду нарушения из-за хромосомной аномалии.
Если причиной этому стали генетические патологии у родителей. К примеру, это может быть нарушение системы свертывания крови, то возможна некая профилактика. Тактика лечения подбирается в сугубо индивидуальном порядке. Потому как без консультации медицинского генетика решить проблему не представляется возможным. Замершая беременность может быть исключена, если начать планирование зачатие еще задолго до самого процесса.
Замершая вторая беременность
Замершая вторая беременность является довольно редкой. Поэтому будущим мамам по этому поводу особо переживать не стоит. Но, перед тем как полностью успокоиться нужно разобраться с причиной первой замершей беременности. Если все это проходило на генетическом уровне, то планировать второе зачатие без участия врача не стоит.
В целом же, вторая замершая беременность возникает редко, ее процент составляет всего 8%. Особых поводов для переживаний нет, но при этом нужно следить как собой и регулярно консультироваться у врача.
Любая последующая замершая беременность относится к аномалии. В первый раз это может произойти по ряду причин, основными из которых являются инфекционные заболевания и генетическая предрасположенность. В первом случае необходимо тщательнее следить за собственным здоровьем, во втором же находится под постоянным наблюдением.
Риск ее развития значительно увеличивается с каждым последующим разом.
Третья замершая беременность
Третья замершая беременность не особо распространенное явление, но, несмотря на это, риск ее развития возникает в несколько раз.
Первая замершая беременность возникает на фоне инфекционных заболеваний, генетической предрасположенности и других факторов. Вторая и последующие уже на фоне ранее перенесенной патологии. Именно поэтому во время планирования беременности необходимо проходить обследование.
Естественно, от инфекционных заболеваний это не спасет. Но, стоит отметить, что замершая беременность возникает на фоне сахарного диабета и проблем со щитовидной железой. Если женщина с такими проблемами начнет грамотно планировать беременность, вместе с опытным врачом, то ничего страшного не произойдет.
Третья замершая беременность возникает в 40% случаев. Процентное соотношение довольно велико. Потому как речь идет о довольно «тяжелых» отклонениях в организме женщины. Если будущая мама уже столкнулась с таким печальным опытом, то самостоятельно планировать последующие беременности не рекомендуется.
Что такое гормон беременности ХГЧ
Хорионический гонадотропин человека — особый гормон, который начинает активно вырабатываться самим эмбрионом. Он синтезируется в оболочке плода (хорионе) уже со второго дня после прикрепления яйцеклетки к стенке матки.
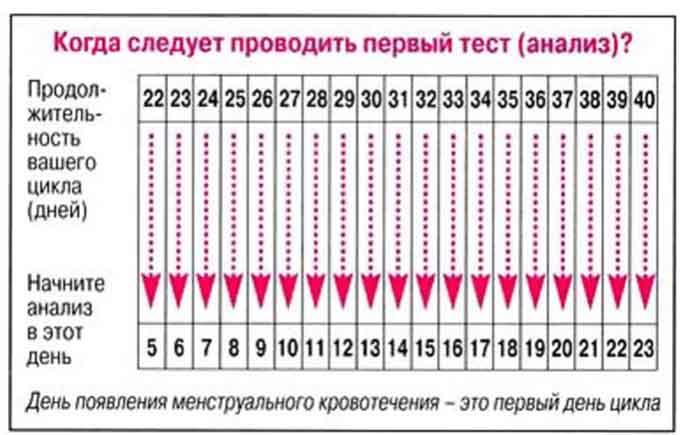
В норме ХГЧ может присутствовать и в крови небеременной женщины, однако его количество совсем невелико и отличается в сотни раз от анализов беременной женщины даже на ранних сроках. Именно на этой особенности и базируются тесты на беременность, которые выявляют не столько концентрацию, сколько наличие ХГЧ от определенного уровня. Получить положительный результат можно уже на 10-12-й день, когда УЗИ и прочие обследования являются неэффективными.
При этом если гормоны присутствуют в большом количестве, а беременность не подтверждена, женщине следует пройти обследования. Высокий уровень ХГЧ может говорить об опухолевых процессах (дисгерминоме и тератоме яичника), которые нередко бывают злокачественными — метастазы обнаруживаются в других органах. Положительный результат на гормон беременности будет в первую неделю после аборта, а также у тех, кто получает подготовительную терапию для ЭКО (экстракорпоральное оплодотворение).
Лечение
Лечение может быть как медикаментозным, так и хирургическим. Главная цель всех медицинских мероприятий — освобождение матки от погибшего плода и предотвращение осложнений (возникновения воспалительных процессов, интоксикации организма и т.д.). Врачи выбирают метод лечения, основываясь на сроке беременности, состоянии организма пациентки, наличии сопутствующих патологий и т.д.
На ранних сроках могут осуществляться:
- Медикаментозный аборт. Его проводят до 6-7 недели беременности. Пациентке назначают препараты, под воздействием которых происходит сокращение матки и изгнание плода.
- Вакуумная аспирация. Осуществляется до 12 недели беременности. Полость матки опорожняют с помощью специального вакуумного отсоса, вводя наконечник прибора в шейку матки без установки расширителей. Процедура проводится под местной анестезией или общим наркозом.
- Кюретаж (выскабливание полости матки с помощью хирургического инструмента, который называется кюретка). Операция проводится под общей анестезией. Это достаточно травматичная процедура, в результате которой повреждается эндометрий. В канал шейки матки пациентки вводят расширитель, а затем производят выскабливание с удалением верхнего слоя слизистой оболочки матки. После операции женщина в течение нескольких дней во избежание развития осложнений находится в стационаре. Биологический материал, полученный в результате выскабливания, отправляется на гистологическое исследование — с его помощью врачи быстрее и точнее определят причину замершей беременности.
После извлечения плода из матки обычно проводят антибактериальную медикаментозную терапию.
На поздних сроках принимают такие меры:
- искусственная стимуляция родовой деятельности;
- кесарево сечение.
После лечения пациентке рекомендуется пройти следующие обследования (для предотвращения повторной замершей беременности):
- Осмотр у терапевта для диагностики хронических заболеваний;
- Общие анализы крови и мочи;
- Анализ крови на гормоны;
- УЗИ органов малого таза;
- Генетическое обследование обоих партнеров (обязательным оно является, если замершая беременность была уже третьей по счету, в остальных случаях — если врач видит в этом необходимость);
- Иммунологическое исследование (проводится, если у доктора есть подозрения, что неразвивающаяся беременность была обусловлена аутоиммунными нарушениями);
- Обследование у эндокринолога;
- Исследование свертывающей системы крови;
- Анализы, позволяющие выявить инфекции, передающиеся половым путем.
Диагностика внематочной беременности
Диагностировать внематочную беременность на основании одних только симптомов нельзя, так как они могут указывать и на некоторые другие заболевания. При задержке месячных и отсутствии жалоб на боли и кровотечение врач проведет общее обследование и назначит тест на беременность. При наличии характерных признаков беременности во время осмотра и положительном результате теста вас направят на дополнительное обследование.
Анализ ХГЧ. При задержке месячных и подозрении на беременность на раннем сроке назначается анализ крови на концентрацию хорионического гонадотропина (ХГЧ) — гормона, вырабатываемого плацентой. Концентрация ХГЧ при внематочной беременности повышается меньше, чем при нормальном расположении эмбриона в матке. Пониженная концентрация ХГЧ указывает также на риск выкидыша.
Трансвагинальное УЗИ. Для диагностики внематочной беременности, как правило, назначается трансвагинальное ультразвуковое исследование (УЗИ), при котором с помощью высокочастотных ультразвуковых волн создается изображение репродуктивной системы. Во влагалище вводится небольшой зонд, с помощью которого получают детальное изображение матки и окружающих тканей. Обычно это позволяет определить тип беременности.
Для чего нужно генетическое исследование ворсин хориона
С какой целью проводится исследование кариотипа при неразвивающейся беременности:
- подтверждение/исключение генетической причины прекращения развития плода;
- разработка тактики по планированию и ведению будущих беременностей у данных супругов;
- назначение супругам (в зависимости от результов анализа) тех или иных исследований, позволяющих избежать в будущем повторения замершей беременности.
Генетическая диагностика ворсин хориона позволяет выявить различные хромосомные аномалии, которые несовместимы с жизнью уже на этапе внутриутробного развития плода. Среди них:
- трисомии по аутосомам и половым хромосомам;
- моносомии по аутосомам и половым хромосомам;
- случаи полисомии по половым хромосомам;
- полиплоидии;
- структурные хромосомные аномалии (транслокации);
- наличие маркерных хромосом;
- сочетанные варианты хромосомной патологии
Этические проблемы применения ЭКО в позднем возрасте
Если с медицинской точки зрения искусственное оплодотворение в позднем возрасте вполне возможно, то с этической стороной этого вопроса все неоднозначно. Во многих странах ЭКО после 40 лет в клиниках проводить не разрешается, а там, где это законодательно разрешено, многие медучреждения сами отказываются предоставлять такую услугу. И тому есть причины:
- после 40 лет организм женщины существенно ослабляется, проявляются различные хронические заболевания – ЭКО даже с щадящей стимуляцией яичников может нанести ее здоровью большой урон, вплоть до летального исхода;
- если используются яйцеклетки самой пациентки, полученные от нее в позднем возрасте, то возрастает риск проявления у будущего ребенка наследственных патологий, а также повышается вероятность выкидыша или замирания беременности.
Иными словами, риски и для будущей матери, и для ее потенциального малыша становятся слишком высокими и неоправданными с этической точки зрения. Даже статистически весомые положительные результаты ЭКО после 40 лет их не перевешивают и во многих странах считаются недостаточным основанием для снятия этих ограничений.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
В нашей стране законодательство в этом плане более либерально – женщина в любом возрасте имеет право получить соответствующую медицинскую помощь, если хочет провести экстракорпоральное оплодотворение. Однако, помимо законодательства есть наука и здравый смысл. Очевидно, что в 60 и более лет шансы на успешное зачатие и вынашивание ребенка исчезающе малы даже по сравнению с вероятностью ЭКО после 40 лет. Поэтому медучреждение вправе само отказать в проведении процедуры, не ссылаясь на закон. С женщинами в позднем возрасте проводятся консультации, на которых их информируют о возможных рисках и шансах на успех, предлагают альтернативные варианты (усыновление, суррогатное материнство и т. д.), которые помогут избежать неоправданных трат.
Что необходимо знать пациенткам о приеме абортивных таблеток?
Прежде всего, нужно сказать, что таблетки для медикаментозного прерывания беременности нельзя принимать самостоятельно, так как это может быть опасным для здоровья женщины. Врач может рекомендовать именно этот метод аборта, только после того, как будут проведены определенные исследования, которые определят:
- наличие беременности;
- где расположено плодное яйцо (внематочная беременность является одним из важнейших противопоказаний к медикаментозному аборту);
- сроки беременности (фармаборт эффективен только на ранних сроках, поэтому проводится он не позже 6-7 недели);
- противопоказания и риски, возможные осложнения.
К основным методам предварительного обследования стоит отнести гинекологический осмотр и УЗИ. Также используются различные лабораторные исследования, например, общие анализы крови и мочи, анализы для определения группы крови, резус фактора, свертываемости крови.
Только если специалист не выявляет никаких противопоказаний, он может назначить медикаментозное прерывание беременности, которое проходит в несколько этапов:
- женщина подписывает свое согласие на проведение аборта;
- в присутствии врача она принимает первую дозу препарата;
- через 36-48 часов пациентка снова приезжает в клинику и принимает второй препарат;
- проводится исследование для подтверждения эффективности аборта.
Полезная информация по теме:
- Вызов гинеколога на дом
- Консультация гинеколога
- Анализы на ХГЧ
- УЗИ при беременности
- Диагностика венерических заболеваний
- УЗИ плода
- УЗИ малого таза
- УЗИ при беременности
- Трансвагинальное УЗИ
- Выделения у женщин
Заболевания, при которых выполняется выскабливание полости матки
- Полипы. Новообразования в матке или шейке, которые впоследствии могут привести к развитию злокачественного заболевания. Во время процедуры опухоль удаляется и проводится гистологическое обследование ткани на наличие раковых клеток.
- Миома матки. Может проявляться в виде сильного кровотечения, остановить которое возможно только хирургическим методом. В этом случае кюретаж применяется для подготовки к последующей операции, но в сочетании с возможно и полное удаление миомы.
- Эндометрит. Воспалительные процессы внутреннего слизистого слоя матки возникают после травм и механических повреждений матки, в том числе в связи с тяжелыми родами. Кюретаж применяется в комплексном лечении.
- Гиперплазия эндометрия. При гормональном нарушении в организме возможно аномальное разрастание слизистой. Характеризуется задержкой менструации, мажущими или скудными выделениями. В этом случае процедура носит диагностический характер.
- Выскабливание матки после родов. Применяется для удаления остатков плаценты и кровяных сгустков, чтобы предотвратить инфекционно-воспалительные процессы и кровотечения. Проводится сразу после родов или в течение первых нескольких дней при наличии показаний.
- Выкидыш. Если выкидыш случился не в стенах больницы, рекомендуется немедленно обратиться к врачу и провести чистку для удаления фрагментов плода.
- Замершая беременность. Крайне опасно для здоровья и жизни женщины сохранение мертвого плода в матке. При выявлении операция должна быть проведена немедленно.
- Внематочная беременность. Возникает при аномальном протекании беременности. Как правило, плод начинает развиваться в маточных трубах, что представляет угрозу разрыва трубы и внутреннее кровотечение.
- Аборт. Может назначаться выскабливание при аномальном развитии плода, по личным причинам или медицинским показаниям, когда есть угроза жизни и здоровью матери.
Беременность после 35 лет
Большое количество женщин 35+ благополучно рожают здоровых детей.
Однако согласно научной статистике, осложнения при поздней беременности возникают чаще. Это происходит потому, что к этому возрасту организм, как правило, уже накопил токсины и хронические заболевания, а его восстановительные возможности стали хуже. Чем старше родители (это касается обоих полов), тем выше вероятность передачи наследственных заболеваний и синдрома Дауна.
Ближе к 40 годам возникают проблемы с самостоятельными родами, так как мышечная сила и эластичность тканей к этому времени у женщины падает. Причем это не имеет никакого отношения к натренированности – спортсменки имеют те же проблемы. Конечно, это касается именно первых родов – вторые, а тем более третьи, проходят гораздо легче.
Рекомендации для женщин, решивших родить первенца после 35 лет:
- В этом возрасте риск сахарного диабета существенно выше, поэтому в период планирования беременности и с ее первых дней, нужно переходить на белково-овощной рацион. Сахар и все простые углеводы свести к минимуму.
- Прием фолиевой кислоты за 3 месяца до планируемого зачатия и 1 месяц после наступления беременности обязателен.
- Частое УЗИ, чтобы можно было распознать развития внутриутробных патологий на самой ранней стадии. Только ультразвук может отследить недостаточность плаценты, начало маловодия или отсутствие развития плода.
- Обязательная консультация у генетика.
- Скрупулезное обследование состояния организма до наступления беременности и на всем ее протяжении.
Если выполнять все эти правила, риски позднего материнства значительно снижаются.
Ошибочная замершая беременность
К сожалению, такое явление часто встречается. Но зачастую по ошибке врачей. Возлагать в данном случае всю ответственность на них не стоит.
Так, во время осмотра могут быть замечены некоторые изменения. Так врач может не услышать биение сердца или же по предварительным замерам диагностировать тот факт, что плод не развивается.
Что делать в этом случае? Не нужно сразу же впадать в панику, врачи тоже люди. Порой возникает ошибочная замершая беременность. В этом случае рекомендуется посетить еще одну клинику, дабы там провели такой же осмотр. Вполне возможно, что просто произошла ошибка.
Естественно, такое стечение обстоятельств изрядно попортит нервы. Но пусть это будет лучше ошибкой, нежели правдой. Провести можно сразу пару осмотров в разных клиниках. Если все подтвердится, то речь идет о данной патологии. Когда же в другой клинике опровергнут диагноз, то переживания смело можно откинуть в сторону.
Определение болезни. Причины заболевания
Замершая (неразвивающаяся) беременность — это прекращение развития плодного яйца, гибель эмбриона или плода внутриутробно, связанная с нарушением нормального течения беременности. Она является одним из видов репродуктивных потерь, которая часто заканчивается самопроизвольным выкидышем — потерей плода до 22 недели беременности при его весе до 500 г.
По многочисленным причинам беременность может иметь неблагоприятный исход даже у абсолютно здоровой женщины. Так, около 20% клинически подтверждённых беременностей заканчиваются потерей плода.
Около 80% выкидышей при замершей беременности случается на 12 неделе или ранее. Среди всех ранних выкидышей треть беременностей прерывается до 8 недели в связи с отсутствием эмбриона в плодном яйце (анэмбриония).
На сегодняшний день выделяют четыре группы причин, которые приводят к замершей беременности:
- пороки развития половых органов;
- хромосомные и генетические мутации эмбриона — главные причины замершей беременности, они выявляются в 80 % случаев замерших беременностей;
- патологии эндометрия (внутренней слизистой оболочки полости матки), при которых он не может обеспечить нормальное протекание беременности;
- изменения системы свёртывания крови — наследственная тромбофилия и антифосфолипидный синдром.
Другими причинами ранних выкидышей могут стать анатомические нарушения, инфекции, эндокринные заболевания, а также токсические, иммунологические и другие факторы.
Выявление причины замершей беременности позволяет исключить её повторное возникновение. Если при обследовании супругов не удалось установить причину данной патологии, то успешно последующая беременность разрешается только в 65 % случаев.
К факторам риска замершей беременности относят:
- возраст: чем старше мать, тем выше вероятность выкидыша (в 20-30 лет риск замершей беременности составляет 9-17 %, в 40 лет — 40 %, в 45 лет — 80 %);
- употребление алкоголя (умеренное), а также кокаина;
- избыточное потребление кофеина (4-5 чашек кофе или более 100 мг кофеина в день);
- курение (более 10 сигарет в сутки);
- хронические болезни матери: патологии щитовидной железы, антифосфолипидный синдром, тромбофилии, сахарный диабет, не поддающийся коррекции, а также, возможно, синдром поликистозных яичников;
- инфекционные болезни матери: хламидиоз, уреаплазмоз, сифилис, токсоплазмоз или микоплазмоз;
- употребление лекарственных средств: метотрексат, итраконазол, нестероидные противовоспалительные препараты, ретиноиды (витамин А), пароксетин и венлафаксин;
- ожирение;
- пороки развития и болезни половых органов матери: травмы шейки матки, миома матки, внутриматочные сращения, врождённые аномалии матки;
- интоксикации и вредные производственные факторы: ионизирующее излучение (ультрафиолет), пестициды, вдыхание газов, используемых при анестезии;
- повышенная температура (более 38°C);
- недостаточность фолиевой кислоты: может привести к замершей беременности на 6-12 неделе из-за формирования аномального кариотипа (хромосомного набора) плода.
Иногда бывают случаи, когда у пациенток возникает два следующих друг за другом эпизода замершей беременности или её спонтанного прерывания на сроке до 12 недели. В таких случаях принято говорить о привычной ранней потере беременности.
Риск повторной замершей беременности зависит от количества подобных предшествующих случаев: при единственном самопроизвольном выкидыше риск последующего составляет 18-20 %, при двух — 30 %, при трёх — 43 %. Риск неразвивающейся беременности у женщин, предыдущая беременность которых закончилась родами, составляет 5 %.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Показания для вакуумной аспирации
Существуют два основных фактора, при которых назначают вакуумную аспирацию:
-
Замершая беременность. В этом случае необходимо освободить полость матки от плодного яйца. В противном случае оно начнет разлагаться. Последствия промедления могут быть самыми непредсказуемыми, начиная от сильнейшего воспаления, и заканчивая заражением крови. Мини-аборт в таком случае гораздо меньше травмирует полость матки, чем механическое выскабливание.
-
Послеродовые процедуры. У некоторых женщин в послеродовый период матка сокращается слабее, чем необходимо. В таком случае выделения, которые должны обильно вытекать из матки, так называемые лохии, задерживаются в полости матки. Это крайне негативно действует на организм женщины, вызывая различные воспаления. В таком случае доктора после УЗИ могут назначить вакуумную аспирацию, при которой лохии будут удалены из матки.
Для назначения вакуумной аспирации есть необходимые условия. Если они соблюдены, врачи выбирают этот метод как наиболее щадящий и влекущий меньшие последствия для женского организма.
Статьи о прерывании беременности:
- Абортивные таблетки
- Консультация гинеколога
- Как проходит прием гинеколога
- Хирургический аборт
- Диагностика половых инфекций у женщин
- Диагностика гинекологических заболеваний
- Лечение женских заболеваний
- УЗИ малого таза
- Вакуумный аборт
- Обследование перед абортом
- Медикаментозный аборт
- Аборт на ранних сроках
- Аборт на поздних сроках
- Внутриматочная спираль
Причины замершей беременности
Причин развития замершей беременности много.
[], [], [], [], [], []
Инфекционный фактор
На ранних сроках велика вероятность инфицирования плода. Из-за этого явления зачастую и возникает замершая беременность
Поэтому очень важно следить за собственным здоровьем в это время. По статистике, инфицирование способно нанести вред, как организму матери, так и ребенка
При бактериально-вирусной инфекции у мамы могут развиваться нарушения в работе желез внутренней секреции. Такое положение дел способно привести к остановке развития эмбриона, а также его гибели. Особо опасными инфекциями являются кишечная, вирусная, грибковая и патогенная. Даже обыкновенный герпес входит в группу риска.
Иммунологический фактор
В эндометрии присутствуют клетки иммунной системы. Если их чрезмерно много или они как-то неадекватно развиваются, то все это может стать причиной замершей беременности. Дело в том, что любой развивающийся процесс в матке приводит к нарушению кровообращения. Именно поэтому искажается иммунный ответ. Негативно влияют на беременность и аутоиммунные заболевания. Они способны препятствовать полноценной имплантации оплодотворенной яйцеклетки.
Хромосомные аномалии у партнеров
Такое явление способно нарушить правильное расхождение хромосом. Причем во время этого действия эмбрион может отсутствовать или иметь пороки. Практически в 98% случаев такая беременность не развивается. Транслокация хромосом, которая способствует делению их на несколько частей, в результате чего они меняют свое положение, может вызвать замершую беременность. Бластопатия и эмбриопатия нарушают формирование плода и его развитие.
[], []
Эндокринные факторы
Одну из важнейших роль во время беременности играет формирование и функционирование желтого тела. Даже не столь значительные изменения способны привести к нарушению развития эмбриона. Что приводит к его внутренней гибели. Небольшая угроза замершей беременности сохраняется и в том случае, если у женщины есть сахарный диабет. Поэтому перед планированием беременности будущей маме нужно постоянно находиться под наблюдением эндокринолога-гинеколога. Любые нарушения в работе щитовидной железы приводят к развитию замершей беременности. Но если вести этот процесс правильно и постоянно находится под наблюдением врача, то такое явление вовсе не страшно.
[], [], [], [], [], [], [], []
Генетические причины замершей беременности
Генетические причины замершей беременности занимают одну из ведущих ролей в данном процессе. Хромосомные аномалии способны вызвать нарушения в развитии эмбриона. Все это происходит на ранних сроках беременности и приводит к приостановлению процесса развития. Дело в том, что эмбрион при этом может либо отсутствовать или же иметь многочисленные пороки.
Транслокация хромосом способна передаваться только лишь от одного родителя. Этот процесс представляет собой деление хромосомы на несколько частей, в результате чего они меняют свое положение. Подобная аномалия способна передаваться исключительно одним из родителей и только лишь в том случае, если в его роду были случаи замершей беременности.
Бластопатия относится к наследуемым нарушениям формирования плода. Происходит данный процесс на ранней стадии развития. Зачастую он связан с неблагоприятными внешними факторами, которые оказывают негативное влияние на организм матери. Эмбриопатия представляет собой нарушения в развитии плода, в некоторых случаях это приводит к замершей беременности.