Боли внизу живота после эко: почему тянет живот?
Содержание:
- Как не пропустить рак яичников
- Диагностика при беременности
- Причины появления и характер бoли
- Как справиться с болью во время овуляции
- Почему болит живот после ЭКО?
- Патологии опорно-двигательного аппарата
- Осложнения
- Основные факторы роста эндометрия
- Симптомы, характерные для болезненной овуляции
- Как лечат задержку месячных
- Что могут означать болезненные овуляции
- Почему бывает задержка месячных
- Боли в придатках: лечение
- Наши медицинские центры
- Диагностика дисфункции яичников
- В заключение
Как не пропустить рак яичников
Прекращение менструаций не избавляет женщин от гинекологических проблем. В постменопаузе возрастает риск развития злокачественных опухолей яичников.
Новообразования часто протекают бессимптомно. Только в 30% случаев пациентки могут отмечать небольшой дискомфорт и прочие невыраженные симптомы болезни.
Выявляется развивающееся заболевание, как правило, во время профилактического осмотра или обследования, которое было назначено по другому поводу. На поздних стадиях рак начинает «выдавать» себя многочисленными осложнениями и последствиями:
- Нарушениями работы органов малого таза, вызванными сдавлением опухолью. Это приводит к ухудшению мочеиспускания, сменяющемуся поносом и запором.
- Болями в нижних отделах живота.
- Развитием водянки живота – асцита.
КТ и МРТ также могут дать врачу необходимую информацию. Однако стоят оба исследования значительно дороже УЗИ, а КТ дополнительно создает лучевую нагрузку на организм.
Опухоли яичника также обнаруживают при помощи биопсии. Для этой цели прокалывается передняя брюшная стенка и из яичника шприцом с УЗ-контролем берётся образец ткани. Другая методика – лапароскопическая, во время которой забор материала проводится с помощью прибора лапароскопа через проколы в передней брюшной стенке. Этот метод удобнее, поскольку позволяет не только взять ткани на исследование, но и осмотреть яичник. Полученные материалы отправляют в лабораторию, где специалисты определяют, с каким новообразованием они имеют дело – доброкачественным или злокачественным.
Раковые опухоли обладают рядом отличительных черт, которые позволяют поставить диагноз. К числу основных признаков онкопатологий относят:
- прорастание в соседние ткани;
- быстрый рост;
- признаки повышенного кровотока;
- метастазирование.
Диагностика при беременности
Первым делом врач подтверждает наличие или отсутствие беременности. Во время осмотра гинеколог оценивает состояние шейки матки, прощупывает нижнюю часть живота, где располагается матка. Далее проводится ультразвуковое исследование. Оно необходимо, так как может показать не только нормальную маточную, но и внематочную, а также регрессивную (замершую) беременность. Дополнительно назначается анализ на ХГЧ. Это специфический гормон, который может указать на наличие беременности с первых дней задержки и точно определить её срок. Определение уровня ХГЧ также помогает выявить регрессивную беременность — замирание развития плода.
Женщина может определить беременность на ранних сроках по следующим симптомам:
- тошнота и рвота, особенно утром;
- частое мочеиспускание;
- повышение чувствительности сосков, выделения из сосков;
- увеличение объёма груди;
- сонливость;
- быстрая утомляемость;
- эмоциональная нестабильность;
- более обильные влагалищные выделения;
- увеличение базальной температуры.
Домашний тест на беременность в ряде случаев даёт ложноотрицательный или ложноположительный результат, поэтому не стоит полагаться на экспресс тест. Лучше сделать анализ крови на ХГЧ в лаборатории, если месячные задерживаются.
Диагностика при нарушении функции щитовидной железы
При подозрении на эндокринные нарушения гинеколог направляет женщину к другому врачу — эндокринологу. Основанием для этого могут стать следующие симптомы:
- сильное изменение веса;
- эмоциональная нестабильность;
- учащённый пульс;
- повышенное потоотделение;
- утомляемость и сонливость;
- нарушение сна.
Эндокринолог назначает исследование крови на гормоны, УЗИ, анализ мочи.
Диагностика при половых инфекциях
Если гинеколог подозревает половые инфекции, он берёт на анализ кровь и влагалищные выделения. Дополнительно делается УЗИ малого таза — это помогает выявить воспаление, спайки, новообразования. Причиной могут стать различные микроорганизмы — бактерии, вирусы и грибки.
Симптомы половых инфекций:
- боль внизу живота;
- боль при мочеиспускании;
- язвочки на гениталиях;
- выделения с неприятным запахом (жёлтые, коричневые, зеленоватые);
- болезненность при половом контакте;
- снижение фертильности (способности зачать и выносить ребёнка).
При некоторых половых инфекциях следует обратиться к венерологу.
Диагностика при эндометриозе
При подозрении на эндометриоз врач может назначить анализ крови на уровень гормонов и онкомаркеры, УЗИ, кольпоскопию, гистероскопию, лапароскопию.
Симптомы эндометриоза:
- тяжесть внизу живота;
- обильные затяжные месячные в срок или после задержки;
- боли в пояснице, ногах, паху;
- снижение фертильности.
Диагностика при новообразованиях
Новообразования диагностируют и лечат гинекологи совместно с онкологами. Наиболее часто диагностируются кисты матки, кисты яичников, полипы шейки матки, опухоли яичников, опухоли матки. Особую угрозу представляют злокачественные опухоли.
Назначают УЗИ, лапароскопию, анализ крови на гормоны и онкомаркеры, пункцию, биопсию, кольпоскопию, гистероскопию.
Признаками новообразования являются:
- боли в животе, в нижней части;
- нарушение цикла;
- боль при половом контакте;
- наличие объемного образования или уплотнения при пальпации (в случае крупных опухолей).
Причины появления и характер бoли
Если болит крестец, причины у женщин, которых настиг этот недуг, могут быть разными, и для назначения эффективного лечения неврологу важно правильно определить изначальную причину возникновения боли как основного симптома заболевания.
Осложнения после заболевания: остеохондроз
В течение всей жизни женский организм (как, впрочем, и мужской) находится под нагрузкой. Ходьба, бег, физическая работа, даже простые пешие прогулки и многие другие движения оказывают влияние на все отделы позвоночника. Костная ткань, а также хрящевые структуры постепенно изнашиваются, истончаются, теряют влагу, становятся более хрупкими. Это и называется остеохондрозом, при котором отчасти теряется свобода движения, сидеть или лежать в определенных позах не представляется возможным, а болевой синдром практически всегда сопровождает человека – и в состоянии покоя, и под нагрузками. Источником боли в крестце у женщин может стать смещение позвонков пояснично-крестцового отдела, которое, в свою очередь, становится следствием остеохондроза. Сужается позвоночный канал, защемляется нерв, проходящий через него, из-за чего и появляется боль. Нарастает боль при физических нагрузках, отступает после отдыха.
Травмы позвоночника
Еще одним фактором, почему появляется у женщин боль в крестцовом отделе позвоночника, является травма позвоночника в области поясницы или таза. К травмам относят переломы, ушибы, трещины и другие механические повреждения, которые могут появиться вследствие ДТП, неудачного выполнения спортивного упражнения, падения в гололед, тяжелых родов и так далее. При травматическом повреждении крестца женщинам, как правило, трудно ходить, сидеть. При физических нагрузках боль усиливается. Именно поэтому основным условием скорейшего снижения боли и устранения ее причины является полный покой и минимальные физические нагрузки.
Опухоли и грыжи
Грыжи от перенапряжений, тяжелых физических нагрузок, которые, в том числе, могут быть связаны с вынашиванием беременности и родами, также становятся причинами болей в области крестца у женщин. Кроме того, провоцировать боль могут онкологические заболевания, поскольку крестец часто оказывается подвержен метастазам рака, локализированного в легких, почках, молочной железе, желудке и других внутренних органах. В этом случае боль в области крестца у женщины носит ноющий и тянущий характер, не прекращается даже после продолжительного отдыха.
В процессе менструального циклa
Боль в крестце может иметь физиологическую природу и не попадать под категорию патологических. Например, в случае если женщина замечает эту боль только в период менструации. Перед началом цикла матка начинает «готовиться» к отторжению эндометрия и совершает сокращения. При этом задействуются даже малоподвижные мышцы и нарастает общее мышечное напряжение в тазовой области. Это и вызывает боль в крестце. Если органы женской половой системы имеют нормальное расположение, не подвержены воспалительным заболеваниям и другим патологиям, боль в крестце при месячных не доставляет существенного дискомфорта и проходит за 2–3 дня. В случаях, когда имеет место патологическое расположение матки, загиб шейки матки, боль в крестце бывает сильной, переходящей в поясницу и спину.
В случае неверного расположения мaтки
Боль в крестце может носить и чисто гинекологический характер. В частности, появление боли может быть связано с неправильным расположением матки:
- опущение матки ниже физиологической нормы;
- выпадение матки, то есть когда она спускается вниз и полностью или частично выходит за пределы половой щели;
- смещение матки вправо или влево и так далее.
Как справиться с болью во время овуляции
Незначительная боль во время овуляции, как правило, проходит самостоятельно и не требует проведения фармакотерапии. При выраженных болях, которые нарушают обычный ритм жизни, применяются НПВС, спазмолитики, компрессы, ванны, растительные народные средства.
НПВС. Применение нестероидных противовоспалительных средств поможет устранить боль во время овуляции. К таким препаратам относятся: ибупрофен, парацетамол (или их комбинация), нимесулид, декскетопрофен и т. д. Однако, у этих лекарств есть противопоказания – гастрит, язва желудка, заболевания крови и многое другое, поэтому перед приемом обезболивающих необходимо проконсультироваться с врачом.
Спазмолитики. Препараты, оказывающие спазмолитическое действие, используются для ослабления боли во время овуляции. Но не всегда. При возникновении разлитой боли, к которой относится высокоинтенсивная, без четкой границы боль по всему животу никакие обезболивающие, противовоспалительные или спазмолитические средства применять нельзя, поскольку их действие значительно затрудняет диагностику.
Компрессы. В домашних условиях женщина может использовать теплый компресс на низ живота или одну сторону, которая болит
Важно, чтобы компресс был не холодный и не горячий, а именно теплый. Это расслабляет мышцы, устраняет спазмы и облегчает боль во время овуляции.
Ванны
Теплая ванна оказывает успокаивающее действие при неприятных ощущениях во время овуляции, особенно если в нее добавить шишки хмеля, листья шалфея или корень дягиля.
Растительные народные средства. Растительные настои, чаи и специальные успокаивающие и спазмолитические сборы разрешено принимать, если нет аллергической реакции на травы.
Также в этот период нужно ограничить физическую активность и обеспечить психологический комфорт.
Почему болит живот после ЭКО?
Болезненные ощущения, возникающие после экстракорпорального оплодотворения, обусловлены самой процедурой. Чтобы понять их причину, необходимо рассмотреть сам процесс ЭКО. Классический протокол включает несколько этапов:
- Гормональная стимуляция. В естественном овуляционном цикле у женщины вырабатывается всего 1-2 созревшие яйцеклетки. Чтобы увеличить вероятность зачатия, обычно используется большее количество (6-8) ооцитов – чтобы их получить, пациенте проводится стимуляция яичников. Из-за воздействия гормональных препаратов они испытывают большую нагрузку, которая может спровоцировать болевой синдром.
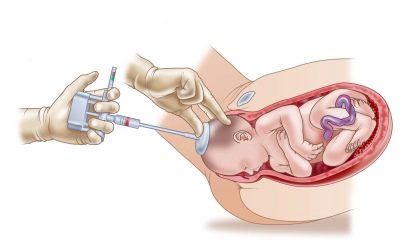
- Пункция яичников. После созревания яйцеклеток их извлекают для дальнейшего оплодотворения. Врач специальным катетером с иглой прокалывает заднюю маточную стенку и каждый из фолликулов, отсасывая его содержимое. После пункции ЭКО живот болит именно из-за этих микротравм, а также реакции маточной шейки на введенную через нее трубку.
- Пересадка. Извлеченные из яичников пациентки яйцеклетки помещаются в инкубатор, где смешиваются со спермой донора или супруга и оплодотворяются. Полученные эмбрионы через 5-6 дней пересаживаются в маточную полость женщины с помощью катетера. Затем происходит имплантация зародышей в эндометрий матки, которая сопровождается небольшим кровотечением, дискомфортными и малоинтенсивными болевыми ощущениями.
Таким образом, боль внизу живота после ЭКО – это нормальное физиологическое явление. По статистике она возникает примерно у 80% пациенток, прошедших процедуру, и продолжается около недели. Как правило, болевой синдром, вызванный самих экстракорпоральным оплодотворением, не слишком интенсивный и напоминает ощущения, возникающие во время месячных или после зачатия естественным путем. Иногда он может сопровождаться розоватыми мажущими выделениями и небольшим повышением температуры тела, что также является физиологической нормой.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Патологии опорно-двигательного аппарата
Одним из клинических проявлений заболеваний опорно-двигательной системы является боль в области таза.
| Заболевание | Клинические проявления | Диагностика | Лечение |
|---|---|---|---|
| Остеохондроз крестцово-поясничного отдела |
|
|
|
| Грыжи межпозвонковых дисков |
|
|
|
| Новообразования костей таза, метастазы в позвоночный столб |
|
|
|
| Артроз крестцово-подвздошного сустава |
|
|
|
| Туберкулёз ОДА |
|
|
|
Осложнения
Боль в области придатков требует своевременной диагностики и лечения основного заболевания. Халатное отношение женщины к половому здоровью часто заканчивается бесплодием. Воспалительный процесс в яичниках и маточных трубах приводит к образованию рубцов, шрамов, спаек, отмиранию эпителия. Это затрудняет проходимость маточных труб, нарушая естественный процесс овуляции.
Воспаление в придатках может привести к образованию абсцесса. Удаляют гнойник хирургическим путем до его разрыва. Гнойные выделения попадают в брюшную полость и провоцируют острый перитонит. Такое состояние требует немедленного вмешательства хирурга, опасно смертью пациента. Также воспаление придатков повышает риск неправильного прикрепления эмбриона в 5-10 раз.
Основные факторы роста эндометрия
Основная причина развития гиперплазии – дисбаланс гуморальной регуляции в женском организме. Также существуют факторы, способствующие развитию болезни:
- Возрастной гормональный сбой, гипоталамо-гипофизарные нарушения, приводящие к нарушению баланса прогестерона и эстрогена.
- Заболевания, связанные с нарушениями обмена – дисфункция щитовидной железы, ожирение, сахарный диабет.
- Наличие гормонопродуцирующих опухолей.
- Длительная нерациональная гормонотерапия.
- Отягощенная наследственность по женской линии.
- Хронические инфекции половой системы.
- Травмирование внутреннего маточного слоя матки в процессе родов, абортов, выскабливании с целью диагностического исследования.
- Психосоматические нарушения.
Гиперплазия эндометрия полости матки чаще всего возникает на фоне половых изменений. Патологическое утолщение эндометрия, связанное с психосоматикой, встречается реже и связано с активацией гормонов стресса.
Симптомы, характерные для болезненной овуляции
Только у некоторых женщин боль во время овуляции интерпретируется как патологическая боль в яичниках. Такой болевой синдром должен вызывать тревогу и стать поводом для врачебной консультации. У подавляющего большинства женщин, боль – это только доказательство наступления овуляции.
Боли в брюшной полости во время овуляции характеризуются следующими особенностями:
- резким началом – боль возникает внезапно;
- интенсивность боли во время овуляции различная, иногда болезненные ощущения становятся настолько сильными, что напоминают воспаление аппендикса;
- характер боли, как правило, меняется: вначале появляется колющая боль, которая через некоторое время перетекает в тупую;
- некоторые женщины испытывают боль во время полового акта;
- местоположение боли во время овуляции, прежде всего, это область живота, во многих случаях с правой стороны.
Боль во время овуляции продолжается около 6-8 часов. Известны случаи, когда длительность болевых ощущений увеличивается даже до двух дней. Но стоит отметить, что не каждая овуляция сопровождается болезненностью, чаще всего боль во время овуляции приходится на каждый 3-4 менструальный цикл. Поэтому в случае частой боли лучше провериться у гинеколога.
Боль во время овуляции
Как лечат задержку месячных
Лечение при задержке месячных назначают в зависимости от её причины. При отсутствии заболевания назначают витаминизированное питание, отдых, натуральные успокоительные средства. При обнаружении заболевания лечат не задержку, а причину заболевания, и цикл нормализуется сам собой после излечения.
Внематочную или регрессивную беременность лечат удалением плода во время операции. Оставленная без лечения внематочная беременность — угроза для жизни женщины, маточная регрессивная беременность без удаления может вызвать сильную интоксикацию и воспаление матки.
Новообразования лечат в зависимости от их прогрессирования и локализации. Если они доброкачественные, не растут быстро и не мешают функционированию организма, их оставляют под наблюдением, дополнительно могут назначить гормоны. Быстрорастущие и злокачественные новообразования подлежат немедленному лечению, удалению.
Эндометриоз лечат гормональной терапией, при избыточном разрастании эндометрия его удаляют. У женщин после угасания репродуктивной функции, когда исчезают менструации, эндометриоз может самостоятельно излечиться. Это происходит обычно после 55 лет.
Половые инфекции, вызывающие нарушения цикла менструации, лечат антибиотиками, противовирусными или противогрибковыми препаратами. Дополнительно прописывают иммунотерапию и противовоспалительные физиопроцедуры. Обычно лечение идёт на дому, однако лечение осложнённых инфекций происходит в стационаре.
Эндокринные нарушения лечат гормонами, коррекцией питания, возможно удаление долей железы при её сильном увеличении. Гормональный фон постепенно восстанавливается естественным образом.
Если задержка менструации вызвана медикаментами, врач оценивает целесообразность их применения.
Что могут означать болезненные овуляции
Боль во время овуляции может маскировать многие заболевания. К наиболее вероятным, при которых также появляется боль в брюшной полости, относятся аппендицит, киста яичника и эндометриоз. Чтобы определить причины болезненной овуляции, требуется консультация гинеколога.
Особенно это касается женщин, у которых боль первоначально была расположена в проекции одного из яичников, а в настоящее время болевые ощущения охватывают весь низ живота.
Как можно быстрее необходимо обратиться к врачу, когда к боли во время овуляции присоединяются следующие симптомы:
- лихорадка;
- боль во время мочеиспускания;
- покраснение кожи в районе брюшной полости;
- тошнота и/или рвота.
Так развиваются состояния, требующие неотложной медицинской помощи и хирургического вмешательства.
Почему бывает задержка месячных
Небольшая задержка месячных может быть вызвана изменениями ритма жизни, питания, климата. Гинекологи выделяют следующие причины задержки, не связанные с заболеваниями женщин:
- недостаточное питание;
- недостаточный сон;
- тяжёлая физическая работа;
- стресс;
- резкое изменение веса;
- резкое изменение половой жизни;
- резкое изменение климата, например, при поездке в отдалённую страну;
- приём сильных медикаментов;
- приём гормонов;
- интоксикация от пищевого или химического отравления, курения или алкоголя.
Многие из этих моментов присутствуют в жизни современной женщины, поэтому небольшая задержка менструации не должна вызывать беспокойство. При этом возможными причинами задержки могут быть различные заболевания. Следует насторожиться, если задержка менструации сопровождается другими симптомами. Основными заболеваниями, вызывающими задержку месячных, являются:
- гормональные нарушения, чаще всего — нарушение функции щитовидной железы;
- эндометриоз;
- новообразования в матке и придатках;
- синдром поликистозных яичников;
- инфекционные заболевания мочеполовой системы;
- опухоль гипофиза;
- простудные заболевания.
В подростковом периоде идёт формирование организма, поэтому цикл с задержками менструации — нормальное явление. На формирование постоянного цикла может потребоваться 1-2 года.
Начало половой жизни может сдвинуть цикл на несколько дней, это происходит из-за стресса и гормональных причин. Однако если задержка длится больше, нужна консультация врача.
Во время кормления грудью после родов месячные могут отсутствовать длительное время, а потом приходить с задержкой. Цикл нормализуется после прекращения лактации.
В климактерический период задержка месячных может указывать на гормональные изменения в организме: происходит угасание репродуктивной функции. Это естественный процесс, если нет других симптомов заболеваний.
И, конечно, беременность — естественная причина задержки месячных. Менструация возвращается через несколько месяцев после родов.
Отсутствие менструации может также наблюдаться после аборта или других операций, также месячные могут отсутствовать после приёма гормональных контрацептивов.
Боли в придатках: лечение
Схема лечения боли в придатках зависит от причины ее происхождения. Лечение патологий придатков включает такие методы:
- Медикаментозная терапия – устраняет воспаление и борется с размножением инфекции. Препараты помогают снять симптомы и облегчить состояние пациентки. Гинекологи назначают антибиотики, противовоспалительные, антигистаминные, гормональные лекарства;
- Физиопроцедуры — назначают после снятия острой фазы. Позитивно на состояние пациентки влияет электрофорез, ультразвук, ванны с антисептиком, импульсолечение. Физиотерапия укрепляет иммунитет, нормализует кровообращение, восстанавливает метаболизм;
- Диетотерапия — помогает избавиться от токсических продуктов распада бактерий. Обычно диета предполагает исключение соли, высокоуглеводной пищи, острого перца. Это помогает нормализовать водно-солевой обмен и процессы очищения организма;
- Хирургическое вмешательство — показано в неотложных случаях или при неэффективности медикаментозного лечения. Применяют малотравматичные методики: электрокоагуляция, лазерное лечение. Это позволяет снизить риск возникновения спаек, рубцов и уберечь женщину от проблем с зачатием.
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: выходной
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.00
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
Кабинет МРТ: с 8.00 до 22.00 ежедневно; вт, пт: с 8:00 до 6:00Кабинет КТ: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Диагностика дисфункции яичников
Цель обследования — установить истинную причину дисфункции яичников.
Алгоритм диагностики состоит из трёх этапов:
- оценка клинических симптомов и сбор анамнеза;
- гормональное обследование;
- ультразвуковое исследование органов малого таза.
У всех пациенток с нарушением менструального цикла и симптомами дефицита женских половых гормонов необходимо исключить ПНЯ.
Диагностика синдрома истощения яичников
Признаки синдрома истощения яичников:
- менструальный цикл длиннее 35 дней или отсутствие менструаций в течение четырёх месяцев;
- уровень ФСГ более 25 МЕ/мл и резкое снижение концентрации эстрадиола в двух исследованиях с интервалом не менее четырёх недель;
- снижение уровня антимюллеровского гормона (АМГ) и ингибина В — их концентрация при ПНЯ уменьшается задолго до роста ФСГ и появления нарушений цикла; контрольное исследование также проводится через четыре недели.
Диагностика синдрома поликистозных яичников
Методы диагностики СПКЯ:
- оценка клинических и лабораторных проявлений гиперандрогении;
- ультразвуковое исследование — поможет инструментально подтвердить нарушение овуляции и другие изменения в яичниках.
Основной признак гиперандрогении — чрезмерный рост тёмных, жёстких и длинных волос на подбородке, верхней части груди, спине и животе. Акне и выпадение волос на голове не являются самостоятельными критериями СПКЯ, но их учитывают при сочетании с другими симптомами.
Чтобы поставить диагноз СПКЯ на УЗИ органов малого таза в одном яичнике должно быть более 12 фолликулов диаметром 2–9 мм и/или его объём должен превышать 10 см3.
Нарушение овуляции можно заподозрить при продолжительности цикла менее 21 дня или более 35 дней.
При сохранном менструальном цикле необходимо измерить уровень прогестерона в сыворотке крови на 20–24 день цикла (в ряде исследований указывают 21–25 дни). Если он ниже 3–4 нг/мл, цикл считается ановуляторным, то есть без овуляции и фазы развития жёлтого тела, но с регулярными маточными кровотечениями. Хроническая овуляторная дисфункция — это отсутствие овуляция в двух циклах из трёх .
Диагностика гиперэстрогении
Гиперэстрогения часто является причиной развития доброкачественных образований матки — миомы, фибромы и эндометриоза.
Симптомы миомы матки разнообразны:
- кровотечение;
- тянущие боли внизу живота;
- уменьшение либидо и нарушение полового акта;
- ухудшение функций мочевого пузыря и прямой кишки;
- железодефицитная анемия при частых кровотечениях.
Эндометриоз проявляется мажущими кровянистыми выделениями коричневого цвета, которые начинаются за несколько дней до менструации. Задолго до её начала возникают сильные тянущие боли внизу живота.
Для выявления гиперэстрогении потребуются анализы крови на эстрадиол, ФСГ, свободный эстриол и прогестерон. Их результаты оценивает врач-эндокринолог или гинеколог-эндокринолог.
В заключение
Малоинтенсивная боль в нижней части живота после ЭКО – физиологическая норма, с которыми сталкивается подавляющее большинство женщин, проходящих эту процедуру. Боль в таких случаях является естественной реакцией женского организма на изменения, вызываемые стимуляций яичников, извлечением яйцеклеток, подсадкой и имплантацией эмбрионов. Как правило, она проходит самостоятельно при соблюдении пациенткой врачебных рекомендаций и ограничений. Если живот разболелся слишком сильно, назначается прием слабых обезболивающих препаратов на растительной основе, нестероидных противовоспалительных средств, уменьшающих воспалительные процессы при заживлении микротравм матки и яичников.
Интенсивный болевой синдром, не проходящий самостоятельно и сопровождаемый другими симптомами (кровотечением, спазмами и т. д.) – повод обратиться за врачебной помощью. В зависимости от конкретных причин, которыми вызвана боль, врач подбирает соответствующее лечение, руководствуясь принципами сохранения жизни и здоровья матери и ее малыша.