Симптомы болезни — боли в солнечном сплетении
Содержание:
- Боль в грудине посередине
- Почему возникает солярит?
- Особенности психосоматики
- Костохондрит
- Как это устроено?
- Как отличить межреберную невралгию от сердечной боли
- Признаки тревожного состояния
- Лечение
- Симптомы самых распространенных невритов
- Неврит – причина боли в солнечном сплетении
- Профилактика
- Способы диагностики липом
- Причины возникновения неврита
- Наши врачи
- Диагностика неврита
- Лечение неврита
- Вопросы и ответы
- Как проходит диагностика?
- Нарушения в работе симпатических нервов
- Причины боли при вдохе
Боль в грудине посередине
Болевые ощущения за грудиной – распространенный признак многих патологических состояний. Клиническая картина каждого из возможных «скрытых» заболеваний проявляется характерными симптомами. Боль в грудной клетке посередине должна насторожить любого человека. Пациентам, имеющим проблемы с сердцем, сосудами во избежание самых серьезных последствий следует незамедлительно обращаться к специалистам при любых проявлениях дискомфорта в груди.
Почему болит грудная клетка посередине
Не стоит игнорировать симптомы, доставляющие даже самые незначительные неудобства. Особенностью болезненного чувства в грудине является ее иррадиирующий характер, осложняющий постановку точного диагноза. Постоянные боли в грудной клетке посередине служат мотивом обращения за помощью с целью исключения серьезных заболеваний жизненно необходимых органов и систем.

За грудиной посередине отдает в спину
Боли за грудиной посередине, отдающие в спину, вместе с одышкой, аритмией, пониженным давлением могут свидетельствовать о тромбоэмболии артерий легкого. Инфаркт миокарда имеет идентичные признаки. Нарушение работы пищевода проявляется болью в грудной клетке посередине при глотании еды. Болевой синдром, место локализации которого сосредоточено в грудной клетке и спине, вместе с тошнотой, лихорадкой сигнализирует о развитии холецистита.
Боль при движении
Резкие неприятные ощущения в грудине при движении могут говорить о патологии пищевода, иногда о наличии онкологических заболеваний прогрессирующих стадий. Дискомфорт при движении с правой стороны сообщает о проблемах с позвоночником в виде сколиоза, спондилеза. Давящая боль в грудине посередине, усиливающаяся при движении – симптом возможного сердечного приступа.

Боль при вдохе
Нестерпимые ощущения, исходящие из солнечного сплетения – межреберная невралгия – являются признаком острых и хронических процессов. Если болит в области грудной клетки посередине по причине бега, вдоха, кашля, чихания, то можно говорить о сдавливании или раздражении нервных окончаний, идущих от позвоночника к ребрам. Причинами заболевания служат:
- Переохлаждение.
- Остеохондроз.
- Неправильная работа ЖКТ.
- Плеврит.
https://youtube.com/watch?v=uYnl_1Kj6yU
Почему возникает солярит?
Дегенеративно-воспалительные процессы в солнечном сплетении связаны с различными патологиями внутренних органов и систем. Солярит возникает по следующим причинам:
- инфекционные заболевания в острой или хронической форме;
- сильные интоксикации организма;
- внешние механические факторы — травмы;
- внутренние механические факторы – опущение внутренних органов, увеличенные лимфатические узлы, аневризма брюшного отдела аорты;
- воспалительные заболевания органов брюшной полости (перитонит, холецистит, панкреатит и пр.);
- искривление позвоночника;
- послеоперационные спайки;
- нарушение работы кровеносной системы;
- новообразования органов брюшной полости.
В некоторых случаях развитие дегенеративно-воспалительного процесса в солнечном сплетении возникает по причине болезней гинекологического характера. Временная боль в области солнечного сплетения появляется по причине сильного переохлаждения, в данном случае болевой синдром имеет незначительную интенсивность и через некоторое время проходит самостоятельно.
Клиническая картина
Симптомы солярита (превалирует раздражение):
- боль в области живота, между пупком и отростком мечевидного типа, схваткообразная, ее появление не имеет связи с приемом пищи;
- спазмирование кишечника, брюшных сосудов;
- ослабление перистальтики;
- вздутие живота;
- запоры;
- повышение артериального давления;
- тахикардия (учащенное сердцебиение).
Симптомы солярита (превалирует воспаление):
- боль, как было указано выше;
- тошнота, рвота;
- снижение артериального давления;
- частый слабый пульс;
- диарея;
- уменьшение количества мочи.
Кроме того, симптомы делят на:
- постоянные (боль в эпигастральной области, не связанная с приемом пищи, усиливающаяся в положении стоя или лежа на спине);
- пароксизмальне — так называемые солярные кризы, частота и время наступления которых разнообразны.
Как правило, приступ солярита длится 1-3 часа. Характер боли – изматывающий, колющий, режущий, сменяется тянущим чувством, ощущением сверления изнутри. Боль распространяется в поясничный отдел, чувствуется между ребрами и во всем животе. Помимо болевой симптоматики, присутствуют нарушения работы желудочно-кишечного тракта и многих внутренних органов:
- атония кишечника;
- спазмы кишечника;
- вздутие живота;
- понос или частые запоры;
- постоянная отрыжка;
- повышение артериального давления;
- учащенное сердцебиение.
В редких случаях у пациентов наблюдается тошнота и рвота. Вместе с физическими изменениями страдает и психоэмоциональный фон человека. Из-за частых болей, которые могут вовсе не прекращаться, и при нарушениях стула, повышается раздражительность, возникают частые головные боли и чувство головокружения. В зависимости от симптоматической картины, солярит имеет две формы – возбужденный солярит, сопровождающийся запором, кишечниками коликами, гипертонией, и параличный солярит – характеризуется рвотой и поносом, стремительным снижением артериального давления. Как правило, в большинстве случаев, у пациентов диагностируется солярит смешенного типа, который проявляется запорами и рвотой.
Солярит характеризуется чередованием ремиссий и рецидивов. Во время отсутствия болевого синдрома человек живет в ожидании нового приступа солярита, и уже знает, что его будет ждать. На этом фоне начинают развиваться страхи, фобии, проблемы невротического характера. Появляется бессонница, пропадает аппетит, человек находится в состоянии постоянного стресса. Частые головные боли, переутомление, недосыпы – все это крайне негативно сказывается на физическом и эмоциональном состоянии пациента и является провоцирующим фактором нового витка болезни.
Особенности психосоматики
Как уже отмечалось выше, психосоматические нарушения представляют собой набор симптомов, возникающих в ответ на стрессовую ситуацию. Это могут быть единичные проявления, например, слабость, головокружение или боль в области груди. Но часто психосоматика проявляется в виде отдельных заболеваний. К таким можно отнести язвенный колит, ревматоидный артрит, астму бронхиальную и другие патологические состояния. Под влиянием некоторых жизненных обстоятельств психика человека и его нервная система дает сбой, организм не в состоянии приспособиться к окружающей обстановке, и тогда возникают различные заболевания.
Но как именно возникают психосоматические заболевания? Человеческий организм в стрессовой ситуации начинает ускоренную выработку гормонов, отвечающих за экстренное реагирование в момент опасности. Дофамин, адреналин и норадреналин ускоряют все физиологические процессы (усиливается моторика желудка и почек, ускоряется сердцебиение и дыхание становится более частым). Поскольку органам и мышцам в этот момент требуется больше кислорода, то кровоток, а значит и давление, в сосудах значительно увеличивается.
Когда человек оказывается в безопасности, у него должен произойти выплеск эмоций и нормализоваться работа сердечно-сосудистой системы. Но если таковой разрядки не происходит, то спазм сосудов сохраняется, и развивается артериальная гипертензия. В современных условиях человеку приходится часто сдерживать свои эмоции, особенно негативной окраски (агрессию), что неизбежно сказывается на изменениях во внутренних органах.
Костохондрит
Костохондрит — это воспаление хрящевой ткани, которая соединяет грудину и ребра. Чаще всего это нарушение вызывает боль с левой стороны от груди, но иногда она локализуется в области солнечного сплетения. Как правило, боль усиливается, когда человек делает глубокий вдох или кашляет. Поскольку боль при костохондрите может быть похожа на боль, вызванную инфарктом миокарда, при ее появлении нужно безотлагательно обращаться за медицинской помощью.
Чаще всего установить причину развития костохондрита не удается. В некоторых случаях, однако, причинами этого нарушения могут стать:
- Травмы. Сильный удар в грудь, даже если он не привел к серьезным повреждениям, может привести к костохондриту;
- Физическое перенапряжение. Подъем тяжестей и даже очень сильный кашель иногда становятся причинами костохондрита;
- Артрит и остеоартрит;
- Опухоли. Как злокачественные, так и доброкачественные опухоли могут стать причиной развития костохондрита;
- Инфекции суставов. При некоторых заболеваниях, например, при туберкулезе или сифилисе, инфекции могут поражать грудино-реберные суставы.
- Костохондрит чаще всего развивается у женщин, а также у людей обоих полов в возрасте старше 40 лет, хотя он может встречаться и у представителей других возрастных групп.
Для облегчения симптомов костохондрита пациенту могут назначить:
Как это устроено?
Переднебоковая брюшная стенка человека шестислойная: кожа, поверхностная фасция живота, жир, абдоминальные мышцы, поперечная фасция и пристеночная брюшина (рис. 1).
Мышечный слой состоит из четырех парных мышц. Это ориентированные вертикально прямые мышцы живота, внешние и внутренние косые мышцы и горизонтально ориентированные поперечные мышцы, расположенные кнутри от внутренних косых (рис. 2). Апоневрозы косых и поперечных мышц образуют сухожильный футляр прямой мышцы живота — ее влагалище (рис. 1). Прямая мышца, широкая и тонкая в верхней части, в нижней становится толстой и узкой. В нескольких местах она прикрепляется к передней части мышечного влагалища, и эти поперечные сшивки делят прямую мышцу на сегменты. А в середине живота апоневрозы сходятся, образуя белую линию (рис. 2).
Белая линия тянется от мечевидного отростка до лонного сочленения. Она представляет собой трехмерную сеть коллагеновых волокон, ориентированных так же, как мышечные волокна поперечной и косой мышц: поперек и наискосок. Во внутренней зоне белой линии коллагеновые волокна расположены нерегулярно (рис. 3).
Белая линия вместе с влагалищем прямой мышцы обеспечивает механическую стабильность передней брюшной стенки. Однако она все-таки растягивается, причем, из-за ориентации коллагеновых волокон, растягивается преимущественно вширь. И когда она становится слишком широкой, развивается диастаз передних мышц живота (ДПМ).
Вопрос в том, что считать нормой. Раньше полагали, что расстояние между передними мышцами в положении лежа с согнутыми ногами не должно превышать ширину двух пальцев. Затем появились более точные данные, и сейчас исследователи чаще всего пользуются одним из двух критериев нормы.
Определение
ученых основано на ультразвуковых измерениях ширины белой линии у 150 нерожавших женщин.
Нормальная ширина белой линии, максимальное значение Швейцарский вариант
| Уровень | Ширина, мм |
| Мечевидный отросток | 15 |
| 3 см выше пупка | 22 |
| 2 см выше пупка | 16 |
специалисты проводили измерения у покойников, при этом они обнаружили, что ширина белой линии увеличивается с возрастом.
Нормальная ширина белой линии, максимальное значение (мм) Французский вариант
| Уровень | Моложе 45 лет | Старше 45 лет |
| Выше пупка, середина расстояния между пупком и мечевидным отростком | 10 | 15 |
| На уровне пупочного кольца | 27 | 27 |
| Выше пупка, середина расстояния между пупком и лонным сочленением | 9 | 14 |
У беременных женщин белая линия растягивается и может достигать 79 мм ниже пупка и 86 мм на 2 см выше пупка. В их положении такие величины нормальны.
Самый распространенный метод диагностики ДПМ — пальпация. Пациент ложится на кушетку, согнув ноги в коленях, и напрягает брюшной пресс, а врач измеряет расстояние между выступающими валиками брюшных мышц (рис. 4). Но этот метод не очень точен, особенно при избыточной массе тела. В последнее время медики предпочитают ультразвуковую диагностику. Эта процедура безопасна даже для беременных и значительно дешевле магниторезонансной и компьютерной томографии.
Есть разные классификации ДПМ. Самая подробная выделяет
расширение только над пупком (на этот вариант приходится более половины случаев); только под пупком; расширение на уровне пупка; по всей ширине белой линии, но шире над пупком (почти треть случаев); по всей ширине белой линии, но шире под пупком (рис. 5). Таким образом, чаще всего белая линия расширена преимущественно над пупком. Возможно, дело в том, что ниже пупка в составе белой линии больше поперечных волокон, она плотнее и хуже растягивается.
Как отличить межреберную невралгию от сердечной боли
Прежде всего, стоит сказать две вещи. Первое: надо знать, что не всякая боль в области грудной клетки связана с сердцем. Поэтому не надо сразу сильно пугаться. И второе: диагноз ставится только врачом. Если у вас закололо в груди, — это значимый повод для обращения к врачу. Врач разберётся с причиной боли. К тому же, невралгию тоже надо лечить.
Межреберная невралгия чаще всего возникает у пожилых людей, однако она встречается и в молодом возрасте (в группе риска – люди, ведущие сидячий образ жизни, а также занимающиеся плаванием). У детей межреберная невралгия может возникать, как правило, в период интенсивного роста.
Характерным признаком межреберной невралгии является сильная боль по ходу пораженного нерва. Боль может накатывать приступами или быть постоянной. Как правило, боль становится более интенсивной при вдохе, выдохе, а также любом движении, затрагивающем грудную клетку. Если надавить на область между рёбрами, где проходит причинный нерв, боль усиливается. При этом ощущается весь нерв; боль может отдавать в руку, шею, плечо, поясницу. По ходу пораженного нерва может наблюдаться онемение и побледнение кожи.
Таким образом, если при боли в области грудной клетки наблюдается зависимость от изменения положения тела, нет одышки (типичный симптом сердечной патологии), боль усиливается при пальпации, то, скорее всего, имеет место именно невралгия. Можно ориентироваться также на эффективность принятых препаратов: сердечные препараты при невралгии не помогают, но успокоительные могут дать уменьшение боли.
Однако в любом случае необходимо обратиться к врачу для постановки диагноза и получения назначений.
Признаки тревожного состояния
Тревожность может выражаться не только в эмоциональных ощущениях, но и на физическом уровне. При наступлении очередного беспокойного состояния человек может ощущать:
- Проблемы с концентрацией внимания, рассеянность;
- Усталость;
- Суетливость;
- Жажду;
- Озноб;
- Потливость;
- Учащенное сердцебиение;
- Головокружение;
- Недостаток воздуха;
- Боль в мышцах по всему телу;
- Боль в области солнечного сплетения;
- Ощущение кома в горле.
Когда приступ стихает, симптомы исчезают, но остается усталость, растерянность и слабость. При повторении нескольких таких приступов стоит обратиться к психологу, который поможет расшифровать симптомы, их связи с эмоциональным состоянием, стрессами, переживаниями, проблемами или событиями.
Лечение
Головная боль при мигрени чаще не купируется стандартными обезболивающими препаратами, а только специфическими – например, из группы триптанов. Их может назначить только невропатолог, а аптеки отпускают по рецепту.
Если вы обнаружили у себя признаки мигрени – обратитесь к врачу и он определит наиболее эффективную индивидуальную тактику.
Лекарственное средство и дозу специалист подбирает персонально. Лечебно-профилактическая тактика при мигрени разная на разных этапах состояния, поэтому самолечение недопустимо.
Дополнительные методы лечения – физиотерапия и иглорефлексотерапия. Также необходима работа с психологом, направленная на преодоление хронических стрессов и депрессивных состояний.
Пациентам группы рекомендуют вести дневник головной боли – с его помощью учатся выявлять индивидуальные триггерные факторы и симптомы-предшественники. Это помогает заметно снизить частоту приступов и даже предотвращать их без лекарств. Также показана поведенческая терапия.
Симптомы самых распространенных невритов
Неврит лицевого нерва характеризуется лицевыми болями, потерей контроля над мышцами рта и глаз, нарушениями мимики, искажением черт лица. Больной может обливаться слезами или страдать сухостью глаз. Зачастую лицевой неврит возникает на фоне вирусных инфекций и переохлаждения организма.
Неврит тройничного нерва сопровождается сильнейшей приступообразной болью в точках выхода нерва. Ощущения могут усиливаться при умывании прохладной водой.
Неврит слухового нерва проявляется ухудшением слуха, шумом в ушах. В случае поражения нерва, связывающего головной мозг и вестибулярный аппарат, возможно появление таких симптомов, как тошнота, головокружение, шаткая походка.
1
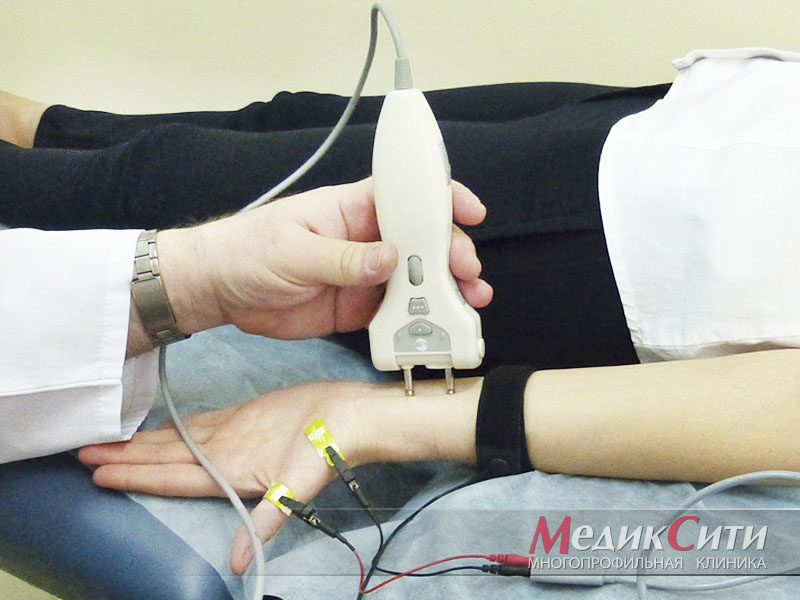
ЭНМГ
2
Рефлексотерапия

3
Массаж
Неврит зрительного нерва (или ретробульбарный неврит) выражается болезненностью при движении глазного яблока, сужением поля зрения, частичной потерей его остроты, нарушениями цвето- и световосприятия и другими расстройствами зрительной функции.
Неврит солнечного сплетения (или солярит) отличают сильные, жгучие боли в животе, тахикардия, тошнота, рвота, метеоризм и жидкий стул, сопровождающиеся ознобом и спазмами. Симптомы снимаются сильнодействующими препаратами (обычные противовоспалительные средства не помогают).
Невриту локтевого нерва свойственны боли в пораженном участке, нарушения двигательной функции, которые проявляются невозможностью сжать все пальцы на руке в кулак, особенно мизинец. Иногда человек испытывает проблемы со сгибанием руки.
Неврит лучевого нерва проявляется снижением способности к сгибанию и разгибанию предплечья и запястья, трудностями с отклонением большого пальца, утратой чувствительности в тыльной части кисти.
Неврит седалищного нерва проявляется ослаблением сгибателей и разгибателей стопы, болями, охватывающими задние поверхности бедра и голени, онемением ягодичных мышц, снижением чувствительности в конечности. Основной причиной заболевания считается защемление седалищного нерва.
Неврит бедренного нерва характеризуют затруднения со сгибанием бедра и разгибанием ноги в коленном суставе, снижение чувствительности и мышечной силы передней поверхности бедра и т.д.
1
Лабораторная диагностика неврита
2
Рентген

3
МРТ
Неврит – причина боли в солнечном сплетении
Как было указано выше, солнечное сплетение представляет собой сгусток нервных окончаний, которые отходят от внутренних органов человека и замыкаются в области сплетения (верхняя часть брюшной полости).
Если какое-либо из нервных окончаний, находящихся в солнечном сплетении воспаляется, то человек ощущает невероятную и очень сильную боль. Это заболевание определяется как неврит (воспаление нервных окончаний). Причины возникновения невритов могут быть различны – перечислим их:
Люди, испытывающие боль в солнечном сплетении, могут чувствовать, что некоторые бабочки или беспокойства летают в желудке. Боль иногда может ухудшаться, как острая боль в области живота. Могут быть несколько причин боли в области солнечного сплетения.
Плохое дыхание может вызвать боль в области солнечного сплетения
Когда вы дышите должным образом, вы склонны получать положительные сигналы в разных нервах без боли. С другой стороны, такие вещи, как стресс, напряжение и беспокойство, иногда вызывают плохое дыхание, приводящее к огромной боли в области солнечного сплетения. Это может спровоцировать реакцию организма и привести к недостаточной подаче кислорода в живот. Это общая причина боли в области живота и солнечного сплетения в сложных ситуациях.
-
Гиподинамия (малоподвижный образ жизни);
-
Сидячая работа офисного сотрудника;
-
Инфекционные и воспалительные заболевания внутренних органов.
При воспалении нервных окончаний человек ощущает приступ сильнейшей боли – она может быть колющая, режущая, острая. Первоначально боль возникает в области пупка и затем последовательно распространяется по всей брюшной полости. Лечением такого вида боли занимается исключительно специалист-невролог.
Боль в области солнечного сплетения вызвала проблемы с желудком
Желудочно-кишечные проблемы, вызывающие диарею, тошноту, рвоту, вздутие живота, могут вызвать боль в области солнечного сплетения. У человека может наблюдаться головокружение в течение дня, и это может в конечном итоге привести к боли в солнечном сплетении.
Любой удар или травма в области солнечного сплетения может вызвать боль
Важно отметить, что сильный удар по области живота может повредить или повредить нервы, ведущие к боли в области живота. Это может также вызвать сильную боль в животе и областях, окружающих солнечное сплетение
Тяжелая мышца является одной из наиболее распространенных причин боли в области солнечного сплетения. Во время занятий тренажерным залом или любой физической тренировки мышцы области живота можно вытащить, что приведет к боли в солнечном сплетении.
Профилактика
Профилактика болей в области сердца при вдохе комплексная и направлена на укрепление всего организма в целом и сердечно-сосудистой системы в частности. В первую очередь это здоровый образ жизни: рациональное составление режима работы и отдыха, правильное питание и умеренные физические нагрузки. Контролировать дыхание и укрепить сердечную мышцу помогают кардио тренировки и занятия йогой.
Однако, при наличии сопутствующих заболеваний, важно согласовывать все свои действия с врачом. Например, доктор поможет контролировать уровень потребляемых жиров и холестерина
Это важно, поскольку они входят в состав клеточных мембран, и полный отказ от их потребления может навредить.
Способы диагностики липом
Длительный период скрытого течения немало осложняет диагностику липомы мягких тканей на ранних стадиях развития. Чаще патология обнаруживается, когда жировик достигает размеров 1,5-2 см и легко прощупывается под кожей. Провести дифференцированную диагностику и подтвердить доброкачественный характер образования позволяют:
-
Анализы крови, исключающие инфекции вирусной или бактериальной природы, а также отсутствие воспалительного процесса.
-
Рентгенография грудной клетки, конечностей или брюшной полости. Позволяет обнаружить образование, уточнить его расположение, рассчитать размер и оценить состояние окружающих тканей.
-
Ультразвуковое исследование. Применяется в качестве дополнительного метода диагностики, когда факт наличия липомы подтверждают другие способы обследования.
-
Компьютерная и магнитно-резонансная томография. Эффективные методы, позволяющие установить расположение и размеры липомы, а также подтвердить ее доброкачественный характер.
-
Биопсия тканей жировика для их анализа на предмет риска перерождения клеток в злокачественную структуру.
Если у пациента имеются другие заболевания внутренних органов, диагностика липомы проводится с учетом их особенностей, а расшифровка результатов предполагает взаимное влияние патологий, позволяя точнее установить причину появления жировика.
Причины возникновения неврита
Для того чтобы правильно назначить лечение неврита, нужно правильно выявить причины, которые его обусловили. Это — бактерии и вирусы, а также:
- интоксикация вследствие отравления спиртными напитками, медицинскими препаратами, продуктами питания;
- компрессия нерва;
- травма.
Причины могут крыться и в целом ряде заболеваний:
- ;
- ревматизм;
- нарушение обмена веществ;
- избыточная масса тела.
Наши врачи
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием

Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием

Полонская Наталия Михайловна
Врач — невролог
Стаж 18 лет
Записаться на прием

Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием
Волошин Алексей Григорьевич
Специалист по лечению боли, анестезиолог-реаниматолог, заведующий Клиникой Боли, кандидат медицинских наук
Стаж 18 лет
Записаться на прием
Диагностика неврита
Особое внимание специалисты Клиники боли ЦЭЛТ уделяют тому, что дифференцировать неврит от:
- рассеянного склероза;
- опухоли головного мозга;
- нарушения кровообращения в головном мозге.
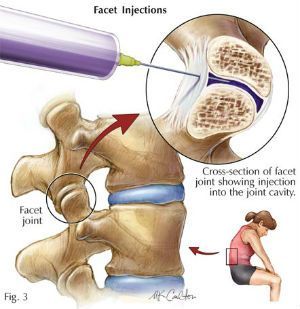
Фасеточная блокада
- Стоимость: 10 500 руб.
- Продолжительность: 15-30 минут
- Госпитализация: 2 часа в стационаре
Подробнее
Помимо осмотра и сбора анамнеза может применяться электронейромиография. Благодаря ей можно оценить степень поражения нерва и спрогнозировать то, как будет протекать заболевание.
Лечение неврита
Лечение неврита лицевого и других нервов в нашей Клинике боли проводится комплексно и напрямую зависит от агента, который его вызвал. При вирусной этиологии заболевания применяются гамма-глобулин и интерферон. При ишемии нерва оправданным является применение сосудорасширяющих средств. Для того чтобы снизить болевые ощущения, наши специалисты используют анальгетики.
Помимо этого, они назначают приём:
- препаратов, положительно влияющих на ток крови в сосудах;
- витамина В;
- стимуляторов;
- препаратов, благотворно влияющих на увеличение проводимости нервных волокон.
Хорошо себя зарекомендовала и физиотерапия:
- УВЧ, ультразвук, электрофорез — помогают снизить болевые ощущения и ускорить восстановление нерва;
- Лечебная физкультура и массажи — позволяют ускорить реабилитационные процессы.
Хотите жить без боли? Обращайтесь в ЦЭЛТ!
- Синдром фасеточных суставов
- Невралгия
Вопросы и ответы
Как выглядит липома?
Классическая липома — скопление избытков жира в плотной капсуле из соединительной ткани. Образование подвижно, имеет четкие контуры, гладкую поверхность и размеры от нескольких мм до 7-8 см. Обнаруживается при пальпации или в процессе исследования внутренних органов для диагностики других заболеваний. Болевой синдром при симптомах липомы наблюдается только в случаях нарушения кровообращения и сдавленности мышц из-за активного разрастания опухоли.
Как избавиться от липомы?
Свои решения предлагает не только официальная медицина, но и народные методы. Однако не стоит следовать последним, чтобы не причинить организму вреда и не затягивать время. Тем более что риск рассасывания липомы крайне мал. Современные методы лечения предусматривают удаление опухоли хирургическим путем или ее разрушение методом лазерного или радиоволнового воздействия. В некоторых случаях оптимальная липосакция – размягчение и «отсасывание» жировой ткани через тонкую иглу. Преимущества метода – минимальная травматичность, отсутствие следов на коже и непродолжительный восстановительный период.
Может ли липома рассосаться сама?
Такие случаи имеются в медицинской практике, однако они носят единичный характер. Поэтому рассчитывать на самопроизвольное исчезновение жировика не стоит, особенно когда образования появляются в разных частях тела и быстро разрастаются. Оптимальным решением будет обращение за помощью. Врач сумеет точно установить причину заболевания и примет решение по качеству лечения – в пользу выжидательной тактики с постоянным наблюдением или немедленного оперативного вмешательства.
Как проходит диагностика?
Для того, чтобы диагностировать симптом, врачу достаточно провести опрос и услышать жалобы больного. Диагностировать заболевание, вследствие которого он возникает, можно проведя комплексные исследования. Прежде всего проводятся осмотр пациента и сбор анамнеза, после чего назначают лабораторные исследования крови и урины, развёрнутый анализ крови, определение гормонального фона. Помимо этого, назначают аппаратные исследования, подбор которых осуществляют исходя из предварительных исследований. Это может быть:
- Рентгенография грудины;
- УЗ-сканирование внутренних органов грудной полости;
- Электрокардиография;
- Гастроэнтерологические исследования.
Нарушения в работе симпатических нервов
Стоит знать, что симпатические нервные волокна имеют свойство регулировать работу внутренних органов, поэтому органы не могут должным образом выполнять свои роли в организме. Боли, кроме груди, могут отдавать в область между лопатками или вертикально по всему отделу позвоночника в районе груди. Люди с такими болями часто жалуются на то, что боли становятся сильнее при глубоком дыхании или активном движении.
Если нервный корешок при этом сдавливается, то боль становится вроде бы кольцевой, опоясывающей. Она возникает чаще всего с одной стороны – там, где проходит межреберный нерв. Если чувствительность этого нерва нарушается, то у человека могут неметь конечности, а также возникает чувство, как будто по телу ползают мурашки. Может быть, наоборот, более сильная чувствительность в зоне пораженного нерва, а боль ощущается в виде жжения.
Причины боли при вдохе
В норме в момент вдоха объем грудной полости увеличивается за счет расслабления диафрагмы и сокращения межреберных мышц, которые поднимают ребра вверх. Таким образом снижается давление в легких и они наполняются воздухом.
Поэтому зачастую появление боли в области сердце при вдохе может быть никоим образом не связано с кардиологическими проблемами и требует тщательной диагностики костного каркаса грудной клетки и дыхательной системы.
Кардиальные причины боли в области сердца при вдохе также нельзя исключать, поскольку они чрезвычайно распространены среди населения.
Согласно статистике, порядка 57% от общего числа всех смертей связано с заболеваниями сердечно-сосудистой системы, а суммарное число смертей из-за проблем с сердцем достигает 17,5 млн случаев ежегодно.
Нельзя игнорировать боли в области сердца, какими бы они ни были. Особенно, если последний профилактический визит к семейному доктору или терапевту был очень давно, а также если имеются другие сердечно-сосудистые факторы риска.
Важно! К состояниям, которые повышают риск развития инфаркта миокарда и других сердечно-сосудистых заболеваний, относятся:
- Артериальная гипертензия.
- Избыточная масса тела и ожирение.
- Высокий уровень липидов и триглицеридов в крови.
- Гиподинамия — недостаточность физической активности.
- Курение и злоупотребление алкогольными напитками.
- Сахарный диабет.
- Хронические стрессы и недосыпание.
- Наличие инфарктов миокарда в молодом возрасте у близких кровных родственников.
В клинической практике для расчета риска сердечно-сосудистых патологий также используется шкала SCORE. Чтобы быстро рассчитать свой риск сердечно-сосудистых заболеваний через 10 лет, обратитесь к калькулятору.








