Принципы логопедической работы при дизартрии
Содержание:
Разновидности и их проявления
Помимо того, что дизартрий существует несколько видов, псевдобульбарная дизартрия, в свою очередь, встречается в таких формах:
1. Паретическая. Для нее характерна гипотония речевой и общей скелетной мускулатуры. Возрастание тонуса может наблюдаться при произвольных движениях. Паретические изменения распространяются на мягкое небо, губные и язычные мышцы. Смена позы тела вызывает затруднения и существенно замедлена. Движения артикуляционного аппарата не синхронны с дыханием. Часто присутствует обильное слюнотечение или синкинезия. Если голос громкий, то он быстро идет на спад, становится слабый, монотонный, с носовым оттенком. Произношение звуков смазанное, нечеткое. Сосательный и жевательный рефлексы чаще всего нарушены, но не до критических показателей.
2. Спастическая. Ее характеризуют гиперкинезия мышц гортани и губ, спазматический парез языка, нарушенный тонус мягкого неба. Речь монотонная, назализованная. Удержание и смена артикуляционной позы вызывает затруднения, часто присутствует беззвучная артикуляция. Речевая мускулатура находится в постоянном напряжении, ее приводят в действие спазмы губных и языковых мышц. Сосание и глотание вызывает определенные проблемы, дыхание неритмичное и слабо выраженное. Выдох короткий, а речь может быть на вдохе. Во время спазматических проявлений ребенок не может поддерживать темп разговора, поэтому намеренно употребляет короткие фразы или отдельные слова. Смысл речи сохраняется, но разборчивость довольно низкая и зависит от голосовых данных.
3. Смешанная. Наиболее распространенная форма псевдобульбарной дизартрии. Сложность заболевания состоит в том, что соседние группы мышц пребывают в различной степени напряжения. К примеру, щеки и губы находятся в повышенном тонусе, а мускулатура языка недостаточно напряжена.
4. Самая тяжелая форма – анартрия, для которой характерны глубокие поражения мышц и полное отсутствие произвольной моторики и в речевом, и артикуляционном аппарате. Лицо страдающего этой формой заболевания ребенка напоминает маску с постоянно открытым ртом. Язык лежит, не двигаясь, на дне ротовой полости, резко ограниченны движения губ. Жевание и глотание затруднены. Вразумительной речи нет вообще, иногда малыш выговаривает отдельные звуки. При псевдобульбарной дизартрии наблюдаются такие проявления, как снижение мышечной функциональности языка, гиперсаливация, поперхивание. Эти дифференциальные признаки заболевания можно заметить уже в первый год жизни ребенка. Со временем к ним присоединяются и другие симптомы. В речевой деятельности страдает произношение сонорных, свистящих и шипящих звуков. Эти проявления характерны для всех форм болезни.
Диагностика заболевания
Диагностикой дизартрии занимаются неврологи и логопеды. Для точной постановки диагноза назначаются следующие обследования:
- подробный опрос с выявлением основных жалоб, времени и обстоятельств их возникновения; сбор сведений о перенесенных травмах и заболеваниях, наличии хронической патологии;
- неврологический осмотр с обязательной оценкой состояния мышц глотки, качества нижнечелюстного и глоточного рефлексов;
- логопедические тесты для оценки речевых нарушений;
- осмотр ЛОРа при гнусавости голоса (для исключения других причин появления этого симптома);
- общие анализы и обследования для оценки состояния организма: общий анализ крови и мочи, тесты на базовые инфекции и гормоны, ЭКГ;
- электронейромиография: оценка проведения нервного импульса по нервным волокнам и мышцам, а также качества реакции мускулатуры на стимуляцию;
- транскраниальная магнитная стимуляция: воздействие на кору головного мозга магнитным излучением для оценки возбудимости отдельных нейронов и коры, в целом; позволяет оценить работы центров речи и зрения, способности воспринимать информацию и т.п.;
- электроэнцефалография: регистрация электрических импульсов, возникающих в процессе работы головного мозга; позволяет выявить ряд патологических процессов;
- МРТ головного мозга: позволяет выявить абсцессы, очаги некроза после инсульта, признаки нехватки кислорода, опухоли и другие патологические образования.
При необходимости назначаются дополнительные тесты и консультации для исключения иных причин возникшей симптоматики.
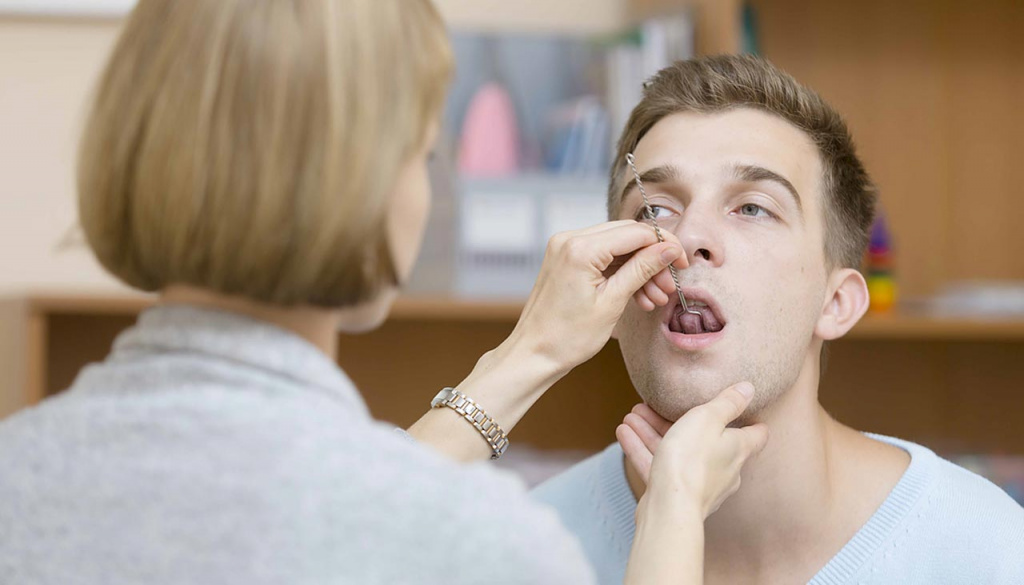
Диагностика дизартрии
В структуру дефекта при дизартрии входят как речевые, так и неречевые нарушения. На первом году жизни можно оценить неречевые расстройства
Ранняя диагностика дизартрии, в первую очередь, опирается на оценку неречевых нарушений, среди которых важно отметить следующие:
- Патологические изменения в строении и функционировании артикуляционного аппарата (нарушение тонуса, подвижности артикуляционных мышц)
- В лицевой мускулатуре: асимметрия, сглаженность носогубных складок, перекос рта при улыбке и плаче, гипомимия, нарушение тонуса лицевой мускулатуры по типу спастичности, гиперкинезы лица.
- В губной мускулатуре: нарушение мышечного тонуса, резкое или незначительное ограничение подвижности губ, недостаточность смыкания, затруднение при удержании рта в закрытом положении, отвисание нижней губы.
- В язычной мускулатуре: нарушение мышечного тонуса, патология строения языка, патология положения языка, гиперкинезы, тремор, ограничение подвижности, повышение или понижение глоточного рефлекса.
- Мягкое нёбо: провисание нёбной занавески, отклонение увулы от средней линии.
- Нарушение дыхания: учащенное, неглубокое дыхание, дискоординация вдоха/выдоха.
- Нарушение голосообразования: недостаточная сила голоса, отклонение тембра, нарушение голосовых модуляций.
- Нарушение акта приема пищи: нарушение сосания, глотания, жевания, откусывания от куска и питья из чашки.
- Гиперсаливация.
- Оральные синкинезии.
- Отсутствие или ослабление рефлексов орального автоматизма, наличие патологических рефлексов орального автоматизма.
На более поздних этапах развития в диагностике дизартрических расстройств большее значение приобретают речевые симптомы.
Важно помнить! Комплексное психолого-педагогическое и логопедическое обследование позволяет дать объективную оценку имеющихся недостатков речевого развития и наметить оптимальные пути их коррекции.
Логопедическое обследование ребенка с дизартрией включает в себя оценку как речевых, так и неречевых процессов. Логопедическое обследование детей с дизартрией включает в себя:
- Сбор данных об особенностях доречевого, раннего речевого и психического развития ребенка;
- Анализ медицинской документации;
Важно помнить! Родители, предоставляющие достоверные анамнестические данные, результаты обследования и заключения невролога, действуют в интересах ребенка и нацелены на положительный результат коррекционной работы со стороны логопеда, психолога или дефектолога.
Обследование артикуляционного аппарата:
Строение органов речевого аппарата;
Состояние тонуса мышц речевого аппарата;
Состояние произвольной артикуляционной моторики;
Наличие/отсутствие синкинезий;
Оценка степени и границы глоточного рефлекса;
Особенности приема пищи;
Обследование понимания обращенной речи:
Понимание инструкций, просьб;
Определение объема пассивного предметного и глагольного словарей;
Понимание лексико-грамматических конструкций;
Понимание последовательности событий.
Обследование собственной речи:
Оценка сформированности лексической стороны речи;
Оценка сформированности грамматической стороны речи;
Особенности слоговой структуры слов
Изучение произносительной стороны речи (внятность, разборчивость)
Обследование фонетической стороны речи
Особое внимание уделяется умению ребенка произносить звуки:
Изолированно;
В слогах;
В словах;
В предложениях;
В собственной речи.
При обследовании фонетики отмечается характер недостатков звукопроизношения:
Искажения звуков;
Замены звуков;
Пропуски звуков.
Изучение фонематических процессов:
Фонематическое восприятие;
Звуковой анализ.
Исследование особенностей дыхания;
Оценка голосовых характеристик;
Изучение просодической организации речевого потока.
Важно помнить! В ходе логопедического обследования детей с дизартрией логопед определяет структуру речевого дефекта, сопоставляет его с тяжестью поражения артикуляционной и общей моторики, а также уровнем психического развития ребенка.. Важно помнить! В ходе логопедического обследования детей с дизартрией логопед определяет структуру речевого дефекта, сопоставляет его с тяжестью поражения артикуляционной и общей моторики, а также уровнем психического развития ребенка.
Важно помнить! В ходе логопедического обследования детей с дизартрией логопед определяет структуру речевого дефекта, сопоставляет его с тяжестью поражения артикуляционной и общей моторики, а также уровнем психического развития ребенка.
Речевые и неречевые симптомы дизартрии
Речевые симптомы:
1) Нарушение голосообразования.
2) Нарушение звукопроизношения (практически всех групп звуков). В зависимости от степени поражения может страдать произношение всех или нескольких согласных. Может нарушаться и произношение гласных звуков (они произносятся неясно, искаженно, часто с носовым оттенком).
3) Страдает так называемая речевая просодика (совокупность ритмико-интонационных средств речи), включающая: тембр (глухой, хриплый, монотонный, сдавленный, тусклый; может быть гортанным, форсированным, напряженным, прерывистым и т.д.); силу голоса; темп; паузу; ритм; модуляцию (ребенок не может произвольно менять высоту тона); логическое ударение; речевое дыхание; интонацию; эмоциональную окраску; полетность голоса; дикцию и общую мелодику речи. Именно просодические компоненты определяют выразительность, разборчивость речи, ее эмоциональное воздействие в процессе общения.
4) Нарушение восприятия фонем (звуков) и их различения. Возникает вследствие нечеткой, смазанной речи, которая не дает возможности сформироваться правильному слуховому образу звука.
5) Нарушение грамматического строя речи и бедный словарный запас.
Неречевые симптомы.
Для дизартрии характерно наличие неречевых симптомов в разной степени осложняющих процесс овладения речью:
1. Парезы и параличи мышц туловища и конечностей, речевой мускулатуры. Из-за парезов ребенок сильно или полностью ограничен в передвижении, что приводит к нарушению зрительно-пространственного представления, так как пространство дети познают «мерой собственных шагов»; парезы речевых мышц мешают нормальному произнесению звуков.
2. Нарушение познавательной деятельности: из-за ограничений вызванными парезами и параличами рук ребенок не может в полной мере заниматься познанием окружающего миры, т.к. держа в руках предметы, поднося их ко рту, пытаясь «попробовать», ребенок получает понимание о поверхностях (гладкая, шероховатая), формах, размерах, температуре (холодный, теплый) и т.д.
Если ребенок не получит представления о различных характеристиках предметов (пространственных, фактурных и прочих), это вызовет сложности и в указании этих характеристик словами. Т.е. ребенок самостоятельно не сможет рассказать дальше или ближе от него находится предмет, какой предмет ниже, какой выше и т.п.
Так же к задержке развития познавательной деятельности ребенка приводят парезы глазодвигательных мышц. В случаях этого вида парезов нарушаются такие функции, как остановка взгляда на предмете, «изучение» его взглядом, «отслеживание» движущегося предмета, быстрый поиск предмета глазами. Это может перейти в специфические нарушения письма и чтения, к сложностям усвоения рисования, геометрии, географии, черчения и др предметов.
3. Эмоционально-волевые расстройства, в зависимости от участка и времени поражения головного мозга имеет разную степень выраженности и особенности проявления
4.Вторичные психические наслоения. Обычно связаны с переживаниями ребенка о его неполноценности.
Все эти симптомы оказывают дополнительное отрицательное влияние на состояние речи ребенка и ход и эффективность коррекционной работы с ним.
Виды и причины заболевания
Людей, подверженных паническим атакам, в мире достаточно много – до 5 % (большая часть из них – женщины от 20 до 30 лет).
Существует 3 вида панических атак:
- спонтанная – внезапная, появляется без каких-либо явных причин;
- ситуационная – возникает в ожидании определенной ситуации или непосредственно в ее ходе (перед экзаменом, в предчувствии конфликта или непосредственно в их ходе и т.д.);
- условно-ситуационная – толчком служит биологический или химический активатор (изменение гормонального фона, попадание в организм алкогольных напитков, наркотических средств, алкоголя.
Способствуют появлению панических атак следующие факторы:
- Генетическая предрасположенность, то есть, расстройство передалось с генами. В этом случае справиться с ним будет очень тяжело и потребуется большой срок.
- Наличие фобий, то есть страха чего-либо.
- Плохое однообразное питание, в организме недостает витамина В.
- Значительное событие (свадьба, рождение ребенка, смерть близкого человека и т.п.)
- Определенные заболевания, воспалительные процессы, гипогликемия (низкий уровень сахара в крови), гипертиреоз (активизация функций щитовидной железы), посттравматический синдром.
- Неуверенность в себе, личностные проблемы, неудачи в жизни.
- Наличие вредных привычек.
- Неправильный образ жизни.
- Внутренний конфликт.
- Депрессия.
- Прием сильных антибиотиков с множественными побочными эффектами или вызывающих привыкание.
- Абстинентный синдром – отказ от алкоголя. Такая «ломка» часто приводит к нервным срывам и излишней тревожности.
- Синдром гипервентиляции от привычки дышать полной грудью – это нарушает баланс углерода и кислорода, что приводит к последствиям, о которых говорилось выше.
- Прием стимулирующих или наркотических средств, кофеина, антидепрессантов или лекарств, одновременное употребление которых нежелателен.
- Серьезные сердечно-сосудистые заболевания, при которых возможен летальный исход. Человек это осознает и при малейшем ухудшении состояния начинает паниковать.
- Последствия очень высоких физических или спортивных нагрузок.
- Гормональные изменения в женском организме – беременность, перед месячными, климакс.
Как диагностировать и лечить расстройство
Диагностика расстройства является прерогативой неврологии и логопедии. Особую роль в постановке диагнозе играют инструментальные методы исследования: ЭЭГ, электронейрография, электромиография, МРТ, транскраниальная магнитная стимуляция.
Логопед, в свою очередь, обязательно осматривает состояние органов речедвигательного аппарата, лицевой, мимической мускулатуры. Специалист оценивает характер речи: насколько она понятна для восприятия, правильность произношения отдельных звуков, ее темп, ритм, интонацию, громкость, синхронность работы артикуляционного аппарата, грамматическую сторону.
Письменную речь оценивают, предлагая пациенту переписать какой-либо текст или написать его под диктовку.
Лечение расстройства должно начинаться с купирования основного заболевания. Но нельзя оставлять без внимания и речевые нарушения.
Коррекцию дизартрии желательно начинать как можно быстрее. Ощущая свои разговорные особенности, пациент будет стараться ограничивать общение в обществе. Это приведет к усугублению речевого дефекта. К примеру, из первой стадии оно перерастет во вторую. Изоляция также способна вызвать затруднения понимания нормальной речи.
Поэтому, помимо терапии основного заболевания, проводится коррекция речевых дефектов. Для этого применяют методы физиотерапии:
- различные виды массажа, в том числе Шиацу – воздействие на рефлексогенные точки пальцевым методом;
- иглоукалывание;
- лечебная физкультура, в том числе с применением специальных тренажеров;
- лечебные ванны.
Допускается назначение психоневрологом психотропных препаратов как вспомогательных средств для нормализации психоэмоционального фона.
Логопедическое лечение заключается в использовании:
- логопедического массажа – проработка лицевых мышц. Он позволяет улучшить кровообращение, восстановить нормальный мышечный тонус. Используется для налаживания речевой моторики;
- упражнений для постановки голоса – регулируется работа голосовых связок, громкость и тембр голоса;
- пальчиковой гимнастики – разработка мелкой моторики рук, которая взаимосвязана с речевой функцией;
- обучение постановки органов артикуляции для правильного произношения;
- просодических упражнений – работа над интонацией, силой, высотой, темпом голоса. Помогает устранить его монотонность;
- дыхательной гимнастики. Ее упражнения налаживают правильный ритм дыхания во время речевой активности.
Среди психотерапевтических методик применяется:
- арттерапия;
- смехотерапия;
- глино- и воскотерапия;
- ароматерапия;
- музыкотерапия;
- хромотерапия или цветотерапия.
Комплексное применение всех методов лечения позволяет скорректировать нарушения речи. В отдельных случаях дизартрию удается искоренить полностью, в других – добиться стойких положительных изменений.
Немаловажным является обучение больных существованию в обществе с их проблемой. Людей с дизартрией обучают установлению зрительного контакта с собеседником, употреблению бессловесных способов выражения – жестов, картинок и т.д., умению распознать, что собеседник понял его.
Виды
В соответствии с общепринятой классификацией, установленной логопедами, выделяют 4 степени тяжести дизартрии по принципу понятности речи для окружающих:
1 степень (или стертая дизартрия) – дефекты звукопроизношения очевидны только логопеду при специальном обследовании;
2 степень дизартрии – нарушения в речи заметны всем окружающим, но в целом речь понятна;
3 степень дизартрии – понять речь пациента может только близкий человек и с трудностями посторонние люди;
4 степень дизартрии – речь отсутствует в принципе или непонятна никому (анартрия).
Клиническая классификация дизартрии
Классификация дизартрии строится на основании локализации поражения головного мозга. Так, выделяют следующие виды патологий:
1. Бульбарная форма дизартрии
Данная форма патологии развивается при опухолях или воспалении продолговатого мозга (от лат. bulbus – луковица – форма, свойственная продолговатому мозгу). Разрушению подвергаются черепно-мозговые двигательные нервы. В результате у ребенка наблюдается расстройство глотательной и жевательной функции. Артикуляция невнятная и упрощенная, звонкие звуки не воспроизводятся. Интонация голоса слабая, назальная, как будто у малыша постоянно заложен нос. Лицо амимично, не выражает никаких эмоций.
2. Псевдобульбарная форма дизартрии
Выступает наиболее часто встречаемой разновидностью заболевания. Причиной ее развития являются родовые травмы, интоксикация, энцефалит, а также перенесенные в раннем детстве органические поражения мозга. В результате поражаются проводящие пути от коры головного мозга к языкоглоточному, подъязычному и блуждающему нерву. Клиническая картина схожа с проявлениями патологии при бульбарной форме дизартрии: малыш плохо глотает, постоянно давится, изо рта может течь слюна, нарушена речевая и общая моторика. Однако этот тип речевого расстройства легче поддается коррекции и малыш при соответствующем лечении может полноценно овладеть звукопроизносительной стороной речи.
В свою очередь, псевдобульбарный тип дизартрии делится на три степени: легкую, среднюю и тяжелую.
3. Корковая форма дизартрии
Эта разновидность наиболее сложная для распознавания. Ее часто путают с дислалией. При данной форме патологии ребенок испытывает трудности с произношением сложных по звукам и слогам слов. Дети могут произносить отдельные звуки, но при ускорении говорения они путаются. В речи образуются паузы, напоминающие по природе заикание. Коррекция помогает поставить дефектные звуки, но автоматизировать полноценную речь удается с трудом.
4. Подкорковая форма дизартрии
Для этой формы заболевания характерны гиперкинезы, или непроизвольные движения мимических и артикуляционных мышц. Гиперкинезы проявляются как в состоянии покоя, так и при попытках речи. В ряде случаев у больных даже могут вырываться гортанные крики. Ребенок может спокойно начать говорить, а в середине фразы запнуться, так как возникает артикуляционный спазм. Предложения произносятся либо очень быстро, либо монотонно и медленно с большими паузами. Иногда у детей с подкорковой дизартрией наблюдается снижение остроты слуха.
5. Мозжечковая форма дизартрии
Виды патологии речи
Дизартрия может развиваться в нескольких формах, которые отличаются друг от друга по типу и характеру течения заболевания. Среди них выделяют следующие:
1. Бульбарная. Данный вид характеризуется изменениями в области продолговатого мозга, который внешним видом напоминает луковицу. Отсюда и произошло название формы патологии, взятое из латыни(«бульбус» – означает «луковица»).
Характерными нарушениями при бульбарной дизартрии являются:
- полный (частичный) паралич – утрата способности выполнять движения;
- парез – снижение мышечного тонуса, сопровождающееся ограничением объема двигательных функций мышечных тканей гортани, глотки, языка.
Атрофические процессы мышц глотки и языка приводят к возникновению искажений во время произношения звуков, речь становится неразборчивой, нечеткой, замедленной. При этом затрудняется жевание пищи, наблюдается нарушение тональности голоса, который сопровождается выраженным назальным (носовым) оттенком.
2. Подкорковая. Данный вид речевой патологии возникает в результате травмирования подкорковых узлов мозга. Она проявляется из-за нарушения тонуса в области соответствующих мышц гортани и возникновения рефлекторных, не контролируемых человеком движений в области мимических мышц.
Больной, находящийся в состоянии эмоционального покоя, способен достаточно отчетливо произносить отдельные слова или небольшие предложения. При выходе из зоны комфорта он часто не в состоянии издать даже один звук. При этом наблюдается существенное нарушение громкости голоса, его тембра и интонации. Все вышеперечисленные факторы оказывают негативное влияние на коммуникативные функции человека.
3. Мозжечковая. Данная форма возникает вследствие поражения области мозжечка, что приводит к нарушению его связи с другими структурами мозга. Как отдельный вид эта речевая патология встречается достаточно редко. Проявления – скандированная, рубленая речь, сопровождающаяся толчкообразными выкриками отдельных слов или словосочетаний. При этом заметно проявляется нарушение расстановки в предложении ударений, возможно появление гнусавости. Как правило, фразу больной заканчивает негромким голосом с унылой интонацией.
4. Корковой форме дизартрии свойственны нарушения в области произвольной моторики артикуляционного аппарата. В то же время возникают сложности с выделением и распознанием отдельных звуков. Больному трудно переключаться с одного звука на другой, что искажает общий речевой поток. При ускорении речи у человека возникают запинки, которые напоминают заикание. Особенные затруднения возникают при сочетании согласных.
Характерной особенностью корковой дизартрии выступает отсутствие у таких людей развития лексико-грамматических проблем, связанных с нарушениями речи. Посредством коррекции дефекты отдельных звуков исправляются легко, но при разговоре автоматизируются с трудом.
4. Псевдобульбарный вид. Это наиболее «популярная» форма дизартрии, которая во многом похожа на бульбарную. Причиной ее возникновения является органическое поражение головного мозга, которое больной перенес во время внутриутробного развития, родов или раннего детства.
Для нее характерна возникающая в общей и речевой моторике, артикуляционной мускулатуре дисфункция, которая проявляется через утрату языкоглоточного тонуса. Ребенок при этом плохо глотает, часто поперхивается, чрезмерно «слюнявится»
Важно, что при данной форме нарушения речи возможности коррекции максимально благоприятные.
Особенности псевдобульбарной модели дизартрии
В зависимости от того, насколько речь больного человека с псевдобульбарной формой расстройства понятна для окружающих, логопеды классифицируют ее на такие группы:
- стертая. Эта степень расстройства незаметна для окружающих, максимально поддается коррекции. Выявить дефекты в звукопроизношении может исключительно логопед после проведения специального обследования;
- средняя степень. Дефекты речи заметны для окружающих, однако речь сохраняет общую целостность и разборчивость;
- тяжелая степень. Речь пациента понятна только для близкого окружения, посторонние люди вникают в ее суть частично;
- анартрия – самая тяжелая степень патологии, при которой речь больного непонятна самым близким людям, или отсутствует вообще.
АКУСТИКО–МНЕСТИЧЕСКАЯ АФАЗИЯ
Акустико-мнестическая
афазия возникает при поражении средних и задних отделов височной области. Считается, что в ее основе
лежит снижение слухоречевой памяти, которое вызвано повышенной заторможенностью
слуховых следов. Для акустико-мнестической афазии характерна диссоциация между,
относительно сохранной, способностью повторить отдельные слова и нарушением
возможности повторения трех-четырех, не связанных по смыслу, слов (например:
рука-дом-небо и т.д.)
При
акустико-мнестической афазии нарушение речевой памяти является основным
дефектом, т.к. оказываются сохраненными фонематический слух, артикуляторная
сторона речи. Повышенная речевая активность компенсирует трудности
коммуникации. Слухоречевую память этих больных
отличает большая инертность.
Нарушение
объема удержания речевой информации, ее заторможенность приводит к трудностям
понимания при этой форме афазии длинных,
многосложных высказываний, состоящих из пяти-семи слов. Пациенты с трудом
ориентируется в беседе с двумя-тремя собеседниками, «отключается» в сложной
речевой ситуации, не может посещать доклады, лекции, утомляется при восприятии
музыки и радиопередач. Этот факт должен учитываться при назначении таких
методов лечения, как «арт-терапия» и т.п.
При оптической
афазии, вторым вариантом акустико-мнестической афазии, — возникают трудности
удержания на слух, смысловой стороны речи, заключаются в ослаблении и обеднении
зрительных представлений о предмете, в соотношении воспринятого на слух с его
зрительным представлением. Зрительное представление о предмете становится
неполным, не дорисовываются те элементы предметов, которые, с одной стороны,
специфичны именно для них, а с другой – связаны с многозначностью слова
(например, слова носик, гребешок, ручка).
Больные
понимают значение отдельных слов. У них нет артикуляторных трудностей, они не
только многоречивы, но и гиперактивны. Однако при всем этом они лишь
фрагментарно понимают речь в связи с сужением слухоречевой памяти до 1-2 из 3
слов, воспринятых на слух. Речь обильна, мало информативна, изобилует
вербальными парафазиями, но интонационно окрашена.
В письменной
речи при акустико-мнестической афазии больше выступают явления экспрессивного
аграмматизма, т.е. смещение предлогов, а также флексий глаголов,
существительных и местоимений, главным образом, в роде и числе. Номинативная
сторона письменной речи оказывается более сохранной. При записи текста под
диктовку больные испытывают значительные трудности удержания в слухоречевой
памяти даже фразы. Состоящей из трех слов, при этом они обращаются с просьбой
повторить каждый фрагмент фразы.
При
акустико-мнестической афазии сложно воспринимается печатный текст, при чтении.
Это связано с нарушением сохранности слухоречевой памяти.
Диагностика мозжечковой дизартрии
Заболевание требует комплексной диагностики маленького пациента. В ней принимают участие педиатр, невролог и логопед. В некоторых случаях малыша направляют к нейрохирургу, травматологу, онкологу, генетику.
Педиатр собирает анамнез, оценивает общее состояние здоровья малыша и направляет его к узким специалистам.
Невролог оценивает неврологический статус, направляет малыша на аппаратную диагностику — электронейрографию, МРТ головного мозга, электроэнцефалографию, электромиографию. В некоторых случаях проводят ИФА и ПЦР-диагностику, если к мозжечковой дизартрии привела инфекция.
На основании полученных данных невролог ставит диагноз, выявляет причину заболевания и назначает схему лечения.
Во-первых, назначают медикаментозную терапию нейропротекторными препаратами. В зависимости от фактора-провокатора болезни, могут назначить и другие лекарства. Цель медикаментозного лечения — устранить первичную причину болезни и ее последствия.
Во-вторых, физиопроцедуры. К ним относятся иглоукалывание, массаж, лечебные ванны, ЛФК, акупрессура, механотерапия, гирудотерапия.
Эффективны и альтернативные методы: арт-терапия, дельфинотерапия, психологическое консультирование.
Логопедическая работа при речевых нарушениях
Логопед оценивает строение органов речи, артикуляционную мускулатуру и дыхание, подвижность губ, гортани и языка, диагностирует устную речь (ее темп, четкость, артикуляцию) и письменную (разборчивость). На основании полученных данных разрабатывает план логопедической работы. Она ведется в нескольких направлениях.
Первое — артикуляционная и дыхательная гимнастика, логопедический массаж для плавности речи. Малыша нужно научить управлять своим голосом и дыханием, понимать, откуда берутся и как произносятся звуки.
Второе — ортофонические упражнения для овладения навыком правильного произношения звуков. Для этого сначала учат правильно выговаривать изолированные звуки, потом — в словах и предложениях.
Третье — работа над выразительностью речи. К этому этапу приступают после ее восстановления. Малыша учат расставлять акценты в речи (ударения), говорить четко, выбирать оптимальный темп повествования.
Логопед может дать комплекс упражнений, по которым родители будут дополнительно заниматься с малышом и дома.
Медикаментозная терапия
Определенные лекарственные средства помогают снизить ряд симптомов панической атаки. Если у пациента в головном мозге нарушен обмен нейромедиаторов, баланс процессов возбуждения и торможения, тогда их назначают намного больше, чем в более легких случаях.
На первом этапе медикаменты снимают приступ, а далее восстанавливают работу разных систем мозга. Они способны вообще устранять панические состояние, либо ослаблять их.
Транквилизаторы назначают в самом начале лечения и ненадолго, так как они вызывают зависимость
Эти средства гасят остроту приступа, стабилизируют вегетативную систему, нормализуют сон.
Антидепрессанты требуют осторожности – нужно внимательно относиться к их противопоказаниям, поэтому подбор строго индивидуален. Интересно, что аналогичные средства разных производителей могут оказывать на больного разный эффект.
Нейролептики используются крайне редко – только если паническое расстройство невозможно вылечить с помощью других лекарств, а также при наличии расстройства личности или нарушений обменных процессов в мозге
Кроме того, подобрать их очень сложно.
Нейрометаболические препараты весьма активны, поэтому их применяют строго курсами, а вводят в присутствии врача. Они позволяют уменьшить дозы других психотропных средств.
Необходимо еще раз заострить внимание на том, что все вышеозначенные медикаменты назначаются персонально. Врач должен особо внимательно присматриваться к их влиянию на пациента, особенно в первые дни, контролировать прием, отменять и переназначать в случае неблагоприятных явлений









