Дополнительные трабекулы в полости левого желудочка
Содержание:
- Симптомы
- Правый желудочек
- Список литературы
- Дистрофия миокарда левого желудочка
- Приобретенный порок сердца (ППС)
- Дисгормональная дистрофия миокарда
- Лечение
- Лечение
- Можно ли поставить диагноз ВПС у плода?
- Аортальная недостаточность
- Диагностика аортального стеноза
- Виды
- ложная хорда в сердце что это такое
Симптомы
Дополнительная хорда левого желудочка в большинстве случаев не несет никакой функциональной нагрузки на сердце и не мешает его нормальной работе. Долгие годы эта малая аномалия может не обнаруживаться, т. к. не сопровождается особенными симптомами. Педиатр может выслушивать у новорожденного систолический шум в сердце, который определяется между третьим и четвертым ребром слева от грудины и никак не отражается на работе сердца.
Во время интенсивного развития, когда стремительный рост опорно-двигательного аппарата существенно опережает скорость роста внутренних органов, нагрузка на сердце возрастает, и дополнительная хорда может впервые дать о себе знать. У ребенка могут появляться такие симптомы:
- головокружения;
- быстрая или ничем не мотивированная утомляемость;
- психоэмоциональная лабильность;
- учащенное сердцебиение;
- боли в области сердца;
- нарушения сердечного ритма.
Такие же клинические проявления могут наблюдаться при множественных аномальных хордах левого желудочка. Чаще такие симптомы появляются в подростковом возрасте. В дальнейшем они могут полностью исчезать самостоятельно, но иногда остаются и во взрослом возрасте.
При появлении симптомов ребенку обязательно назначается ЭХО-КГ, ЭКГ и суточный мониторинг по Холтеру. Эти исследования позволят врачу определить наличие или отсутствие гемодинамических нарушений. Если дополнительная хорда «гемодинамически незначимая», то аномалия считается безопасной, и ребенку требуется только диспансерное наблюдение у кардиолога. При «гемодинамически значимом» диагнозе пациенту рекомендуется наблюдение, соблюдение некоторых ограничений и, при необходимости, лечение.
Правый желудочек
Функциональная анатомия правого желудочка
Объем правого желудочка у новорожденных составляет 8,5-11 см3,
у детей первого года жизни — 13-20 см3, в 7-9 лет — 28-40 см3,
к 18 годам достигает 150-225 см3. У новорожденных и детей до
1 года длина правого желудочка составляет 4,3-6,2 см, ширина 2,1-3,2
см, у 7-12 летних детей длина желудочка увеличивается до 5-7,2 см,
ширина — до 2-3,5 см. К 18 годам длина правого желудочка достигает
7,3-9,2 см, ширина — 3-5 см. Толщина свободной стенки правого желудочка
у детей до 1 года равна 0,1-0,16 см, к 6 годам она возрастает до 0,2
см, а к 12 годам достигает 0,32 см. Полость правого желудочка имеет
выраженную трабекулярность, при этом основания сосочковых мышц располагаются
в толще трабекул.
Одномерная эхокардиография правого желудочка
Приточный отдел правого желудочка изучают в I стандартной позиции,
отточный в IV позиции. Поперечный размер правого желудочка по данным
эхометрии не соответствует анатомическому поскольку ультразвуковой
луч пересекает полость желудочка в зоне соответствующей 1/3 максимального
поперечного диаметра сферы. Толщина свободной стенки правого желудочка
в одномерном и двухмерном изображении обычно больше, чем анатомическая
из-за выраженной трабекулярности полости. Нормальные значения полости
правого желудочка и толщины его свободной стенки представлены в таблицах
5, 8, 15.
Семиотика правого желудочка
Дилатация правого желудочка
- Идиопатическая дилатация легочной артерии.
- Врожденное отсутствие клапана легочной артерии.
- Частичное отсутствие перикарда.
- Дефект межпредсердной перегородки (первичный, вторичный).
- Аномальный дренаж легочных вен (частичный, тотальный).
- Аномалия Эбштейна (имеется в виду увеличение атриализированной
порции желудочка). - Недостаточность трикуспидального клапана.
- Недостаточность клапана легочной артерии.
- Фистула правой коронарной артерии в правый желудочек.
- Врожденное отсутствие клапана легочной артерии.
- Опухоль правого желудочка.
- Синдром гипоплазии левого желудочка.
- Транспозиция магистральных сосудов.
- Легочная гипертензия (первичная, вторичная).
- Миокардит.
- Застойная сердечная недостаточность.
- Рестриктивная кардиомиопатия.
- Изменение позиции сердца (ротация правого желудочка
кпереди).
Уменьшение полости правого желудочка
- Атрезия трикуспидального клапана.
- Тампонада перикарда.
- Атрезия легочной артерии с интактной межжелудочковой
перегородкой. - Концентрическая гипертрофия правого желудочка.
- Аневризма межжелудочковой перегородки.
- Сдавление правого желудочка объемным образованием
средостения. - Изменение позиции сердца (ротация правого желудочка
кзади).
Гипертрофия свободной стенки правого желудочка
(увеличение толщины стенки более 3 — 5 мм)
- Стеноз легочной артерии (инфундибулярный, клапанный,
надклапанный, стеноз левой или правой ветви легочной артерии). - Легочная гипертензия (первичная, вторичная).
- Рестриктивная кардиомиопатия.
- Опухоль правого желудочка.
- Тетрада Фалло.
- Транспозиция магистральных сосудов.
- У новорожденных, рожденных от матерей,страдающих
диабетом. - Гипертрофическая кардиомиопатия с обструкцией выходного
тракта правого желудочка.
Дополнительные эхосигналы в полости правого желудочка
- Аномальные мышечные пучки.
- Опухоли правого желудочка (чаще рабдомиомы).
- Разрыв аневризмы синуса Вальсальвы в полость правого
желудочка. - Аневризма межжелудочковой перегородки.
- Тромб в правом желудочке.
Двухмерная эхокардиография правого желудочка
Правый желудочек визуализируют во взаимно перпендикулярных осях сканирования:
приточную порцию — в проекции 4-х камер с верхушки и поперечном парастернальном
сечении; отточную — в парастернальной проекции выходного тракта
правого желудочка и поперечном сечении на уровне магистральных сосудов.
Объемная перегрузка правого желудочка
- Дилатация правого желудочка.
- Парадоксальное движение межжелудочковой перегородки
(см) (при наличии легочной гипертензии может не определяться). - Увеличение экскурсии передней створки трикуспидального
клапана. - Систолическое трепетание трикуспидального клапана.
- Уменьшение амплитуды и скорости открытия передней
створки митрального клапана.
Гипертрофия правого желудочка
- Увеличение толщины свободной стенки правого желудочка
более 5 мм. - Гипертрофия (правосторонняя) межжелудочковой перегородки.
- Повышенная трабекулярность полости правого желудочка.
Список литературы
-
Сумароков А. В., Моисеев В. С. Клиническая кардиология. Руководство для врачей. Издание второе, исправленное и дополненное. — М.: Медицина, 1996.
-
Бураковский В. И., Бокерия Л. А. Сердечно-сосудистая хирургия. — М.: Медицина, 1989.
-
Шевченко Н. М. Рациональная кардиология. — М.: Стар Ко, 1997.
-
Сторожаков Г. И., Гендлин Г. Е., Миллер О. А. Болезни клапанов сердца. —М.: Практика, 2012.
-
Сумароков А. В., Моисеев В. С., Михайлов А. А., Касымов И. Ю. Распознавание болезней сердца (трудности частного и дифференциального диагноза). — Т.: Медицина, 1978.
-
В. Дж. Мандела. Аритмии сердца. Механизмы, диагностика, лечение. — М.: Медицина, 1996.
-
Виноградов А. В. Дифференциальный диагноз внутренних болезней. —М.: Медицина, 1987.
-
Маколкин В. И., Овчаренко С. И. Внутренние болезни: Руководство к практическим занятиям. — М.:,1987.
-
Насонов Е. Л. Ревматология. — М.: ГЭОТАР-Медиа, 2010.
-
Дупляков Д. В., Медведева Е. А. Сердечно-сосудистые заболевания в амбулаторной практике. — М.: ГЭОТАР-Медиа, 2019.
-
Бокарев И. Н., Попова Л. В. Венозный тромбоэмболизм и тромбоэмболия лёгочной артерии. — Медицинское информационное агентство, 2013.
-
Клеменов А. В. Первичный пролапс митрального клапана. — Изд.: НГМА, 2002.
-
Поляков В. П., Мовшович Б. Л., Савельева Г. Г. Кардиологическая практика. — Изд.: Самарский Дом печати, 1993.
-
Мартынов А. И., Нечаева Г. И., Акатова Е. В., Вершинина М. В. и др. Национальные рекомендации Российского научного медицинского общества терапевтов по диагностике, лечению и реабилитации пациентов с дисплазиями соединительной ткани // Медицинский вестник Северного Кавказа. — 2016. — Т. 11, № 1. — С. 2-76.
-
Митральная регургитация. Клинические рекомендации // Министерство здравоохранения Российской Федерации, 2016.
-
Yigal Abramowitz, Hasan Jilaihawi, Tarun Chakravarty, Michael J Mack, Raj R Makkar // Mitral Annulus Calcification // J Am Coll Cardiol, 2015; 66 (17): 1934-1941.ссылка
Дистрофия миокарда левого желудочка
Поражение левого желудочка не является самостоятельной патологией, а представляет собой проявление или следствие какого-либо заболевания.
Дистрофия миокарда левого желудочка характеризуется уменьшением толщины мышечного слоя, что обуславливает появление некоторых клинических симптомов. К ним относится слабость, чувство разбитости, нарушения ритма сердца, что ощущается в виде перебоев, а также болевой синдром различной интенсивности.
Кроме того человека может беспокоить одышка при прогулке или выраженных физических нагрузках, что снижает работоспособность и увеличивает утомляемость.
В процессе дальнейшей прогрессии дистрофии возможно появление отечность голеней и стоп, учащение приступов сердцебиения и падения артериального давления.
При лабораторном исследовании в крови может обнаружиться недостаточный уровень гемоглобина, что способствует развитию анемии.
Дистрофия миокарда левого желудочка способствует дисфункции других органов и систем. Без своевременного эффективного лечения патологическое состояние в скором будущем может привести к сердечной недостаточности, что существенно ухудшает общее состояние человека.
В результате сильного физического перенапряжения в миокарде можно наблюдать кровоизлияния, некротические процессы и токсическое поражение кардиомиоцитов. Клинически это может проявляться уменьшение частоты сердечных сокращений и понижением давления.
Дистрофия миокарда при недостаточном питании может провоцировать атрофию волокон мышц, что является следствие патологического обмена веществ. В крови обнаруживаются азотистые основания, желчные кислоты и аммоний.
Проявления ацидоза можно наблюдать при сочетании данной патологии с сахарным диабетом. Что касается гипертиреоза, то он способствует ослаблению и уменьшению толщины мышечного слоя. Параллельно этому повышается давление и сердечный выброс.
Из осложнений необходимо выделить мерцательную аритмию, шум в течение систолы и появление дилатации полостей сердца. В дальнейшем патологический процесс прогрессирует, и добавляется недостаточность кровообращения.
Приобретенный порок сердца (ППС)
Заболевание, в основе которого лежат морфологические (изменения в строении) или функциональные нарушения клапанного аппарата (створок клапанов, фиброзного кольца, хорд, папиллярных мышц). Развиваются ППС в результате острых или хронических болезней либо травм, нарушающих функцию клапанов и вызывающих изменения внутрисердечной гемодинамики.
В нормальном состоянии сердечные клапаны обеспечивают ток крови в одном направлении: в должные моменты они закрываются и открываются, пропуская кровь или ставя ей заслон. При образовании порока случается органическое поражение клапанного аппарата различного генеза (происхождения). Поражение клапанов сердца проявляется в их неспособности к полному раскрытию (приводит к сужению соответствующего отверстия) либо в неполном смыкании (вызывает их недостаточность).
Стеноз (сужение) клапанных отверстий сопровождается уменьшением площади выходного отверстия, что приводит к затруднению опорожнения полости сердца и увеличению давления между его отделами.
Недостаточность клапанов характеризуется регургитацией, то есть обратным потоком крови за счет неполного смыкания створок по причине их укорачивания, сморщивания, перфорации либо расширения фиброзного клапанного кольца.
Дисгормональная дистрофия миокарда
Поражение мышцы сердца в результате дисбаланса гормонов наблюдается при дисфункции щитовидной железы или вследствие вторичного гормонального нарушения.
Дисгормональная дистрофия миокарда чаще встречается после 45-55 лет. У мужчин патология связана с нарушением секреции тестостерона, а у женщин – эстрогенов в периоде менопаузы или при гинекологических болезнях.
Гормоны оказывают воздействие на обмен белками и электролитами в клетках мышцы сердца. С их помощью повышается содержание меди, железа, глюкозы в кровеносном русле. Эстрогены активируют процесс синтеза жирных кислот и способствуют откладыванию энергетических запасов для кардиомиоцитов.
В виду того, что данная патология может возникать и прогрессировать довольно быстро, женщинам в период климакса рекомендуется регулярно проводить исследование работы сердца для раннего выявления патологического процесса.
Что касается щитовидной железы, то ее функция может быть сниженной или повышенной, что влияет на обменные процессы в мышечном слое и развитие дистрофических процессов.
Лечение данного вида патологии заключается в устранении причины ее развития, а именно нормализации уровня гормона и восстановления нормального функционирования эндокринных органов.
С помощью лекарственных средств человек может избавиться от таких клинических проявлений, как болевой синдром в области сердца колющего характера с распространением в левую руку, нарушение работы сердца (учащение, замедление сердцебиения и аритмии), а также изменения в психоэмоциональном состоянии.
Кроме того у человека может наблюдаться раздражительность, повышенная нервозность, головокружение, нарушение сна и уменьшение веса. Чаще всего данные симптомы присущи тиреотоксикозу.
Поражение миокарда вследствие недостаточной функции щитовидной железы может проявляться ноющими болевыми ощущениями в сердце с распространением в левую руку, глухими тонами, отечностью и снижением давления.
Лечение
Дополнительная хорда в левом желудочке корректируется только при наличии отрицательного влияния на работу сердца. Самым радикальным способом считается хирургическое вмешательство. Для его проведения должны быть веские основания.
Лечение хорды в полости левого желудочка назначают в том случае, если патологическое образование беспокоит человека неприятными симптомами. В обратном случае необходимо периодически посещать кардиолога и проводить контрольные исследования при помощи УЗИ и ЭКГ, хотя бы однажды в год.
Какого-то специфического лечения не существует.
1. Если ребенок предъявляет жалобы, то лечение симптоматическое. Препараты магния; ноотропы; препараты для улучшения кровообращения, которые уменьшают потребность миокарда в кислороде и нормализуют обменные процессы в сердечных клетках.
3. Питание должно заключаться в насыщении диеты продуктами, богатыми калием, магнием, кальцием:
- курага;
- кисломолочные продукты;
- печеный картофель;
- сыры;
- изюм, сухофрукты;
- бананы;
- орехи.
4. Необходимо исключить длительный контакт с компьютерами, телефонами.
5. Важен здоровый сон ребенка по 8 часов ночью.
Такой ребенок должен ежегодно проходить эхокардиоскопию, ЭКГ и посещать детского кардиолога.
Если человек отлично себя чувствует, даже несмотря на наличие патологии сердца, достаточно регулярно наблюдаться у врача-кардиолога. Если человек страдает от проявлений заболевания, об этом уведомляют врача.
В таком случае пациенту будет назначено комплексное лечение. Обычно это прием витаминов и микроэлементов, улучшающих функционирование органа (витамин В1, витамин В2, витамин РР, калий, магний).
Людям с такой патологией сердца нужно часто гулять на свежем воздухе и закаливаться
Также уделяют внимание питанию, режиму труда и отдыха. Если человек желает заниматься конкретным видом спорта, нужно предварительно проконсультироваться с кардиологом. Хорда в сердце обычно не влияет на качество жизни человека
Хорда в сердце обычно не влияет на качество жизни человека.
Как уже говорилось, чаще всего все неудобства, связанные с наличием ложной хорды в желудочке, проходят с возрастом и не требуют специфического лечения. Можно отметить только общие рекомендации по восстановлению и поддержанию здоровья. К ним относятся:
- Сбалансированное питание с достаточным количеством всех необходимых микро- и макроэлементов, а также витаминов.
- Рациональное совмещение труда и отдыха.
- Лечебная гимнастика, вечерние прогулки на свежем воздухе перед сном.
- Соблюдение режима дня.
- Медикаментозная терапия (по назначению врача-кардиолога).
Помните, что дать полный список рекомендаций по лечению сможет только опытный специалист, исходя из состояния здоровья вашего ребенка. Не занимайтесь самолечением!
kardioportal.ru
Для большинства пациентов с ЛХЛЖ, наличие лишней хорды в течение жизни мало сказывается на состоянии здоровья. Чтобы обезопасить ребенка от появления возможных патологических проявлений с возрастом, нужно некоторое время наблюдаться у кардиолога, физические нагрузки снизить, а рацион питания – витаминизировать.
Множественные образования в левожелудочковой полости могут приводить к сердечным расстройствам различного характера. Каждый конкретный случай рассматривается отдельно, и только потом подбирается адекватная терапия.
Из общего назначения отметим:
- лечебная физкультура;
- диетическое питание, обогащенное витаминами;
- медикаментозная терапия;
- соблюдение дневного режима;
- рациональное замещение труда и отдыха;
- пребывание на свежем воздухе.
Заметим, что от расстройства не существует народных методов, так что не стоит заниматься самолечением. Довериться квалифицированному специалисту – вот единственно правильно решение.
cardio-life.ru
Зачастую при обнаруженной дополнительной хорде лечение не назначается, однако, при тяжелых случаях патологий с проявлениями в виде дискомфорта и боли в области сердца могут быть назначены доктором следующие препараты:
- витаминизированные комплексы, обогащенные витаминами группы В;
- препараты с содержанием магния и калия;
- антиоксиданты;
- ноотропные средства.
Следует помнить о том, что лекарственные средства назначаются только специалистом после проведения диагностических мероприятий.
Лечение
Лечение хорды в полости левого желудочка назначают в том случае, если патологическое образование беспокоит человека неприятными симптомами. В обратном случае необходимо периодически посещать кардиолога и проводить контрольные исследования при помощи УЗИ и ЭКГ, хотя бы однажды в год.
Аномальная хорда левого желудочка — это не редкость, и многих интересует, что это такое. Но еще больший интерес вызывают способы воздействия и их целесообразность.
Начнем с того, что обнаружить патологию удается с помощью ультразвукового исследования, электрокардиограмма в данном случае бессильна. Предполагается, что заподозрить ее можно после аускультации, но этот метод весьма сомнительный.
Если в определенный момент в левом желудочке была обнаружена аномально прикрепленная волокнистая ткань, то обязательно требуется наблюдение кардиолога. Дело в том, что она способна менять свою направленность. Как правило, специальной терапии не требуется, и уж тем более, полостной операции.
Внимание! Многие родители думают, что если у их ребенка обнаружены подобные изменения в строении сердца, то его нужно оградить от окружающей среды. Но на самом деле это не означает, что он нетрудоспособен, и отстранять его от полноценной жизни не нужно
В условиях аномально расположенной хорды следует организовать сбалансированное питание, а также придерживаться нормального режима дня. Что касается рациона, то желательно, чтобы в нем присутствовали продукты, обогащенные такими элементами, как:
- калий;
- магний;
- кальций.
К профилактике болезненного состояния относится в первую очередь ведение здорового образа жизни. Особенно это касается представительниц женского пола, желающих выносить здорового ребенка
На протяжении всей беременности важно контролировать состояние своего организма, и самое главное:
- не курить;
- не употреблять алкогольные напитки;
- не нервничать.
Что касается детей, у которых уже обнаружена ЛХЛЖ, есть определенные виды спортивных занятий, которые им противопоказаны, но танцевать, прыгать на скакалке или крутить спортивный обруч им можно. Взрослым с таким диагнозом нельзя прыгать с парашютом, заниматься дайвингом.
Дополнительную хорду в полости сердца невозможно вылечить лекарственными средствами. Только наличие у пациента с такой патологией нарушений кровотока, обусловленного хордой, изменений ритма и других отклонений требуют медикаментозного лечения.
Из лекарственных препаратов применяют:
- витамины группы В, РР – для улучшения питания миокарда;
- препараты магния и калия – для нормализации проводимости нервных импульсов;
- L-карнитин – курсами, для усиления метаболических процессов в сердечной мышце;
- ноотропные средства – при нестабильном артериальном давлении, вегето-сосудистой дистонии.
При нарушениях ритма проводят антиаритмическое лечение.
Стационарное лечение показано при развитии осложнений.
Наличие аномальной хорды не требует оперативного вмешательства. Все, что необходимо делать, – это стараться избегать нервных перегрузок (так как они могут ухудшить работу сердца и вызвать деформации хорд) и придерживаться правильного питания. Также не рекомендуется чрезмерно заниматься спортивными упражнениями.
Можно ли поставить диагноз ВПС у плода?
Возможность выявить у плода врожденный порок сердца существует, хотя ее нельзя назвать абсолютно информативной. Это зависит от многих причин, основные их которых — наличие высококлассной аппаратуры и квалифицированного специалиста, имеющего опыт перинатальной диагностики. Диагностика возможна начиная с 14-й недели беременности. Если при обследовании у плода выявляется аномалия развития, родителям сообщают о тяжести патологических изменений, возможностях лечения и о том, насколько будет ребенок жизнеспособен. Женщина может принять решение о прерывании беременности. Если есть надежда на успешные роды и лечение, женщина наблюдается у специалиста, роды принимают в специализированном роддоме (чаще всего женщине предлагают кесарево сечение).
Аортальная недостаточность
Причины:
- Ревматизм (часто сочетается с недостаточностью митрального
клапана. - Инфекционный эндокардит.
- Врожденная недостаточность клапана (может сочетаться со
стенозом клапана).
Относительная аортальная недостаточность (сифилитический аортит, расслаивающая
аневризма аорты, анкилозирующий спондилит, болезнь Марфана, аорто-артериит
и др.).
Одномерная ЭхоКГ:
- Диастолическая вибрация передней створки митрального
клапана (рис.130).
Рис.130
Аортальная
недостаточность
ревматической
этиологии:
диастолическая
вибрация передней
створки митрального
клапана.
- Диастолическая вибрация межжелудочковой
перегородки. - Диастолическая вибрация аортальных створок (это
специфичный, но мало чувствительный признак аортальной недостаточности,
обычно наблюдается при инфекционном эндокардите или перфорации аортальной
створки). - Утолщение створок (обычно характерно для ревматической
аортальной недостаточности. - Отсутствие полного смыкания створок в диастолу (это
неспецифичный признак, чаще всего наблюдается при синдроме Марфана). - Преждевременное открытие аортального клапана.
- Преждевременное закрытие аортального клапана (преждевременное
закрытие и открытие аортального клапана связано с перегрузкой левого
желудочка объемом и давлением). - Визуализация эхосигнала от аортального клапана в
выходном тракте левого желудочка в диастолу. - Уменьшение величины открытия митрального клапана
(уменьшение амплитуды ДЕ, при этом пик Е может не визуализироваться). - Преждевременное закрытие митрального клапана (С
точка митрального клапана появляется раньше зубца Q ЭКГ). - Задержка открытия митрального клапана.
- Изменение кинетики межжелудочковой перегородки
(раннедиастолическое выгибание перегородки в сторону правого желудочка. - Дилатация корня аорты.
- Объемная перегрузка левого желудочка (увеличение
КДД, КСД, экскурсии межжелудочковой перегородки и задней стенки левого
желудочка).
Двухмерная ЭхоКГ:
- Отсутствие полного смыкания створок в парастернальной
поперечной проекции на уровне магистральных сосудов. - Пролапс аортального клапана.
Допплер-ЭхоКГ:
- Появление диастолического регургитантного потока
в выходном тракте левого желудочка 1-4 степени градации. - При регистрации диастолического регургитантного
потока можно определить конечно-диастолическое давление в левом желудочке
(Рд ЛЖ). - Расчет фракции регургитации (ФР) в процентах.
Критерии оценки тяжести аортальной недостаточности:
- Величина объемной перегрузки левого желудочка :
- Если конечно-систолический диаметр левого желудочка превышает
55 мм показана замена аортального клапана протезом; - Больные с КСД от 50 до 54 мм нуждаются в постоянном наблюдении
в течении 4-6 мес; - У больных с КСО менее 50 мм возможно консервативное лечение.
- Фракция выброса. Если фракция выброса левого желудочка
меньше 25%, имеет место тяжелая аортальная недостаточность, застойная
сердечная недостаточность и высокий риск летального исхода. - Преждевременное закрытие митрального клапана — ассоциируется
с плохим прогнозом. - Регургитантный поток 4 градации ассоциируется с
плохим прогнозом.
Дифференциальный диагноз:
- Диастолическое трепетание митрального клапана может
наблюдаться при:
- отрыве хорд от митральных створок,
- фибрилляции предсердий,
- тромбозе левого желудочка,
- у здоровых лиц с дисфункцией хорд митрального клапана или
поперечными трабекулами в левом желудочке.
- Диастолическое трепетание аортального клапана при
аортальной недостаточности может отсутствовать при:
- митральном стенозе,
- тяжелой аортальной недостаточности из-за короткой диастолы.
Диагностика аортального стеноза
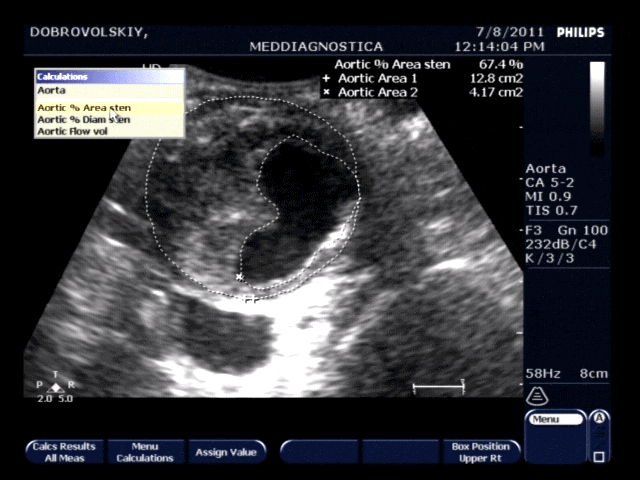
Предположительный диагноз аортального стеноза ставят клинически и подтверждают эхокардиографией. Двухмерную трансторакальную эхокардиографию используют для выявления стенозирования аортапьного клапана и его возможных причин. Это исследование позволяет определить количественно гипертрофию левого желудочка и степень диастолической или систолической дисфункции, а также обнаружить сопутствующие клапанные нарушения (аортальная регургитация, патология митрального клапана) и осложнения (например, эндокардит). Доплеровскую эхокардиографию используют для количественного определения степени стеноза путем измерения площади аортального клапана, скорости потока и надклапанного градиента систолического давления.
Площадь клапана 0,5-1,0 см или градиент > 45-50 мм рт. ст. свидетельствуют о тяжелом стенозе; площадь 50 мм рт. ст. — о критическом стенозе. Градиент может быть завышен при аортальной регургитации и недооценен при систолической дисфункции левого желудочка. Скорость потока через аортальный клапан
Катетеризацию сердца проводят, чтобы определить, является ли ИБС причиной стенокардии, или при несоответствии между клиническими и эхокардиографическими результатами исследования.
Выполняют ЭКГ и рентгенографию грудной клетки. ЭКГ демонстрирует изменения, характерные для гипертрофии левого желудочка, с ишемическими изменениями сегмента STv зубца Т или без них. При рентгенографии грудной клетки можно выявить кальциноз аортального клапана и признаки сердечной недостаточности. Размеры левого желудочка обычно нормальные, если нет терминальной систолической дисфункции.
Виды
Классификация дополнительных хорд осуществляется по нескольким критериям:
- количество;
- тканевое строение;
- места их крепления;
- характер расположения.
По характеру ткани, из которых формируются данные аномалии, можно выделить несколько групп.
- Соединительнотканные. Встречаются в большинстве случаев. Представляют собой тяжи, полностью состоящие из волокон эластина и первичного коллагена.
- Сухожильные хорды. Состоят только из вторичных коллагеновых волокон.
- Мышечные. Обычные мышечные выросты.
- Смешанные хорды. В своем составе имеют различные компоненты мышечной и соединительной ткани. Среди других аномалий встречаются редко.
Мест для крепления аномальных хорд может быть три. Самым частым является верхушка сердца. В левом желудочке это самая удаленная от клапана часть полости. Возможен вариант прикрепления к одной из стенок. Совсем редко встречается базальная фиксация аномальных хорд. Когда она (они) одним концом скрепляются в области перегородки, отделяющей желудочек от предсердия.
Характер расположения аномалий может быть как параллелен нормальным тяжам, так и отличаться от их направления. Если ДХЛЖ отклоняется не более 25-35 градусов, говорят о косом или диагональном ее расположении. Когда угол более 40 (даже 90) – хорда находится в поперечном положении.
По структуре:
- фиброзные;
- фиброзно-мышечные;
- мышечные.
По размещению в сердце:
- диагональные;
- продольные;
- поперечные.
По количеству:
- одиночные (в 70 % случаях);
- множественные (в 30 % случаях).
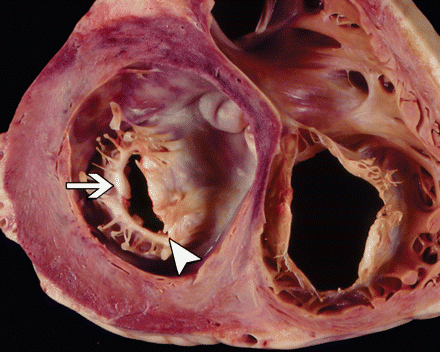
По участию в кровообращении в камерах сердца:
- гемодинамически значимые. Оказывают влияние на кровоток, могут нарушать работу сердца;
- гемодинамически незначимые. Обычно рассматриваются как вариант нормы, не причиняют вред работе сердца.
Незначимые сухожильные нити делятся зависимо от расположения на:
- вертикальные;
- диагональные.
Эти виды не опасны для функционирования сердца, так как они не препятствуют движению кровяных потоков.
Что касается гемодинамически значимой, то к ней относятся хорды поперечного типа. Это достаточно опасное состояние, которое требует постоянного контроля кардиологом.
Это образование может мешать крови перемещаться в полостях сердца и тем самым нарушать общее состояние органа и его работу. Такое нарушение у детей может вызывать аритмию и другие патологии.
В процессе роста ребенка разновидность хорды может поменяться, то есть меняется ее расположение.
Также различают дополнительную хорду зависимо от количества образований. А именно:
- единичная (развита у 70 % пациентов);
- множественные (по статистике проявляются у 30% всех пациентов).
- Нетипичные хорды могут располагаться в левом или правом желудочке (притом, внутри левого гораздо чаще, чем правого, в последнем случае определяются как патологические).
- Могут занимать верхушечный, срединный или базальный отдел желудочка.
- Размещаться продольно, диагонально или поперек полости.
- Находятся единично или образуют группу.
ложная хорда в сердце что это такое
Дополнительная хорда, обнаруженная в сердце у ребенка – довольно распространенная на сегодняшний день аномалия. В последнее время возросла частота регистрации патологии. Во многом это благодаря эхографическому методу обследования – УЗИ сердца.
Сердце у ребенка и взрослого: особенности строения
Данный орган имеет 4 камеры – левое и правое предсердие и, соответственно, левый и правый желудочек.
В норме кровь циркулирует из предсердий в желудочки. Движение крови в одном направлении регулируется сердечными клапанами, которые смыкаются/размыкаются согласно сердечным сокращениям.
Подвижность и гибкость клапанов обеспечивают своеобразные пружинки – сухожильные нити – хорды. Последние чередуясь сокращаются, натягивая клапан и пропуская кровь к желудочку, а затем расслабляются, их створки смыкаются и кровь не забрасывается обратно.
Однако все чаще случается, что в период внутриутробного развития в органе формируется одна или сразу же несколько дополнительных (ложных) хорд.
Они представляют собой соединительно-тканное образование. Стоит отметить, что чаще ложная хорда локализуется в левом желудочке сердца у ребенка. В подавляющем большинстве случаев эти образования не приводят к увеличению гемодинамической нагрузки, то есть не нарушают функцию сердца. В медицине такое заболевание относят к малым аномалиям органа.
Хорды классифицируют на продольные, поперечные и диагональные в зависимости от их локализации.
В ряде случаев поперечные нити способны спровоцировать во взрослом возрасте нарушения ритма сердца (синдром укороченного PQ, ВПВ синдром).
Причины появления хорды в сердце у ребенка
К главным провоцирующим факторам относится наследственная предрасположенность.
Если у одного из родителей имеются патологии сердечно-сосудистой системы, высока вероятность развития одной или нескольких аномалий у потомков, к примеру, ложные хорды, пролапс митрального клапана, открытое овальное окно.
Помимо этого, не исключаются внешние негативные воздействия, мутагенные причины (наркотики, алкоголь, курение в период беременности), в особенности при закладывании соединительных тканей, то есть на 5-6 неделе после зачатия.
Дополнительная (ложная) хорда сердца у ребенка: симптомы
Если патология всего лишь одна, то высока вероятность того, что в течение всей жизни она никак себя не проявит.
Первые подозрения возникают у врачей при наличии систолических шумов в сердце во время прослушивания.
Стоит отметить, что в подавляющем большинстве случаев патологию диагностируют в период от новорожденности до 3-летнего возраста. Именно этому данную патологию еще называют болезнь новорожденных.
Когда дети становятся старше, в период интенсивного роста опорно-двигательного аппарата возникает задержка развития внутренних органов.
В результате увеличивается нагрузка на сердце, что проявляется болью, повышенной утомляемостью, ощущением сердцебиения, слабостью, головокружениями, психоэмоциональной нестабильностью. Реже наблюдаются нарушения ритма.
Чаще всего перечисленные симптомы возникают в подростковом возрасте и могут сопровождать человека на протяжении всей жизни.
Соответственно, симптомы могут выражаться и посредством нарушения функции таковых. В такой ситуации имеет место соединительно-тканная дисплазия.
Патология проявляется изменениями скелета (деформация конечностей, нарушение функций мускулатуры, сколиоз), каркаса трахеобронхиального дерева, органов пищеварения (грыжа диафрагмы, гастроэзофагеальный рефлюкс, деформация/загиб желчного пузыря), органов мочевыделения (опущение почки, расширение мочеточника или почечной лоханки) и т. д. Когда имеются множественные хорды не только в левом желудочке, а также обнаружены отклонения в других органах, можно говорить о том, что соединительная ткань плохо развита во всем организме.
Можно сказать, что только педиатр, кардиолог и ряд других узкопрофильных специалистов, сможет решить, идет ли речь о самостоятельном заболевании или об общем поражении организма.
Таких детей необходимо обследовать весьма тщательно и комплексно.
Как диагностируется дополнительная хорда
Выявление заболевания предполагает проведение нескольких процедур:
- Клинический осмотр, включающий аускультацию (выслушивание) ребенка. При наличии патологии слышны систолические шумы;
- ЭХО-КГ – ультразвуковое исследование сердца – самый эффективный метод обследования;
- При необходимости назначается ЭКГ, которое могут проводить с нагрузкой или без таковой, чтобы исключить нарушения сердечного ритма;
- Суточное мониторирование ЭКГ;
- Велоэргометрия – нагрузочные пробы.