Дневной видео-ээг-мониторинг
Содержание:
- Введение в ЭЭГ
- Показания к проведению ЭЭГ
- Электроэнцефалография, ЭЭГ детям
- Как проходит ЭЭГ ребенку
- Что такое вызванные потенциалы и зачем их регистрировать?
- Показания
- ЭЭГ головного мозга ребенку цена в Москве и Московской области
- Как проводится исследование
- Цель ЭЭГ-видеомониторинга
- Подготовка к ЭЭГ
- Диспансеризация
- Подготовка детей к проведению ЭЭГ
- Как подготовиться к ЭЭГ
- Что показывает энцефалограмма головного мозга
- Рекомендации экспертного совета по нейрофизиологии Российской противоэпилептической лиги по проведению рутинной электроэнцефалографии
- Заключение
Введение в ЭЭГ
- Электроэнцефалография (ЭЭГ): описание метода
- Электрокортикография
- История электроэнцефалографии
-
Устройство электроэнцефалографа
- Электроды
- Усилитель
- Регистрация ЭЭГ
- Калибровка ЭЭГ
-
Отведения электродов
- Расположение электродов на голове
- Система 10-20
- Биполярное отведение
- Монополярное отведение
- Монтаж электродов
- ЭЭГ обследование (порядок выполнения)
- Протокол проведения ЭЭГ исследования
- Подготовка пациента к ЭЭГ обследованию
- Показания для проведения ЭЭГ
-
Функциональные пробы ЭЭГ
- Реакция активации (проба с открыванием и закрыванием глаз)
-
Ритмическая фотостимуляция
Реакция усвоения ритма
- Гипервентиляция
- Депривация сна
-
Артефакты
- Распознавание и удаление артефактов на ЭЭГ
- ЭКГ артефакт на ЭЭГ
- Вазограмма на ЭЭГ
- Кожно-гальванический артефакт на ЭЭГ
- Окулограмма на ЭЭГ
- Миограмма на ЭЭГ
- Нормальная ЭЭГ
-
Функциональная активность мозга
- ЭЭГ сна
- Полисомнография
- ЭЭГ при наркозе
- Коматозные состояния
- Возрастные изменения ЭЭГ
- Расшифровка ЭЭГ
- Заключение ЭЭГ
- Классификация ЭЭГ
- Диффузные изменения ЭЭГ
- Дисфункция срединных структур головного мозга по ЭЭГ
- Локализация очага поражения по ЭЭГ
-
Эпилептология
-
Эпилепсия
- Изменения ЭЭГ при эпилепсии
- Типы эпилептических припадков
- Диагностика эпилепсии по ЭЭГ
- Компьютерная диагностика эпилепсии по ЭЭГ
- Обмороки (синкопе) на ЭЭГ
- Психогенных припадки на ЭЭГ
- Классификация эпилепсии и эпилептических синдромов
- Парциальная эпилепсия
- Идиопатическая эпилепсия
- Идиопатическая затылочная эпилепсия детского возраста (тип Гасто)
- Первичная эпилепсия чтения
- Симптоматическая эпилепсия
- Синдром Кожевникова
- Эпилепсия Кожевникова
- Синдромы, характеризующиеся специфическим способом вызывания
- Гаптогенные припадки
- Фотогенные припадки
- Аудиогенные эпилепсии
- Стартл-припадки
- Синдромы по типу приступов
- Височно-долевые эпилепсии
- Лобно-долевые эпилепсии
- Теменно-долевые эпилепсии
- Затылочно-долевые эпилепсии
- Генерализованная эпилепсия
- Идиопатическая эпилепсия
- Доброкачественные судороги новорожденных, семейные и спорадические
- Доброкачественная миоклоническая эпилепсия в младенчестве
- Эпилепсия с пикнолептическими абсансами (пикнолепсия, эпилепсия с абсансами) детского возраста и юношеская эпилепсия с абсансами
- Юношеская миоклоническая эпилепсия
- Эпилепсия с генерализованными тонико-клоническими припадками
- Эпилепсии со специфическим способом вызывания
- Криптогенная эпилепсия
- Эпилепсия с инфантильными спазмами (Синдром Веста)
- Синдром Леннокса-Гасто
- Эпилепсия с миоклонико-астатическими припадками
- Эпилепсия с миоклоническими абсансами
- Симптоматическая эпилепсия
- Ранняя миоклоническая энцефалопатия
- Ранняя эпилептическая энцефалопатия с паттерном «вспышка-подавление» в ЭЭГ
- Идиопатическая эпилепсия
- Неопределенная эпилепсия
- Генерализованные и парциальные приступы
- Припадки новорожденных
- Тяжелая миоклоническая эпилепсия младенчества
- Эпилепсия с непрерывными комплексами спайк-волна в медленноволновом сне
- Синдром Ландау-Клеффнера
- Генерализованные и парциальные приступы
- Специальные синдромы
- Идиопатическая эпилепсия
-
Эпилепсия
-
Диагностика заболеваний по ЭЭГ
- ЭЭГ при опухолях мозга
- ЭЭГ при сосудистых заболеваниях
- ЭЭГ при ЧМТ
- ЭЭГ при энцефалите, менингите, арахноидите
- ЭЭГ при шизофрении, аутизме и психических заболеваниях
-
- Методы компьютерного анализа ЭЭГ
- Методы распознавания образов ЭЭГ
- Спектральная мощность ЭЭГ
- Картирование мозга
Показания к проведению ЭЭГ
Существуют определенные показания, при которых детям назначается ЭЭГ:
- Плохой сон;
- Наличие судорог;
- Присутствие головных болей утром и вечером;
- Помутнения сознания;
- Начало эпилептических припадков;
- Сильное раздражение и постоянная плаксивость;
- Психоэмоциональные отклонения.
Нередко детей проверяют на ЭЭГ, если они где-нибудь упали и ударились сильно головой. Обследование покажет, функционирует ли детский мозг должным образом.
Уже на следующие сутки результаты исследования можно забрать. При этом врач вклеивает копию сделанного заключения в амбулаторную книжку. Конечно же, врач детально разъяснит, о чем свидетельствуют результаты ЭЭГ, так как самостоятельно разобраться во всех медицинских терминах без должной квалификации нереально. Кстати, после обследования не стоит выбрасывать полученные результаты, поскольку они могут пригодиться впоследствии для составления полной картины заболевания. К тому же во время последующего обследования можно будет видеть динамику мозговых отклонений.
Если имеются какие-нибудь вопросы по ЭЭГ детям, смело задавайте их нашим специалистам и получите детальные и все объясняющие ответы.
Полезная информация по теме:
- ЭЭГ головного мозга
- ЭЭГ
- ЭЭГ ночной мониторинг
- ЭЭГ на дому
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
Электроэнцефалография, ЭЭГ детям
Электроэнцефалография (ЭЭГ) — это объективный и важный метод исследования, который позволяет получить представление о функциональной активности головного мозга. Метод ЭЭГ основывается на регистрации, усилении и графическом представлении в виде кривых электрических потенциалов мозга с последующим анализом полученных данных.
Методика электроэнцефалографии, ЭЭГ используется на протяжении многих десятилетий и за время своего существования зарекомендовала себя как высокоинформативный, неинвазивный, безопасный и безболезненный вид исследования головного мозга ребенка.
При помощи метода ЭЭГ имеется возможность выявить функциональные нарушения и минимальные отклонения в работе головного мозга ребенка. Метод ЭЭГ незаменим в диагностике эпилепсии, диагностических исследованиях черепно-мозговых травм, вегето-сосудистой дистонии, энуреза, задержки речевого и психомоторного развития, гиперактивности, головных болях, ипохондрии, неврозах ребенка. Метод ЭЭГ позволяет контролировать динамику функционального состояния головного мозга ребенка на фоне проводимой лекарственной терапии.
ЭЭГ может проводиться необходимое количество раз детям любого возраста (в том числе новорожденным и детям раннего возраста).
ЭЭГ, электроэнцефалография детям в детской поликлинике «Маркушка»
В детском медицинском центре «Маркушка» используется высокочувствительная цифровая аппаратура ЭЭГ последнего поколения, в аппаратной части и программном обеспечении которой учтен весь опыт предыдущих поколений энцефаллографов.
Процедура ЭЭГ у детей, особенно дошкольного возраста, имеет свои особенности. Проведение ЭЭГ у маленьких детей требует особенного подхода, большого терпения со стороны родителей и врача.
Читать дальше
Информативность исследования напрямую зависит от поведения ребенка
В первую очередь важно установить контакт с ребенком, объяснить и успокоить его, потренироваться в надевании шлема, исследование ЭЭГ проводится в сидячем положении. У детей младшего возраста исследование проводится в игровой форме
Необходимо чтобы ребенок мог находиться в спокойном состоянии, с закрытыми глазами, а также научить его глубоко и часто дышать.
Из книги отзывов: Делали энцефалограмму (ЭЭГ) и ЭКГ дочери 3,8. До этого пытались уже 1,5 года, но у ребенка начиналасть просто дикая истерика и результаты оценивать было нельзя. Дочь категорически отказывается даже просто разговаривать с врачами. Сделали ЭКГ и ЭЭГ в «Маркушке» (делал Заваров Андрей Александрович). Все просто идеально! Она не только не плакала, ребенок что то рассказывал Андрею Александровичу! Все делала как ее просили, спокойно сидела/лежала, мы наконец то смогли получить результаты без искажений. Огромное спасибо Андрею Александровичу, он из этого процесса сделал путешествие в космос!
Во время исследования ЭЭГ обязательно проводятся функциональные пробы с открыванием и закрыванием глаз, фотостимуляцией (раздражение вспышками), гипервентиляцией (усиленное дыхание в течение 1-2 минут). Проведение функциональных проб позволяет подробнее выявить отклонения в работе мозга.
Данные с электродов поступают и записываются в компьютер, после исследования анализируются детским нейрофизиологом и конечным результатом исследования является клинико-электроэнцефалографический диагноз.
Окончательный диагноз ставится врачом детским неврологом детской поликлиники «Маркушка» с учетом истории заболевания и клинических данных.
ЭЭГ наша поликлиника проводит детям старше 3,5 лет. Это связано с особенностями обследования, которое требует выполнения ребенком определенных команд, а маленькие дети эти команды еще не могут выполнять.
Как проходит ЭЭГ ребенку
Специальной подготовки к ЭЭГ не нужно, процедура займет немного времени и совершенно не доставит дискомфорта.
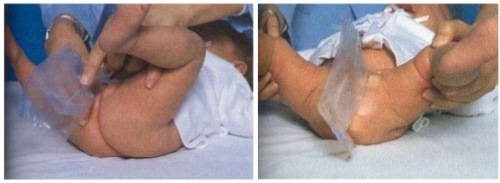
- Когда вы придете в кабинет, на голову ребенку наденут специальную шапочку, на которой врач в определенном порядке расположит электроды. К каждому из них присоединены провода, подключенные к энцефалографу.
- Перед тем, как наложить электроды, их смачивают специальным гелем, чтобы контакт электрода и кожи головы был более плотным. ЭЭГ – это не больно и даже не неприятно, но если ваш ребенок еще маленький, понадобятся некоторые дополнительные усилия, чтобы он посидел спокойно.
- Процедура длится примерно 15-20 минут, но непоседливым малышам сложно бывает высидеть и такой отрезок времени. Поэтому, если вам предстоит ЭЭГ, обязательно проследите за состоянием вашего ребенка перед походом к нам в клинику: он должен быть сытым, выспавшимся, не уставшим. Можно взять с собой любимую игрушку, чтобы занять ребенка, пока идет запись.
С ребенком постарше стоит заранее обсудить предстоящие мероприятия, чтобы избежать стресса. Обычно в присутствии родителей процедуру хорошо переносят практически все малыши, поэтому не волнуйтесь: скорее всего, обследование вы пройдете без всяких проблем. Обязательно выполняйте инструкции нашего доктора – он подскажет, какое положение лучше выбрать для проведения ЭЭГ, и какие дополнительные моменты нужно учитывать.
Какой бы ни была причина, по которой вашему ребенку назначили ЭЭГ, в нашем медицинском центре вы пройдете процедуру без очередей, не тратя лишней энергии на долгое ожидание. Доброжелательная атмосфера поможет маленькому пациенту сохранять спокойствие, а высокая квалификация наших докторов станет залогом успешного лечения, если определенный диагноз все-таки подтвердится.
Что такое вызванные потенциалы и зачем их регистрировать?
Работа любого органа связана с определенной электрической активностью.
Не углубляясь в подробности просто спрошу: Вы, как пациент, относитесь к ЭКГ или ЭЭГ как к какому-то шаманству?
Отвечу за Вас: нет.
А ведь ЭКГ и ЭЭГ — это и есть запись той самой электрической активности (сердца и мозга соответственно). Вызванные потенциалы — тоже самое и даже проще. Вы знаете, что определенные участки головного мозга отвечают за определенные функции. В затылочной области, к примеру, зрительный центр. В височных областях центры, связанные с речью и слухом. К этим центрам идут «проводящие пути» — отростки нервных клеток, которые можно представить в виде кабелей, протянутых от органов чувств (глаз, ушей, кожи и т.д.) к центрам в головном мозге. Когда эти центры активно работают — в них возрастает электрическая активность.
Регистрация вызванных потенциалов — это не что иное, как фиксация этой самой активности, возникающей в ответ на целенаправленное раздражение каких-либо рецепторов (зрительных, слуховых, чувствительных и прочих).
В итоге, полученный результат помогает оценить функциональное состояние и определенных центров в головном мозге, и состояние проводящих путей.
Все элементарно. Понятна и диагностическая ценность подобного исследования. Так почему же регистрация вызванных потенциалов мало кому назначалась и мало кто о ней хоть что-то слышал (в отличие от той же МРТ, которую проводят не только по назначению врача, но и самостоятельно по любому поводу)? Ответить Вам на этот вопрос я затрудняюсь.
Показания
Уникальность функциональной диагностики (Эхо КГ) заключается в отсутствии противопоказаний и возрастных ограничений. Существуют аппараты, позволяющие проводить внутриутробное исследование. Делать манипуляцию можно неоднократно. Выявленная патология — повод ежегодного обследования. Показаниями для исследования работы сердца ребёнка служат:
- отклонения на рентгеновских снимках, электрокардиограмме;
- шумы неясной этиологии;
- одышка (в том числе травматической, ревматической пульмонологической природы);
- акроцианоз (синюшная окраска пальчиков, носогубного треугольника, губ);
- гипотрофия, отсутствие аппетита;
- быстрая утомляемость, головные боли, повышенная потливость;
- обмороки;
- болевой синдром в области грудной клетки;
- аритмии;
- неустойчивое артериальное давление;
- отёки ног;
- постоперационный период;
- тяжёлый грипп, ангина, онкология, противовоспалительное лечение;
- задержка развития.
ЭЭГ головного мозга ребенку цена в Москве и Московской области
| Услуга | Цена со скидкой |
| Видео ЭЭГ мониторинг, продолжительность — 4 часа — 13,000 руб.(скидка -15%) с выездом на дом | 11,050 руб. |
| ЭЭГ во сне ребенку, продолжительность — 8 часов — 22,000 руб.(скидка -15%) на дому | 18,700 руб. |
| Суточный ЭЭГ видеомониторинг детям — 24 часа — 40,000 руб.(скидка -15%) с выездом на дом | 34,000 руб. |
| ЭЭГ мониторинг мозга детям на домук54 — 1 час — 6000 рублей | 6,000 руб. |
| ЭЭГ мониторинг с выездом на дом — 2 часа — 8000 рублей | 8,000 руб. |
| ЭЭГ мониторинг с выездом на дом — 3 часа — 9500 рублей | 9,500 руб |
Если вас с вашим ребенком направили на данное обследование, это не является прямым доказательством, что ваш малыш болен, врач может это сделать для исключения заболевания.
Основными поводами проведения ЭЭГ мониторинга головного мозга, являются:
- судорожные припадки, для исключения эпилепсии;
- бессонница, снохождения и другие нарушения сна;
- головные боли без явной причины;
- эмоциональная неустойчивость, несвойственная данному возрасту, без причины;
- обмороки;
- отклонения в развитии;
- травмы головного мозга;
- подозрения на опухоль;
Возраст для проведения не ограничен, при процедуре мама может держать ребенка на руках и это никак не позволяет на результаты обследования.

Как проводится исследование
В зависимости от показаний, который оценил Ваш лечащий врач невролог-эпилептолог, определяются необходимая продолжительность исследования, функциональное состояние пациента во время проведения ЭЭГ (пассивное бодрствование, активное бодрствование, дневной сон, ночной сон) и объем функциональных (нагрузочных или провоцирующих) диагностических проб.
Пациента размещают в затемненной комнате на специальном функциональном кресле или кровати (диване), рядом с которым на штативе расположена электродная установка (аналогово-цифровой преобразователь – АЦП).
На голову пациента одевается специальная электродная шапочка, которая может быть в виде шлема из тонкой ткани либо в виде сетки из мягких резиновых жгутов, под которые врач-нейрофизиолог в определенном порядке вручную располагает электроды. В последнем случае к каждому электроду присоединяют по одному изолированному проводу, подключенному к АЦП, преобразовывающему аналоговые сигналы (колебание сопротивления под электродами) в цифровые и передающему их по кабелю к компьютерному электроэнцефалографу. Подключение происходит через усилитель, поскольку биотоки головного мозга настолько малы, что иначе зарегистрировать их было бы просто невозможно. Именно из-за слабости токов, протекающих в электродах и проводах, методика ЭЭГ является совершенно безопасной и безболезненной для пациента.
Электроды перед наложением смачивают физиологическим раствором хлорида натрия или гелем на водной основе, содержащим хлорид натрия (такие электродные гели абсолютно безвредны для организма пациента, легко смываются водой или стираются одноразовыми тканевыми салфетками). Использование физиологического раствора хлорида натрия или электродного геля необходимо для того, чтобы между электродами и кожей головы не было воздушной прослойки, затрудняющей регистрацию биоэлектрической активности головного мозга.
Участки кожи головы, куда предполагается накладывать электроды, протирают 40-45% спиртовым раствором (чтобы растворить кожный жир, затрудняющий проведение слабых электрических импульсов головного мозга). Накожные электроды при обследовании детей старше 10 лет накладываются по международной системе «10%-20%», а при обследовании детей по системе Юнга.
На уши пациента с помощью мягких клипс устанавливают ушные (неактивные) электроды, которые также смачивают в физиологическом растворе или электродным гелем на водной основе.
Исследование ЭЭГ в амбулаторно-поликлинических условиях обычно проводится в положении обследуемого полулёжа или лёжа (для максимального расслабления пациента и уменьшения артефактов мышечного напряжения) в состоянии пассивного бодрствования (при минимизации внешних звуковых и световых раздражителей). Пациента просят постараться расслабиться и закрыть глаза.
При проведении длительного амбулаторного мониторинга ЭЭГ или видео-ЭЭГ-мониторинга в условиях специализированных противоэпилептических центрах исследуется активность головного мозга в различных состояниях – активном и пассивном бодрствовании, а также во время дневного или ночного сна.
В последние годы также с успехом используются современные информационные (компьютерные) технологии, например, с расположением записывающего устройства на теле пациента с помощью специальных эластичных ремешков, не стесняющих дыхание и движения обследуемого. Последний метод удобен при проведении длительного (дневного, ночного, суточного) амбулаторного мониторинга ЭЭГ, особенно у детей, в домашних условиях.
ЭЭГ – безопасный для здоровья и безболезненный метод исследования, который можно проводить в любом возрасте (от периода новорожденности до глубокой старости).
Цель ЭЭГ-видеомониторинга
Одной из разновидностей электроэнцефалографии является ЭЭГ-видеомониторинг. Это длительная, как правило, продолжающаяся в течение нескольких часов запись электроэнцефалографии, которая может проводиться во время сна. Продолжительность процедуры в каждом конкретном случае определяет лечащий врач и персонал лаборатории, которая проводит обследование.
ЭЭГ-видеомониторинг назначают в том случае, если короткая стандартная процедура не выявляет патологий, но они присутствуют.
Многих пациентов интересует вопрос о том, следует ли в обязательном порядке спать во время исследования. Ответ на этот вопрос не может быть однозначным, потому что зависит от конкретной ситуации. Так, например, если поводом для обследования является тик, беспокоящий пациента во время бодрствования, спать во время обследования нет необходимости.
В то же время, ЭЭГ-видеомониторинг во время сна иногда помогает выявить состояния, о которых ни пациент, ни его близкие могут даже не догадываться.
Особенностью этой процедуры является то, что проводится она может не только в дневное, но и в ночное время. В том случае, если требуется проведение ЭЭГ сна, ночной мониторинг является более рациональным. В дневное время заснуть без проблем могут далеко не все.
В то же время, не следует забывать о том, что проведение многочасовой процедуры в полностью изолированном помещении может быть крайне утомительным для пациента, особенно, если речь идет о ребенке. Большинство патологий можно выявить во время сравнительно непродолжительной записи обычной ЭЭГ.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Также ночной ЭЭГ-видеомониторинг является намного более дорогостоящим.
Подготовка к ЭЭГ
За 2–3 дня до процедуры ребенку нужно рассказать, что и как будут делать, объяснить, что это не больно, а рядом будет мама или папа. Можно преподнести исследование, как занятное приключение, например, подготовку перед полетом в космос, для которого нужно провести разные научные исследования.
Дома можно показать ребенку резиновую шапочку для бассейна, которая схожа с оборудованием для выполнения ночного ЭЭГ-мониторинга детям. Наденьте на голову плавательный аксессуар – так вы покажете, что это не больно.
На первой консультации врачу сообщаются названия всех лекарств, которые принимает ребенок, если таковые имеются. Перед процедурой помойте голову малышу, но не применяйте средства по уходу в виде бальзамов, кремов для волос и т. д. Колечки, серьги и т. п. нужно оставить дома, волосы распустить.
Другой важный аспект подготовки к ночному ЭЭГ – это время, отведенное на сон. Вечером, накануне запланированной процедуры, разрешите ребенку поиграть подольше, утром поднимите раньше. Будучи сонным, он быстрее заснет в незнакомом месте. Качественно сделать ночной мониторинг ЭЭГ детям в Москве можно у нас.
Диспансеризация
Доктора российского флагмана изучения, внедрения инновационных кардиологических методик обследования, лечения сердечно-сосудистой патологии — сети клиник «Мать и Дитя» акцентируют внимание родителей на том, что кардиологическое обследование (ЭхоКГ) — составная часть диспансеризации детей. Количество осмотров врачами-специалистами зависит от возраста ребенка:
- с момента рождения до месяца жизни для выявления врожденных аномалий сердца;
- на рубеже 3-х месяцев в качестве контроля нормального развития;
- в первый год жизни, как промежуточный итог;
- перед поступлением в школу (шести-семилетний возраст) для оценки функциональных возможностей сердца при повышенных нагрузках;
- с момента обучения в школе — каждый год до достижения 17 лет, как рутинный контроль взросления;
- внепланово — перед началом спортивных тренировок, будущим кадетам и военным.
Подготовка детей к проведению ЭЭГ
Ключевым моментом в подготовке ребенка любого возраста является необходимость пребывать в максимально спокойном состоянии в ходе исследования с целью получения наиболее достоверного результата.
Следует учитывать, что проведение ЭЭГ (как и любого другого диагностического метода) для ребенка любого возраста может быть связано с переживаниями и стрессом. Поэтому ряд неврологов советует брать с собой любимые вещи ребенка, которые могут его обрадовать, отвлечь и успокоить, также рекомендуется проводить с ним “подготовительные” игры и беседы за несколько дней до исследования. Игра будет наиболее актуальной для детей дошкольного возраста, и при этом обязательно должна включать надевание “волшебной шапки”. Для новорожденных возможно назначение исследования на время кормления, при этом электроды накладываются до начала кормления. Это объясняется более легким засыпанием новорожденного после кормления, что значимо в виду большого количества артефактов при записи в состоянии бодрствования. Не рекомендуется отмена и назначение новых препаратов без консультации врача, что связано с возможным искажением результатов. Также необходимо постараться не дать ребенку уснуть в ожидании процедуры и воздержаться от длительного сидения в ожидании исследования. Необходимо, чтобы волосы ребенка были заранее вымыты, при этом косы (при наличии) должны быть расчесаны, а различные зажимы, заколки и металлические украшения должны отсутствовать. Необходимо также избежать излишнего волнения и воздержаться от продуктов питания, способных вызвать расстройства пищеварения.
Только в случае соблюдения всех правил и рекомендаций врача по подготовке пациента, удастся получить диагностически значимый и достоверный результат исследования.
Как подготовиться к ЭЭГ
Следует отметить, что каких-либо особых ограничений, которые должны предварять проведение процедуры, не существует. Тем не менее, есть ряд правил, которым рекомендуется следовать, чтобы обследование прошло успешно и оказалось информативным.
Прежде всего, проинформируйте врача, если принимаете какие-либо препараты. Возможно, их прием придется на время отменить или изменить дозировку.
Как минимум за двенадцать часов до проведения процедуры, а еще лучше — за сутки исключите из рациона продукты, в составе которых присутствует кофеин, газированные напитки, шоколад и какао, а также продукты, в которых они содержатся, продукты с энергетическими составляющими, например, с таурином. Также стоит отказаться от продуктов с седативным действием.
Перед проведением процедуры вымойте голову. Дополнительные средства для укладки (масла, гели, бальзам, лаки и т. д.) использовать не следует, поскольку это может повлиять на качество контакта электродов с кожей.
В том случае, если основной целью процедуры является выявление судорожной активности, перед исследованием нужно поспать.
Для того, чтобы результат был максимально достоверным, пациенту нельзя нервничать и переживать. Кроме того, следует воздержаться от пребывания за рулем в течение двенадцати часов перед проведением процедуры.
Прием пищи рекомендован за два часа до процедуры.
В том случае, если пациенту назначен ЭЭГ-мониторинг сна, ночь накануне должна быть бессонной. Непосредственно перед процедурой обследуемый получит специальный седативный препарат, который даст ему возможность заснуть во время проведения электроэнцефалограммы.
В том случае, если обследование должен пройти ребенок, родителям следует предварительно психологически его подготовить к манипуляциям, объяснив, что боли и дискомфорта не будет. Можно потренироваться надевать шапочку для бассейна под предлогом игры в летчиков или космонавтов, научить малыша глубоко дышать, показав ему, как это делать, на личном примере. Накануне процедуры ребенку следует вымыть голову, не используя никакие дополнительные средства для укладки. Перед выходом из дома малыша следует накормить и успокоить. На всякий случай родителям рекомендуют взять с собой вкусную еду и питье, любимую игрушку, которая поможет успокоить и отвлечь малыша.
Обратите внимание, что, если приведенные выше правила не соблюдаются, результат ЭЭГ может оказаться не слишком точным или малоинформативным. В этом случае процедуру придется повторить
Что показывает энцефалограмма головного мозга
Электроэнцефалография во многих случаях помогает выявить причину таких патологических состояний, как:
- головная боль;
- панические атаки;
- обмороки;
- нарушение функций разных отделов мозга.
Электроэнцефалография информативна при исследовании эпилептической активности мозга и позволяет выявить очаги эпиактивности.
При назначении комплекса лечения с помощью электроэнцефалографии можно оценить его эффективность. Электроэнцефалография очень важна при наблюдении за пациентами после нейрохирургической операции: с помощью ЭЭГ оценивается не только эффективность хирургического лечения, но и успехи в реабилитации больного, возможные осложнения после операции.
Энцефалограмма может быть информативным методом в случае, если у больного продолжают проявляться симптомы поражения ЦНС, а другие диагностические методы не выявляют структурных дефектов головного мозга. С помощью электроэнцефалографии врачи могут дифференцировать природу судорог: картина при психиатрическом диагнозе на энцефалограмме выглядит совершенно иначе, чем при нейрогенных нарушениях.
Больным, находящимся в коме или вегетативном состоянии, электроэнцефалография проводится для мониторинга функций мозга и их возможного угасания. Энцефалография подтверждает или опровергает смерть головного мозга.
Рекомендации экспертного совета по нейрофизиологии Российской противоэпилептической лиги по проведению рутинной электроэнцефалографии
1. Технические требования.
1.1. Для оценки электрической активности головного мозга необходимо использовать аппаратуру с, как минимум, 19 диагностическими каналами по международной системе «10-20». При использовании терминологии по системе «10-10» часть электродов меняет свое название: T3=T7, T4=T8, P3=P7, P4=P8.
Использование канала ЭКГ обязательно. Для мониторинга других физиологических показателей могут потребоваться дополнительные каналы: электромиограмма, электроокулограмма (ЭОГ).
Запись проводится в положении обследуемого лежа на спине или сидя, диагностические пробы могут выполняться в положении обследуемого лежа, сидя или стоя.
1.2. Все системы должны иметь соответствующее заземление. При этом все оборудование в каждом блоке (палате) должно иметь общую точку заземления.
1.3. В обычных клинических условиях нет необходимости в установке специальных систем электрической изоляции пациента и оборудования.
1.4. Необходимо иметь дополнительное оборудование для генерации ритмических, интенсивных световых вспышек (ритмическая фотостимуляция). При подозрении на стартл-эпилепсию или рефлекторные стартл-приступы необходимо иметь дополнительную аппаратуру для подачи ритмических звуковых вспышек (ритмическая фоностимуляция),
1.5. Гель. Для проведения ЭЭГ используется электродный контактный гель согласно ТУ 9398-004-76063983-2005.
1.6. Электроды.
Современные аппараты ЭЭГ оснащают электродными шлемами с вмонтированными чашечковыми электродами. Наряду со шлемами рекомендуется использование сетчатых шлемов для крепления двух типов электродов: чашечковых или мостиковых. При выборе типа электродов нужно ориентироваться на техническую составляющую: при проведении обследования в положении лежа предпочтительнее использовать чашечковые электроды; в положении сидя – можно использовать чашечковые и мостиковые электроды. Практика показывает, что при проведении обследования в положении пациента сидя или лежа на спине, неоценимую помощь оказывает наличие валика, помещенного под шею обследуемого для обеспечения комфорта во время проведения исследования и максимально возможной релаксации пациента, что позволяет минимизировать физические (электродные) и физиологические (электромиография) артефакты.
Более подробно в основной статье: Электроды
1.7. Фильтры. Для обеспечения максимальной выявляемости патологической активности во время рутинной записи допустимо использовать частотный диапазон от 0,5 до 70 Гц. Необходимо иметь возможность полностью отключать высокочастотные фильтры (70 Гц и выше).
2. Протокол проведения исследования.
Проведение рутинной ЭЭГ рекомендуется осуществлять в монополярных (референтных) монтажных схемах с активными электродами, расположенными по системе «10-20» над правым и левым полушариями ГМ, и референтными электродами, расположенными справа и слева на ушах, сосцевидных отростках или других отдаленных от головного мозга точках (физический референт).
Более подробно в основной статье: Протокол проведения ЭЭГ исследования.
3. Протокол написания заключения. Отчет по ЭЭГ должен включать 4 раздела.
Более подробно в основной статье: Заключение ЭЭГ: интерпретация результатов
Заключение
Заключение составляется неврологом с соответствующей квалификацией и обязательно отражает: наличие и выраженность локальных, диффузных, генерализованных изменений, эпилептиформной активности, функциональное состояние головного мозга, указывается локализация очагов патологической активности. Интерпретация заключения проводится также исключительно врачом-неврологом.
Возрастные особенности
На сегодняшний день, выявлен целый ряд возрастных особенностей ЭЭГ детей:
- Изменение в течение 3-го триместра от медленной высокоамплитудной неупорядоченной активности к более быстрой, продолжительной, упорядоченной низкоамплитудной деятельности нейронов (изменения также продолжаются вплоть до 12 лет, соответственно созреванию различных нервных структур);
- Роландовский мю-ритм не фиксируется до 2-го года жизни (возникает на открытие глаз, блокируется при движении);
- До 2-месячного возраста дельта-волны медленные, низкой амплитуды;
- В 5 месяцев фиксируется строго ритмическая продолжительная активность;
- Появление тетта-волн на 3-6 месяц жизни;
- Появление бетта-волн с 1,5 лет;
- Появление истинного альфа-ритма (теменно-затылочная обл.) с 4,5 лет;
- Более редкие проявления тетта-волн и увеличение альфа-активности с 7-11 лет;
- Симметричность и синхронность фоновой активности нейронов;
- Отличие ЭЭГ-проявлений различных фаз сна и их продолжительности от взрослого человека (вплоть до 10-11 лет). Так REM-сон занимает до 50% у новорожденного, в то время как у взрослого – 20%;
- Более широкая вариативность нормальных ЭЭГ-паттернов у новорожденных (паттерны, подобные взрослым возникают с 3 месяцев);
- Целый ряд необычных непатологических ЭЭГ-признаков. Например, лямбда-волны, считающиеся необычными для детей (могут наблюдаться в норме с 3 лет), и хорошо исследованные у взрослых;
- Особенности реакции на различные раздражители. Так ответ на визуальные триггеры фиксируется с 3-4 мес.;
- Наибольшие индивидуальные различия в возрасте от 1 до 5 лет;
- Отличия в функции системы “зеркальных” нейронов. Так у взрослых при наблюдении, мысленном выполнении или воспроизведении различных движений происходит супрессия мю- и бетта-ритмов с дальнейшим их усилением и синхронизацией. У детей же отмечается меньшая супрессия в виду более низкого развития связей между сенсо- и премоторными областями неокортекса, а также значительная зависимость от того, овладел ли ребенок сам этими действиями. Реакция тем более интенсивна, чем лучше ребенок освоил движение;
- Возрастающая с возрастом лабильность префронтальных отделов лобной коры;
- Высокое влияние внешних факторов и большая необходимость полиграфии при мониторинге. Так эпизоды плача, гипервентиляция или физиологическая дыхательная аритмия способны вызывать артефакты или искажать определенные ЭЭГ-паттерны;
- Достижение соответствия нормальной ЭЭГ взрослого лишь к концу пубертата.