Паротит у взрослых: чем опасна инфекция?
Содержание:
- Как предотвратить корь?
- Лечение Эпидемического паротита (свинки):
- Лечение эпидемического паротита
- Интересные факты о болезни Паротитный орхит:
- Эпидемиология
- Общее описание
- Патогенез (что происходит?) во время Эпидемического паротита (свинки):
- Кальцивироз кошек
- Эпидемический паротит: симптомы у детей
- Эффективная терапия заболевания
- Всегда ли вакцинопрофилактика помогает избежать болезни?
- Другие заболевания из группы Инфекционные и паразитарные болезни:
- Принцип распространения
- Симптомы эпидемического паротита
Как предотвратить корь?
Предотвратить корь можно с помощью противокоревой вакцины. Современные вакцины против кори обладают профилактической эффективностью в 95-98%.
В большинстве развитых стран детям назначают живую ослабленную вакцину. Первая доза рекомендуется в возрасте 12-15 месяцев, но во время вспышки кори может назначаться и 6-месячным. Рекомендуется 2 дозы. Детям, иммунизированным в возрасте меньше 1 года, требуется еще дважды повторная вакцинация на 2-м году жизни. Вакцинирование обеспечивает длительный иммунитет и снизило число случаев кори в США на 99 %. Вакцина вызывает легкие или инаппарантные формы болезни. Лихорадка более 38 С в течении 5-12 дней после вакцинации встречается менее чем у 5 % вакцинированных с последующей сыпью. Реакции со стороны ЦНС исключительно редки; вакцина не вызывает аутизма.
Современные вакцины национального календаря прививок:
- Вакцина живая коревая культуральная сухая (Россия).
- Прививка от кори, эпидемического паротита и краснухи
- Рувакс живая вакцина против кори (Франция).
- M-M-R-II живая вакцина против кори, эпидемического паротита и краснухи (Нидерланды).
- Приорикс живая вакцина против кори, эпидемического паротита и краснухи (Бельгия).
Микрокапсулированная живая вакцина против кори проходит в данный момент доклинические испытания, в стадии исследования находится ДНК-вакцина против кори.
Противопоказаниями к вакцинации против кори являются: системные опухоли (лейкемия, лимфома), иммунодефициты, лечение иммуносупрессантами, такими как глюкокортикоиды, алкилирующие агенты, антиметаболиты, лучевая терапия. ВИЧ-инфекция является противопоказанием только в том случае, если есть выраженная иммунносупрессия (стадия 3 по CDC с CD4 менее 15 %). В противном случае риск заразиться диким штаммом перевешивает риск заболеть от живой вакцины. Вакцинация должна быть отстрочена у беременных, лихорадящих, больных активным нелеченым туберкулезом или если применялись антитела (цельная кровь, плазма или другие иммуноглобулины). Длительность отсрочки зависит от типа и дозы иммуноглобулина, но может быть до 11 месяцев.
Восприимчивым к кори детям и взрослым в случае контакта с больным при отсутствии противопоказаний проводят иммунизацию живой коревой вакциной, но не позднее 72 ч после предполагаемого контакта. При большем сроке от момента предполагаемого инфицирования, а также ослабленным лицам или имеющим противопоказания к введению живой коревой вакцины показан нормальный иммуноглобулин человека. Иммуноглобулин, введённый внутримышечно в первые 6 сут после заражения, предохраняет от кори или облегчает её течение.
Метод неспецифической профилактики — ранняя изоляция больного с целью предупреждения дальнейшего распространения заболевания. Больные подлежат изоляции в течение 7 дней, при развитии осложнений — 17 дней от начала заболевания.
Детей не привитых и не болевших, контактировавших с больными корью, не допускают в детские учреждения в течение 17 дней с момента контакта, а получавших профилактически иммуноглобулин — 21 день. Первые 7 дней от начала контакта дети разобщению не подлежат.
Экстренная профилактика кори возможна, если проводится в течение 3 дней после контакта с больным корью. Если вакцинация отсрочена, вводят сывороточный иммуноглобулин в дозе 0,25 мл/ кг внутримышечно (максимальная доза 15 мл) немедленно, с последующей вакцинацией 5-6 месяцев спустя при отсутствии противопоказаний. При контакте с больным пациента с иммунодефицитом, которому вакцинация противопоказана, назначается сывороточный иммуноглобулин в дозе 0,5 мл/кг внутримышечно (максимально 15 мл). Иммуноглобулины не должны вводиться одновременно с вакциной.
Лечение Эпидемического паротита (свинки):
Больных эпидемическим паротитом можно лечить дома. Госпитализируют больных тяжелыми осложненными формами, а также по эпидемиологическим показаниям. Изолируют больных дома в течение 9 дней. В детских учреждениях, где выявлен случай заболевания паротитом, устанавливается карантин на 21 день. Дезинфекция в очагах паротита не проводится.
Этиотропного лечения эпидемического паротита нет. Гипериммунная специфическая сыворотка не давала терапевтического эффекта и не предупреждала развития осложнений
Важной задачей лечения является предупреждение осложнений. Необходимо соблюдение постельного режима не менее 10 дней
У мужчин, не соблюдавших постельный режим в течение 1-й недели, орхит развивался в 3 раза чаще (у 75%), чем у лиц, госпитализированных в первые 3 дня болезни (у 26%). Для профилактики панкреатитов, кроме того, необходимо соблюдать определенную диету: избегать переедания, уменьшить количество белого хлеба, макарон, жиров, капусты. Диета должна быть молочно-растительной. Из круп лучше употреблять рис, разрешается черный хлеб, картофель.
При орхитах возможно раньше назначают преднизолон в течение 5-7 дней, начиная с 40-60 мг и уменьшая дозу каждый день на 5 мг, или другие кортикостероиды в эквивалентных дозах.
При менингите применяют такой же курс лечения кортикостероидами. Предложение использовать для лечения паротитных менингитов внутримышечное введение нуклеаз не имеет научного обоснования, эффективность этого метода пока никем не доказана. На течение паротитного менингита благоприятное влияние оказывает спинномозговая пункция с извлечением небольшого количества ликвора. Некоторое значение имеет умеренная дегидратационная терапия. При остром панкреатите назначают жидкую щадящую диету, атропин, папаверин, холод на живот, при рвоте — аминазин, а также препараты, ингибирующие ферменты, в частности контрикал (трасилол), который вводят внутримышечно (медленно) в растворе глюкозы, в первый день 50 000 ЕД, затем 3 дня по 25000 ЕД/сут и еще 5 дней по 15000 ЕД/сут. Местно — согревающие компрессы.
Прогноз благоприятный, летальные исходы бывают очень редко (1 на 100 000 заболевших); однако следует учитывать возможность глухоты и атрофии яичек с последующей азоспермией. После паротитных менингитов и менингоэнцефалитов длительное время наблюдается астенизация.
Лечение эпидемического паротита
Показаниями к госпитализации служат эпидемиологические и клинические критерии. Обязательной госпитализации подлежат пациенты (прежде всего дети) из закрытых коллективов — детских домов, школ-интернатов, детских лагерей отдыха, санаториев, воинских частей, казарм, общежитий и т.д. Клиническими показаниями к госпитализации служат тяжёлое течение заболевания (гипертермия, поражение ЦНС, панкреатит, орхит), сопутствующие острые и хронические заболевания, осложнённое течение заболевания. Госпитализация осуществляется либо в специализированные отделения, либо в боксированные палаты.
В целях снижения риска развития тяжёлого и осложнённого течения заболевания, больные весь лихорадочный период должны соблюдать постельный режим
Большое внимание следует уделять гигиене полости рта (снижение саливации!!!)
В связи с поражением слюнных желёз (и возможно других пищеварительных желёз), нарушается нормальный процесс пищеварения, что требует соблюдения в острый период заболевания диеты. Больные должны получать в первые дни болезни только жидкую и полужидкую пищу. При наличии признаков панкреатита больным назначается стол №5. Показано обильное питьё (чай, фруктовые соки, компоты, кисели).
Этиотропное лечение не разработано. Больные получают патогенетическую и симптоматическую терапии. Применение гамма-глобулина для лечения больных эпидемическим паротитом оказалось малоэффективным.
Рекомендуется частое полоскание и орошение полости рта растительными травяными отварами и настойками (ромашки) или просто кипяченой водой.
По показаниям проводится оральная и/или парентеральная дезинтоксикационная терапия с использованием глюкозо-солевых растворов по общепринятым принципам. Жаропонижающие препараты назначаются исключительно только при повышении температуры тела выше 38,5°С. Показано проведение десенсибилизирующей терапии, приём ферментных препаратов желудочно-кишечного тракта, нестероидные противовоспалительные препараты коротким курсом.
При появлении признаков орхита показано парентеральное (реже оральное) назначение кортикостероидных препаратов (преднизолон) в течение 3-4 дней в дозе 2-3 мг/кг массы тела/сутки, в качестве отвлекающей терапии — холодные компрессы на мошонку. При расширении режима — ношение суспензория в течение 1-2 недель.
При наличии признаков панкреатита показаны щадящая диета, холод на живот, в первые сутки — голодная диета. По показаниям — парентеральное введение ингибиторов протеолитических ферментов (гордокс, контрикал, трасилол).
При подозрении на менингит, после проведения люмбальной пункции и подтверждения диагноза менингита — лечение проводится по общим принципам лечения вирусных серозных менингитов.
При развитии менингоэнцефалита проводится интенсивная терапия, направленная на борьбу с отёком мозга (детоксикация, дегидратация, коррекция метаболических расстройств, назначение глюкокортикоидов), противосудорожные, седативные препараты.
Выписка переболевших при отсутствии осложнений производится после клинического выздоровления под контролем нормализации показателей активности диастазы (амилазы).
Интересные факты о болезни Паротитный орхит:
У 50% перенесших паротитный орхит отмечается атрофия одного или обоих яичек. Полное бесплодие наступает редко, но у 13% переболевших орхитом отмечается снижение количества сперматозоидов.
Даже 3 года спустя после болезни у 24% взрослых и 38% подростков количество сперматозоидов было слишком низким.
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Паротитного орхита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Эпидемиология
Передатчиком и источником инфекции является только человек. Основной путь передачи инфекции от человека к человеку – воздушно-капельный. Возбудитель попадает в окружающую среду со слюной. Заразиться можно при нахождении в непосредственной близости с больным.
Во внешней среде вирус погибает, поэтому заражение через инфицированные слюной предметы маловероятно. Восприимчивость к болезни всеобщая. Распространение инфекции сильно ускоряется, если одновременно в организме находится вирус гриппа или больной страдает от острого респираторного заболевания, так как при кашле и чихании распространение вируса возрастает.
Как носитель инфекции, человек опасен за два дня до начала болезни и в течение 3-5 дней болезни. В целом, опасный для окружающих период составляет 7 дней.
Паротит встречается и в качестве индивидуального заболевания, и в качестве эпидемиологической вспышки.
Страдать от паротита могут и женщины, и мужчины. Но представители мужского пола болеют паротитом чаще. Самый максимум заболеваемости приходится на зимние и весенние месяцы.
Среди детей данная болезнь чаще всего выявляется в возрасте от 3 до 5 лет. Дети до 6 месяцев и взрослые после 50 лет практически не подвержены этому заболеванию.
Общее описание
Эпидемический паротит (паротитная инфекция) — это острое заболевание вирусной этиологии, при котором в первую очередь поражаются слюнные и иногда другие железы. Эта патология является распространенным заболеванием с высоким уровнем восприимчивости детей и подростков.
 Возбудителем инфекции является РНК-вирус. В роли источника заражения выступает человек с типичной или стертой картиной заболевания, слюна которого содержит возбудитель. Передается вирус воздушно-капельным путем при условии расположения источника инфекции в 1–2 метрах от здорового человека. Возможна передача заболевания с предметами повседневного пользования, постельным бельем и игрушками, инфицированные слюной больного человека.
Возбудителем инфекции является РНК-вирус. В роли источника заражения выступает человек с типичной или стертой картиной заболевания, слюна которого содержит возбудитель. Передается вирус воздушно-капельным путем при условии расположения источника инфекции в 1–2 метрах от здорового человека. Возможна передача заболевания с предметами повседневного пользования, постельным бельем и игрушками, инфицированные слюной больного человека.
Первичное размножение вируса осуществляется в полости рта, носа, глотки и верхних дыхательных путях. Типичная локализация вируса — слюнные железы, где осуществляется его репродукция, и в дальнейшем вирус повторно поступает в кровоток. Это вызывает воспалительные и дегенеративные изменения в тех органах, в которые на этот раз попадал вирус.
Патогенез (что происходит?) во время Эпидемического паротита (свинки):
Воротами инфекции служит слизистая оболочка верхних дыхательных путей (возможно, миндалины). Возбудитель проникает в слюнные железы не через околоушный (стенонов) проток, а гематогенным путем. Вирусемия является важным звеном патогенеза паротита, что доказывается возможностью выделения вируса из крови уже на ранних этапах болезни. Вирус разносится по всему организму и находит благоприятные условия для размножения (репродукции) в железистых органах, а также в нервной системе. Поражение нервной системы и других железистых органов может наступать не только после поражения слюнных желез, но и одновременно, раньше и даже без поражения их (очень редко). Удавалось выделить вирус паротита не только из крови и слюнных желез, но и из тестикулярной ткани, из поджелудочной железы, из молока больной паротитом женщины. В зависимости от локализации возбудителя и выраженности изменений того или иного органа клинические проявления заболевания могут быть весьма разнообразными. При паротите в организме вырабатываются специфические антитела (нейтрализующие, комплементсвязывающие и др.), обнаруживаемые в течение нескольких лет, и развивается аллергическая перестройка организма, сохраняющаяся очень долго (возможно, в течение всей жизни).
Установлено, что в поражениях ЦНС, периферической нервной системы и поджелудочной железы играют определённую роль иммунные механизмы: уменьшение количества Т-клеток, слабый первичный иммунный ответ с низким титром IgM, снижение содержания IgA и IgG.
В механизмах нейтрализации вируса существенная роль принадлежит вирулицидным антителам, подавляющим активность вируса и его проникновение в клетки.
Кальцивироз кошек
Инфекционное заболевание с высокими рисками осложнения и тяжелым течением, сопровождающееся лихорадочным состоянием и поражением дыхательной системы. Во внешней среде вирус продолжает жить в течение 10-ти дней, а у переболевших особей обычно формируется стойкий иммунитет.
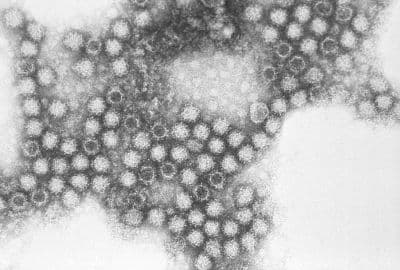 Источником инфицирования становятся заболевшие животные и носители вируса, которые продолжают выделять частицы возбудителя еще в течение нескольких месяцев после перенесенного заболевания. Передается инфекция контактным путем, воздушным. Животные выделяют вирус через слезную жидкость, слюну, носовые выделения, фекалии. Если частицы вируса попадают на предметы одежды, обувь, сумки – они так же становятся источником инфекции.
Источником инфицирования становятся заболевшие животные и носители вируса, которые продолжают выделять частицы возбудителя еще в течение нескольких месяцев после перенесенного заболевания. Передается инфекция контактным путем, воздушным. Животные выделяют вирус через слезную жидкость, слюну, носовые выделения, фекалии. Если частицы вируса попадают на предметы одежды, обувь, сумки – они так же становятся источником инфекции.
Чаще всего заболевание встречается в холодное время года, и поражает преимущественно молодых котят.
Кальцивироз не обладает высокой степенью вирулентности, и в большинстве случаев протекает бессимптомно или с незначительным проявлением симптомов. Однако если заболевание сочетается с другими инфекциями, особенно с микоплазмозом, возможность летального исхода повышается до 86%.
Симптомы кальцивироза
Признаки кальцивироза имеют немало схожих черт с инфекционным ринотрахеитом. Длительность инкубационного периода 1-3 дня. Для начала болезни характерны слабость, быстрая утомляемость, возможна потеря веса, атония, бледность кожных покровов. Появляются слизисто-гнойные выделения из носа и глаз, на передней части и спинке языка, а также на поверхности мягкого и твердого неба и снаружи ноздрей появляются небольшие пузырьки, которые очень быстро перерождаются в язвы.
Кальцивироз нередко осложняется ларингитом, трахеитом, бронхитом или воспалением легких. В среднем кошки болеют кальцивирозом от 1 до 3 недель, смертность в при этом составляет 30%.
Эпидемический паротит: симптомы у детей

Эпидемический паротит медики изучают более 200 лет. Накопленные за этот период знания позволяют подробно описывать симптомы у детей, особенности периода болезни и ее последствия.
Инфекционный паротит, или свинку подразделяют по тяжести протекания на следующие варианты:
- легкий. Вирус развивается только в слюнных железах, сопровождаясь субфебрильной температурой. Дети заболевают внезапно, состояние при этом удовлетворительное;
- средний. Возбудитель захватывает ткани и других желез, помимо слюнных. К симптомам у детей добавляется лихорадка с мелким тремором тела, головная боль, «ломота», трудности с глотанием, отсутствие аппетита, тошнота, рвота, бессонница;
- тяжелый. Наиболее опасный вариант развития болезни, когда в воспалительный процесс вовлекается не только ткань желез, но и центральная нервная система.
Эпидемический паротит начинается стремительно, с резкого нарастания температуры тела. К ней добавляются слабость, боли в теле. Дети испытывают боль при глотании, жевании, движениях челюстью, отказываются от пищи.
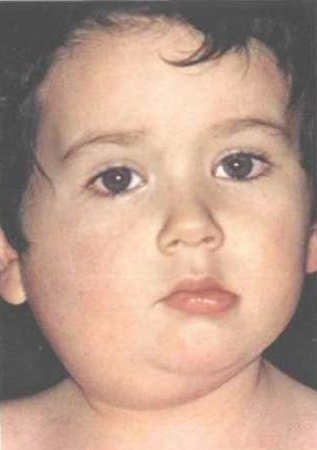
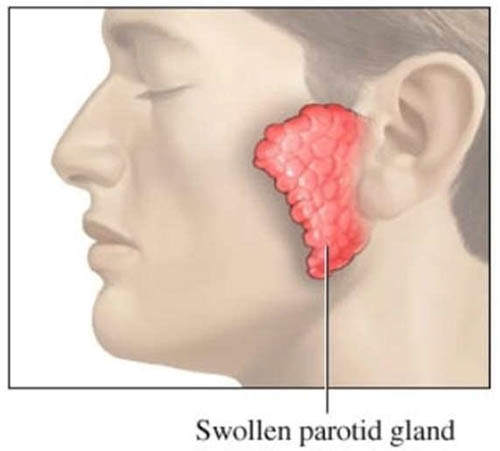
Характерный признак эпидемического паротита — опухшие слюнные железы, расположенные за ушами. Припухлость может распространяться на область шеи, быть болезненной, влиять на внешний вид ушей — они становятся «оттопыренными». Щеки кажутся увеличенными. По окончании свинки, через 7-8 дней эти симптомы бесследно исчезают, не оказывая длительного влияния на внешний вид ребенка.
Гипертермия, высокая температура тела при свинке может не корректироваться жаропонижающими средствами, но всегда проходит вместе с симптомами болезни. Если снижение температуры не происходит после выздоровления ребенка — это признак начала нового патологического процесса и повод для срочного обращения к врачу.
Человеческий организм при столкновении с вирусом паротита начинает самостоятельную выработку специфических антител, которые можно выявить в составе крови и по окончании периода болезни.
Эффективная терапия заболевания
Основной задачей медиков в процессе лечения свинки является предупреждение развития осложнений. Больному показан строгий постельный режим в течение 10 дней или дольше, в зависимости от состояния. Статистика свидетельствует, что при несоблюдении постельного режима случаи развития орхита отмечаются в три раза чаще, чем у тех, кто выполняет врачебные рекомендации. При неосложненных случаях больной остается дома, госпитализация необходима только при возникновении тяжелого осложнения либо чтобы исключить дальнейшее распространение инфекции
Важно обеспечить больному надлежащий уход, в том числе:
- обильное теплое питье для снижения интоксикации продуктами клеточного распада;
- жидкую или полужидкую пищу, не требующую жевания;
- регулярную чистку зубов и полоскание полости рта кипяченой водой или слабым содовым раствором;
- сухие согревающие компрессы на опухоль.
При развитии осложнений врач назначает соответствующее лечение согласно показаниям. Выздоровление наступает спустя две-три недели после начала болезни.
Важнейшим фактором профилактики свинки является своевременное введение ребенку живой вакцины. Плановая вакцинация проводится годовалым детям с ревакцинацией в 6-летнем возрасте. Пациентов старшего возраста прививают по эпидемиологическим показаниям. Статистика свидетельствует, что привитые дети и взрослые заболевают свинкой значительно реже, а в случае инфицирования существенно снижается риск развития осложнений.
Всегда ли вакцинопрофилактика помогает избежать болезни?

Большинство взрослых получили вакцину от эпидпаротита в детстве. Но такая мера даже при полном соответствии графику не гарантирует 100% защиты от заболевания. Американские ученые провели крупное исследование поствакцинального иммунитета от эпидемического паротита у студентов, результаты которого были опубликованы в статье от 2019 г. Оказалось, что у значительного количества участников эксперимента в крови было выявлено сниженное количество иммунных клеток памяти для свинки, а у некоторых людей их и вовсе не было.
Ученые предполагают, что возникновение эпидпаротита у взрослых после успешной вакцинации может объясняться:
- недостаточным охватом населения вакцинопрофилактикой;
- индивидуальной первичной вакцинальной недостаточностью, когда правильное введение вакцины не приводит к формированию иммунитета;
- вариациями вирусных антигенов (известно несколько генотипов возбудителя эпидпаротита, у вакцинного штамма — генотип А, который обычно способствует формированию перекрестного иммунитета);
- закономерным снижением стойкости иммунитета к патогенному возбудителю с возрастом, что классифицируется учеными как вторичная вакцинальная недостаточность.
Каждый человек может сдать кровь на наличие антител к свинке. При выявлении вторичной вакцинальной недостаточности проводится повторная вакцинация — использование третьей дозы вакцины.
Другие заболевания из группы Инфекционные и паразитарные болезни:
| Абдоминальный актиномикоз |
| Аденовирусная инфекция |
| Аденовирусный энтерит |
| Акантохейлонематоз (дипеталонематоз) |
| Актиномикоз |
| Амебиаз |
| Амебный абсцесс легкого |
| Амебный абсцесс печени |
| Анизакидоз |
| Анкилостомидоз |
| Анкилостомоз |
| Аргентинская геморрагическая лихорадка |
| Аскаридоз |
| Аспергиллез |
| Африканский трипаносомоз (сонная болезнь) |
| Бабезиоз |
| Балантидиаз |
| Бартонеллез |
| Беджель |
| Бешенство |
| Бластомикоз Гилкриста |
| Бластомикоз южно-американский |
| Болезнь (лихорадка) Росс-Ривер |
| Болезнь Брилла-Цинссера |
| Болезнь кошачьих царапин |
| Болезнь Кройцфельдта-Якоба |
| Болезнь Лайма |
| Болезнь Шагаса (американский трипаносомоз) |
| Боливианская геморрагическая лихорадка |
| Ботулизм |
| Бразильская пурпурная лихорадка |
| Бругиоз |
| Бруцеллёз |
| Брюшной тиф |
| Ветряная оспа (ветрянка) |
| Вирусные бородавки |
| Вирусный гепатит A |
| Вирусный гепатит В |
| Вирусный гепатит Е |
| Вирусный гепатит С |
| Вирусный конъюнктивит |
| Висцеральный лейшманиоз |
| Внезапная экзантема |
| Возвратный тиф |
| Вухерериоз (слоновая болезнь) |
| Газовая гангрена |
| Геморрагическая лихорадка с почечным синдромом |
| Геморрагическая лихорадка Эбола |
| Геморрагические лихорадки |
| Гемофильная инфекция |
| Герпетическая ангина (герпетический тонзиллит) |
| Герпетическая экзема |
| Герпетический менингит |
| Герпетический фарингит |
| Гименолепидоз |
| Гирудиноз |
| Гистоплазмоз легких |
| Гнатостомоз |
| Головной педикулёз |
| Грипп |
| Дикроцелиоз |
| Дипилидиоз |
| Дифиллоботриоз |
| Дифтерия |
| Дракункулёз |
| Жёлтая лихорадка |
| Зигомикоз (фикомикоз) |
| Иерсиниоз и псевдотуберкулез |
| Изоспороз |
| Инфекционная эритема (пятая болезнь) |
| Инфекционный мононуклеоз |
| Кампилобактериоз |
| Капилляриоз кишечника |
| Капилляриоз легочный |
| Капилляриоз печеночный |
| Кишечный интеркалатный шистосомоз |
| Кишечный шистосомоз Мэнсона |
| Клонорхоз |
| Кожно-слизистый лейшманиоз (эспундия) |
| Кожный лейшманиоз |
| Кожный миаз |
| Коклюш |
| Кокцидиоидомикоз |
| Колорадская клещевая лихорадка |
| Контагиозный моллюск |
| Корь |
| Краснуха |
| Криптококкоз |
| Криптоспоридиоз |
| Крымская геморрагическая лихорадка |
| Ку-лихорадка |
| Кьясанурская лесная болезнь |
| Легионеллёз (Болезнь легионеров) |
| Лейшманиоз |
| Лепра |
| Лептоспироз |
| Листериоз |
| Лихорадка Денге |
| Лихорадка Западного Нила |
| Лихорадка Ласса |
| Лихорадка Марбург |
| Лихорадка от укуса крыс (Содоку) |
| Лихорадка Рифт-Валли |
| Лихорадка Чикунгунья |
| Лоаоз |
| Лобковый педикулез |
| Лобомикоз |
| Лямблиоз |
| Малярия |
| Мансонеллез |
| Медленные вирусные инфекции |
| Мелиоидоз |
| Менингококковая инфекция |
| Миаз |
| Мицетома |
| Москитная лихорадка (лихорадка паппатачи) |
| Мочеполовой шистосомоз |
| Натуральная оспа |
| Некатороз |
| Нокардиоз |
| Окопная лихорадка |
| Омская геморрагическая лихорадка |
| Онхоцеркоз |
| Описторхоз |
| Опоясывающий лишай (опоясывающий герпес) |
| Оппортунистические микозы |
| ОРВИ |
| Осповидный риккетсиоз |
| Острый герпетический (афтозный) стоматит |
| Острый герпетический гингивостоматит |
| Острый полиомиелит |
| Парагонимоз человека |
| Паракокцидиоидомикоз |
| Паратиф С |
| Паратифы А и В |
| Парвовирусная инфекция |
| Паротитный менингит |
| Паротитный орхит |
| Паротитный панкреатит |
| Паротитный энцефалит (энцефалит при эпидемическом паротите) |
| Пастереллез |
| Педикулёз (вшивость) |
| Педикулёз тела |
| Пенициллоз |
| Пинта |
| Пищевые токсикоинфекции |
| Пневмоцистоз (пневмоцистная пневмония) |
| Простуда |
| Пятнистая лихорадка Скалистых гор |
| Ретровирусная инфекция |
| Рожа |
| Ротавирусный энтерит |
| Сальмонеллез |
| Сап |
| Сибирская язва |
| Синдром токсического шока |
| Синдром Уотерхауза-Фридериксена |
| Скарлатина |
| Спарганоз |
| СПИД (синдром приобретённого иммунного дефицита) |
| Спириллез |
| Споротрихоз |
| Стафилококковое пищевое отравление |
| Столбняк |
| Стрептобациллез |
| Стронгилоидоз |
| Тениоз |
| Токсоплазмоз |
| Трихинеллез |
| Трихостронгилоидоз |
| Трихоцефалёз (трихуроз) |
| Тропическая легочная эозинофилия |
| Туберкулез периферических лимфатических узлов |
| Туляремия |
| Тунгиоз |
| Фасциолез |
| Фасциолопсидоз |
| Филяриатоз (филяриоз) |
| Филяриатоз лимфатический |
| Фрамбезия |
| Холера |
| Хромомикоз |
| Хронический вирусный гепатит |
| Цистицеркоз |
| Цистицеркоз глаз |
| Цистицеркоз головного мозга |
| Цитомегаловирусная инфекция |
| Цитомегаловирусная пневмония |
| Цитомегаловирусный гепатит |
| Цитомегаловирусный мононуклеоз |
| Чесотка |
| Чума |
| Шейно-лицевой актиномикоз |
| Шигеллез |
| Шистосоматидный дерматит |
| Шистосомоз (бильгарциоз) |
| Шистосомоз японский |
| Энтеробиоз |
| Энтеровирусная инфекция |
| Эпидемическая миалгия |
| Эпидемический сыпной тиф |
| Эризипелоид |
| Эхинококкоз |
| Эхинококкоз легких |
| Эхинококкоз печени |
| Эшерихиоз |
| Язвенно-некротический стоматит Венсана |
Принцип распространения
Вирус паротита находится в капельках слюны больного человека, попадающей в ротоглотку и верхние дыхательные пути. Вирусные частицы проникают в клетки органов дыхания, размножаются и накапливаются там, а затем выходят в кровь. Током крови они разгоняются по всему организму, попадая в слюнные железы и другие железистые органы. Пребывание вирусов в железах приводит к развитию воспалительного процесса, который и проявляется в форме паротита (негнойного инфекционного поражения слюнных желез, поджелудочной железы, семенников), орхита (воспаления яичка у мужчин), субмаксиллита (воспаления поднижнечелюстной железы), оофорита (инфекционного воспаления яичников) , панкреатита (воспаления поджелудочной железы) и т.д.
Кроме того, вирус поражает и нервную систему, так как проникает в цереброспинальную жидкость.
Возбудитель паротита может привести к поражению плода у беременной, которая заболела паротитом. Например, обусловить появление микроцефалии (значительному уменьшению размеров черепа головного мозга) и гидроцефалии (водянке головного мозга), злокачественной опухоли. Может спровоцировать выкидыш.
Через 7-9 дней от начала заболевания вырабатываются защитные антитела, а секреты слюнных желез подавляют активность вирусов. После перенесенного заболевания у выздоровевшего вырабатывается стойкий иммунитет.
Симптомы эпидемического паротита
Период инкубации составляет около трех недель. Болезнь начинается внезапно с лихорадки, интоксикации, головной боли, недомогания, снижения аппетита. Спустя двое суток возникают боли в околоушных слюнных железах при пережевывании пищи, открывании рта и разговоре. Сначала определяется опухание и болезненность одной железы, а спустя 2–3 дня то же самое отмечается уже с другой стороны. Иногда железы достигают таких размеров, что их воспалительный отек распространяется на шею и височную область. Типична болезненность в точках кпереди от мочки уха и в районе верхушки сосцевидного отростка. Одновременно с околоушными иногда поражаются подчелюстные (субмаксилит) и подъязычные (сублингвит) слюнные железы.
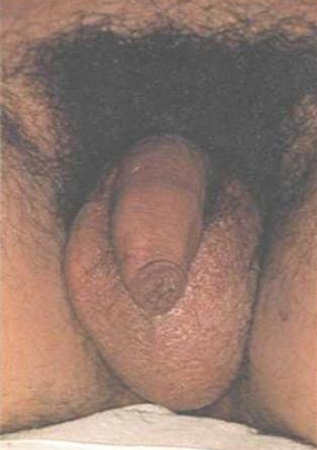
Характерно участие в патологическом процессе яичек, яичников, предстательной и молочных желез. У подростков и мужчин зачастую возникает орхит, манифестация которого наблюдается спустя две недели после поражения слюнных желез. Клинически это проявляется подъемом температуры, болями в паховый области и в области яичка. Яичко поражено зачастую только односторонне, увеличено в размерах, мошонка приобретает цианотичный оттенок. Нередким спутником болезни является серозный менингит, менингоэнцефалит, а также патология черепно-мозговых нервов, чаще VIII пары.
Болезнь может протекать бессимптомно или со стертыми проявлениями, что затрудняет ее распознавание.