Фурункулез
Содержание:
- Другие заболевания из группы Болезни кожи и подкожной клетчатки:
- Как бактерия стафилококка попадает в нос и развивается фурункул?
- Нужно ли обращаться к врачу
- Причины абсцесса груди
- Online-консультации врачей
- Симптомы Фурункул:
- Какие возможны осложнения
- Как лечить халязион на глазу
- Диагностика абсцесса молочных желез
- Диагностика абсцесса на губе
- Диагностика панариция
- Красный носогубной треугольник
- Как вылечить чирий (средства) –
- Классификация фурункулов
- В домашних условиях
- Как проходит вскрытие фурункула?
- Лечение панариция
- В чем сложность диагностики блефарита верхнего века?
- Фурункул абсцесс: лечение и последствия
- Фурункулез на ногах: диагностика и особенности лечения
Другие заболевания из группы Болезни кожи и подкожной клетчатки:
| Абразивный преканкрозный хейлит манганотти |
| Актинический хейлит |
| Аллергический артериолит, или васкулит Рейтера |
| Аллергический дерматит |
| Амилоидоз кожи |
| Ангидроз |
| Астеатоз, или себостаз |
| Атерома |
| Базалиома кожи лица |
| Базальноклеточный рак кожи (базалиома) |
| Бартолинит |
| Белая пьедра (узловатая трихоспория) |
| Бородавчатый туберкулез кожи |
| Буллезное импетиго новорожденных |
| Везикулопустулез |
| Веснушки |
| Витилиго |
| Вульвит |
| Вульгарное, или стрепто-стафилококковое импетиго |
| Генерализованный рубромикоз |
| Гидраденит |
| Гипергидроз |
| Гиповитаминоз витамина В12 (цианокобаламин) |
| Гиповитаминоз витамина А (ретинол) |
| Гиповитаминоз витамина В1 (тиамин) |
| Гиповитаминоз витамина В2 (рибофлавин) |
| Гиповитаминоз витамина В3 (витамин РР) |
| Гиповитаминоз витамина В6 (пиридоксин) |
| Гиповитаминоз витамина Е (токоферол) |
| Гипотрихоз |
| Гландулярный хейлит |
| Глубокий бластомикоз |
| Грибовидный микоз |
| Группа заболеваний буллезного эпидермолиза |
| Дерматиты |
| Дерматомиозит (полимиозит) |
| Дерматофития |
| Занозы |
| Злокачественная гранулема лица |
| Зуд половых органов |
| Избыточное оволосение, или гирсутизм |
| Импетиго |
| Индуративная (уплотненная) эритема Базена |
| Истинная пузырчатка |
| Ихтиозы и ихтиозоподобные заболевания |
| Кальциноз кожи |
| Кандидоз |
| Карбункул |
| Карбункул |
| Киста пилонидальная |
| Кожный зуд |
| Кольцевидная гранулема |
| Контактный дерматит |
| Крапивница |
| Красная зернистость носа |
| Красный плоский лишай |
| Ладонная и подошвенная наследственная эритема, или эритроз (болезнь Лане) |
| Лейшманиоз кожи (болезнь Боровского) |
| Лентиго |
| Ливедоаденит |
| Лимфаденит |
| Линия фуска, или синдром андерсена-верно-гакстаузена |
| Липоидный некробиоз кожи |
| Лихеноидный туберкулез — лишай золотушный |
| Меланоз Риля |
| Меланома кожи |
| Меланомоопасные невусы |
| Метеорологический хейлит |
| Микоз ногтей (онихомикоз) |
| Микозы стоп |
| Многоморфная экссудативная эритема |
| Муцинозная алопеция Пинкуса, или фолликулярный муциноз |
| Нарушения нормального роста волос |
| Неакантолитическая пузырчатка, или рубцующийся пемфигоид |
| Недержание пигментации, или синдром блоха-сульцбергера |
| Нейродермит |
| Нейрофиброматоз (болезнь реклингхаузена) |
| Облысение, или алопеция |
| Ожог |
| Ожоги |
| Отморожение |
| Отморожение |
| Папулонекротический туберкулез кожи |
| Паховая эпидермофития |
| Периартерит узелковый |
| Пинта |
| Пиоаллергиды |
| Пиодермиты |
| Пиодермия |
| Плоскоклеточный рак кожи |
| Поверхностный микоз |
| Поздняя кожная порфирия |
| Полиморфный дермальный ангиит |
| Порфирии |
| Поседение волос |
| Почесуха |
| Профессиональные заболевания кожи |
| Проявление гипервитаминоза витамина А на коже |
| Проявление гиповитаминоза витамина С на коже |
| Проявления простого герпеса на коже |
| Псевдопелада Брока |
| Псевдофурункулез Фингера у детей |
| Псориаз |
| Пурпура пигментная хроническая |
| Пятнистая атрофия по типу Пеллиззари |
| Пятнистая лихорадка скалистых гор |
| Пятнистая лихорадка скалистых гор |
| Разноцветный лишай |
| Рак кожи лица |
| Раны |
| Ретикулез кожи |
| Ринофима |
| Розацеаподобный дерматит лица |
| Розовый лишай |
| Рубромикоз, или руброфития |
| Саркоид Бека |
| Саркоидоз Бека |
| Саркома (ангиосаркома) Капоши |
| Сверлящая, или пронизывающая эктима |
| Себорея |
| Септическая эритема |
| Сикоз |
| Синдром Лайелла |
| Синдром Стивенса-Джонсона |
| Системная красная волчанка |
| Склерема и склередема |
| Склеродермия |
| Скрофулодерма, или колликвативный туберкулез кожи |
| Смешанная, или вариегатная, порфирия |
| Сморщивание вульвы (крауроз) |
| Сморщивание (крауроз) полового члена |
| Ссадины |
| Стрептококковое импетиго |
| Трехсимптомная болезнь Гужеро-Дюппера |
| Трихотилломания |
| Трихофитии |
| Туберкулез кожи |
| Туберкулез кожи и подкожной клетчатки |
| Туберкулезная волчанка |
| Угри, или акне |
| Узелковый периартериит |
| Ушиб |
| Фавус |
| Флегмона |
| Фрамбезия |
| Фурункул. Фурункулез |
| Хроническая мигрирующая эритема Афцелиуса-Липшютца |
| Хроническая поверхностная диффузная стрептодермия |
| Хроническая язвенная и язвенно-вегетирующая пиодермия |
| Хронический атрофирующий акродерматит |
| Хрономикоз |
| Центральный лентигиоз Турена |
| Черепицеобразный микоза |
| Черная пьедра |
| Чёрный лишай |
| Чесотка |
| Шанкриформная пиодермия |
| Экзема |
| Эксфолиативный (листовидный) дерматит новорожденных Риттера |
| Эктима вульгарная (гнойник обыкновенный) |
| Эпидемическая пузырчатка новорожденных |
| Эпидермофитиды |
| Эпидермофития |
| Эпидермофития стоп |
| Эритематозная анетодермия ядассона |
| Эритразма |
| Язва бурули |
| Язвенный туберкулез кожи и слизистых оболочек |
Как бактерия стафилококка попадает в нос и развивается фурункул?
Человек может быть носителем инфекций и не подозревать об этом. При подходящих условиях (переохлаждение организма, снижение общих защитных свойств, обострение любой хронической патологии организма, перенесенный стресс, повышенные физические нагрузки, злоупотребление алкогольными напитками) стрептоккоки или стафилоккоки начинают проявлять себя.
Образованию фурункула способствует:
- несоблюдение правил личной гигиены;
- вредное производство;
- переохлаждение или перегревание организма;
- болезни желудочно-кишечного тракта;
- несбалансированное питание с недостаточным количеством витаминов, минералов, микроэлементов;
- эндокринные заболевания;
- пониженный иммунитет.
Нужно ли обращаться к врачу
Существует множество народных «бабушкиных» рецептов, которые вроде как призваны помочь быстрому созреванию и вскрытию гнойника. Но все эти рецепты могут привести к плачевным последствиям, так как наоборот будут способствовать распространению инфекции в более глубокие слои кожи. На этапе нагноения необходимо проводить только хирургическое вскрытие в условиях врачебного кабинета.
Определить тип воспаления, а также стадию развития может только дерматолог или хирург. Для выявления причины требуется сдача лабораторных анализов, а также для уточнения возбудителя делается соскоб с кожи. При хронических высыпаниях рекомендуется проверить иммунный статус пациента. Важным пунктом диагностики является проверка на ИППП. Поэтому при возникновении гнойных патологических процессов на коже обязательно обратитесь к дерматологу.
Причины абсцесса груди
Абсцессы груди обычно вызваны бактериальной инфекцией. Наиболее распространенным возбудителем является метициллинорезистентный S. aureus, за которым следуют коагулазонегативные стафилококки.
Метициллинорезистентный S. aureus
До 40% абсцессов молочной железы имеют полимикробную этиологию, с изоляцией аэробов (стафилококков, стрептококков, энтеробактерий, коринебактерий, кишечной палочки, синегнойной палочки), а также анаэробов (пептострептококки, бактерии Propionibacterium, бактероиды, лактобактерии, бактерии Clostridium, Fusobacterium, и Veillonella).
Анаэробы иногда выделяют при абсцессах и в хронических рецидивирующих случаях. Исследование первичных и рецидивирующих абсцессов молочной железы показало, что у курильщиков анаэробы выявлялись чаще.
Более необычными патогенами могут быть Bartonella henselae (возбудитель болезни кошачьих царапин), микобактерии (туберкулез и атипичные микобактерии), актиномицеты, бруцеллы, грибы (кандиды и криптококки), паразиты и личинки.
К образованию ограниченного очага (абсцесса) приводят:
- Мастит. Абсцессы груди чаще встречаются у кормящих женщин. Согласно обзору научной литературы за 2020 год, лактационный мастит встречается у 2-3 % кормящих женщин, у 5–11% из которых может развиться один или несколько абсцессов. Бактерии могут попасть в грудь через сосок во время кормления грудью или через трещины на соске или ареоле (затемненная область вокруг соска). Заблокированные молочные протоки также могут привести к маститу и при отсутствии лечения – к абсцессу;
- Кисты, опухоли. Эти образования вызывают сдавление, закупорку молочных протоков, последующее присоединение вторичной инфекции вызывает абсцесс;
- Травмы. Гематома воспаляется и образуется гнойный очаг;
- Гормональные нарушения. Эндокринные заболевания, мастопатии, период новорожденности сопровождаются нарушением гормонального фона, когда образуется застой лимфы, крови. Если происходит размножение патогенных бактерий, особенно при ослабленном иммунитете, формируется абсцесс;
- Воспалительные заболевания, такие как пиодермии, лимфадениты, фурункулез, при которых возбудители попадают в молочную железу гематогенным путем;
- Некоторые инфекционные заболевания. Необычные инфекции молочной железы могут быть начальным проявлением ВИЧ-инфекции. Брюшной тиф является общепризнанной причиной абсцессов молочной железы в странах, где это заболевание широко распространено.
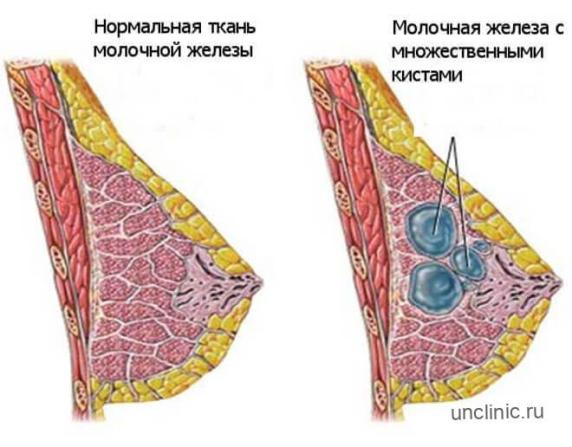
Кисты молочных желез
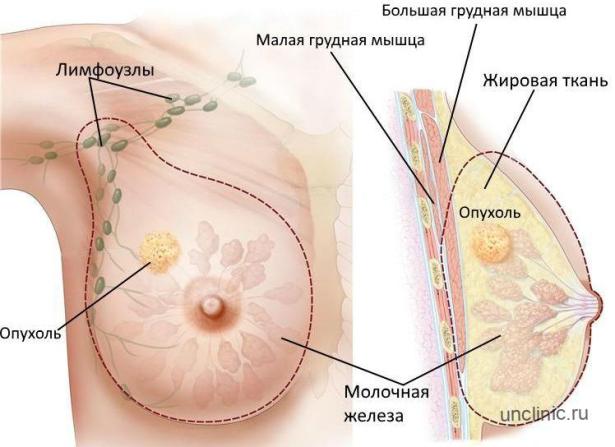
Опухоль молочной железы
Факторы риска абсцессов следующие:
- трещины на сосках;
- диабет или проблемы с иммунной системой;
- пирсинг сосков;
- хирургия грудного имплантата.
Хирургия грудного имплантата
Рак груди редко вызывает боль и воспаление. Однако воспалительный рак груди – это редкий тип раковой опухоли, который может вызывать симптомы, похожие на симптомы абсцесса груди.
Online-консультации врачей
| Консультация ортопеда-травматолога |
| Консультация онколога |
| Консультация детского невролога |
| Консультация эндокринолога |
| Консультация неонатолога |
| Консультация дерматолога |
| Консультация генетика |
| Консультация стоматолога |
| Консультация гастроэнтеролога детского |
| Консультация педиатра-аллерголога |
| Консультация андролога-уролога |
| Консультация сексолога |
| Консультация нарколога |
| Консультация нефролога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Симптомы Фурункул:
В развитии фурункула различают три стадии:
— стадию развития инфильтрата;
— стадию нагноения и некроза;
— стадию заживления.
Вначале вокруг волосяного фолликула появляется возвышающийся, твердый инфильтрат ярко-красного цвета с нерезкими границами, сопровождающийся чувством покалывания или незначительной болезненностью. Постепенно инфильтрат приобретает форму плотной опухоли, которая расширяется, становится более болезненной; окружающие ткани отекают (в области век, щек, губ отечность может быть резко выраженной). На 3-4-е сутки наступает вторая стадия: фурункул достигает от 1 до 3 см в диаметре, в центре его формируется гнойно-некротический стержень с пустулой на поверхности. Фурункул приобретает форму конусообразной опухоли с гладкой, лоснящейся кожей. В этот период боли становятся резкими, температура может повыситься до 37-38° С, могут появиться симптомы интоксикации (общее недомогание, разбитость, головные боли и др.). Далее покрышка пустулы самопроизвольно или искусственно вскрывается и из фурункула выделяется гнойное, иногда с примесью крови содержимое, а затем желто-зеленая некротическая «пробка» (некротический стержень). После удаления или отторжения стержня отечность, инфильтрация и боли исчезают, остающийся кратер фурункула выполняется грануляциями и в течение 2-3 дней рубцуется. Рубец вначале сине-красный, постепенно становится белым, иногда едва заметным. При обычном течении процесса цикл развития фурункула продолжается 8-10 дней.
При стертом течении процесса образуется болезненный инфильтрат без нагноения и некроза. При небольших размерах фурункул от фолликулита отличает образование небольшого центрального некротического стержня. У ослабленных больных, истощенных другими заболеваниями, или при нерациональном лечении фурункул может трансформироваться в абсцесс (абсцедирующий или флегмонозный фурункул).
Фурункулы могут локализоваться на любом участке кожного покрова, кроме кожи ладоней и подошв, где нет волосяных фолликулов. Одиночные фурункулы особенно часто возникают на затылке, коже предплечий, поясницы, живота, ягодиц, нижних конечностей. Фурункулы наружного слухового прохода отличаются значительной болезненностью, а верхние губы очень опасны из-за возможности тромбоза лимфатических и венозных путей с образованием септических флебитов мозговых сосудов и общим сепсисом. При локализации фурункула на шее, груди, бедре, вблизи лимфатических узлов могут развиться острый стволовый лимфангит и лимфаденит. При фурункулах могут наблюдаться метастазы в печень, почки и другие внутренние органы. Все эти осложнения делают фурункулы в некоторых случаях весьма серьезным заболеванием. Осложнениям в течении фурункула могут способствовать попытка его выдавливания, травмирование при бритье, нерациональное местное лечение и локализация на коже лица, в носогубном треугольнике, на коже и слизистых оболочках носа.
О фурункулезе говорят при множественном (хотя это бывает не всегда) и рецидивирующем высыпании фурункулов! По течению фурункулез бывает острым (продолжается от нескольких недель до 1-2 мес. и сопровождается появлением большого количества фурункулов) и хроническим (небольшое количество фурункулов появляется с короткими интервалами или непрерывно на протяжении ряда месяцев).
Прогноз. При одиночных фурункулах (кроме фурункулов лица) всегда хороший. При хроническом фурункулезе, особенно у пожилых лиц, у истощенных и больных диабетом, осложненных фурункулах и сепсисе прогноз серьезный.
Какие возможны осложнения
Основное последствие запущенного фурункулеза – рубцы. При чувствительной коже образуются глубокие шрамы, которые долго имеют красноватый оттенок. Дефект также нередко сочетается со стягиванием окружающей ткани. Этот косметический недостаток не проходит самостоятельно. Требуется профессиональная шлифовка кожи.
У людей, с ослабленным здоровьем патология способна привести к формированию гнойного абсцесса. Еще одним тяжелым последствием считается флегмона. При таком образование гнойный процесс поражает подкожную клетчатку. Имеет склонность к быстрому распространению на окружающие ткани.
Опасно возникновения фурункула на верхней губе или в носу. При отсутствии грамотного лечения инфекция способна подняться выше по кровеносным сосудам в мозговую оболочку и вызвать гнойный менингит. Также велика вероятность попадания инфекции в общий кровоток, что может вызвать сепсис. Эти заболевания требуют срочной госпитализации. При отсутствии врачебной помощи возможен летальный исход.
Если патологический процесс возник в области шеи, на предплечье или бедре, то при распространении воспаления поражаются лимфатические узлы и возникает лимфаденит.
Как лечить халязион на глазу
Халязион, или «застывший ячмень на глазу», чаще всего лечится хирургическим путем. Безболезненное течение способствует запущенности заболевания. Как правило, пациенты обращаются за помощью в больницу, когда опухоль на веке долго не проходит, а все лечение народными методами не принесло результата. На этой стадии уже невозможно консервативно добиться того, чтобы халязион прорвался сам.
Народные методы лечения и медикаментозная терапия эффективны только до момента формирования плотной капсулы, это первые две-три недели. На этом этапе механический массаж века, размягчающие препараты, антибиотики, прилив крови за счет прогревания, улучшенное питание тканей способствуют разрушению опухоли на глазу у взрослых и детей.
Домашние средства
Народные средства отлично помогают избавиться от халязиона. Самомассажи и прогревания, используемые в домашних условиях, способны эффективно бороться и быстро вылечить недуг дома.
Для прогревания используются компрессы, примочки из отваров ромашки, семян укропа, календулы, алтея, листьев березы. Сухое прогревание осуществляется с помощью вареного яйца, картофеля, жареной морской соли, разогретых семян льна. Хорошим вытягивающим действием обладает сок алоэ, его часто используют при лечении глазных болезней.
Массаж делается круговыми движениями по поверхности кожи век, снизу вверх, от места крепления века к периферии, по ходу оттока секрета сальной железы. Массаж необходимо продолжать около 15 минут, три раза за сутки.
Видео: Как делать массаж век дома
Пациенты часто спрашивают: « Можно ли прижигать опухоль на глазу, как и ячмень, мазать йодом или зеленкой?». Можно, но не нужно. В этом нет никакого лечебного смысла, так как патология расположена в толще тканей. Йод не попадет в очаг воспаления сквозь кожу, а со стороны слизистой его нанесение невозможно, это грозит ожогами. Поэтому процедура бессмысленная.
Традиционное лечение
Следующим этапом в лечении халязиона без операции является применение эффективных препаратов. Особенно показано лечение лекарственными средствами на этапе воспаления содержимого капсулы. Тут необходимы антибиотики, которые обладают бактерицидным действием, уничтожая вредную микрофлору.
Консервативное лечение состоит из таких лекарств, как глазные капли («Тобрекс», «Флоксал», «Ципромед»), глазные мази (тетрациклиновая, гентамициновая, мазь Вишневского), антисептические растворы («Фурацилин», физраствор) и инъекции в саму капсулу халязиона. Для инъекций используют стероидные противовоспалительные препараты («Кеналог», «Дексаметазон»), которые препятствуют формированию капсулы.
Как удаляют халязион на глазу
Хирургическое удаление халязиона на глазу – это последний, радикальный этап лечения. Его используют при сформировавшейся капсуле и увеличении ее размеров. Операция проводится амбулаторно, в течение 15 минут, под местной анестезией.
Разделяют два метода удаления:
- Микрохирургический путь – в этом случае все манипуляции проводятся руками хирурга под контролем микроскопа.
- Лазерный метод – отличие от предыдущего способа только в том, что сам разрез производится не скальпелем, а лазером. Все остальные этапы также осуществляются вручную.
Доступ к опухоли на глазу выбирает доктор по показаниям. Разрез может быть снаружи, на коже, или внутри, со стороны слизистой, при этом веко выворачивают специальным инструментом. Опухоль на глазу не вскрывается, а удаляется вместе с капсулой, это помогает избежать ненужного инфицирования соседних тканей. После удаления накладывается маленький шов, который впоследствии не оставляет никакого косметического дефекта. Чтобы после удаления глаз не начал гноится, продолжайте терапию антибиотиками.
Диагностика абсцесса молочных желез
- Осмотр у маммолога. В первую очередь маммолог проводит сбор анамнеза и осмотр груди. При осмотре выявляется эритема, уплотнение, тепло и болезненность участка при пальпации. Может казаться, что есть ощутимая масса или область колебаний. На соске или в месте флюктуации могут быть гнойные выделения. У пациента также может быть реактивная подмышечная аденопатия. Жар и тахикардия встречаются реже.
- УЗИ. УЗИ молочных желез – полезный и необходимый диагностический инструмент в первоначальном исследовании. Абсцесс будет рассматриваться как гипоэхогенное поражение, оно может быть хорошо очерчено, макроглобулировано, нерегулярно или плохо определено с возможными септами. Гипоэхогенный ободок может указывать на толстую стенку хронического абсцесса. Ультразвук – предпочтительный метод визуализации для всех возрастных групп с подозрением на инфекцию молочной железы (включая новорожденных).
- Анализ крови. При клиническом анализе крови выявляется лейкоцитоз и повышение СОЭ.
- Маммография. Некоторые врачи назначают маммографию для диагностики инфекционных процессов и абсцессов. На самом деле она имеет ограниченное значение при острой оценке абсцессов молочной железы. Эту процедуру может быть слишком болезненно выполнять на груди с абсцессом, кроме того, маммографические данные об инфекции молочной железы и абсцессе неспецифичны.
Осмотр у маммолога
Маммография
К таким данным относятся:
- отсутствие отклонений;
- архитектурное искажение;
- масса;
- утолщение или втягивание кожи;
- микрокальцификация;
- фокальная или диффузно увеличенная плотность.
Маммографические данные часто имитируют рак. Поэтому обследование наиболее полезно после того, как острая фаза разрешилась и можно определить основные поражения молочной железы.
Все женщины старше 40 лет, а также те, у кого имеются осложненные или атипичные проявления, или где подозревается злокачественное новообразование, должны пройти маммографию по разрешению острой фазы.
Диагностика абсцесса на губе
Первичный этап диагностики – это осмотр пациента и тщательный сбор анамнеза. Больных, как правило, беспокоит боль, усиление которой наблюдается при:
- разговоре
- пережёвывании пищи
- движении губ
При осмотре нижней половины лица выявляется:
- отёчность в области локализации патологического процесса
- гиперемия кожи
- сглаженность носогубной складки
- пальпация и любое воздействие на кожу и слизистые резко болезненны
При сформировавшемся абсцессе на поверхности кожи или слизистой очерчено место наибольшего истончения тканей. Гнойные массы могут расплавлять структуры кожи или слизистой оболочки, вызывая самостоятельное вскрытие гнойной полости.
В последующем такая рана плохо заживает, постоянно увлажняется серозно-гнойным отделяемым. После заживления такой раневой поверхности остаётся косметический дефект с формированием рубца.
Полезная информация по теме:
- Вызов хирурга на дом
- Стержневая мозоль
- Нарыв на пальце
- Вросший ноготь
- Панариций
- Удаление бородавок
- Удаление кондилом
- УЗИ брюшной полости
- Удаление папиллом
- Лечение пролежней
- Рентген
- Снятие швов
- Гастроскопия
- Колоноскопия
Диагностика панариция
Установить диагноз могут травматолог, ортопед и инфекционист. После осмотра и сбора данных анамнеза врач назначит:
- клинический анализ мочи;
- клинический анализ крови;
- бактериологический посев с пораженного участка:
- рентгенография.
Чтобы уточнить форму и локализацию воспаления, врач аккуратно пропальпирует больное место пуговчатым зондом.
Поскольку суставной панариций выявить сложнее — может возникнуть необходимость сделать сравнительные рентгенограммы одноименного пальца на правой и левой руках. По результатам обследования врач примет решение как лечить панариций.
Красный носогубной треугольник
Кожа в носогубном треугольнике краснеет при следующих патологиях:
- Аллергическая реакция. Симптомы индивидуальной непереносимости возникают при воздействии на кожу аллергенов: косметики, лекарств, трав и т. д, Также красноту в носогубной области вызывает системная аллергия на шерсть, еду, лекарства. Гиперемия часто сопровождается зудом, шелушением, сыпью, аллергическим ринитом, слезотечением, чиханием.
- Периоральный дерматит. Это тип аллергической реакции с локальным расположением вокруг рта). При периоральном дерматите кожа краснеет, раздражена, покрыта мелкой гнойничковой сыпью.
- Демодекоз. Заболевание вызывает микроскопический паразит — клещ демодекс. Он может не проявляться годами и активируется под воздействием провоцирующих факторов: низкого иммунитета, гормональных скачков. Обычно демодекоз начинается с покраснения носогубного треугольника, после чего клещ распространяется на нос и щеки.
- Стрептодермия, грибковые заболевания и др.кожные болезни.
Как вылечить чирий (средства) –
- влажные тепловые компрессы (для ускорения созревания чирея),
- прием антибиотиков,
- хирургическое лечение (проведение разреза и дренирование).
1. Использование тепловых компрессов
Влажные тепловые компрессы нужны для ускорения процесса созревания чирея (формирования гноя и некротического стержня). Таким образом, быстрее произойдет вскрытие абсцесса и выделение гноя. Такие компрессы проводят несколько раз в день по 15-20 минут
На лице такие компрессы нужно проводить с большой осторожностью и только при рекомендациях врача
Маленькие фурункулы (до 5 мм) в принципе можно вылечить исключительно тепловыми компрессами (без использования антибиотиков). Но если у вас повышенная температура, то нужно будет все-таки обратиться к врачу.
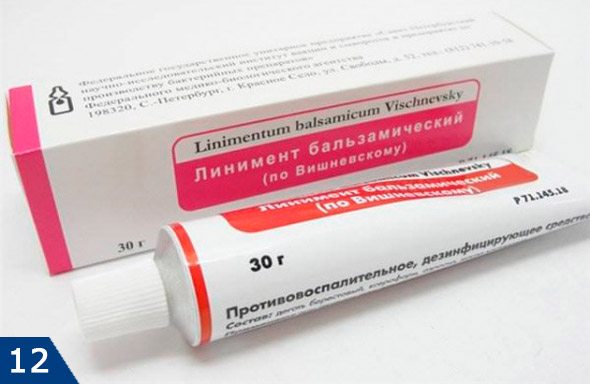 Альтернатива влажным тепловым компрессам – мазь Вишневского (рис.12) оказывает эффект сопоставимый с влажными тепловыми компрессами. Повязки с ней также усилят кровобращение в области чирия и ускорят его созревание. Повязки с мазью Вишневского можно делать при чириях любой локализации, кроме лица. На лице это чревато развитием тромбофлебита лицевых вен и серьезным инфекционным поражением мозга.
Альтернатива влажным тепловым компрессам – мазь Вишневского (рис.12) оказывает эффект сопоставимый с влажными тепловыми компрессами. Повязки с ней также усилят кровобращение в области чирия и ускорят его созревание. Повязки с мазью Вишневского можно делать при чириях любой локализации, кроме лица. На лице это чревато развитием тромбофлебита лицевых вен и серьезным инфекционным поражением мозга.
Важно: согревающие компрессы показаны именно при чирее (фурункуле), однако если Вы ошиблись с диагнозом, то они могут серьезно осложнить течение воспалительного процесса. Например, мазь Вишневского категорически противопоказана при нагноившихся липоме или атероме, лимфадените, карбункулах…
2. Хирургическое лечение (вскрытие)
Чирей можно вскрывать только тогда, когда он становится мягким (это говорит о сформированной полости с гноем), и когда в его центре формируется некротический стержень. Если в течение 1,5-2х недель не произошло самопроизвольного вскрытия и отторжение некротического стержня нужно срочно бежать к хирургу. Если чирей возник на лице или шее – к хирургу-стоматологу или челюстно-лицевму хирургу, на других участках тела – к хирургу общего профиля.
Чиреи крупных размеров нужно обязательно вскрывать и дренировать. Прием антибиотиков не может заменить хирургического лечения (если к нему есть показания), т.к. антибиотики практически не проникают через стенку абсцесса, а оказывают влияние только на окружающие его ткани и общее состояние.
Чем вытянуть гной после вскрытия чирея – теплые влажные компрессы рекомендуется использовать в том числе и после вскрытия, т.к. они стимулируют отхождение гноя и очищение раны. После вскрытия также можно использовать мазевые повязки с Левомеколем (рис.14), который помогает очистить раневую поверхность некроза и гноя.

Важно:попытки самостоятельно вскрыть чирей, выдавить его, разрезать приведут к следующим последствиям –
- увеличивается риск появления рубцов на коже после заживления,
- формирование еще 1-2 чириев в окружающих тканях,
- развитие тромбофлебита лицевых вен и, как следствие, сепсис и даже летальный исход.
3. Лечение чирия антибиотиками
Антибиотики назначаются не всегда. Рекомендуется она, если только у пациента есть симптомы интоксикации, выраженного воспаления, если чирей имеет большие размеры, или он находится в очень чувствительных местах (внутри носа или уха, в паховой области…), а также при наличии ранее перечисленных нами заболеваний.
Чирей размером до 5 мм, при отсутствии температуры – в этом случае антибиотики не нужны (при отсутствии , конечно, сопутствующих хронических заболеваний).
Чирей более 5 мм и небольшой температурой – назначаются антибиотики эффективные против золотистого стафилококка курсом от 5 до 10 дней: сульфаметоксазол (триметоприм), клиндамицин, вибромицин, миноциклин, доксициклин…
При высокой температуре и выраженном воспалении – антибиотики в этом случае принимаются не менее 10 дней. Среди препаратов выбора: рифампицин, римактан, рифадин… Если у пациента выявляется метицеллин-устойчивый штамм золотистого стафилококка (MRSA), то назначается ванкомицин или аналоги.
Имейте в виду, что Золотистый стафилококк имеет особенность очень быстро приобретать нечувствительность к различным антибиотикам, поэтому ни в коем случае нельзя заниматься самоназначением антибиотиков. Иначе в следующий случай заражения – вам уже ни один антибиотик не сможет помочь. Надеемся, что наша статья: Как лечить чирей на лице и теле – оказалась Вам полезной!
1. Высшее проф. образование автора по хирургической стоматологии, 2. На основе личного опыта в челюстно-лицевой хирургии и хирургической стоматологии, 3. National Library of Medicine (USA), 4. «Руководство по челюстно-лицевой хирургии» (Тимофеев А.А.), 5. «Хирургическая стоматология и челюстно-лицевая хирургия» (Кулаков А.).
Классификация фурункулов
Выделяют три стадии фурункула:
Инфильтрация.Наблюдается в первые 3–4 дня после инфицирования, характеризуется появлением увеличивающегося в размерах уплотненного болезненного участка красноватого цвета.
- Нагноение и некроз.В центре инфильтрата образуется гной. Над поверхностью кожи появляется гнойно-некротический стержень, который после созревания прорывается вместе с гноем.
- Заживление.Пораженные ткани постепенно покрываются грануляционными тканями и заживают, формируя рубец.
В некоторых случаях фурункул протекает стерто и некротический стержень не формируется.
Воспалительный процесс при фурункулезе бывает:
Местный.Поражение ограниченного участка кожного покрова. Обычно распространение одного нарыва вызвано его неправильным лечением.
Общий.Появление многочисленных нарывов на значительной площади кожи. Такой воспалительный процесс развивается при ослабленном иммунитете на фоне анемии, нарушений в работе нервной системы или длительных хронических заболеваний.
В домашних условиях
Как убрать чирей в домашних условиях? Главное, не выдавливайте его.
Единственное, что можно сделать – ускорить созревание фурункула.
Для этого воспользуйтесь следующими советами:
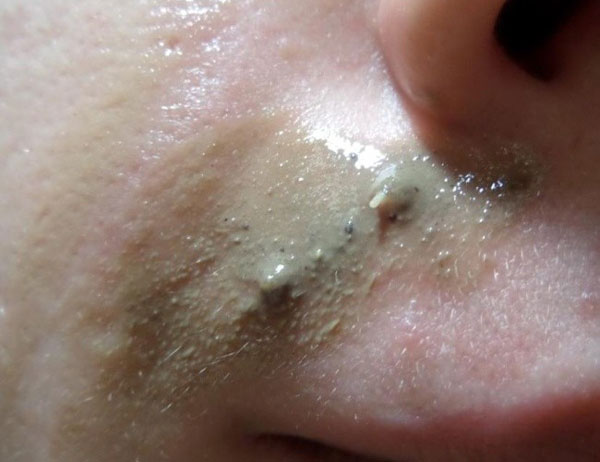
Фото: мазь Вишневского или ихтиоловая облегчат выход гнойного содержимого
- делайте компрессы на фурункул из ватного диска с нанесенной на него мазью Вишневского, Ихтиоловой или Левомеколем. Закрепить компресс можно пластырем или повязкой;
- меняйте повязку не реже раза в день;
- дождитесь самопроизвольного выхода гноя наружу. В этот момент можно немного помочь процессу. Чистыми (а лучше продезинфицированными) пальцами слегка надавливайте на припухлость вокруг гнойника. Вы заметите, что гной активнее выходит. Если выделения не кончаются, продолжайте эти действия;
- за один раз все гнойное содержимое не выйдет, поэтому продолжайте делать компрессы;
- через день-два будет выходить новая порция гноя. Обычно цвет его зеленоватый. Помогите ранке очистится тем же способом, что и ранее. После этого продезинфицируйте ее, лучше бесцветным раствором;
- компрессы больше делать не нужно. Ежедневно смазывайте ранку йодом или зеленью бриллиантовой до тех пор, пока она полностью не заживет.
Как проходит вскрытие фурункула?
Процедура проводится под местной анестезией, которая убирает полностью болевые ощущения
При проведении вскрытия особое внимание уделяется вопросам гигиены и безопасности больного, так как при попадании инфекции в кровь, как уже было сказано выше, возможно заражение и летальный исход
В результате прокола из воспаления удаляется гной. После чистки раны доктор устанавливает дренаж, обычно для этой цели в клиниках используется специальная резиновая полоска. Когда дренаж поставлен, на кожный покров (в месте проведения вмешательства) накладывают небольшую повязку с гипертоническим солевым раствором (по решению лечащего врача в некоторых случаях могут применяться повязки с антибактериальными мазями).
Если операция помогла, но фурункулы появляются вновь, необходимо сдать кровь на общий анализ и посмотреть – не будет ли диагностирован сахарный диабет, так как чаще всего гнойные воспаления на коже являются признаком именно этого недуга. Если сахарного диабета нет, то следует пересмотреть свои гигиенические привычки, уделяя больше времени уходу за кожным покровом.
В медицинском центре «Доктор Плюс» вы можете получить консультацию опытного хирурга по поводу вскрытия и лечения фурункулов.
Звоните по телефону +7 (495) 125-49-50 и наши операторы запишут вас на прием в удобное для вас время.
Статья не является медицинским советом и не может служить заменой консультации с врачом.
Лечение панариция
Если пациент своевременно обратился за медицинской помощью, панариций может быть успешно вылечен при помощи консервативных методов лечения: местного и системного применения антибиотиков, анальгетиков, УВЧ терапии, электрофореза. Главное — обеспечить рассасывание инфильтрата.
На этой стадии лечения эффективны дополнительные процедуры: ванночки с солевым раствором или компрессы на место воспаления, применение ихтиоловой мази или мази Вишневского. В зависимости от площади поражения можно использовать мази и лосьоны с антибиотиками, антисептики, аппликации с димексидом.
В чем сложность диагностики блефарита верхнего века?
Блефарит верхнего века сложнее диагностировать, чем нижнего. Сложность распознавания этого заболевания глаз заключается в вероятности рецидива. Некоторые пациенты уверены, что если диагноз «блефарит» ставился им ранее, то переживать не о чем. Потому многие из них слишком поздно обращаются к окулисту и начинают лечение.

Терапия блефарита, которая проводится в домашних условиях, обычно не дает положительных результатов. Такое возможно только в тех случаях, когда лечение было начато сразу же при появлении первых признаков заболевания. Во всех остальных случаях откладывание визита к окулисту затягивает терапию блефарита и способствует распространению инфекции по всему организму.
В крайних случаях возможны серьезные осложнения. В таких ситуациях пациенту посетить придется не только окулиста, но и дерматолога или аллерголога. На поздних стадиях заболевания может понадобиться проведение клеточных соскобов эпителия ресниц. Воспаление верхнего века требует комплексного подхода в лечении. Рекомендуется «прибегнуть» к трем ведущим направлениям: местной, этиологической и общеукрепляющей терапии.
Фурункул абсцесс: лечение и последствия
Лечение абсцесса чаще всего проводится с использованием мазей с местным раздражающим эффектом в начале болезни и ранозаживляющими, бактерицидными свойствами – в конце.
 Фото 31 – Мазь Вишневского обладает раздражающим эффектом
Фото 31 – Мазь Вишневского обладает раздражающим эффектом
Чем лечить абсцесс кожи – можно определить после выявления причины и разновидности болезни. Одиночные фурункулы чаще просто прокалывают и извлекают гной.
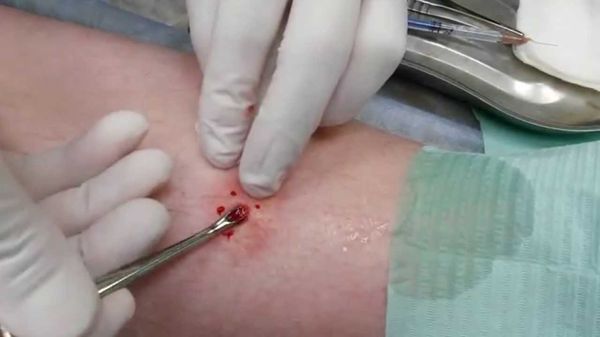 Фото 32 – Извлечение фурункула
Фото 32 – Извлечение фурункула
Далее в течение определенного времени ранка затягивается и заживает.
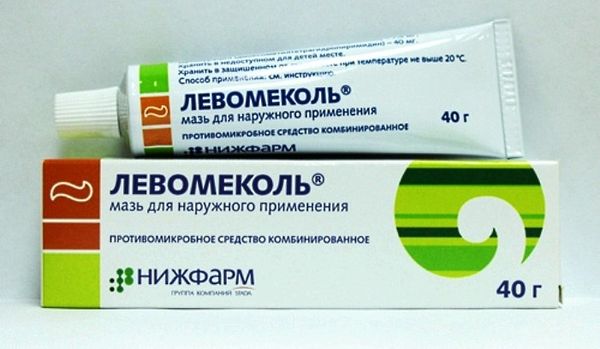 Фото 33 – Поможет заживить ранку Левомеколь
Фото 33 – Поможет заживить ранку Левомеколь
После фурункула может остаться неприятный синюшный рубец, который относительно легко убирается с помощью современных косметологических процедур, выполняемых профессиональными специалистами в клиниках и центрах.
 Фото 34 – Контрактубекс – средство от рубцов и шрамов
Фото 34 – Контрактубекс – средство от рубцов и шрамов
Фурункулез на ногах: диагностика и особенности лечения
На первичном приеме врач проводит осмотр поражения на ногах, а для определения возбудителя проводится бактериологический посев отделяемого фурункулов. Кроме того при фурункулезе могут также назначаться дополнительные исследования, например, клинические анализы крови и мочи, анализ крови на сахар.
Лечение фурункулеза, локализирующегося на ногах, может быть терапевтическим и состоять из местных препаратов, антибиотиков. Улучшают эффективность лечения средства для улучшения иммунитета, витамины и физиотерапия. Однако во многих случаях хирург
может назначать оперативное лечение.





