Гестационный диабет и глюкозотолерантный тест (гтт)
Содержание:
Алгоритм процедуры
Само проведение манипуляции не особенно сложно в реализации. Проблему составляет только длительность, так как придется потратить около двух часов. Причина, влияющая на столь большие сроки, заключается в непостоянстве гликемии. Здесь приходится учитывать еще и работоспособность поджелудочной железы, которая не у всех обследуемых функционирует исправно.
Схема того, как делают тестирование, включает три этапа:
- забор крови натощак;
- глюкозная нагрузка;
- повторный забор.
Первый раз кровь собирают после того как пациент не принимал пищу хотя бы 8 часов, иначе достоверность смажется. Еще одной проблемой становится чрезмерная подготовка, когда человек буквально себя морит голодом накануне.
Но, если последний прием пищи был более 14 часов назад, то это превращает отобранный биологический материал в непригодный для дальнейшего изучения в лабораторных условиях. Из-за этого продуктивнее всего отправиться на прием рано с утра, ничего не поев на завтрак.
На стадии глюкозной нагрузки пациент должен либо выпить приготовленный «сироп», либо получить его посредством введения инъекции. Если медперсонал отдал предпочтение второму способу, то тут берут 50%-ый раствор глюкозы, который приходится вводить медленно около трех минут. Иногда пострадавшему разводят раствор с 25 граммами глюкозы. Немного другая дозировка рекомендована для детей.
При альтернативных методиках, когда больной в состоянии сам принять внутрь «сироп», ему разбавляют в 250 мл теплой воды 75 грамм глюкозы. Для беременных и детей дозировка варьируется. Если женщина практикует грудное вскармливание, то тут тоже следует заранее проконсультироваться с педиатром.
Особенного внимания заслуживают люди, которые страдают бронхиальной астмой или стенокардией. Им проще употреблять 20 грамм быстрых углеводов. То же самое касается тех, кто перенес инсульт или инфаркт.
В качестве основы для раствора берется действующее вещество не в ампулках, а в порошке. Но даже после того, как пациент найдет его в аптеке в нужном количестве, самостоятельно проводить глюкозную нагрузку в домашних условиях строго запрещено. Это может привести к серьезным осложнениям.
Заключительный этап предусматривает повторный забор биологического материала. Причем делать это будут несколько раз в течение одного часа. Это является вынужденной мерой, направленной на то, чтобы определить физиологические колебания состава крови. Только при сравнении нескольких итогов получится обрисовать максимально широкую лабораторную картину.
Механизм проверки базируется на действии углеводного обмена. Чем быстрее расходуются составляющие поступившего в организм «сиропа», тем скорее с ними справляется поджелудочная. Когда выясняется, что «сахарная кривая» после воздействия углеводами продолжает все последующие несколько проб держаться почти на одном уровне, то это плохой знак.
В лучшем случае, подобное свидетельствует о преддиабете, который нуждается в экстренной коррекции, чтобы не допустить прогрессирования.
Но эксперты напоминают, что даже положительный ответ – это еще не повод для паники. Все равно, при любых отклонениях от нормы придется проводить повторную пробу. Еще одним залогом успеха должна стать корректная расшифровка, которую лучше доверить опытному эндокринологу со стажем.
Если же даже повторные несколько попыток продемонстрирую идентичный итог, врач может отправить пациента проходить смежную диагностику. Это позволит точно определить первоисточник проблемы.
Норма и отклонения
Самым важным пунктом для расшифровки должен стать факт того, какую конкретно кровь брали для изучения. Это может быть:
- венозная;
- капиллярная.
Разница будет базироваться на том, использовалась ли цельная кровь или только ее компоненты, которые извлекали из вены при отделении плазмы. Забор из пальца проводится по типичному протоколу: протыкают иглой палец и берут нужное количество материала для биохимического анализа.
Намного сложнее все происходит при заборе материала из вены. Здесь первую дозу принято помещать в холодную пробирку. Идеальным вариантом является вакуумный вариант, который предоставляет оптимальные условия для последующего хранения.
Заблаговременно в медицинскую емкость добавляют специальные консерванты. Они призваны сохранить образец без изменений его структуры и состава, что уберегает кровь от примеси лишних компонентов.
В качестве консервантов обычно привлекают фторид натрия. Дозировка рассчитывается по стандартному шаблону. Его главной задачей становится замедление ферментативных процессов. А цитрат натрия, который еще маркируют отметкой EDTA, стоит на страже свертываемости.
После подготовительной стадии пробирку отправляют в лед, чтобы успеть подготовить медицинское оборудование, помогающее разделить содержимое на отдельные компоненты. Так как для лабораторного испытания потребуется только плазма, лаборанты используют специальную центрифугу, куда помещают биологический материал.
Только после всей этой длинной цепочки приготовления, отобранную плазму отправляют в отдел для последующего изучения
Самое важное на заданном этапе – успеть вложить в получасовой интервал. Превышение установленных рамок грозит последующим искажением достоверности
Далее наступает фаза непосредственной оценки, где обычно фигурирует глюкозно-осмидазный метод. Его «здоровые» границы обязаны вписываться в интервал от 3,1 до 5,2 ммоль/литр.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Здесь за основу берут ферментативное окисление, где фигурирует глюкозооксидаза. На выходе получается перекись водорода. Изначально бесцветные составляющие, подвергаясь влиянию пероксидазы, получают голубоватый оттенок. Чем ярче выражен характерный оттенок, тем больше оказалось глюкозы в набранном образце.
На втором месте по популярности находится ортотолуидиновый подход, который предусматривает стандартные показатели в радиусе от 3,3 до 5,5 ммоль/литр. Здесь вместо окислительного механизма срабатывает принцип поведения в кислой среде. Интенсивность окрашивания происходит из-за влияния ароматического вещества, являющегося производным обычного аммиака.
Как только запускается специфическая органическая реакция, начинают окисляться альдегиды глюкозы. В качестве основы для итоговых данных берут насыщенность цвета получившегося раствора.
Большинство медицинских центров предпочитают именно этот способ, так как считают его наиболее точным. Не зря ведь именно ему отдают предпочтение при действии по протоколу для ГТТ.
Но даже если отбросить указанные два наиболее востребованных подхода, остается еще несколько колометрических разновидностей и ферментативных вариаций. Их применяют хоть и реже, но по информативности они мало чем отличаются от популярных альтернатив.
В домашних анализаторах применяются особенные полоски, а в мобильных устройствах за основу берут электрохимические технологии. Существуют даже приборы, где несколько стратегий смешиваются, чтобы предоставить наиболее полные данные.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Тедеева Мадина Елкановна
Специальность: терапевт, врач-рентгенолог, диетолог.
Общий стаж: 20 лет.
Место работы: ООО “СЛ Медикал Груп” г. Майкоп.
Образование: 1990-1996, Северо-Осетинская государственная медицинская академия.
Другие статьи автора
Будем признательны, если воспользуетесь кнопочками:
Анализы и их показатели
Обычно при постановке на учет, на сроке 10-13 недель, все женщины проходят скрининг здоровья, который должен выявить основные отклонения беременности, включая нарушения углеводного обмена. В рамках этого скрининга проводят исследование уровня гликированного гемоглобина, а также исследование глюкозы венозной плазмы натощак и в течение дня. Этот анализ позволяет определить, был ли сахарный диабет у женщины до беременности. Чтобы диагноз подтвердили, значение гликированного гемоглобина должно превышать 6,5%.
Между 24 и 28 неделями беременности женщинам, у которых никаких отклонений ранее обнаружено не было, делают повторный тест: на определение гестационного диабета (рис. 2). Называется этот анализ «глюкозотолерантный тест» и проводится по следующей схеме:
- Утром женщина сдает кровь на глюкозу натощак,
- Затем ей дают выпить концентрированный раствор глюкозы (75 г глюкозы),
- Через 1 и 2 часа после нагрузки (выпитого раствора) проводят повторное исследование крови.
Результаты теста считаются положительными, если обнаружен хотя бы один из перечисленных признаков:
- Уровень глюкозы натощак выше 5,1 ммоль/л,
- Уровень глюкозы через 1 час после нагрузки выше 10,0 ммоль/л,
- Уровень глюкозы через 2 часа после нагрузки выше 8,5 ммоль/л.
Важно! Для диагностики ГСД подходит ТОЛЬКО глюкозотолерантный тест. Тест на гликированный гемоглобин не применяют, так как это исследование часто дает ложноотрицательный результат
Кроме того, с его помощью нельзя отследить степень повышения глюкозы в крови после приема пищи.
Врачебные противопоказания
Несмотря на то, что для большинства больных анализ не представляет никакой угрозы, он все же имеет несколько существенных противопоказаний. Среди них на первом месте стоит индивидуальная непереносимость действующего вещества, что способно спровоцировать сильную аллергическую реакцию. При самом печальном раскладе это может завершиться почти мгновенным анафилактическим шоком.
Среди прочих явлений и состояний, которые представляют потенциальную опасность при проведении глюкозотолерантного исследования, отмечают:
- болезни, связанные с желудочно-кишечным трактом, что чаще всего касается обострения хронического панкреатита;
- острая стадия воспалительного процесса;
- не вылеченное инфекционное поражение любого генеза, искажающее достоверность клинической картины;
- токсикоз при сильном его проявление;
- послеоперационный период.
Отдельно рассматриваются ситуации с пациентами, которым следует по какой-то причине соблюдать постельный режим. Такой запрет больше носит относительный характер, что означает возможность проведения обследования при перевесе его пользы над вредом.
Прогноз
Своевременная терапия ГСД с помощью инсулина сокращает риск развития осложнений на 98%. Тяжелые последствия после болезни наблюдаются, если вовремя не поставлен диагноз и лечение отсутствует.
Важно! ГСД протекает незаметно, но может нанести большой вред ребенку, став причиной:
- различных пороков развития плода,
- Макросомии (крупные размеры плода),
- Гипогликемии и дыхательных нарушений у новорожденного,
- Сердечно-сосудистых и неврологических заболеваний,
- Метаболического синдрома (нарушение углеводного обмена).
Самый страшный исход – внутриутробная гибель плода и выкидыш.
Однако, ГСД увеличивает риск развития диабета первого и второго типа в будущем. Вероятность развития сахарного диабета 1 типа составляет 5,7% в течение последующих 7 лет, 2 типа — вплоть до 50%.
У ребенка, родившегося у матери с ГСД, также повышен риск ожирения и возникновения сахарного диабета.
Оральный глюкозотолерантный тест (ОГТТ)
13.12.201621:58
Снова работа моих коллег о таком знаменитом тесте в диагностике сахарного диабета.Екатерина Мохова для сообщества diabet.connec.type2 и сайта о сахарном диабете rule15s.com»В этот раз речь пойдет об исследовании, название которого у всех на слуху: тест на скрытый сахар или ГЛЮКОЗОТОЛЕРАНТНЫЙ ТЕСТ. У этого анализа множество синонимов: тест с нагрузкой глюкозы, пероральный (т.е. через рот) глюкозотолерантный тест (ГТТ), оральный глюкозотолерантный тест (ОГТТ), тест с 75 г глюкозы, сахарная кривая, сахарная нагрузка – вот некоторые названия, которые вы можете встретить. Для чего проводится ГТТ? Для выявления следующих заболеваний: • Предиабет (скрытый диабет, нарушение толерантности к глюкозе) • Диабет • Гестационный сахарный диабет (ГСД, диабет беременных) Кому может быть назначен ГТТ? • Для выявления скрытого диабета при повышенном уровне глюкозы натощак • Для выявления скрытого диабета при нормальном уровне глюкозы натощак, но с факторами риска СД (ИМТ ≥ 25 кг/м2, наследственность по СД, гипертензия, предиабет и т.д.) • Всем, при достижении 45 лет • Для выявления ГСД на 24-28 неделях беременности Какие правила проведения теста существуют? ОГТТ проводится утром, НАТОЩАК, после ночного голодания в течение 10-12 часов (пить воду можно). Последний вечерний прием пищи должен содержать 30-50 г углеводов. Более того, не менее, чем за 3 дня до проведения теста, в пищевом рационе испытуемого должно быть НЕ МЕНЕЕ 150 г углеводов в сутки. Фрукты, овощи, хлеб, рис, зерновые – являются хорошими источниками углеводов. Таким образом, не нужно перед проведением теста соблюдать диету и ограничивать себя в углеводах! После забора крови натощак (первая точка), необходимо выпить 75 г безводной глюкозы, растворенной в 250-300 мл воды, не более чем за 5 минут. Для детей нагрузка составляет 1.75 г безводной глюкозы на 1 кг массы тела, но не более 75 г. Вы можете спросить: неужели детям проводят тест с глюкозой? Да, существуют показания для проведения ГТТ у детей для выявления сахарного диабета 2 типа ( и диабета MODY) .Но вернемся к методике проведения теста. Через 2 часа после нагрузки, т.е. после выпитой глюкозы, осуществляется повторный забор крови (вторая точка)
Обратите внимание: в процессе теста не разрешается курение. Лучше всего провести эти 2 часа в спокойном состоянии (например, за чтением книги)
(Это упрощённый тест , развёрнутый тест берётся по 3 точкам — натощак- через 1 час -через 2 часа после выпитого раствора глюкозы, во времена СССР, это тест делали по 5 точкам натощак- 30 минут -60 минут 90 минут -120 минут ) .При выполнении ГТТ беременным женщинам на сроке 24-28 недель для выявления ГСД, добавляется еще одна точка, когда проводят забор крови через 1 час после сахарной нагрузки. Получается, кровь берут трижды: натощак, через 1 час и через 2 часа. Ситуации, когда ГТТ проводить не следует: • На фоне острого заболевания (воспалительного или инфекционного). Дело в том, что во время болезни наш организм борется с ней, активизируя гормоны – антагонисты инсулина. Это может вызвать повышение уровня глюкозы, но оно является временным. Результаты теста, сделанного на фоне острого заболевания, могут быть неточными • На фоне КРАТКОВРЕМЕННОГО приема препаратов, повышающих уровень глюкозы в крови (глюкокортикойды, бета-адреноблокаторы, тиазидные диуретики, тиреоидные гормоны). Если вы принимаете в течение длительного срока препарат из перечисленных, тест проводить можно. РЕЗУЛЬТАТЫ ТЕСТА Какие показатели ГТТТ соответствуют НОРМЕ (анализ по венозной плазме)? • Натощак
Просмотров:37012
Чем опасен ГСД?
ГСД может стать причиной различных осложнений беременности, что опасно как для матери, так и для ребенка.
Опасность ГСД для матери
Риск для здоровья будущей матери связан с избытком глюкозы в крови и ее отложением в тканях и органах. Как и любая разновидность сахарного диабета, ГСД может способствовать возникновению:
- Диабетической ретинопатии – поражению сосудов и рецепторов сетчатки с постепенным ухудшением зрения (рис. 1).
- Диабетической нефропатии – повреждение клубочкового и канальцевого аппарата почек, в котором плазма крови фильтруется с образованием мочи. В результате развивается хроническая почечная недостаточность.
- Артериальной гипертензии – повышенное давление, возникающее из-за поражения сосудов, почек и изменения гормонального фона с развитием диабета. Все это увеличивает риск прерывания беременности и появления отклонений у плода.
Риск для ребенка
Повышенное содержание глюкозы в крови беременной женщины может навредить не только ей самой, но и будущему ребенку, способствуя:
- диабетической фетопатии (нарушение обмена углеводов у будущего ребенка, которое может перейти в неонатальный, младенческий сахарный диабет);
- рождению крупного плода – макросомии (увеличивает риск кесарева сечения и травм ребенка при родах);
- неонатальной гипогликемии (низкий уровень сахара в крови новорожденного и дыхательные нарушения, что может привести к его смерти);
- внутриутробной гибели плода (это самое страшное последствие ГСД);
- многоводию (опасно преждевременными родами, неправильным положением плода, выпадением петель пуповины и их пережатию, отслойке плаценты при разрыве плодных оболочек);
- увеличению размеров печени и сердца у плода.
- нарушению роста и развития ребенка уже после рождения.
ГСД также увеличивает риск выкидыша – сосуды плаценты «пропитываются» глюкозой, что ведет к нарушению кровотока и гипоксии (кислородному голоданию) плода, что провоцирует преждевременную родовую активность матки.
Почему необходимо сделать глюкозотолерантный тест
Данная диагностика необходима в тех случаях, если возникают предпосылки и опасения на наличие толерантности к глюкозе. Исследование проводят если есть подозрения на гестационный диабет, часто такое случается если у родственников был диабет.
Чуть больше 14% беременных женщин страдают данным заболеванием.
Развивается гестационный диабет в том случае, когда инсулин поджелудочной железой вырабатывается в малой концентрации. Инсулин является регулятором состава сахара в крови и служит хранителем запасов сахара для организма, если он не используется в данное время.
При беременности женщине нужно больше инсулина, особенно с 5 месяца беременности, так как у ребенка начинается активный рост. Гестационный диабет часто возникает, если организм не способен удерживать нужный уровень инсулина. Этот вид диабета не имеет особых симптомов, для его обнаружения нужно сделать анализ. Если сахарный диабет не определить и не лечить своевременно, то могут возникнуть проблемы со здоровьем у матери и ребенка. Одним из главных осложнений при гестационном диабете во время беременности будет увеличение плода. В последствии этого могут возникнуть серьезные проблемы во время рождения ребенка.
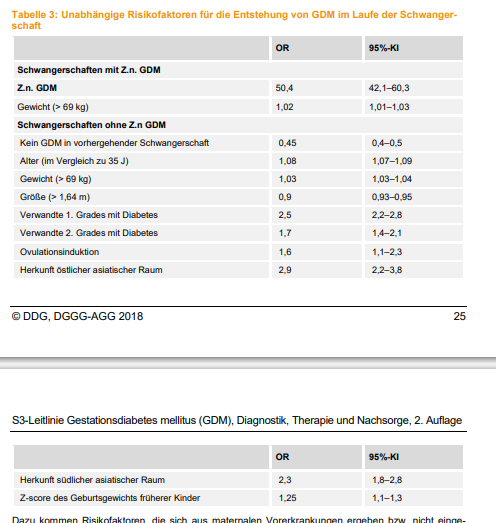
Кто в группе риска
| Фактор риска | Последствия |
| Возраст матери — старше 40 лет | Крупный плод |
| Ожирение матери, или избыток массы тела | Многоводие |
| Гестационный диабет в анамнезе | Избыточная прибавка веса во время текущей беременности |
| Ранний или поздний гестозы в анамнезе | Врожденные пороки развития плода |
| Сахарный диабет у ближайших родственников | Выделение глюкозы с мочой |
| Выкидыши или мертворождения в анамнезе | |
| Заболевания и состояния, которые могут провоцировать развитие диабета (метаболический синдром, синдром поликистозных яичников, повышенное артериальное давление, высокий уровень холестерина) | |
| Многоплодная беременность |
Описание
Глюкозо-толерантный тест — лабораторный тест, который применяется для выявления сахарного диабета и преддиабетического состояния. Исследование показано людям, у которых натощак в крови уровень глюкозы находится на верхней границе нормы или немного превышает ее, а также пациентам с обнаруженными факторами риска развития сахарного диабета (наследственность, наличие болезни у родственников, ожирение). Исследование уровня глюкозы в крови при проведении глюкозо-толерантного теста проводится в несколько этапов. Первый забор крови производится натощак, после чего пациент принимает 75 г. сухой глюкозы, растворенной в стакане воды. Через час и через два часа после приема глюкозы осуществляется забор крови для определения концентрации глюкозы.Данный тест не выполняется беременным от 28 недель.Показания:
- избыточный вес (масса тела);
- атеросклероз;
- артериальная гипертензия;
- подагра;
- близкие родственники больных сахарным диабетом;
- женщины, у которых были выкидыши, преждевременные роды, очень крупные новорожденные или дети с пороками развития, мёртворожденные дети, сахарный диабет во время беременности;
- метаболический синдром;
- хронические заболевания печени;
- поликистоз яичников;
- нейропатии неясной этиологии;
- длительный приём диуретиков, глюкокортикоидов, синтетических эстрогенов;
- хронический парадонтоз и фурункулёз.
ПодготовкаТест проводится строго по назначению врача (направление от лечащего врача или врача-консультанта медицинского офиса обязательно).
Кровь рекомендуется сдавать утром (в период с 8 до 12 часов), натощак (не менее 8 и не более 14 часов голодания, воду (без газа) пить можно).
Нельзя чистить зубы и жевать резинку, пить соки, минеральную воду, чай/кофе, (даже несладкий). Перед тестом (с вечера) и до его окончания курить сигареты строго запрещено.
Для проведения теста пациент 3 дня должен придерживаться обычного питания (до 150 г углеводов в день). Исключить факторы, которые могут вызвать обезвоживание организма (недостаточный питьевой режим, повышенную физическую нагрузку, наличие кишечных расстройств). Накануне избегать пищевых перегрузок. Исключить прием алкоголя не менее чем за 24 часа до взятия крови.
Перед проведением теста необходимо по согласованию с лечащим врачом исключить прием следующих препаратов за 3 дня до теста: тиазидные диуретики, салицилаты, контрацептивы, тиреоидные гормоны, бета-блокаторы и глюкокортикоиды.
За 15-20 минут до сдачи крови рекомендуется отдохнуть, успокоиться.
Во время проведения исследования должен оставаться в покое, не пить чай/кофе, не курить, не есть. При необходимости можно выпить немного воды без газа.Нельзя проводить пероральный глюкозотолерантный тест:
Детям до 14 лет.
На фоне любого острого заболевания, в том числе инфекционного.
Сразу после физиотерапевтических процедур, инструментального обследования, рентгенологического и ультразвукового исследований, массажа и других медицинских процедур.
При сроке беременности более 28 недель.
В случае если уровень глюкозы крови натощак превышает 5,1 ммоль/л, то пероральный глюкозотолерантный тест при беременности не выполняется.Интерпретация результатов
Единицы измерения: ммоль/л.
Альтернативные единицы: мг/100 мл.
Перевод единиц: мг/100 мл х 0,0555 ==> ммоль/л
| Возраст | Уровень глюкозы, ммоль/л |
| 2 дня–4,3 недели | 2,8–4,4 |
| 4,3 недели–14 лет | 3,3–5,6 |
| 14–60 лет | 4,1–5,9 |
| 60–90 лет | 4,6–6,4 |
| 90 лет < | 4,2–6,7 |
Концентрация глюкозы через 2 ч после приёма глюкозы:
- < 7,8 ммоль/л — норма;
- 7,8–11,1 ммоль/л — нарушение толерантности к глюкозе;
- > 11,1 ммоль/л — сахарный диабет.
Медицинские показания
Разобравшись с тем, для чего делают такой анализ, люди начинают интересоваться, зачем им проходить столь специфичное обследование, если они не страдают сахарным диабетом. Но даже подозрение на него или плохая наследственная предрасположенность могут стать причинами для регулярного прохождения исследований по направлению от врача.
Если терапевт посчитал нужным выдать направление на диагностику, то отказаться от нее просто из-за боязни или мнения о том, что это лишняя трата времени – плохая идея. Просто так врачи своих пациентов подвергать глюкозной нагрузке не станут.
Зачастую предписание выписывают участковые врачи при характерной диабетической симптоматике, либо гинекологи, эндокринологи.
В группу тех, кому вероятнее всего выпишут направления, попадают те пациенты, у которых:
- подозревают сахарный диабет второго типа, и требуется установить более точный диагноз;
- впервые назначают или пересматривают текущий курс медикаментозного лечения, связанного с диагностированным сахарным диабетом;
- нужно проанализировать динамику лечения, чтобы исключить вероятность полного отсутствия эффекта;
- подозревают первый тип диабета;
- требуется вести регулярный самоконтроль;
- подозревают гестационный тип диабета, либо после фактического выявления для последующего мониторинга состояния здоровья;
- преддиабетическое состояние;
- имеются сбои в функционировании поджелудочной железы;
- зафиксированы отклонения в работе надпочечников.
Не менее часто причиной для направления в диагностический кабинет становится подтвержденный метаболический синдром. Как свидетельствуют отзывы некоторых пациентов, их направляли проходить тест при заболеваниях, связанных с печеночной деятельностью или недугами, вызванными сбоями в работе гипофиза.
Не обходится без проверки такого рода, если у человека обнаружили нарушение толерантности к глюкозе, а также просто людей, страдающих различными степенями ожирения. Их направляют диетологи, чтобы в дальнейшем выстроить индивидуальную программу рационального питания и физических нагрузок.
Если во время изучения гормонального фона организма при подозрении эндокринные отклонения, выяснится, что эти показатели – далеко не норма, то без глюкозотолерантного теста окончательный вердикт не вынесут. Как только диагноз официально подтвердится, приходить в диагностический кабинет придется на постоянной основе. Это позволит вести самоконтроль для страховки ухудшения самочувствия.
Из-за того, что далеко не все пациенты знают, где сдать такой тест, они обращаются к фармацевтам с просьбой приобрести портативные биохимические анализаторы. Но эксперты напоминают о том, что первичную диагностику все же стоит начать с развернутого анализа, полученного в лабораторных условиях.
А вот для самоконтроля мобильные глюкомеры – отличная идея. Практически любая аптека может предложить несколько вариантов от мировых производителей, модели которых отличаются по функциональности.
Но здесь тоже имеются свои нюансы:
- домашние аппараты анализируют только цельную кровь;
- у них имеется большая погрешность, нежели у стационарного оборудования.
На фоне этого становится понятно, что совсем от походов в больницу отказаться не получится. На основании полученных официально задокументированных сведений доктор будет принимать в дальнейшем решение о коррекции терапевтической программы. Поэтому, если перед покупкой портативного устройства человек еще может подумать над тем, обязателен или нет такой шаг, то с больничным обследованием подобного не происходит. Оно необходимо для пересмотра ранее одобренной программы лечения.
Для домашнего пользования вполне сгодятся самые простые приборы. Они способны не только выявлять уровень гликемии в режиме реального времени. В их обязанности входит подсчет объема гликированного гемоглобина, что на экране аппарата будет маркироваться обозначением «HbA1c».
В чем его причина?
Сахарный диабет у беременных развивается из-за гормонального взрыва, связанного с вынашиванием ребенка. Поступающий в кровь гормональный коктейль (кортизол, хорионический гонадотропин, эстрогены и прогестерон) тормозит действие инсулина, который обязан обеспечивать поступление глюкозы из крови в клетки. Происходит это потому, что организм пытается сэкономить глюкозу для растущего плода и провоцирует «инсулиновую резистентность», когда клетки матери перестают реагировать на обычное количество инсулина. В ответ на возрастающее количество глюкозы в крови поджелудочная железа должна вырабатывать больше инсулина, но иногда она не справляется. Возникает гестационный диабет.
До 39% всех беременностей осложнены ГСД.
Заключение
Итак, что необходимо запомнить о гестационном сахарном диабете:
- ГСД – заболевание, затрагивающее исключительно беременных женщин. После родов оно проходит.
- ГСД несет существенные риски осложнений как для матери, так и плода.
- Заболевание поддается профилактике – рекомендуют контролировать вес и тщательно планировать беременность.
- Сахарный диабет беременных не является абсолютным показанием для кесарева сечения.
- Если поставлен диагноз ГСД – не паниковать! Следуйте рекомендациям врача, следите за уровнем глюкозы, артериальным давлением, ведите дневник питания, а также не забывайте об умеренных физических нагрузках (ходьбы будет достаточно).