Биохимический анализ крови: подготовка, таблица нормальных значений, расшифровка
Содержание:
- Холестерин в крови и не только…
- Как избежать нарушений нормы
- Анализ крови на холестерин
- Анализ на холестерин в крови: уровень, нормы, нарушения
- Группы риска повышенного холестерина
- Скрининг гиперхолестеринемии
- Взаимосвязь холестерина с сердечно-сосудистыми заболеваниями
- Как его потратить?
- Нормы холестерина
- Что такое холестерин?
- Другие исследования при повышенном холестерине
- Таблица холестерола: норма у мужчин по возрасту
- Виды холестерина
- Куда обратиться, если кальций в крови повышен?
- Как сдается анализ крови на холестерин?
- Общие рекомендации:
Холестерин в крови и не только…

Холестерином называют особое вещество жировой природы, которое ученые причисляют к группе липидов. Оно формируется в печени и необходимо для полноценной работы организма, так как входит в состав клеточных мембран, без которых не сможет существовать ни одна клетка тела. Но это не единственные функции холестерина. По данным исследований, он необходим для полноценной работы всего организма.
Важно знать, что холестерин в крови примерно на 80% производится самим организмом: этим заняты почки с надпочечниками, половые железы и печень, а также частично кишечник. И только оставшийся небольшой процент холестерина в крови нам доставляется с продуктами питания
Это вещество причисляют к стероидам, которые характеризуются высокой биоактивностью. Помимо холестерина, к стероидам относят еще и мужские половые гормоны, и женские.
Гормоны являются одними из важнейших регуляторов обменных процессов организма, они определяют многие жизненно важные функции организма, без которых ни один мужчина не сможет полноценно существовать. Все стероидные гормоны синтезируются внутри организма именно из холестерина, поэтому, переоценить его необходимость для человека сложно.
Но как же это вещество попадает в различные ткани и органы для обеспечения своих функций? Важно знать, что холестерин в крови переносится за счет особых молекул липопротеидов — комплексов из жиров и белка. Поэтому, помимо самого холестерина, необходимо контролировать еще и количество данных комплексов.
Как избежать нарушений нормы
Необходимо регулярно отслеживать концентрацию холестерола в крови и держать ее в рамках допустимых норм. Для этого рекомендовано регулярно сдавать липидограмму с интервалами, в зависимости от возраста.
Чтобы холестериновые проблемы обходили стороной как можно дольше нужно придерживаться определенных общепринятых рекомендаций. Нужно внимательно относиться к рациону и правильно питаться. Ограничения в пище должны быть разумными, следует умеренно употреблять продукты, содержащие вредный вид холестерола. К таким продуктам относятся: творог высокой жирности, яйца, масло сливочное, сметана, животный жир, сыры, жирное мясо. Следует отдавать предпочтение нежирным видам пищи, к примеру, молокопродуктам с низким процентом жирности.

В рацион нужно добавить больше овощей и фруктов. Обязательно ограничить, а лучше и вовсе исключить, жареную пищу и продукты с трансгенными жирами (чипсы, крекеры, слойки, пончики и т. д.). Желательно есть меньше сладостей (быстрых углеводов).

Помимо особенностей рациона, на уровень холестерола выраженное влияние оказывают физические нагрузки. Активная физкультура прекрасно сжигает «вредный» вид жира в организме. Полезными являются даже обычные прогулки.

Кроме природных средств снижения холестерина у мужчин, врачом могут быть назначены гиполипидемические препараты. Есть несколько основных групп лекарственных средств, использующиеся для снижения липидных показателей к нормам:
- Статины. Во врачебных инструкциях чаще всего фигурируют такие препараты как Аторвастатин, Крестор, Липримар, Симгал, Липостат, Розувастатин, Торвакард и прочие их аналоги. Эти медикаменты ингибируют ферменты, отвечающие за синтез «плохого» холестерола. Они помогают очистить пораженные сосуды и постепенно восстановить утраченные ими свойства. Препараты этой группы имеют широкий спектр побочных эффектов и противопоказаний, поэтому назначаются исключительно специалистами.
- Фибраты. Фенофибрат канон – типичный представитель препаратов этой группы, стабилизирует уровень жиров и мочевой кислоты. Используется в качестве дополнительного медикамента в комплексном лечении, если показатели холестерина превышают 7,4 ммоль/л.
- Ионообменные смолы. Связывают ЛПНП и выводят из организма. Эти лекарства принимаются вместе с едой.
- Биологически-активные добавки на базе хитозана, таурина, лецитина, Омега-3 или других растительных основ. Эти вещества назначаются больным, в терапии которым противопоказаны более сильнодействующие лекарства.
- Ингибиторы PCSK9 назначают редко ввиду высокой стоимости препаратов.
- Препараты с АСК (ацетилсалициловая кислота, витамины). Снижают вязкость крови, что само по себе является профилактикой инфарктов и инсультов, тромбозов, предотвращает формирование атеросклеротических бляшек.
Помимо медикаментозного лечения, в борьбе за норму холестерола помогают витамины и народные средства. За долгие годы свою эффективность подтвердили такие средства народной медицины, как имбирный и зеленый чай, чеснок, трава расторопши, артишоки (как самостоятельное блюдо либо добавка), растительное масло (15 мл нужно за 30 минут до еды).

Показатели холестерина – очень значимый в здоровье мужчины. С возрастом происходит каскад гормональных изменений и перестроек, которые влекут за собой изменение и липидного баланса в том числе. Поэтому мужчинам после 30–40 лет рекомендуется регулярно обследоваться и сдавать липидограмму, для того чтобы вовремя выявить изменения и предотвратить развитие серьезных осложнений. Правильный рацион питания, активные физические нагрузки – базис для предотвращения холестериновых патологий.
Анализ крови на холестерин
При заборе крови на изучение липидного состава определяются следующие показатели:
- Общий холестерин (ОХ).
- Липопротеиды высокой плотности, ммоль/л (ЛПВП).
- Липопротеиды низкой плотности, ммоль/л (ЛПНП).
- Триглицериды (ТГ).
Все вместе эти показатели именуются липидограммой. Ранее мы уже рассмотрели показатели нормы холестерина, ЛПВП и ЛПНП у мужчин по возрасту. Сдается этот анализ утром натощак, исследуется венозная кровь. Специфической подготовки к забору крови нет, за 10–12 часов до анализа, исключается прием пищи, накануне не принимаются лекарственные средства и спиртное, минимизируются эмоциональные и/или физические нагрузки.
Анализ на холестерин в крови: уровень, нормы, нарушения
Холестерин — наиболее важный показатель липидного обмена (метаболизма липидов). До 20% холестерина поступает в организм с пищей (яйца, мясо, рыба, молоко, масло и др.), но  большая его часть — 80%, образуется в организме — в печени. Его концентрация выше 6,5 ммоль/л — фактор риска развития атеросклероза. Существует зависимость между ростом концентрации холестерина в крови и риском развития ишемической болезни сердца (ИБС). Но не следует забывать и о положительных сторонах холестерина. Он является компонентом клеточных мембран в нашем организме, предшественником стероидных гормонов (половых, кортикостероидов), витамина Д и желчных кислот.
большая его часть — 80%, образуется в организме — в печени. Его концентрация выше 6,5 ммоль/л — фактор риска развития атеросклероза. Существует зависимость между ростом концентрации холестерина в крови и риском развития ишемической болезни сердца (ИБС). Но не следует забывать и о положительных сторонах холестерина. Он является компонентом клеточных мембран в нашем организме, предшественником стероидных гормонов (половых, кортикостероидов), витамина Д и желчных кислот.
Холестерин в крови переносится с помощью особых частиц — липопротеидов (ЛП), так как нерастворим в воде. В крови имеются различные фракции холестерина:
- ЛПВП (холестерин ЛипоПротеидов Высокой Плотности),
- ЛПНП (холестерин ЛипоПротеидов низкой плотности),
- ЛПОНП (холестерин ЛипоПротеидов Очень Низкой Плотности) и др.
Общий холестерин включает в себя все эти фракции, этерифицированный (связанный с жирными кислотами) и свободный.
Особо важно! При оценке состояния липидного обмена и риска развития атеросклероза рекомендуется определять не только общий холестерин, но и его фракции (ЛПВП, ЛПНП, ЛПОНП и др.) и триглицериды (ТГ).
Группы риска повышенного холестерина
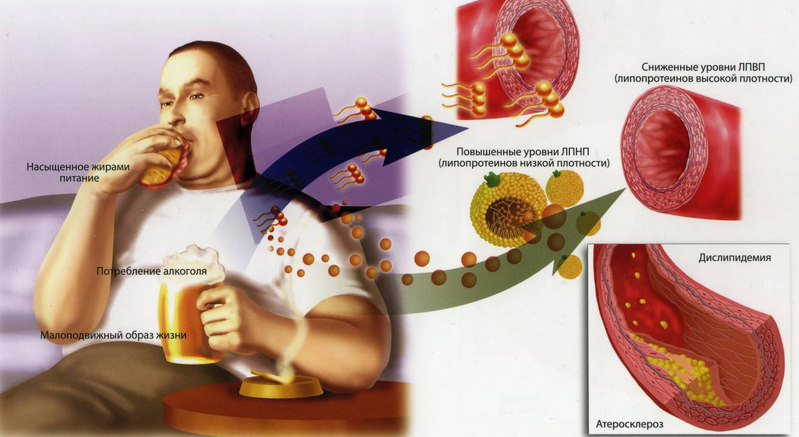
Доказано, что гиперхолестеринемия чаще появляется у людей, которые:
- употребляют в пищу большое количество животных жиров;
- мало двигаются;
- имеют избыточный вес;
- злоупотребляют спиртным;
- курят;
- длительно принимают некоторые лекарственные препараты (андрогены, диуретики, глюкокортикоиды, циклоспорин, амиодарон, леводопу).
У мужчин после 40 и женщин после 50 лет проводят скрининговое исследование на холестерин крови (норма указана в таблицах выше). Он является одним из факторов, который учитывают при расчете абсолютного сердечно-сосудистого риска.
Совет врача
Питание при сниженном холестерине. Каши можно кушать любые. При плохой переносимости молочного белка готовить их можно на воде, но лучше на молоке пополам с водой. Холестерина в молоке, особенно магазинном, мало, а белок организму нужен. В готовую кашу можно добавить 1/2 чайной ложки натурального сливочного масла без содержания растительных жиров. Так можно кушать 2-3 раза в неделю. В остальные дни кашу нужно приправлять растительным маслом. На сегодняшний день самым полезном в вопросе холестерина считается оливковое. Также можно использовать обычное подсолнечное, облепиховое, рыжиковое. Рапсовое использовать не стоит. Салаты также нужно приправлять маслом или 10% сметаной вместо майонеза.
Виктория ДружикинаНевролог, Терапевт
Высокий и очень высокий абсолютный риск означает, что в ближайшие годы человек может пострадать от тяжелых и даже смертельных нарушений со стороны сердца и сосудов.

Гиперхолестеринемия особенно опасна для людей, страдающих:
- ишемической болезнью сердца (терапию проводит и консультирует кардиолог);
- атеросклерозом нижних конечностей;
- ожирением;
- людей склонных к тромбообразованию;
- хроническими болезнями почек;
- гипертонией;
- хроническими болезнями почек;
- гипертонией;
- сахарным диабетом (лечит эндокринолог);
- коллагенозами (например, ревматоидный артрит).
Эти состояния требуют частого контроля липидов и медикаментозной коррекции при их повышении.
Скрининг гиперхолестеринемии
Возраст начала скрининга на повышенный уровень холестерина (гиперхолестеринемию) до сих пор вызывает споры. Наиболее распространенная рекомендация — начинать скрининг в возрасте 25-30 лет для мужчин
Во внимание принимаются следующие сопутствующие факторы риска:
- гипертония
- сахарный диабет
- курение
- ожирение
- малоподвижный образ жизни
- семейный анамнез преждевременной ишемической болезни сердца (ИБС; родственник мужского пола с ИБС до 55 лет; родственник женского пола с ИБС до 65 лет)
Чем больше факторов риска, тем раньше начинаем скрининг. Для женщин возраст начала скрининга повышенного уровня холестерина — 30 — 45 лет.
Взаимосвязь холестерина с сердечно-сосудистыми заболеваниями
В течение полувека высокий уровень общего холестерина (ОХ) или холестерина липопротеидов низкой плотности (ЛПНП) считался основной причиной атеросклероза и сердечно-сосудистых заболеваний (ССЗ), и лечение статинами широко пропагандировалось для профилактики сердечно-сосудистых заболеваний.
Однако все больше людей понимают, что эти механизмы более сложны и что лечение статинами, особенно при использовании их в качестве первичной профилактики, имеет сомнительную пользу.
В 2018 году в специализированном журнале «Expert Review of Clinical Pharmacology» было опубликовано по-настоящему революционное исследование 15 ученых из разных стран мира, которые поставили под сомнение связь между высоким уровнем холестерина и риском развития сердечно-сосудистых заболеваний.
Гипотеза о том, что высокий общий холестерин (ОХ) вызывает сердечно-сосудистые заболевания (ССЗ), была выдвинута в 1960-х годах авторами Фрамингемского исследования сердца.
Однако в своем 30-летнем последующем исследовании, опубликованном в 1987 году, авторы сообщили, что «при каждом снижении ОХ на 1 мг/дл в год наблюдалось одиннадцатипроцентное увеличение коронарной и общей смертности».
В течение нескольких лет, последовавших за отчетом Фрамингемского исследования сердца, многочисленные исследования показали, что высокий ОХ не связан с будущим риском развития ССЗ.
Например, австрийское исследование 2004 года, включающее 67 413 мужчин и 82 237 женщин, которые наблюдались в течение многих лет, показало, что ОХ слабо ассоциируется со смертностью от ишемической болезни сердца у мужчин, за исключением тех, кто находится в возрасте от 50 до 64 лет.
Также не было обнаружено никакой связи между ОХ и смертностью, вызванной другими ССЗ, за исключением того, что низкий ОХ был обратно связан со смертностью от ССЗ у женщин старше 60 лет.
Сегодня общее мнение состоит в том, что общий холестерин не является наиболее полезным или точным предиктором ССЗ, и интерес все больше сосредотачивается на холестерине липопротеидов низкой плотности (ЛПНП).
Если высокий уровень «плохого» холестерина (ЛПНП) является виновником сердечно-сосудистых заболеваний, то этот показатель у пациентов с ССЗ должен быть выше нормы.
Однако в крупном американском исследовании, включавшем почти 140 000 пациентов с острым инфарктом миокарда, уровень ЛПНП на момент поступления в больницу был фактически ниже нормы.
В другом исследовании с тем же выводом авторы решили еще сильнее снизить уровень ЛПНП у пациентов, но при последующем наблюдении через три года общая смертность среди пациентов с «плохим» холестерином ниже 105 мг/дл (2 ммоль/л) была в два раза выше, чем у пациентов с более высоким уровнем ЛПНП.
Было высказано предположение, что обратная причинная связь объясняет обратную связь между смертностью и уровнем ЛПНП; например, что рак и инфекции могут снизить показатели «плохого» холестерина.
Однако более вероятным объяснением, по мнению авторов приводимого исследования, является то, что сердечно-сосудистые заболевания могут быть вызваны инфекциями и что ЛПНП непосредственно инактивирует почти все виды микроорганизмов и их токсичные продукты.
С этим выводом согласуется наблюдение о том, что здоровые люди с низким уровнем «плохого» холестерина имеют повышенный риск как инфекционных заболеваний, так и рака. Последнее возможно потому, что микроорганизмы были связаны почти с 20% всех типов рака.
Как его потратить?
Около 80% всего холестерина, который есть в организме, используется для переваривания пищи, так как входит в состав желчи. Желчь образуется в печени, затем собирается в желчный пузырь и после еды выбрасывается в кишечник в составе пищеварительного сока.
Приблизительно половина желчи всасывается из кишечника вместе с пищей и возвращается в печень на переработку. Другая половина — удаляется с калом. Так организм ежедневно избавляется от приличного количества холестерина.
-
Уровень холестерина в крови растет, если желчь застаивается в печени или желчном пузыре. Так бывает у тех, кто сидит на жестких диетах, нерегулярно питается, а также при ожирении, алкоголизме, гепатите, сахарном диабете.
20% содержащегося в организме холестерина идёт на синтез половых гормонов, гормонов надпочечников и витамина Д, а также на строительство новых и ремонт старых клеток тела. Холестерин активно расходуется в период усиленного роста или восстановления после травм и операций.
-
Уровень холестерина в крови уменьшается, если вы ведете активный образ жизни. Для восстановления мышечных волокон после физических нагрузок, а также для наращивания новой мышечной массы требуется большое количество холестерина.
Если холестерина оказывается больше, чем нужно в данный момент, он откладывается про запас во всех клетках тела. Насытившись холестерином, клетки блокируют для него входные ворота — рецепторы на своих мембранах. Тогда неизрасходованный холестерин долго плавает в крови и скапливается местами в сосудистой стенке. Это — один из возможных механизмов образования атеросклеротических бляшек. Есть предположение, что холестерин откладывается в тех местах сосудистой стенки, которые требуют ремонта.
Нормы холестерина
Норма холестерина (нормальное содержание холестерина в крови) отличается от большинства норм содержания чего-либо в организме.
Обычно за норму принимается среднестатистический показатель содержания вещества в организме у здоровых людей. Но холестерин — это фактор риска сердечно-сосудистых заболеваний, и поэтому, говоря о норме холестерина в крови мы говорим о таком уровне холестерина, при котором риск сердечно-сосудистых заболеваний или событий (таких, как инфаркт миокарда, инсульт и т.д.) будет минимальным.
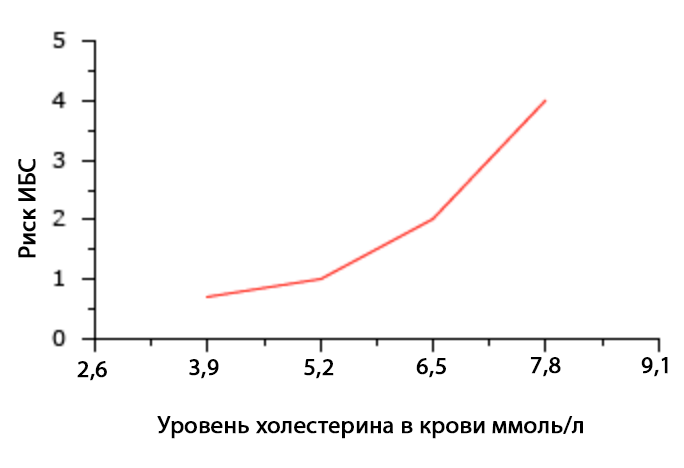
На графике показано соотношение уровня холестерина в плазме крови и риска сердечно-сосудистых событий.
Другим важным аспектом является то, как врачи интерпретируют показатель содержания холестерина в крови. Уровень холестерина в крови используется в различных моделях для оценки риска сердечно-сосудистых заболеваний и исхода в качестве одного из факторов. Другими факторами, влияющими на решения врача являются
- пол
- возраст
- артериальная гипертензия
- сахарный диабет
- иные сердечно-сосудистые заболевания
- семейный анамнез (были ли у ближайших родственников сердечно-сосудистые заболевания в раннем возрасте)
- курение
Таким образом, имея информацию только об уровне холестерина, далеко не всегда можно дать оценку того, нормальный он или высокий; разве что при очень высоких показателях можно дать ту или иную рекомендацию без дополнительной информации, но и в этом случае эта рекомендация не будет полной.
Итак, уровень общего холестерина, при котором риск сердечно-сосудистых заболеваний и событий у здорового человека без дополнительных факторов риска будем минимальным, составляет
- 5,17 ммоль/литр и ниже.
- Уровень общего холестерина в диапазоне от 5,17 до 6,18 ммоль/л является высоким
- Уровень общего холестерина выше 6,18 ммоль/л является очень высоким.
Повторим: указаны уровни холестерина для здоровых людей без дополнительных факторов риска.

На графике показана частота сердечно-сосудистых заболеваний в зависимости от количества факторов риска
Что такое холестерин?
Холестерин (в иностранной литературе используется термин холестерол) — это органическое соединение (органический полициклический спирт), которое вырабатывается в организме человека и может поступать с пищей, т.к. содержится в продуктах животного происхождения. В организме холестерин вырабатывается в печени, кишечнике, почках, надпочечниках, половых железах. Участвует в формировании клеточных мембран (клеточных стенок), а также в синтезе стероидных гормонов, например, кортизола, альдостерона, половых гормонов: эстрогенов, прогестерона, тестостерона; желчных кислот.
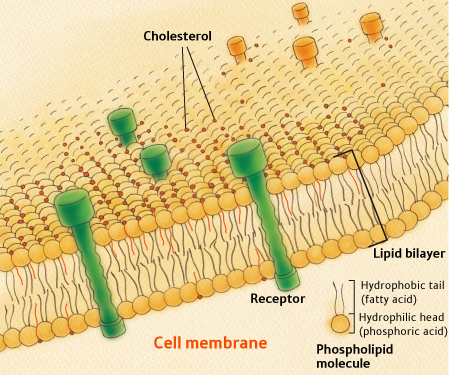
На рисунке показан холестерин в клеточной мембране (в стенке клетки)
Т.о. холестерин можно представить как строительный материал, используемый в жизнедеятельности организма.

Химическая формула холестерина
С пищей поступает только 20% холестерина, 80% синтезируется в самом организме.
И это ответ на один из самых частых вопросов: я не ем жирного (как вариант, я вегетарианец или веган), но у меня высокий холестерин.

Модель молекулы холестерина
Другие исследования при повышенном холестерине
При наличии риска атеросклероза определяются не только в липопротеиды (норма в крови), но и другие важные показатели, в частности также норма ПТИ в крови у женщин и мужчин. ПТИ – это протромбиновый индекс, один из наиболее важных факторов коагулограммы, исследования состояния системы свертываемости крови.
Однако в настоящее время в медицине существует более стабильный показатель – МНО, который расшифровывается, как международное нормализационное отношение. При повышенном показателе существует риск кровотечений. Если МНО повышен, что это значит, подробно разъяснит специалист.
Также врач может порекомендовать пройти исследование на сТ4 (тироксин свободный), который вырабатывается щитовидной железой. Этот гормон способствует снижению холестерина в крови.
Определение hgb (гемоглобина) также важно, так как при высоком уровне холестерина показатели гемоглобина могут быть очень высокими, а это увеличивает риск инфаркта инсульта, тромбоза и др. Сколько должен составлять показатель гемоглобина в норме, можно узнать у специалиста
Другие показатели и маркеры (he4) и др. определяются у людей с повышенным холестерином при необходимости.
Таблица холестерола: норма у мужчин по возрасту
Прежде чем посмотреть на таблицу, давайте разберемся в том, что же означают эти слова и буквы – и в оглавлении таблицы, и в результатах анализа крови? Где в качестве биоматериала для исследования и выявления значений общего ХС – используется капиллярная кровь (т.е. «из пальца»). А в разрезе липидного профиля (липидограммы) – только венозная (натощак).
Общий ХС
Общий холестерин (холестерол) или Cholesterol total (в США, Канаде и Европе)
Это жироподобное (воскообразное) вещество – жизненно важное для нашего организма. Так как оно активно участвует в выработке гормонов (и витамина D), переваривании пищи и формировании нервных волокон
А также является наиважнейшим компонентом клеточной мембраны, играет важную роль в работе головного мозга и иммунной системы (защищая нас онкологии).
Однако при его избытке (в частности, во фракции ЛПНП, описанной немного ниже) – повышаются риски образования холестериновых бляшек (т.е. развития атеросклероза). Что, в конечном итоге, приводит к закупорке (окклюзии) ими сосудов или артерий, а значит – к инфаркту или инсульту. ().
Будучи жиро- / спирто- подобным веществом (как уже указывалось выше) холестерол совершенно не растворяется в воде. Поэтому, для транспортировки по кровеносной системе он «упаковывается» в белковую оболочку, состоящую из аполипопротеинов (A1 и B). В результате чего формируются комплексы, называемые врачами – липопротеинами (высокой / низкой / очень низкой и промежуточной плотности).
ХС ЛПНП
Холестерол Липопротеинов Низкой плотности (др. названия ЛНП, ХС ЛНП, бета-липопротеины, бета-ЛП). Заграничная аббревиатура — LDL, LDL-C (Low density lipoprotein, low-density lipoprotein cholesterol). Являются основными транспортировщиками холестерола в крови, а также главными защитниками организма от смертельно-опасных бактериальных токсинов. Однако, в народе он называется – «плохим холестерином». Благодаря нехорошей способности – образовывать атеросклеротические бляшки на стенках сосудов или артерий. О их вреде мы писали чуть выше.
ХС ЛПВП
Холестерол Липопротеинов Высокой Плотности (др. названия: ЛВП, ХС ЛВП, альфа-холестерин). Зарубежная аббревиатура – HDL, HDL-C, HDL Cholesterol (High-density lipoprotein cholesterol, High density lipoprotein). В отличие от своих «предшественников» – носят гордое название «хорошего» холестерина. Так как именно они отвечают за транспортировку отработанных жиров (ЛПНП, ЛППП) обратно в печень. Где они синтезируются в желчные кислоты, а потом выводятся из организма через кишечник.
Единицы измерения: в США – мг/дл. (т.е. в миллиграммах на децилитр), а в Канаде, Европе и России – ммоль/л (т.е. миллимолях на литр). В случае необходимости пересчет «туда-обратно» осуществляется по следующим формулам:
- ХС (ммоль/л) = ХС (мг/дл) х 0,0259;
- ХС (мг/дл) = ХС (ммоль/л) × 38,665.
Или же используйте для конвертации лабораторные калькуляторы (размещенные на нашем сайте): перевести ХС Общий, пересчитать ХС ЛПВП, преобразовать ХС ЛПНП.
РЕКОМЕНДУЕМ ОЗНАКОМИТЬСЯ:
- У мужчины повышен холестерол — о чем это говорит и что нужно делать?
- При высоком холестероле — к каким врачам обращаться? Памятка пациенту.
Виды холестерина
Когда мы говорим о холестерине, то следует знать, что имеются следующие его виды:
- Общий холестерин (ОХ, total cholesterol)
- Липопротеиды высокой плотности (ЛПВП, холестерин липопротеидов высокой плотности, HDL cholesterol)
- Липопротеиды низкой плотности (ЛПНП, холестерин липопротеидов низкой плотности, LDL cholesterol)
- Липопротеиды очень низкой плотности (ЛПОНП, холестерин липопротеидов очень низкой плотности)
ЛПНП также известен как плохой холестерин
ЛПВП, соответственно, хороший холестерин
Упоминая о холестерине, нельзя не сказать о триглицеридах. Триглицериды это липиды, но не холестерин.
В беседе с врачом и в литературе можно встретить показатель, который условно назовем “не_хорошим холестерином” (в отличии от плохого), в англоязычной литературе (Non-HDL cholesterol или НЕ-НПВП холестерин).
Куда обратиться, если кальций в крови повышен?
Российским лидером в лечении гиперкальциемии (именно так на медицинском языке называется повышенное содержание кальция в крови) является Северо-Западный центр эндокринологии. Специалисты центра проводят все этапы диагностики и лечения пациентов с гиперкальциемией:
— лабораторное обследование;
— проведение УЗИ щитовидной железы и шеи;
— дополнительные методы визуализации (сцинтиграфия паращитовидных желез с технетрилом, компьютерная томография с контрастным усилением);
— лекарственное лечение при вторичном гиперпаратиреозе и дефиците витамина D;
— малоинвазивное хирургическое лечение при выявлении первичного гиперпаратиреоза;
— расширенные и комбинированные операции на щитовидной железе, паращитовидных железах, надпочечниках при синдроме множественной эндокринной неоплазии.
Наша рекомендация (и поверьте – эта рекомендация основана на опыте лечения тысяч и тысяч пациентов!) – во всех случаях, когда у пациента кальций крови повышен, обращаться в специализированный центр – Северо-Западный центр эндокринологии. Даже если Вы живете на Камчатке или в Сочи – обследование и лечение в специализированном учреждении поможет Вам сэкономить время, деньги и здоровье
Мы ежегодно проводим лечение пациентов из практически всех регионов России (важно учитывать, что в случае необходимости оперативного лечения оно будет проведено всем гражданам Российской Федерации бесплатно по полису обязательного медицинского страхования).
Для записи на анализ крови или консультацию врача-специалиста (врача-эндокринолога или хирурга-эндокринолога – при повышенном кальции крови Вам подойдут оба специалиста) Вам необходимо позвонить по телефонам филиалов центра в Санкт-Петербурге или Выборге:
— Петроградский филиал Центра эндокринологии в Санкт-Петербурге – Кронверкский проспект, дом 31, 200 метров налево от станции метро «Горьковская», тел. 498-10-30, часы работы с 7.30 до 20.00, без выходных;
— Приморский филиал Центра эндокринологии в Санкт-Петербурге – Приморский район Санкт-Петербурга, ул. Савушкина, д. 124, корпус 1, тел. 565-11-12, часы работы с 7.00 до 20.00, без выходных;
— Выборгские филиалы Центра эндокринологии:
- г. Выборг, ул. Гагарина, д. 27А, тел. (812) 980-30-03, с 7.30 до 20.00, без выходных;
- г. Выборг, пр. Победы, д. 27А, тел. (81378) 36-306, с 7.30 до 20.00, без выходных.
Прием пациентов, у которых кальций в крови повышен, осуществляют специалисты Северо-Западного центра эндокринологии:
|
Слепцов Илья Валерьевич Д.м.н., хирург, эндокринолог, онколог, специалист ультразвуковой диагностики. Профессор кафедры хирургии с курсом эндокринологии. Является руководителем Северо-Западного медицинского центра, состоит в Европейской тиреологической ассоциации, Европейской ассоциации эндокринных хирургов, Российской ассоциации эндокринологов |
|
|
Чинчук Игорь Константинович К.м.н., хирург, эндокринолог, онколог, специалист ультразвуковой диагностики. Член Европейской тиреологической ассоциации, Европейской ассоциации эндокринных хирургов. |
|
|
Успенская Анна Алексеевна Хирург, эндокринолог, онколог, специалист ультразвуковой диагностики. Член Европейской тиреологической ассоциации. |
|
|
Новокшонов Константин Юрьевич Хирург, эндокринолог, онколог, специалист ультразвуковой диагностики. Член Европейской тиреологической ассоциации. |
|
|
Быченкова Елизавета Вадимовна Эндокринолог, специалист ультразвуковой диагностики. Член Европейской тиреологической ассоциации, Российской ассоциации эндокринологов. |
|
|
Ишейская Мария Сергеевна Эндокринолог, специалист по ультразвуковой диагностике. Член Российской ассоциации эндокринологов. Личный сайт врача — spb-endo.ru. |
ситуация, когда кальций в крови повышен, ВСЕГДА требует дообследования и консультациипри повышенном содержании кальция в крови всегда обращайтесь к врачу
Как сдается анализ крови на холестерин?
Анализ на концентрацию холестерина в крови выполняется во время биохимического исследования липидного профиля. Для этого кровь сдается из вены в условиях манипуляционного кабинета медицинского учреждения с обязательным соблюдением правил асептики и антисептики, направленных на недопущение вторичного инфицирования пациента. Исследование выполняется на специальном биохимическом анализаторе, который дает возможность определять несколько показателей липидного профиля крови, к которым относятся:
- Общий холестерин.
- Липопротеиды очень низкой плотности (ЛПОНП) – содержат в себе в основном свободный жир (триглицериды и белки).
- Липопротеиды низкой плотности (ЛПНП) – содержат в себе значительное количество холестерина, который может откладываться на стенках артериальных сосудов, поэтому при повышении данных липопротеидов существенно увеличивается риск развития атеросклероза.
- Липопротеиды высокой плотности (ЛПВП) – содержат в себе небольшое количество холестерина, являются «полезными» в отношении атеросклероза, так как способствуют уменьшению атеросклеротических бляшек в стенках артериальных сосудов.
Липопротеиды представляют собой комплексное органическое соединение, включающее в свой состав белки, жиры и холестерин
Поэтому кроме концентрации общего холестерина диагностически важной является информация о его содержании в каждом классе липопротеидов. Для получения достоверного результата анализа крови на холестерин у мужчин следует выполнить несколько подготовительных рекомендаций:
- Кровь обязательно должна сдаваться натощак, так как после приема пищи в ней повышается содержание жиров, что в значительной степени влияет на результат определения холестерина.
- Последний прием пищи допускается за 8 часов до исследования (обычно ужин), при этом нельзя употреблять жирную, жареную пищу, а также алкоголь (легкий ужин с преимущественно растительной пищей).
- В день исследования рекомендуется исключить физические и эмоциональные нагрузки, которые могут повлиять на концентрацию липидов и холестерина в крови.
- Курящим мужчинам желательно за несколько часов до сдачи анализа воздержаться от курения.
Более подробные рекомендации в отношении подготовки к сдаче анализа дает врач на приеме.
Общие рекомендации:
(меньше сигарет и алкоголя – больше физических упражнений, прогулок / пробежек на свежем воздухе; завести дружбу с гантелями / гирями / штангами, смотря по возрасту);
грамотно / продуманное сбалансированное питание
(включающее в себя все необходимые витамины и минеральные вещества, без излишнего фанатизма борьбы с холестерином, когда это делать не нужно);
правильное мышление (исключая – бесполезный «негатив»)
(всегда поддерживать нормальное эмоциональное состояние и бодрость духа, а также помнить, что лучший советник по любым «нервным» проблемам – это квалифицированный психолог, а не коньяк или вино).
регулярно сдавать анализы и проходить комплексное обследование
(начиная с 20 лет – не реже одно раза в 3-5 лет, после 40-50 – не реже, чем 1 раза в год, после 60 – желательно 2 раза в год).
Рекомендуемые статьи на нашем сайте:
ВИДЕО: как образуются в стенках сосудов холестериновые (атеросклеротические) бляшки (43 сек)?