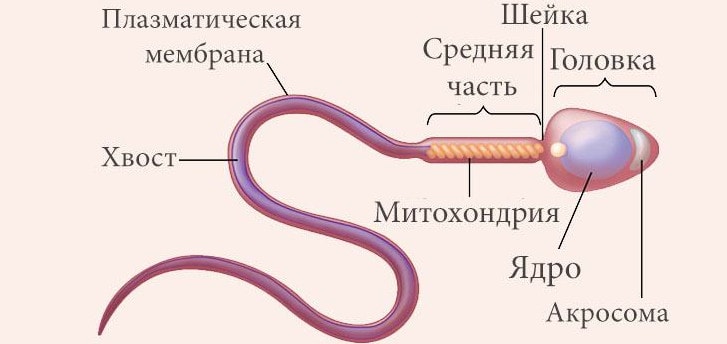
Как решиться на донорские яйцеклетки?
Содержание:
- Показания для проведения ЭКО
- Аменорея, маточное кровотечение, кандидоз
- Короткий протокол ЭКО по дням
- Как подготовиться к ЭКО женщине?
- Яичники после ЭКО, перекрут и кровотечение
- Как правильно подготовиться
- Подготовка к внутриматочной инсеминации
- Подготовка к уколам при ЭКО
- Результативность криопротоколов
- Этап 2 — Гормональная терапия
- Когда боль в животе после ЭКО является патологией?
- Патогенез «бедного» ответа на стимуляцию
- Как подготовиться к пункции яичников
- Общая информация
- Первый шаг – осознать необходимость использовать донорские яйцеклетки
Показания для проведения ЭКО
Любой из этапов стандартного ЭКО связан с вмешательством в естественные процессы функционирования организма. Соответственно, существует немало рисков для здоровья женщины. Именно поэтому для проведения всех этапов необходимы строгие медицинские показания. Стоит также отметить, что ЭКО назначается лишь в тех случаях, когда невозможно провести лечение и установить причины бесплодия.
Процедура классического ЭКО проводится при следующих показаниях:
- нарушения овуляции или отсутствие овуляции;
- недостаточное количество эякулята;
- непроходимость фаллопиевых труб;
- эндометриоз;
- серьезные воспалительные заболевания мочеполовой системы;
- отсутствие маточной трубы вследствие ее удаления из-за внематочной беременности;
- длительное лечение гинекологических болезней — есть смысл выполнить ЭКО, чтобы обойти множество препятствий на пути к зачатию.
На этапе выращивания эмбрионов во время выполнения ЭКО в обязательном порядке в лабораторных условиях изучаются все оплодотворенные яйцеклетки. Это позволяет выявить множество генетических отклонений. Таким образом, еще одно показание к проведению ЭКО — высокий риск генетических отклонений и наследственных заболеваний. Современные методы диагностики позволяют отобрать донорский материал, который не содержит нежелательных генов еще на этапе подсаживания эмбриона в полость матки, что в несколько раз увеличивает шансы на рождение здорового ребенка.
Еще одно показание для проведения ЭКО — это генетическая несовместимость пары. Это одни из самых сложных случаев в практике врачей-репродуктологов. В результате генетической несовместимости оба супруга могут быть абсолютно здоровыми, при этом не могут зачать естественным путем и родить здорового ребенка. Все пары, которым поставлен диагноз «генетическая несовместимость», в обязательном порядке проходят специальный анализ — кариотипирование. На этом этапе исследуется кровь на количество хромосом, а также их качество. В результате такой диагностики специалисты делают прогноз относительно успеха проведения ЭКО и шансов на рождение абсолютно здорового ребенка. При неблагоприятном исходе специалисты предложат альтернативные варианты, например, проведение экстракорпорального оплодотворения с донорской яйцеклеткой или спермой.
Аменорея, маточное кровотечение, кандидоз
— Какие именно гинекологические проблемы могут быть вызваны переживанием острого стресса и через какой период это проявится?
— Первым тревожным звонком обычно становятся нарушения менструального цикла, которые могут наблюдаться сразу же после перенесенного стресса
- удлинение цикла: задержка менструации на 10 и более дней;
- укорочение цикла: начало менструации на 10 и более дней раньше, чем обычно (нормальная длительность менструального цикла — 24−38 дней; межцикловые различия длительности цикла в норме могут быть до 10 дней);
- полное прекращение менструаций: функциональная гипоталамическая аменорея (раньше эту проблему называли «аменорея военного времени»);
- обильное маточное кровотечение (не только во время месячных): нарушение гормональной регуляции менструального цикла может приводить к ановуляции (когда яйцеклетка не «выходит» из фолликула в яичнике), эндометрий (внутренняя слизистая оболочка матки) в такой ситуации избыточно разрастается, что и приводит к обильному кровотечению. Это серьезная проблема, которую ни в коем случае нельзя игнорировать: иногда кровотечения могут быть настолько массивными, что требуется хирургическое вмешательство и переливание крови.
Вторая частая патология — нарушение биоценоза влагалища. Кандидозный кольпит — воспаление слизистой оболочки влагалища, которое вызывается микроскопическими дрожжеподобными грибами рода Candida.
Научные статьи в журнале Американского общества микробиологии Clinical and Vaccine Immunology подтверждают, что психологический стресс, особенно хронический, подавляет иммунную защиту организма и способствует избыточному размножению грибов Candida.
Острый стресс, особенно с нарушением сна и изменением режима питания, может спровоцировать проявления кандидоза.
Короткий протокол ЭКО по дням
Схема стимуляции подбирается врачом индивидуально для каждой женщины. Всего существует два вида коротких протокола:
- с агонистами ГнГРГ;
- с антагонистами ГнГРГ.
ГнГРГ — это гонадотропин-рилизинг-гормон, воздействующий на гипофиз и вызывающий тем самым выработку лютеинизирующего и фолликулостимулирующего гормона.
В зависимости от выбранного варианта процесс по дням будет различаться.
График подбирается индивидуально
Схема короткого протокола с агонистами ГнГРГ по дням
- на 2–3 день менструального цикла начинается прием препаратов с агонистами ГнГРГ для блокады гипофиза;
- стимуляция овуляции происходит параллельно блокаде гипофиза и занимает около 15 дней;
- за 36 часов до начала пункции фолликулов пациентке вводят дозу гормона ХГЧ;
- На 12–15 день ССО проводится пункция.
Далее следует изъятие яйцеклетки под наркозом. В специальных условиях врач проводит искусственное оплодотворение и выращивание эмбрионов в инкубаторе. Для поддержания необходимого гормонального фона женщине назначаются препараты с прогестероном. Через 3–4 дня подросший эмбрион пересаживают в матку.
Схема короткого протокола с антагонистами ГнГРГ по дням
- на 2–3 день менструального цикла начинают стимуляцию овуляции препаратами с антагонистами ГнГРГ. Весь процесс длится около 14 дней;
- ХГЧ вводится за 36 часов до пункции фолликула;
- на 12–14 день ССО проводится пункция.
Последующие этапы не отличаются от предыдущего варианта.
В целом короткий протокол длится 4 недели, как стандартный менструальный цикл. Препараты принимаются строго с определенным промежутком и в указанных дозировках
Важно понимать, что гормональные лекарства могут оказывать сильное воздействие на настроение, вызывать боли или неприятные ощущения в яичниках.
Короткий протокол подразумевает регулярное обследование
Помимо описанных этапов пациентке необходимо проходить регулярное обследование. Через каждые два дня проводится УЗИ для отслеживания созревания фолликулов.
После пересадки эмбриона в матку пациентке также следует регулярно посещать репродуктолога и соблюдать рекомендации. Только через 20 дней после переноса делается контрольный анализ, способный подтвердить наличие беременности.
Как подготовиться к ЭКО женщине?
Подготовку к экстракорпоральному оплодотворению необходимо начинать за 3 месяца до цикла, в котором запланирована процедура. Предварительно нужно записаться на консультацию к врачу – он повторно оценит результаты пройденных пациенткой диагностических обследований и, если необходимо, назначит дополнительные для уточнения диагноза. Также он ответит на все вопросы о предстоящей процедуре и после этого предложит пациентке подписать соглашение о проведении ЭКО, в том числе с помощью методов ИКСИ и вспомогательного хэтчинга. Только после того, как все формы будут подписаны, процедура вступает в активную фазу.
Непосредственно перед ее началом женщине нужно выполнить несколько рекомендаций, чтобы повысить шансы на успешное наступление беременности:
- Нормализовать режим питания, исключив из него острые и жареные блюда, фастфуд, кофе и алкоголь. Предпочтение необходимо отдать пище из свежих овощей и фруктов, диетического мяса, рыбы, морепродуктов, приготовленных на пару, отварных или тушеных. Цель диеты заключается в том, чтобы привести массу тела в соответствие с физиологической нормой.
- Отказаться от любых вредных привычек – употребления алкоголя и психоактивных веществ, курения. Если указанные проблемы носят систематический характер, рекомендуется предварительно пройти курс реабилитации.
- Исключить прием любых лекарственных средств за исключением тех, которые на данный момент прописаны пациентке из-за других имеющихся заболеваний. Предварительно ей необходимо согласовать употребление медикаментов как с репродуктологом, так и со своим лечащим врачом, чтобы курсы терапии не вошли в конфликт друг с другом.
- Ограничить сексуальную активность на этапе стимуляции яичников и полностью исключить ее за 3-4 дня до пункции перед ЭКО. После переноса эмбрионов также рекомендуется не вступать в половой контакт до проведения теста, который покажет наличие или отсутствие беременности (обычно он проводится через 14 дней).
- Ограничить физическую активность, исключив любые большие нагрузки, подъем тяжестей, тяжелый труд. Рекомендуется сделать упор на такие щадящие методы тренировки, как йога, пилатес, прогулки и легкие пробежки на открытом воздухе. Однако, полностью физическую активность исключать нельзя.
- Избегать посещения бань и саун, а также прием горячей ванны дома. Это позволит избежать перегрева перед ЭКО, который негативно влияет на репродуктивную систему. Также рекомендуется не посещать бассейны и общественные водоемы, а личную гигиену проводить только в теплом душе.
- Исключить контакты с людьми, имеющими симптомы респираторных заболеваний, а также избегать мест с повышенными инфекционными рисками. При появлении признаков ОРВИ (или любой иной инфекции) необходимо сразу же обратиться к врачу для лечения заболевания. Пока пациентка не излечится, процедуру ЭКО придется на время отложить.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Яичники после ЭКО, перекрут и кровотечение
Яичники после процедуры экстракорпорального оплодотворения значительно увеличиваются в объеме, становятся подвижными. Связки могут перекрутиться, что ведет к нарушению поступления крови к органам и некрозу. Проявляется сильными резкими болями, интенсивность которых постоянно нарастает. Состояние требует немедленной хирургической помощи. Операцию проводят путем лапароскопии. По возможности стараются устранить перекрут, возобновить кровоснабжение. Если произошли необратимые некротические изменения, яичники удаляют.
Разрыв кисты – достаточно редкое осложнение. Оно приводит к возникновению кровотечения в полость малого таза. Пациентки сначала отмечают слабость, головокружение, тянущие боли в нижней части живота и промежности, затем падает давление, появляется тахикардия, кожа бледнеет, покрывается холодным потом. Лечение хирургическое, проводят лапароскопическую операцию. При разрыве кисты яичники удаляют, либо делают их резекцию. В редких случаях удается остановить кровотечение при полном сохранении органа.
Предотвратить осложнения можно, если использовать индивидуальный подход к каждой пациентке. Именно таких принципов придерживается «Центр ЭКО» Калининград. Программу стимуляции и дозы препаратов следует выбирать с учетом состояния здоровья женщины, ответа на терапию при предыдущих попытках ЭКО. Особенно осторожными должны быть врачи, если у пациентки диагностирован поликистоз яичников. После ЭКО у них чаще наблюдается СКЯ. Будущие мамы должны четко придерживаться рекомендаций репродуктолога, при малейших симптомах обращаться в клинику. Лучше всего, если наблюдаться в первые месяцы они будут в том же центре, где проводилось ЭКО. Ведь врачи, занимающиеся экстракорпоральным оплодотворением, имеют больше опыта, чем обычные гинекологи в поликлиниках или в стационарах.
Как правильно подготовиться
Предварительно рекомендуется пройти полное обследование, чтобы выявить причину ненаступления беременности естественным путем. Анализы назначаются репродуктологом после совместной консультации пары.
Женщина проходит осмотр у гинеколога, мужчина — у андролога. В список обязательных исследований входит:
- анализ на ИППП;
- исследование крови на СПИД, гепатит;
- мазки на определение скрытых инфекций мочевыделительной системы;
- внутривагинальное УЗИ;
- спермограмма;
- исследование проходимости маточных труб;
- гормональный скрининг.
Также врач осуществляет контроль месячного цикла женщины с целью выявления наиболее благоприятной даты проведения процедуры. При необходимости может быть назначена гормональная терапия. Инсеминация назначается только, если при помощи УЗИ было выявлено созревание 3-х и более фолликулов.
Важно! У женщины не должно быть проблем с овуляцией и проходимостью маточных труб. В противном случае проведение ВМИ будет малоэффективным
Подготовка к внутриматочной инсеминации
Конкретная программа внутриматочной инсеминации зависит от того, применяется ли она для лечения бесплодия или для оплодотворения здоровых, но одиноких женщин. В первом случае она начинается с прохождения семейной парой комплексного медицинского обследования для установления причины, по которой родители испытывают проблемы с зачатием. Для женщин предусмотрены следующие диагностические процедуры:
- Анализы мочи (только общий) и крови – общий, биохимический, на уровень гормонов и наличие инфекций (сифилиса, ВИЧ, гепатитов В и С), свертываемость и резус-фактор;
- Исследование мазка из влагалища или цервикального канала на онкоцитологию, микрофлору, скрытые инфекции и ИППП (хламидию, мико- и уреплазму, вирусы простого герпеса и папилломы человека);
- Ультразвуковое исследование органов малого таза, щитовидной и молочных желез (для женщин старше 35 лет – маммография);
- ЭКГ, флюорография, консультации гинеколога, терапевта, эндокринолога, генетика (по показаниям).
Для установления или исключения мужского фактора бесплодия супруг или половой партнер пациентки проходит следующие диагностические процедуры:
- Анализы мочи и крови (общий, биохимический, клинический, на инфекции);
- Исследование спермы (спермограмму) на концентрацию, подвижность, морфологию сперматозоидов;
- МАР-тест – исследование эякулята на наличие в нем антиспермальных антител;
- Консультации уролога, андролога, терапевта, генетика.
Точный перечень анализов при внутриматочной инсеминации определяет сам врач, руководствуясь данными анамнеза семейной пары, предыдущих беременностей женщины, комплексного медицинского обследования. При необходимости он направляет обоих будущих родителей на дополнительные обследования для уточнения диагноза.
Если искусственная инсеминация назначается одинокой женщине без диагностированного бесплодия, она также проходит предварительное обследование. Оно может включать в себя меньше диагностических тестов, в зависимости от состояния ее здоровья – этот вопрос врач решает в индивидуальном порядке. При отсутствии противопоказаний к процедуре пациентка переходит к выбору донора из картотеки лечебного учреждения, в котором она проходит инсеминацию. Ей предоставляются следующие данные о кандидатах:
- пол, рост, вес, возраст, национальная принадлежность;
- социальная и профессиональная принадлежность, образование, увлечения;
- детское фото донора, подробное описание его внешности и личностных качеств;
- запись его голоса, краткий рассказ о себе, написанный самим донором или с его слов.
Имя, адрес проживания и другая контактная информация о кандидатах пациентке не разглашаются, это конфиденциальная информация. Это юридически защищает обе стороны от претензий друг к другу – например, по поводу родительских прав или выплаты алиментов. По желанию пациентки донором для внутриматочной инсеминации на добровольной основе может стать и знакомое ей лицо. Однако, в этом случае также гарантируется его отказ от права на отцовство.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Подготовка к уколам при ЭКО
Инъекции в рамках экстракорпорального оплодотворения осуществляются подкожно или внутримышечно. Оба способа упрощают процедуру и делают ее более безопасной, так как нет необходимости вводить иглу непосредственно в вену. Тем не менее, такие уколы тоже требуют подготовки и определенных знаний.
Подкожные инъекции совершаются в определенные места на теле, где имеется достаточный слой жировой клетчатки:
- область трицепса (разгибающей мышцы) на боковой и задней стороне руки, расположенную между локтем и плечом;
- боковую сторону бедра, ближе к его наружной части (в районе четырехглавой мышцы);
- толстую часть брюшной области, расположенную ниже ребер, но над бедрами, а не непосредственно рядом с пуповиной.
Точки вхождения иглы при каждом уколе нужно выбирать новые (в пределах указанных областей). Если делать инъекции в одно и то же место, то из-за травматизации тканей в нем возникнет воспалительный очаг, который может либо инфицироваться, либо сильно уплотниться из-за рубцевания.
Перед тем, как делать уколы при ЭКО, необходимо купить назначенные врачом препараты. Сегодня они поставляются в удобных одноразовых шприц-капсулах или в многоразовых шприцах со сменными иглами. Помимо этого, для безопасного проведения инъекций нужны:
- контейнер для безопасного удаления игл и использованных доз препарата;
- спирт или иная обеззараживающая жидкость (гель, салфетки для инъекций);
- стерильная марлевая подушка (обычно 2 x 2 см);
- чистое полотенце (салфетка).
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Если репродуктолог назначил инъекции только половины флакона, оставшуюся часть препарата нужно хранить в холодильнике в плотно закрытой емкости.
Результативность криопротоколов
Часто пациентки беспокоятся, что шансы на беременность с витрифицированными эмбрионами ниже, чем в свежем цикле. Оснований для тревоги нет. Целый ряд исследований, проведенных в последнее десятилетие, показал: результативность переносов в криоциклах не ниже, а почти в два раза выше, чем в свежих.
Дополнительные преимущества:
- меньшая нагрузка на организм будущей мамы,
- меньшая стоимость криопротоколов.
Беременность, наступившая в результате криопереноса, связана с меньшим риском преждевременных родов и кровотечений. Детки, появившиеся на свет после криопротоколов, ничем не отличаются от других малышей.
Почему при всех этих преимуществах криопротоколов они назначаются не всем пациенткам? Если удается получить нормальное количество клеток, эндометрий хорошо подготовлен, у будущей мамы нет отягощенного анамнеза, то прогноз хороший и без криопротокола. К тому же, пациенты скорее встретятся со своим малышом.
Но при наличии показаний криопротокол – оптимальный способ обойти имеющиеся препятствия и повысить шансы на имплантацию, благополучную беременность и рождение ребенка. Репродуктологи центра «Линии жизни» знают, когда необходим перенос в криоцикле и имеют огромный опыт его проведения.
Факторы успеха криопереносов в Центре репродукции «Линия жизни»
В целом ряде ситуаций криопереносы показали себя более эффективными, чем переносы в свежем цикле. В наших клиниках результативность криоциклов выше средних показателей по России.
- У специалистов «Линии жизни» большой практический опыт проведения криопротоколов. Они регулярно совершенствуют навыки на международных профильных конференциях и семинарах, обмениваются наработками с зарубежными коллегами.
- Заморозка и размораживание хрупких репродуктивных клеток – рутинная практика для наших эмбриологов. Центр располагает собственным современным криохранилищем.
- Диагностическая база «Линии жизни» находится на уровне лучших европейских репродуктивных клиник. Наши репродуктологи не пропускают ситуаций, в которых криопротокол обеспечит большую вероятность наступления беременности и рождения малыша.
Этап 2 — Гормональная терапия
Следующий этап процедуры ЭКО начиняется на второй день менструального цикла и длится от 12 до 14 дней. Суть его состоит в том, чтобы при помощи гормональной терапии простимулировать работу яичников для получения 8–10 ооцитов, способных к оплодотворению. Именно такого количества будет достаточно для успешного проведения ЭКО.
Во время проведения гормональной терапии каждые четыре дня в обязательном порядке проводится УЗИ органов малого таза, в соответствии с результатами которого доктор может скорректировать дозировку препаратов.
Для проведения процедуры классического ЭКО может использоваться фолликулостимулирующий гормон гипофиза ФСГ, ионический гонадотропин и аналоги гонадолиберина. Врач назначает схему лечения в зависимости от протокола, который будет выбран для проведения ЭКО.
Международным научным сообществом одобрены разные протоколы стимуляции овуляции:
- Супердлинный — он длится 2–3 месяца;
- Ультракороткий — длится до 10 дней и предполагает высокие дозировки гормонов Обычно этот протокол назначается при таких диагнозах, как недостаточный фолликулярный резерв и низкий уровень гормона АМГ;
- Протокол ЭКО в естественном цикле — в этом случае не проводится гормональная стимуляция, и для оплодотворения берется одна яйцеклетка, которая созрела в естественном менструальном цикле;
- Протокол ЭКО с минимальной стимуляцией — для стимуляции используются небольшие дозы гормональных препаратов.
Чаще всего применяется короткий протокол, поскольку у женщины, нуждающиеся в экстракорпоральном оплодотворении, имеются серьезные проблемы с яичниками. В любом случае врач выберет для ЭКО наиболее безопасный для здоровья протокол. Очень часто вначале используют протокол ЭКО в естественном цикле, чтобы избежать гормональной нагрузки на организм, и только если этот метод не принесет результатов, назначается гормональная стимуляция.
Когда боль в животе после ЭКО является патологией?
В некоторых случаях болевой синдром после экстракорпорального оплодотворения свидетельствует о нарушениях процесса зачатия или функционирования внутренних органов. От нормальной «физиологической» боли он отличается высокой интенсивностью, серьезно мешающей жизнедеятельности пациентки, большей продолжительностью и часто сопровождается следующими симптомами:
- обильными кровянистыми выделениями из влагалища;
- вздутием живота, нарушениями пищеварения (тошнотой, запорами, поносом);
- значительным повышением локальной или общей температуры тела.
Причинами патологической боли в животе при ЭКО являются следующие нарушения гестации или репродуктивной системы организма.
Синдром гиперстимуляции яичников. Это патологическое состояние возникает при введении чрезмерных доз гормональных препаратов для увеличения числа созревших яйцеклеток. Из-за этого яичники достигают в размере десятков сантиметров, что приводит к сдавливанию соседних органов, сосудов и нервов, что сопровождается выраженной болью. Также синдром гиперстимуляции может сопровождаться такими симптомами, как повышение температуры, тошнота, рвота, нарушения стула, потеря аппетита, помрачнение сознания, обмороки и т. д. Легкая и средняя степень этой патологии не угрожают жизни и здоровью пациентки и в специализированной терапии не нуждаются – достаточно прекратить курс гормональных инъекций и соблюдать режим дня и питания, предписанный врачом. Тяжелая форма гиперстимуляции яичников способна нанести серьезный ущерб женскому организму и даже спровоцировать летальный исход, поэтому при нем назначается симптоматическое лечение, направленное на устранение опасных симптомов.
Травмы. Травматизация матки и яичников свойственна процедуре экстракорпорального оплодотворения, однако в норме ущерб здоровью пациентки от них невелик и полностью устраняется в течение нескольких дней. Однако, при некорректном проведении ЭКО могут возникнуть более обширные травмы органов репродуктивной системы и брюшной полости, которые сопровождаются обильными кровотечениями, воспалениями, развитием вторичных инфекций, занесенных недостаточно чистыми медицинскими инструментами и т. д. В таких случаях болевой синдром усиливается и не проходит самостоятельно – для ее устранения требуется медикаментозное и/или хирургическое лечение.
Выкидыш. Даже правильно проведенная процедура ЭКО не дает полной гарантии успешного зачатия. У многих пациенток после переноса эмбрионов может возникнуть самопроизвольное прерывание беременности еще на стадии имплантации или после нее. В таких случаях симптоматика выкидыша аналогична таковой при естественном зачатии и включает спазматические боли в нижней части живота и пояснице, обильное маточное кровотечение.
Многоплодная беременность. Это состояние рассматривается в медицине не как патология, требующая обязательного лечения, но как осложнение, при котором женщина нуждается в особом уходе. Оно развивается в связи с тем, что при ЭКО в некоторых случаях пациентке подсаживают сразу несколько эмбрионов, чтобы повысить шансы на успешное зачатие. Как правило, из всех пересаженных зародышей успешно приживается только один, но иногда их количество может быть и большим. Из-за этого матка существенно увеличивается в своих размерах, возникает растяжение поддерживающих ее связок, что также сопровождается болезненными ощущениями. Помимо болевого синдрома, симптоматика многоплодной беременности может также включать артериальную гипертензию, анемию, рвоту, предлежание плаценты, многоводие и т. д.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Патогенез «бедного» ответа на стимуляцию
Природой заложен простой механизм размножения: женщина 16-40 лет находится на пике здоровья, способна выносить, родить и «поднять на ноги» ребенка. В реальной жизни на женские репродуктивные функции влияет не только возраст.
Факт! Слабая реакция яичников встречается и у женщин возрастом до 35 лет, при условии, что в организме отсутствуют гормональные нарушения. Несмотря на нормальный по медицинским показателям овуляторный цикл, концентрацией «гормонов беременности» в пределах нормы и отсутствием патологий репродуктивных органов в такой возрастной группе созревает не более трех фолликулов (или ответ нулевой) в 20% случаев.
Не возрастные факторы слабой реакции
Конечно, возрастное истощение фолликулярного запаса яичников — одна из причин, по которым невозможно зачать ребенка в возрасте старше 40 (по заключению ВОЗ старше 49) лет. Однако возраст — не главный критерий при постановке диагноза. На сниженную способность к формированию и созреванию половых клеток могут повлиять:
- врожденные патологии (например, природная дисгенезия гонад, при которой организм не вырабатывает нормальное количество гормонов, способствующих созреванию яйцеклеток);
- аутоиммунная агрессивная реакция организма на антигены яичника;
- генетические отклонения, вызванные спецификой работы или образа жизни;
- противораковая терапия в анамнезе.
Подобные нарушения приводят к преждевременному истощению функции яичников и рассчитывать дозировку гонадотропинов для пациенток, проходящих подготовку к ЭКО, в такой ситуации следует особенно тщательно.
Важно! Ждать 100% результата (созревания достаточного количества фолликулов) в ходе одного протокола подготовки не стоит. Также не стоит впадать в панику, если врач-репродуктолог прервет курс
Подобрать наиболее эффективный «набор» стимулирующих препаратов и спрогнозировать реакцию половой системы на него с первого раза удается всего в 30% случаев.
Причины бедного ответа яичников у молодых женщин
У пациенток репродуктивного возраста (50% из которых молодые женщины до 30 лет) низкий ответ яичников может диагностироваться и по таким причинам:
- перенесенные операции яичников (например, при хирургическом удалении кисты);
- частые операционные вмешательства в органы малого таза, даже если при этом не затрагивались яичники;
- аутоиммунные заболевания (гипотиреоз, тиреоидит);
- дисфункции (сбои в гормональной системе), вызванные сахарным диабетом, заболеваниями почек или щитовидной железы;
- наличие наружного (генитального) эндометриоза;
- бесплодие идиопатического происхождения.
Как подготовиться к пункции яичников
Для того чтобы это незначительное хирургическое вмешательство прошло без осложнений, вам следует поговорить со своим лечащим врачом и рассказать ему все, что может быть прямо и косвенно связано с вашей реакцией на анестезию. В первую очередь, подробное остановитесь на своем прошлом опыте операций и хирургических вмешательств, отметьте свою реакцию на седативные препараты и наличие нервного напряжения в преддверии пункции яичников. Возможно, специалист назначит вам дополнительно успокаивающие препараты, чтобы морально подготовить вас к манипуляциям. Кроме того, в рамках подготовки вам следует:
- Отказаться от курения и алкоголя.
- Не принимать пищу и жидкости за несколько часов до пункции.
- Исключить стрессы, переутомления и половые акты за несколько дней до процедуры.
Нельзя не отметить, что к пункции в рамках ЭКО необходимо должным образом подготовиться. Подготовительный этап включает в себя не только индивидуально разработанный план приема специальных гормональных препаратов, но и контроль собственного настроения. Не стоит бояться пункции, ведь все манипуляции проводятся быстро и безболезненно, тем более что результатом вашего терпения и стараний лучших докторов станет ваш долгожданный малыш.
Для проведения пункции яичников при ЭКО вам следует обратиться в нашу клинику. «Центр ЭКО» специализируется на решении репродуктивных проблем супружеских пар, поэтому мы располагаем самым современным оборудованием и штатом квалифицированных специалистов. Записаться на прием в Екатеринбурге вы можете, заполнив форму записи, или позвонив по одному из указанных на сайте телефонов.
Общая информация
Правильное питание – залог здоровья и долголетия. Разнообразный, питательный и сбалансированный рацион позволяет человеку чувствовать себя бодрым, энергичным и полным сил. Для женщины, планирующей беременность, он играет особо значимую роль.
В рамках подготовки к экстракорпоральному оплодотворению особое внимание уделяется соблюдению принципов правильного питания, ведь это может значительно повлиять на успешный исход процедуры.
Принцип белковой диеты при ЭКО заключается в следующем:
- белки и клетчатка как основа питания;
- жиры растительного происхождения рекомендованы только в ограниченном количестве;
- животные жиры – исключить из рациона;
- углеводы – сократить потребление.
Репродуктологи медицинского центра К+31 назначают диету с учетом индивидуальных особенностей состояния здоровья каждой пациентки.
Кроме изменений в питании, женщине необходимо придерживаться общих норм здорового образа жизни: соблюдать режима сна, потреблять рекомендованное количество жидкости (около 2 литров), умеренно заниматься спортом.
Планируя искусственное оплодотворение, стоит отказаться от вредных привычек, таких как курение и употребление алкоголя, а также от соблюдения разнообразных жестких диет для поддержания стройной фигуры. Голодание угнетает репродуктивные функции яйцеклетки и значительно снижает шансы на успешное проведение процедуры.
Почему необходимо потреблять больше белка, чем обычно? Потому что он является фундаментом для клеток, органов и тканей организма. Он принимает участие в жизненно важных процессах в организме, что позволяет избежать некоторых осложнений и заболеваний.
Первый шаг – осознать необходимость использовать донорские яйцеклетки
Решение использовать генетический материал другого человека, чтобы забеременеть – непростое и требующее тщательного осмысления. Законодательно в России любая женщина репродуктивного возраста имеет право воспользоваться услугами доноров, однако на практике в этой ситуации возникает множество «подводных камней». Основной из них заключается в неготовности самих родителей к такому шагу. Особенно сложная ситуация возникает в семейных парах, когда один из родителей согласен пройти ЭКО с использованием донорской яйцеклетки, а второй – нет. Причиной этого могут являться:
- религиозные или этические установки, простое неприятие того факта, что зачатый таким способом ребенок не будет нести гены женщины, которая его выносила и родила;
- дополнительные расходы на оплату донорских услуг, которые являются проблемой, если у пары или одинокой женщины ограниченный бюджет.
Поэтому первый и самый важный шаг на пути к тому, чтобы пройти ЭКО с использованием донорских ооцитов, заключается в обстоятельном обсуждении проблемы. При этом желательно обратиться к семейному психологу и врачу-репродуктологу, чтобы заранее определить возможные психологические и физиологические препятствия и найти пути их преодоления. Только в том случае, если оба родителя смогут прийти к общему добровольному согласию насчет необходимости применения донорского биоматериала, следует переходить к следующему этапу.