Когда необходимо расцеживание груди после родов и как это правильно делать
Содержание:
- Лечение лактостаза
- Классификация липом груди
- Шейный остеохондроз: признаки, симптомы, лечение патологии
- О правилах хранения
- Куда сцеживать грудное молоко
- Настройки отображения
- Возможные проблемы грудного вскармливания. Пути решения.
- Почему появляются отеки
- Как лучше сцеживать молоко руками или молокоотсосом Комаровский видео
- Особенности сцеживания
- Что такое лактостаз
- Алгоритм осмотра молочной железы
- В каких случаях нужно расцеживание
- Сколько сцеживать молока и как часто это надо делать
- Реабилитация после маммопластики по дням
- Как сцеживать грудь молокоотсосом
- Чем опасен шейный остеохондроз
- Какой способ сцеживания выбрать
- Польза правильного лимфодренажного массажа
- Как правильно сцеживать грудное молоко руками при застое молока
- Что будет, если лимфа не справляется с выводом токсинов
Лечение лактостаза
Важным моментом в лечении лактостаза является психологическая поддержка матери, настрой её на продолжение лактации и эффективное выведение грудного молока . Если на протяжении беременности и после родов женщина настроена кормить грудью и с радостью ожидает этого, первоначальные трудности она встретит с пониманием и терпением. Правильное и своевременно начатое лечение обеспечивает не только устранение застоя молока, но и профилактику лактационного мастита.
Если лактостаз невыраженный, самое лучшее лечение — это грудное вскармливание.
Лечение первичного лактостаза
При первичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: длительное и частое прикладывание ребёнка к груди, сцеживание молока вне кормления. Но часто это бывает невозможно из-за тяжелейшего лактостаза, когда грудь напряжённая, плотная, как будто каменная. Ребёнок не может приложиться к такой груди. Сцедить молоко женщине тоже очень тяжело, так как даже прикосновение к молочным железам вызывает нестерпимую боль.
Зная, что застой молока может привести к развитию мастита, около 10 лет назад врачи проводили активную тактику — грубое сцеживание молочных желёз, особенно руками опытных акушерок. Однако проблему тяжёлого лактостаза можно решить и по-другому. Существует двухэтапный подход лечения первичного лактостаза. Сначала купируется гормональный дисбаланс молочных желёз, а затем либо сцеживают молоко, либо переходят к грудному вскармливанию.
Первую схему предложил профессор Гуртовой Б. Л. еще в 1972 году:
- Торможение (не подавление) лактации: препараты бромкриптина (Парлодел) по 2,5 мг 2-3 раза в сутки в течение 1-2 дней. Не стоит бояться, что после приёма этого препарата пропадёт молоко. При такой длительности приёма он лишь тормозит лактацию, т. е. искусственно снижает интенсивность процессов молокообразования и молокоотдачи. В то время как подавление лактации — это полное прекращение указанных процессов . Для подавления лактации препарат нужно принимать в течение 14-21 дня
- «Покой» молочных желёз 1-2 дня.
- Обильное питьё (до 2-х литров в сутки). На период торможения лактации не следует ограничивать потребление жидкости, так как большое количество жидкости, вопреки прежним представлениям, замедляет выработку пролактина и снижает лактопоэз .
Когда нагрубание молочных желёз пройдёт, можно прикладывать ребёнка к груди и сцеживать молоко
Стоит обратить внимание на важный момент: при лактостазе сцеживание до «последней капли» не только недостижимо, но и вредно. Как следует из практического опыта, сцеживание необходимо проводить до чувства комфорта
Вторую схему с использованием трансдермального (чрескожного) прогестерона предложила профессор Пустотина О. А. в 2006 году. Необходимо 1 раз нанести на молочные железы гель, содержащий прогестерон. Когда гормон попадает в ткани молочной железы, с одной стороны, он блокирует рецепторы пролактина и снижает лактопоэз, а с другой — блокирует рецепторы эстрогенов. За счёт этого улучшается всасывание жидкости из ткани и уменьшается сдавление молочных протоков. Через 15-20 минут боль уменьшается, проходит нагрубание молочных желёз. Это позволяет уже через 30 минут приступить к сцеживанию, а через час приложить ребёнка к груди, к этому времени весь препарат уйдёт из ткани молочной железы.
Трансдермальное применение препарата обеспечивает высокую концентрацию прогестерона в определённой зоне, при этом он не оказывает системного действия (на весь организм) и не имеет побочных эффектов .
Лечение вторичного лактостаза
При вторичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: более частое прикладывание ребёнка к груди или дополнительное сцеживание.
Классификация липом груди
Липомы груди классифицируются в зависимости от гистологии, местонахождения и ограничения от окружающих тканей.
Гистологически выделяют следующие типы липом:
- классические, состоящие из адипоцитов (жировых клеток);
- липофибромы, состоят как из адипоцитов (преимущественно), так и из элементов соединительной ткани;
- фибролипомы, состоящие в основном из соединительнотканных элементов, но с присутствием адипоцитов;
- миксолипомы, выделяют слизь, она накапливается в образовании;
- ангиолипомы, имеют много кровеносных сосудов;
- миолипомы, содержат волокна гладких мышщ.
В зависимости от локализации липомы могут быть:
- подкожные, не затрагивают паренхиму груди;
- интрамаммарные, расположены между дольками;
- глубокие, располагаются внутри, глубоко за молочной железой.
Шейный остеохондроз: признаки, симптомы, лечение патологии
На первых стадиях остеохондроз протекает бессимптомно. По мере развития заболевания, отличительной особенностью становится наличие болезненных или дискомфортных ощущений в области головы, шеи и груди, реже – верхних конечностей.
Все возможные симптомы можно условно отнести к 4 типам синдромов: сердечный, позвоночный, корешковый (нервный) и синдром позвоночной артерии (с нарушением кровообращения).
Позвоночный синдром:
- хруст в шее при поворотах/наклонах головой;
- по мере прогресса заболевания возникают болезненность и затрудненность движения;
- морфологические нарушения структуры в теле позвонка и межпозвонковом пространстве (видны на рентгене).
Сердечный синдром:
- одышка, слабость;
- ощущение неполного вдоха, нехватки воздуха;
- спонтанные явления со стороны сердечно-сосудистой системы – стенокардия, загрудинные боли, жжение;
Корешковый синдром:
- онемение языка, плеч, пальцев рук, затылочной области;
- трудности с глотанием;
- неприятные ощущения в области между лопатками;
- головная боль в области затылка и лба.
Синдром позвоночной артерии:
- необоснованные скачки артериального давления;
- головокружение, вплоть до потери сознания;
- шум в ушах, ощущение ваты в голове;
- временная односторонняя слепота, «мушки» в глазах;
- периодические приступы тошноты, особенно при движении головой;
- головные боли – преимущественно в области затылка, а также мигрени;
- сонливость, снижение работоспособности, памяти, концентрации внимания, депрессия.
Внимание! Все указанные синдромы должны сочетаться между собой. Отсутствие симптомов одного из них может стать поводом к дифференциальной диагностике с другими группами заболеваний
О правилах хранения
Как хранить грудное молоко после сцеживания, чтобы оно оставалось свежим и сохраняло свои питательные и целебные свойства для малыша?
Условия и сроки хранения имеют решающее значение для грудного молока. Есть принципы сохранения его оптимальных свойств. Грубое нарушение этих основ ведет к порче продукта задолго до истечения срока годности. Поэтому заботливая мамочка должна буквально вызубрить следующие пункты, дабы хранение сцеженного молока не повлияло отрицательно на его качество:
Заблаговременно стерилизуйте, просушивайте и затем держите плотно закрытыми контейнеры для хранения сцеженного грудного молока.
Свертыванию молока способствуют бактерии, а от них можно избавиться только при стерилизации путем кипячения. Также можно держать сосуд над паром в течение не менее 5 минут. Кроме того, емкость необходимо просушить (перевернув над чистым хлопковым проглаженным полотенцем) для стекания всех остатков воды. А затем плотно закрыть. Мир бактерий богат, но на сухой и чистой поверхности они не размножаются.
Используйте несмываемый маркер-«перманент», чтобы подписывать тару, в которой можно хранить сцеженное молоко.
Должны быть указаны точная дата и время (по часам и минутам) сцеживания. Подобные меры предупредят возможную путаницу с определением времени хранения в будущем, если вы отлучаетесь не только на несколько часов, но на несколько дней (например, ребенок с бабушкой на даче, а вы работаете в городе)
Следуйте золотому правилу: одно сцеживание – одна емкость.
Ни в коем случае не смешивайте различное по времени сцеживания молоко. Главная причина – все в тех же бактериях. Насколько более старой будет одна сцеженная порция, чем другая, настолько больше будет в ней бактерий. При смешивании же они попадут в свежее молоко и приведут к свертыванию. Кроме того, возможное несовпадение в температуре, большая кислотность или щелочность молока от разных сцеживаний при смешивании также может вызвать окисление продукта и скорую порчу. Ведь химический состав молока напрямую зависит от маминой диеты, и даже от ее эмоционального состояния на момент сцеживания.
Принцип постепенности необходимо соблюдать во всех термо-процедурах.
Так, при необходимости заморозки, молоко не ставят в морозильную камеру сразу же после сцеживания. Сначала грудное молоко герметично укрывают, и так оно хранится для достижения комнатной температуры. Затем на несколько часов ставят сначала на нижнюю полку холодильника. Постепенно емкость перемещают ближе к морозилке, одновременно снижая температуру при помощи регулятора до минимума. После этого можно ставить в морозильный отсек, где молоко будет сохраняться до времени использования.
Ни в коем случае повторно не замораживать!
В связи с этим, а также учитывая то, сколько времени допускается хранить молоко после разморозки, все его количество нужно разделить на порции, необходимые для разового кормления малыша (около 150 мл), а также для «перекусов».
- Размораживают ценную жидкость обратным путем: в течение 5 часов в холодильнике, затем держат молоко при комнатной температуре не менее получаса перед тем, как разогреть для очередного кормления.
- Для разогрева нельзя использовать ни плиту, ни микроволновку, поставьте молоко в бутылочке в воду 36-37о С, но не забывайте о теплообмене, тем более, если комната холодная.
Возможно, воду придется сменить раза два-три. Если вы в городе, где идет горячая вода из-под крана, можете просто поставить бутылочку в чашку под струю воды, но следите за температурой струи. Начинайте с комнатной, затем постепенно доводите до температуры тела, однако ни в коем случае не горячей! При этом помешивайте жидкость. Как только по ощущениям температура молока сравняется с температурой струи (то есть 36 оС), удостоверьтесь в этом, капнув на обратную сторону запястья: вы не должны почувствовать ни «тепло», ни «холод» — сразу начинайте сеанс прикорма.
Если вы не няня, а «нянь», то доверять своим запястьям, а равно и температурным ощущениям в целом не стоит.
К тому же слишком много суеты мужчинам не на пользу. Поэтому просто разморозьте молоко в теплой воде, а дальше доверьте его согрев специальному электроподогревателю.
Всегда проверяйте продукт на свежесть, независимо от того, сколько хранится грудное молоко в холодильнике.
Просто понюхайте, или капните себе на язык – кислота не должна проявиться. При малейших сомнениях – не рискуйте, а сделайте обычную смесь, которая всегда должна быть наготове.
Перед кормлением встряхните бутылочку несколько раз.
При соблюдении этих простых правил у молодой мамы не встанет вопрос, как хранить сцеженное грудное молоко.
Куда сцеживать грудное молоко
Сцедить грудное молоко — это один момент, а вот куда сцедить и как сохранить в нем все полезные свойства — это другое. Если молодая мама опустошает грудь для того, чтобы кто-то покормил ребенка в ее отсутствие, то достаточно чистой бутылочки, из которой потом будет пить грудничок. В случае, если мама применяет покупной аппарат для сцеживания молока, то, как правило, в комплекте с такими устройствами продается специальный контейнер. В него можно сцеживать молоко, хранить, а затем дать его ребенку при кормлении. Когда грудь опустошают от излишков молока с дальнейшим длительным хранением, можно использовать покупные пластиковые контейнеры или пакеты для заморозки. Молоко сцеживают, подписывают дату и оставляют храниться в морозилке.
В повседневной жизни для сбора молока можно приспособить баночки от детского питания, они из стекла, что позволит молоку сохранится, и небольшого объема — одну баночку удобно давать на одно кормление. Но хранят молоко в такой емкости не более суток, убирать в морозильную камеру стеклянную посуду также не рекомендуют.
Одно стоит сказать совершенно точно — сцеживать молоко нужно в ту посуду, в которой его будут хранить, не стоит переливать из одной чашки в другую.
Сцеживать молоко лучше в емкости, в которых оно будет храниться, например, в специальные контейнеры для молокоотсосов.
Настройки отображения
Возможные проблемы грудного вскармливания. Пути решения.
31 Марта 2014
В
первые дни лактации у кормящей матери могут возникнуть проблемы с выделением
молока, наполнением молочной железы. Эти проблемы могут привести к ухудшению состояния,
и что самое нежелательное, прекращению грудного вскармливанию.
Наиболее частые
неотложные состояния, которые могут возникнуть у кормящей мамы.
Молокопришло!!! (Наполнение)
Физиологическое
явление. Прилив молока обычно бывает на 4-5 день после родов. Грудь равномерно
наполнена, увеличена в размерах, молоко вытекает, может подняться температура
до 38 С.
Помощь.
При повышении
температуры более 38 С, принять безопасные жаропонижающие препараты однократно.
Часто, по требованию, прикладывать ребенка к груди. Следить за правильностью
прикладывания, чтобы обеспечить хороший отток молока. Кормить ребенка в разных
позах – сидя, лежа, из-под руки. Чередовать грудь при каждом кормлении.
«Каменную грудь» следует сцедить до появления чувства облегчения, но не раньше чем через сутки после прихода молока,
чтобы не спровоцировать дополнительный прилив молока.
Лактостаз (застой молока).
Иногда у кормящей
матери возникают такие болезненные состояния, как уплотнение отдельных участков
молочной железы, боль при пальпации, чувство давления, повышение температуры
тела, недомогание.
Помощь.
Если просто заблокирован
молочный проток, и переполнена грудь, но при этом нет покраснения, такое
уплотнение можно согреть. Перед сцеживанием – теплый компресс на проблемную молочную железу (15-20 минут). После сцеживания холодный компресс
(10-15 минут).
Молочную
железу рекомендуется хорошо расцедить. Сцеживать нужно до тех пор, пока грудь
не сделается легкой, молоко перестанет бить струйками.
Необходимо
правильно прикладывать малыша к груди, чтобы обеспечить хороший отток молока.
Кормить
ребенка часто, по требованию и в разных позах – сидя, лежа, из-под руки. Носить
свободную одежду и удобное белье.
Если через 1-2 дня нет улучшения, обратитесь к врачу, чтобы в дальнейшем избежать хирургического вмешательства.
Мастит.
Мастит
– это инфекционное воспаление тканей молочной железы. Развивается на фоне
лактостаза, сильного прилива молока, инфицирования трещин сосков (именно через
них чаще всего инфекция проникает внутрь).
Ухудшается
самочувствие, повышается температура тела, грудь становится красной, болезненной,
горячей на ощупь.
Помощь.
Обязательно –
консультация хирурга.
Трещины сосков.
Причинами возникновения
трещин могут быть: неправильное прикладывание ребенка к груди, нарушение правил
ухода за молочной железой.
Помощь.
Не мыть грудь
специально для кормления, так как это может повредить кожу, удаляет с нее
натуральные масла, которые предохраняют соски от трещин, а также полезные микробы,
покрывающие кожу железы. Достаточно мыть грудь раз в день, во время душа. Как
можно чаще, между кормлениями делать для сосков воздушные ванны. После каждого
кормления, смазывать сосок каплей позднего молока, богатого жиром. Можно
использовать кремы или мази, не имеющие запаха, и не требующие их смывать перед
кормлением (пурелан). Мазь наносить
только на трещину (не на весь сосок) тонким слоем, грудь оставить подсохнуть
открытой на 10-15 минут. Если трещина не заживает в течение 2-7 дней, можно не
прикладывать ребенка к этой груди 1-3 дня, но необходимо сцеживать из нее.
Ребенок получает одну здоровую грудь. Если он остается голодным, его можно докормить
молоком, сцеженным из больной груди.
Желаем
Вам никогда не попадать в столь неприятные ситуации.
А
если это случилось, как можно скорее вернуться в форму
и
наслаждаться счастьем материнства!
Почему появляются отеки
Начнем с механизма движения лимфы по сосудам. В этой системе нет природного «насоса». Движение жидкости по сосудам осуществляется за счет сокращения прилегающей мускулатуры. Так же как в кровеносной системе внутри лимфатических сосудов есть запорные клапаны, препятствующие обратному оттоку.
На объем лимфы напрямую влияет количество употребляемой жидкости: если человек пьет недостаточно, объем лимфы сокращается. При чрезмерном употреблении – на лимфоток ложится дополнительная нагрузка. Лимфатическая система осуществляет, помимо прочих, дренажную функцию – выводит из организма избыток воды. Если организм не справляется с выведением избытков жидкости или нарушается механизм тока, жидкость скапливается и часть тела отекает (разбухает от переизбытка лимфы). Водительская комиссия один из примеров, когда врач может указать человеку на проблемы с лимфатической системой.
Как лучше сцеживать молоко руками или молокоотсосом Комаровский видео
Какой способ лучше — каждый выбирает сам. Благодаря современным девайсам сегодня у мамы остается больше времени на себя и на проведение его с любимым мужем и ребенком. Материнство – это счастье, радость, удовольствие. Не стоит идти на поводу у бабушек, соседей и родственников и выбирать тот способ, которым пользовались они. Можно самостоятельно изучить информацию в интернете и посоветоваться с врачом. Сопоставив все плюсы и минусы, есть возможность подобрать удобный для себя способ. Не стоит превращать материнство в подвиг или тяжелое бремя, нужно пользоваться всем, что позволяет современный мир, упрощать, облегчать и пробовать.
Особенности сцеживания
- актуален вопрос, нужно ли сцеживать из двух желез. Если мать покормила ребенка, а потом покидает его на пару часов, оставив сцеженное молоко для кормления, то сцедить можно только из одной железы. Если вы уходите более чем на 3 часа, сцеживание проводится из 2 грудей.
- сцеживать советуют с периодичностью 1 раз в час и реже. Лучше это делать каждые 1,5-3 ч.
- на вопрос, сколько раз сцеживать грудное молоко, нет однозначного ответа. При регулярном сцеживании нужно делать это в то время, когда вы обычно прикладываете младенца к груди.
- если вы не будете кормить ребенка грудью от самого рождения, то сцеживать молоко нужно и ночью, раз в 2-3 часа, но не реже; это позволит сохранить полноценную лактацию и заготовить какое-то количество питания для малыша на будущее
- ручное сцеживание занимает от 20 до 30 мин; сцеживание грудного молока специальными аппаратами занимает около 15 мин
- молоко из разных процедур сцеживания не нужно смешивать, даже если разница в размере порций большая
- если вы держали молоко без холодильника более 4 часов, лучше не давать его ребенку; хотя кое-где вы можете видеть информацию, что сцеженное молоко из груди может храниться до 6 часов вне прямых лучей солнца
- кормить одной грудью и сцеживать другую одновременно можно, но сложно; если это лично вам подходит, то причин ограничивать себя в таком способе получения грудного молока нет.
- что касается безопасности, лучше применять молокоотсосы (качественные и хорошо простерилизованные), чем руки
- некоторые мамы боятся заморозки сцеженного молока, и зря. Лучше кормить ребенка им, чем даже самой качественной смесью. Придерживайтесь тех правил заморозки, о которых было сказано выше. И помните, что разморозка должна быть постепенной, кипячение запрещается.
Что такое лактостаз
Лактостаз – это застой молока в груди при грудном вскармливании, который развивается наиболее часто по причине нарушения оттока в одном или нескольких протоках молочной железы.
Застой молока может наблюдаться независимо от срока лактации, возраста малыша или того, какой по счёту ребёнок. Внешне лактостаз проявляется в виде болезненного бугорка, иногда сопровождающегося покраснением кожи. Общее самочувствие женщины при этом остается нормальным без повышения температуры.

Лечение патологического процесса должно начаться быстро, иначе существует вероятность развития воспалителения, а за ним и инфекционного мастита, абсцесса ткани. Эти заболевания устраняются хирургическим путём с одновременным приёмом антибактериальных препаратов.
Алгоритм осмотра молочной железы
I часть – осматриваем белье.
Что можно увидеть на нижнем белье, в частности, на бюстгальтере? Это могут быть следы небольших выделений из желез, например, крови, гноя, сукровичной жидкости, а также уже высохшие корочки. Все эти признаки имеют большое значение в диагностике болезней груди.
II часть – оцениваем общее состояние грудных желез.
Раздеваемся до пояса и становимся прямо напротив зеркала, руки опущены. Рассматриваем левую и правую грудь на предмет их размеров, ассиметрии, четкости границ. После этого, то же самое оцениваем, подняв руки кверху и держа их за головой. Смотрим, не изменяется ли при движениях корпуса форма груди, не выделяется ли жидкость из сосков.
III часть – обращаем внимание на состояние кожных покровов на груди. Проверяем кожу на эластичность, на возможность собрать её в складки, на цвет и наличие высыпаний и красных пятен
Исследуем железы на присутствие опрелостей, участков по типу «лимонной корки», язвенных или сморщенных поверхностей, втянутой кожи. Грудь прощупывают поочередно, в вертикальном положении, держа пальцы рук сомкнутыми
Проверяем кожу на эластичность, на возможность собрать её в складки, на цвет и наличие высыпаний и красных пятен. Исследуем железы на присутствие опрелостей, участков по типу «лимонной корки», язвенных или сморщенных поверхностей, втянутой кожи. Грудь прощупывают поочередно, в вертикальном положении, держа пальцы рук сомкнутыми.
IV часть – прощупываем железы, стоя перед зеркалом.
Данную процедуру комфортно делать, стоя в душе и намылив руки и грудь. Левую железу прощупывают правой рукой, и наоборот. Ощупывание следует проводить при помощи трех-четырех сомкнутых пальцев, сначала вдоль железы, затем по кругу. Если грудь большого размера, то её рекомендуется придерживать свободной рукой снизу. Для начала прощупывают поверхность груди, постепенно углубляясь в ткани подушечками пальцев. Желательно таким образом обследовать не только непосредственно железы, но и участок от ключичной области до нижнего ребра, а также от средины грудной клетки до зоны подмышек. В этом месте часто обнаруживают увеличение лимфатических узлов.
V часть – прощупываем грудь, лежа на спине.
Ложимся на твердую и ровную поверхность, можно на пол. Одна рука находится за головой, а другая – прощупывает противоположную грудь. Исследование рекомендуется проводить спиралевидными движениями, от подмышечной зоны до ареолы.
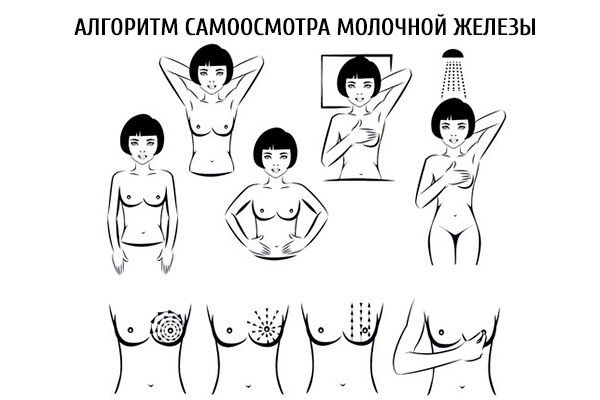
VI часть – исследуем сосок каждой железы.
При осмотре сосков нужно обращать внимание на их форму и оттенок, на наличие втянутостей, язвочек, эрозий и трещинок. Желательно ощупать не только сам сосок, но и зону вокруг него
Дополнительно, по окончанию обследования, следует аккуратно захватить сосок двумя пальцами и слегка сдавить, проверяя, есть ли выделения.
После проведенного самоосмотра, если вы вдруг обнаружили какие-либо подозрительные элементы или признаки, обязательно обратитесь к доктору – гинекологу или маммологу. Не пытайтесь самостоятельно установить себе диагноз и тем более начать лечиться. Этим должен заниматься исключительно квалифицированный медицинский специалист.
[], [], [], [], [], [], [], [], [], []
В каких случаях нужно расцеживание
Есть целый ряд причин, при которых необходимо расцеживание груди:
- Уже на вторые или третьи сутки после рождения малыша грудь набухла.
- Желание мамы повысить выработку молока.
- Излишняя выработка молока, его настолько много, что малышу не удобно есть, струи буквально бьют фонтаном в первые минуты кормления, ребенок начинает захлебываться.
- Застой молока — лактостаз. Появление уплотнений, сопровождающихся болезненными ощущениями, происходит из-за большого количества молока или в тех случаях, когда молока пребывает больше, чем высасывает малыш.
- Молоко матери слишком густое или жирное, ребенку сложно высасывать его самостоятельно.
Сколько сцеживать молока и как часто это надо делать
Все зависит от конкретной ситуации.
- При вскармливании недоношенного ребенка. Рекомендовано сцеживать груди 6-10 раз в день. Процедура занимает около 15 минут для каждой груди. Оптимально проводить процедуру дважды в течение утра. Последующие сцеживания проводят с таким расчетом, чтобы равномерно распределить кратность в течение суток. Последняя процедура должна быть около полуночи.
- При болезни матери. Поводить процедуру сцеживания желательно с периодичностью в 3-3,5 часа в течение суток. Длительность самой процедуры не должна превышать 15 минут на каждую железы.
- С целью становления секреции молока. Сцеживают грудные железы с периодичностью 3-3,5 часа. Длительность сцеживания — как и в предыдущих случаях. В том случае, когда нормальной секреции достичь не удалось, показано добавить две-три дополнительных процедуры.
- Для предупреждения лактостаза процедуру проводят по мере наполнения желез молоком.
- Когда у матери нет возможности покормить малыша грудью, необходимо заготовить молоко заранее.
Реабилитация после маммопластики по дням
Первый день после операции пациентка проводит в палате под контролем врача и медсестер, отходя от наркоза. Возможно повышение температуры как реакция на разрезы и травму тканей, болевой синдром. Могут быть рекомендованы жаропонижающие, обезболивающие, прием антибиотиков для профилактики инфицирования раны. После операции необходимо полулежачее или сидячее положение, к концу суток можно встать и пройтись. Через 3-4 часа после наркоза можно пить, принимать пищу – через 5-6 часов.
На второй день врач проводит осмотр, удаляет дренажи и делает перевязки. В некоторых клиниках пациентку отпускают домой к концу вторых-третьих суток при позитивной динамике восстановления.
Третьи-четвертые сутки пациентка находится дома. Под запретом физическая нагрузка, допустимо хождение по дому.
На пятые сутки необходим визит в клинику для контрольного осмотра хирургом и оценки процесса восстановления, перевязки, обработки швов.
С 6 по 11 день после операции происходит плавное возвращение к привычной жизни с рядом ограничений. Запрещены физические нагрузки и спорт, подъем тяжестей.
На 12 сутки врач снова проводит осмотр, контролируя процесс восстановления тканей груди и послеоперационного шва. Следующий визит при нормальном процессе реабилитации планируется на 6-ю неделю с момента операции.
На второй-третьей неделе после вмешательства разрешается легкая домашняя работа, к тренировкам после разрешения врача можно приступать спустя примерно месяц.
Как сцеживать грудь молокоотсосом
Для начала лучше пробовать проводить сцеживание ручным молокоотсосом — грушей. За неимением опыта при таком способе меньше риск навредить состоянию молочных желез. В качестве подготовки — стерилизация насадки и чистые руки. Далее сосок размещают в насадке, фиксируют, но аккуратно, чтобы не довести до болевых ощущений. Нажимать на поршень или грушу, первые выделения будут в виде капель, далее они должны смениться на струйки молока. Надавливать на грудь при этом не стоит, можно слегка массировать железы для освобождения всех путей. Как только в груди чувствуется облегчение процедуру прекращают, по времени такие манипуляции занимают до 10 минут. Опустошают обе груди, но не до последней капли. По окончании промыть прибор в мыльном растворе, просушить все детали отдельно.
https://www.youtube.com/watch?v=nvwtguM3n2Q
Чем опасен шейный остеохондроз
Область шеи концентрирует плотное переплетение магистральных кровеносных сосудов, нервных отростков и динамичных структур костного скелета. В отсутствии лечения можно наблюдать серьезные патологические изменения:
- ослабление фиброзного кольца провоцирует вывихи и подвывихи в области наиболее подвижных позвонков;
- наличие остеофитов и спазмирование мышц приводит к ущемлению нервных корешков и кровеносных сосудов с формированием компрессионных синдромов;
- деструкция хрящевых дисков и сближение позвонков приводит к межпозвонковым грыжам с ущемлением нервной ткани.
За каждым этим явлением следует выраженная негативная реакция со стороны всего организма.
Возможные осложнения и последствия
В список наиболее распространенных осложнений шейного остеохондроза можно включить:
- вегетососудистую дистонию;
- гипертонию;
- кислородное голодание мозга и его структур;
- дистрофию глазной сетчатки с нарушением зрения;
- сбой в работе щитовидной железы;
- нарушение функций пищевода и трахеи – затрудненное глотание и дыхательные спазмы;
- некупируемый болевой синдром в области головы, шеи, груди, верхних конечностей;
- судороги и онемение лица, рук;
- нарушения работы гипоталамо-гипофизарной системы, которое тянет за собой сбой всей гормональной деятельности организма.
Какой способ сцеживания выбрать

Существует три способа сцеживания грудного молока:
- ручной;
- с помощью молокоотсоса;
- по методу «теплой бутылки».
Ручное сцеживание малотравматично и не требует специальных приспособлений и финансовых трат. Технике ручного сцеживания обучают в роддоме или на курсах для будущих матерей. Ниже приведем технику ручного сцеживания.
Применение молокоотсоса показано мамам с обильной секрецией молока и женщинам с чувствительной грудью. Процесс безболезненный может проводиться практически в любых условиях.
Метод «теплой бутылки» предельно прост. Он подходит женщинам с большой грудью или тем, у кого наблюдается обильная лактация.
Выбор метода сцеживания зависит только от предпочтения матери и конкретной ситуации. Помочь выбрать оптимальный метод может врач.
Польза правильного лимфодренажного массажа
При гиподинамии, избыточном весе нарушается механизм естественного лимфатического тока. Помним, по сосудам лимфу проталкивает активность мышц – чем они слабее, тем медленнее течение, а, следовательно, и очистка от вредных веществ. Если по состоянию здоровья или в силу привычек человек не занимается спортом, лимфа застаивается и образуются отеки. Ноги, руки, поясница, лицо. Часто признаки такого застоя выявляет водительская медкомиссия в автоколоннах или у дальнобойщиков.
Правильно выполненный массаж стимулирует ток лимфы. Руки специалиста будут воздействовать более деликатно, но потребуется большее количество сеансов. Аппаратный лимфодренажный массаж воздействует интенсивнее – его чаще используют в качестве косметической процедуры и для восстановления спортсменов после тренировок и соревнований. При этом:
- уходят отеки;
- возвращается тонус кожи;
- улучшаются контуры тела;
- ускоряются регенеративные процессы обновления клеток.
Как правильно сцеживать грудное молоко руками при застое молока
Не имея опыта и стремясь кормить ребенка только по требованию, некоторые женщины пропускают лактостаз. Есть масса информации о правильном кормлении по требованию и позам, но следует учитывать и индивидуальные качества. Есть мамы у которых вырабатывается большое количество молока, а ребенок не успевает его кушать. Тогда нужно задуматься как сцедить застоявшееся молоко руками или специальными приспособлениями, дабы не образовывались патологические процессы. Вот такие бугорки и затвердения в груди и называют – лактостаз. Если его не лечить, то наступает патологический процесс – мастит. Появление болезненных уплотнений в молочной железе, она твердая и из нее плохо течет молоко, свидетельствуют о появлении лактостаза. Отвечая на вопрос, что такое лактостаз, можно выделить следующие симптомы:
- молочная железа набухшая;
- болезненное кормление, сцеживания и просто касания;
- в груди можно нащупать уплотнения, которые плохо разбиваются;
- возможно покраснение некоторых участков груди, могут сопровождаться повышением температуры;
- из одной груди интенсивное выделение молока, из другой каплями свидетельствует о застое в отдельном протоке.
Что предпринимать в данной ситуации, что пить и к кому бежать? Для начала нужно успокоиться и действовать методично.
- для улучшения эффекта, нужно разогреть грудь. Можно с помощью душа или капустного компресса. Молочные протоки расширяются и отток застоявшегося молока будет легче;
- в больнице могут предложить перед ручным сцеживанием процедуру ультразвука или УВЧ терапии;
- процесс расцеживания груди, лучше начинать с массажа. Легкими массирующими движениями следует постараться немного размять уплотнившуюся грудь.
После сцеживания хорошо было бы приложить к груди малыша и отдохнуть.
Что будет, если лимфа не справляется с выводом токсинов
Симптоматическая терапия часто приводит к купированию механизмов, отвечающих за вывод токсичных веществ. Также выводу токсинов препятствуют дезодоранты, сужающие поры. Требования моды – оставаться сухим даже при интенсивных нагрузках. Тем самым мы нарушает терморегуляцию и блокируем вывод продуктов распада. Организм постепенно «зашлаковывается», наблюдаются признаки интоксикации (по сути отравления):
- ухудшается состояние кожи – вялая, тусклая она покрывается гнойничками (лимфатическая система ищет способы вывести наружу погибшие лимфоциты);
- постоянная усталость, головные боли;
- отеки, увеличивающийся вес (в том числе за счет избытка жидкости);
- внутренние вялотекущие воспалительные процессы.
Это не полный перечень неприятностей, связанных с застоем лимфы и препятствиями к ее выходу. УЗИ часто выявляет кроме проблем с сосудами конечностей, нарушения микроциркуляции лимфы. Если ток серьезно нарушается, пациент может оказаться в прямом смысле обездвиженным.