Дакриоцистит новорожденных
Содержание:
- Профилактика
- Симптомы конъюнктивита
- Что делать с частыми или длительными повышениями температуры?
- Причины
- Что такое стеноз привратника (пилоростеноз) желудка
- Дакриоцистит, что это за болезнь
- Советы родителям
- Бактериальные конъюнктивиты
- Причины слезотечения у детей
- Функциональное косоглазие у детей: причины
- Почему глаз слезится?
- Причины и факторы риска стеноза привратника
Профилактика
У грудничков выше рисков заполучить инфекцию и подхватить вирус, поскольку организм после рождения неокрепший. Он продолжает адаптироваться к внешней среде и родители должны в этом помочь.
Чтобы избежать развития офтальмологических проблем, следует соблюдать правила гигиены и посещать педиатра каждый месяц в течение первого года жизни.
Чтобы глазки не слезились, соблюдать следующие рекомендации:
осторожно мыть глазки, не давить, грудничку протирать увлажненным водой полотенцем; следить, чтобы кроха не тер активно глазки; закрывать от сильного сквозняка и ветра; поддерживать оптимальную влажность в помещение, чтобы не пересыхала слизистая; чаще делать влажную уборку. Следует помнить, что слезотечение в 2 месяца — не норма, в этот период у крохи не сформировались все структуры зрительного анализатора
Обильное выделение слез в этот период — патология
Следует помнить, что слезотечение в 2 месяца — не норма, в этот период у крохи не сформировались все структуры зрительного анализатора. Обильное выделение слез в этот период — патология.
Если у ребенка 2–5 месяцев или в возрасте до года и старше слезится глазик, не искать ответа у подружек и на форумах. Лекарство, которое подошло одному грудничку, может не подойти второму. Кроме того, мама не может поставить диагноз, основываясь лишь на данном симптоме.
Симптомы конъюнктивита
В диагностике конъюнктивита важно определить тип патологии. Вид недуга зависит от причин, его вызвавших
У новорожденных, как и у взрослых, конъюнктивит бывает нескольких типов. Самыми распространенными из них являются бактериальный, вирусный и аллергический.
Понять, как отличить конъюнктивит от дакриоцистита у грудничков, помогут следующие признаки:
- Во время дакриоцистита у грудничков воспаление, как правило, возникает с одной стороны. Конъюнктивит обычно охватывает оба глаза.
- Характерным признаком дакриоцистита новорожденных служит увеличение слезного мешка, воспаление визуально становится заметным. При конъюнктивите отек незначительный.
- Болевые ощущения при дакриоцистите возникают в области между уголком глаза и носа.
Во время конъюнктивита боль отмечается в уголках глаз.
Во многих случаях при конъюнктивите наблюдается зуд в глазах. Для дакриоцистита у новорожденных этот симптом не столь характерен. Когда воспаляется слезный мешок, он затрагивает кровеносные сосуды, из-за чего может повышаться температура тела. В случае с конъюнктивитом такого симптома, как правило, не наблюдается.
Определить, что это — конъюнктивит или дакриоцистит — может только специалист. Поэтому при первых симптомах воспаления глаз нужно записаться на прием к офтальмологу.
Методы лечения у двух этих заболеваний разные. Например, для устранения непроходимости слезных каналов при дакриоцистите часто прибегают к операции, чтобы проколоть их. В случае с конъюнктивитом этого не требуется. Общими способами терапии являются промывания, применение мазей, капель и массажей. Однако конкретные препараты и технику массажа назначает только врач.
Отметим еще одну важную деталь. Такое заболевание, как конъюнктивит, является заразным. Дакриоцистит не передается другим малышам.
Лечение заболевания, вне зависимости от того, поставлен диагноз конъюнктивит или дакриоцистит, требует квалифицированной медицинской помощи. Самолечение в обоих случаях противопоказано.
Когда конъюнктивит или дакриоцистит не находится в запущенной стадии, то после назначения лечения и получения рецепта препаратов терапия может проводиться дома. Капли и мази специалист подбирает в соответствии с природой заболевания
Но важно учитывать дозировку
При лечении грудничков она будет минимальна. Кроме того, многие мази имеют ограничения по возрасту. Далеко не все препараты можно применять с рождения.
Если же врач все-таки назначил мазь, чтобы лечить конъюнктивит или дакриоцистит, ее необходимо правильно использовать. Храниться средство должно в прохладном месте, как правило, его оставляют в холодильнике. Но перед использованием мазь нужно согреть, для этого достаточно потереть тюбик в руках.
В домашних условиях для промывания глаз, когда у малыша конъюнктивит или дакриоцистит, можно использовать настои трав, некрепкий черный или зеленый чай, слабый раствор марганца. Однако все средства народной медицины следует применять, только посоветовавшись с врачом.
Подводя итог, сделаем вывод, что рассмотренные в статье заболевания имеют совершенно разную природу. Фактически это два разных недуга, к которым приводят разные причины. Соответственно, каждый из них требует применения определенных методов лечения. Средства, которые помогают в одном случае, в другом могут серьезно навредить.
Перечисленные в статье симптомы помогут по внешним признакам определить вид заболевания. Однако до консультации с врачом нельзя начинать лечение и применять какие-либо средства.
Еще раз отметим, что оба заболевания могут иметь серьезные последствия, если вовремя не обратиться к специалисту. Не стоит рассчитывать только на собственные знания.
Что делать с частыми или длительными повышениями температуры?
Если у ребенка наблюдаются постоянные или множественные эпизоды лихорадки и педиатр не может выяснить, что их вызывает, необходимо провести углубленное обследование. Такие повышения температуры могут быть вызваны хроническим очагом инфекции (пиелонефрит), инфекционными заболеваниями или ревматическими болезнями.
Обследование специалистов, которые может назначить педиатр при хронической лихорадке: нефролог, кардиолог, пульмонолог, инфекционист, уролог, ревматолог.
Помните!
Сама по себе температура – это сигнал, что иммунная система ребенка дала ответ на внешнее воздействие. Пугаться ее не надо. Опасными являются:
- резкое повышение температуры до больших цифр (лихорадка), что означает о гипер-иммунном ответе или сверх-сильном влиянии патогенных факторов
- или длительно держащийся (более недели) субфибрилитет, который говорит о недостаточности иммунного ответа ребенка.
Причины
Жидкость из ушей у детей не всегда свидетельствует о протекании патологического процесса. Она может появляться под воздействием естественных факторов:
- попадание воды;
- сильные колебания давления, температуры воздуха;
- повышенная физическая нагрузка;
- возрастные гормональные изменения;
- неправильный уход за наружным слуховым проходом.
Такие выделения прекращаются, когда устраняется фактор, вызвавший их. Однако понять, является ли жидкость из уха естественной или нет, не всегда представляется возможным, поэтому консультация у врача будет не лишней. К тому же полезны будут его объяснения, как в будущем избежать таких ситуаций.
Патологические выделения могут появляться из-за:
- Механического травмирования слухового прохода. Часто такое случается при чистке ушей ватными палочками или засовывании туда посторонних предметов.
- Отита. Это заболевание представляет собой воспалительный процесс в ухе, сопровождается высокой температурой, болью, шумом в ушах.
- Фурункула. При его самостоятельном вскрытии из ушей выделяется гной. Ребенок также ощущает боль при движении челюстями: во время еды, разговоре, зевании.
- Отомикоза. Эта болезнь характеризуется размножением в ухе грибковой флоры. Выделения сопровождают зуд и боль.
- Холестеатомы. Это доброкачественное новообразование, увеличивающее секрецию желез в ушах. Среди сопутствующих симптомов: заложенность, жжение, зуд.
- Травм черепа, головного мозга. Это состояние опасно для жизни и требует незамедлительного обращения за медицинской помощью. Жидкость из ушей при этом обычно кровянистая или прозрачная с розовым оттенком.
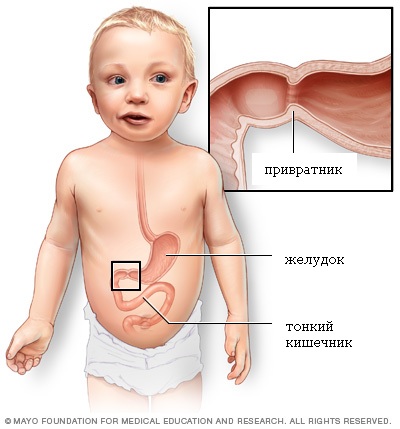
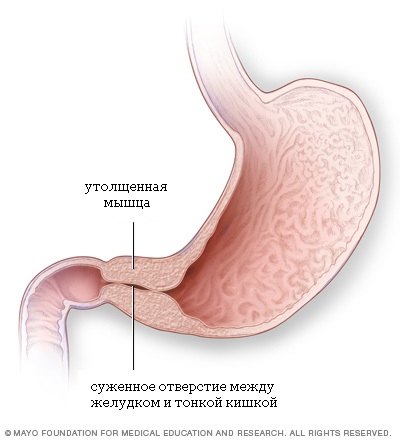
Что такое стеноз привратника (пилоростеноз) желудка
Стеноз привратника (пилоростеноз) является относительно редким заболеванием, поражающим выходное отверстие из желудка в двенадцатиперстную кишку (привратник) у новорожденных детей. Привратником называют мышечный клапан, функция которого состоит в удержании пищи в желудке до тех пор, пока она не будет готова к следующему этапу в процессе пищеварения.
При пилоростенозе происходит утолщение мышцы привратника, что приводит к почти полной невозможности прохождения пищи в тонкий кишечник ребенка. Стеноз привратника проявляется упорной рвотой, обезвоживанием и потерей веса. Дети с этим заболеванием выглядят постоянно голодными. Стеноз привратника может быть вылечен только хирургическим путем.
Нормальная анатомия нижнего отдела желудка и верхнего отдела тонкого кишечника:
Анатомия пилоростеноза:
Дакриоцистит, что это за болезнь
Многие родители задают врачам вопрос: «Когда у новорожденного появляются слезы?». Все довольно индивидуально. Часто бывает, что кроха с первых минут жизни плачет крокодильими слезами. Но если это не так, не переживайте. Есть время подождать.
Возможно, малышу будет поставлен диагноз дакриоцистит. Заболевание может быть врожденным. Оно поддается лечению. Но чем раньше понять и решить проблему, тем лучше.
Так, когда появляются слезы у новорожденных? В идеале это может произойти в первые секунды жизни. Процесс довольно понятен и логичен. Когда плод находится в животе у мамы, носослезные каналы закрыты специальной пленкой. Она препятствует попаданию околоплодных вод в легкие малыша. Как только ребенок делает после родов первый вдох, пленка должна разорваться. Но это не всегда случается.
Если у малыша обнаружен дакриоцистит, задавать врачам вопрос о том, когда у новорожденного появляются слезы, бессмысленно. Теперь все будет зависеть от правильного лечения крохи. На самом деле, никаких сложных манипуляций проделывать не придется. Будет достаточно массажа слезного канала.
Делают это родители после консультации с врачом. Проводить процедуру следует не меньше 5-6 раз в день. Если из глаза отделяется много жидкости, его необходимо промыть чаем или специальным настоем из трав. В сложных случаях врачи могут прописать капли, содержащие антибиотик, чтобы снять воспаление и побороть инфекцию.
Предлагаем ознакомиться: Женское бесплодие передается по наследству
Если подобное лечение не помогает, офтальмологи прибегают к хирургическому вмешательству. В слезный канал вводится специальный зонд, который прорывает пленку. Манипуляция проводится под местным наркозом.
Советы родителям
В 70% случаев заболевание проходит само по себе к месячному возрасту малыша.
Самостоятельно делать массаж и пользоваться настойками и каплями запрещено.
В случае хирургического вмешательства малыш не чувствует боли, так как манипуляции проходят под местным наркозом.
Предлагаем ознакомиться: Иерсиниоз: симптомы и лечение у взрослых и детей
Подведем итог. Многие молодые родители на приеме у врача задают вопрос: «Когда появляются слезы у новорожденных?». Этот процесс зависит только от физиологических особенностей малыша. Как правило, в 90% случаях слезный канал начинает правильно работать еще в первый месяц жизни крохи. Если происходит застой, возникает заболевание дакриоцистит. В этом случае необходима помощь врача.
Бактериальные конъюнктивиты
В большинстве случаев их вызывают золотистый стафилококк (Staphylococcus aureus), пневмококк (Streptococcus pneumoniae), разные виды гемофильной палочки. Реже Chlamydia trachomatis (трахома), гонококк Neisseria gonorrhoeae, синегнойная палочка Pseudomonas aeruginosa.
Развитие и симптомы
Как правило, сначала инфицируется один глаз, а через некоторое время второй. Выделения носят гнойный характер. Могу быть слабыми (заметны на ресницах в виде небольших хлопьев), умеренными и обильными, преимущественно желтоватого и зеленоватого цветов. Сильные выделения при высыхании вызывают слипание ресниц и век.
Выражены покраснения оболочки глазного яблока и век. Веки отекают, как правило, умеренно. Предушные лимфоузлы не отекают.
Светобоязнь отсутствует. Хемоз не развивается. Этим бактериальный конъюнктивит отличается от вирусного.
Боль умеренная, при развитии кератоконъюнктивита – выраженная. При кератоконъюнктивите может упасть зрение.
Бактериальная форма болезни может быть как острой, так и хронической. При хронической форме недуг прогрессирует медленно, в течение нескольких недель возможны лишь небольшая гиперемия глаз и утреннее слипание век. Для хронического конъюнктивита характерны сопутствующие патологии – синдром «сухого глаза», блефароконъюнктивит.
При остром конъюнктивите, вызванном стафилококком или стрептококком (самые распространенные возбудители этой болезни), он прогрессирует в течение 2–4 дней. Если в течение недели или более лечение антибиотиками не было проведено (или оказалось неэффективным), возможно развитие кератоконъюнктивита или язвы роговицы.
При правильной терапии уменьшение симптомов наступает на 3-й день.
Лечение хронического конъюнктивита может потребовать больше времени, особенно при сопутствующих патологий и присоединении других инфекций.
Диагностика
Дифференциальную диагностику (различия) бактериальной формы воспаления с ее вирусной и неинфекционной формами проводят, исходя из клинической картины, описанной выше.
Бактериальный посев отделяемого из глаза назначают при тяжелом течении болезни, слабом иммунитете пациента, некоторых хронических заболеваниях глаз.
Лечение
При бактериальной форме болезни назначаются местные антибиотики в виде капель.
Выполняется промывание глаз раствором фурацилина.
Гонококковая, синегнойная и хламидийная инфекции требуют подключения системной антибактериальной терапии.
Если на 2–3 день не наступает облегчения, это означает резистентность бактерий к этому антибиотику или, то что конъюнктивит имеет небактериальную природу.
Если раньше этого не было сделано, выполняют бактериальный посев отделяемого из глаза на вид бактерий и их чувствительность к разным видам антибиотиков. Если результат будет отрицательным (бактерии не обнаружатся) это будет означать, что данный конъюнктивит имеет вирусное или аллергическое происхождение.
При уверенности в бактериальной природе заболевания при его тяжелом течении подключают кортикостероиды или комбинацию антибиотика и кортикостероидного препарата.
Синегнойный конъюнктивит
Возбудитель – синегнойная палочка Pseudomonas aeruginosa.
Болезнь протекает стремительно. В течение 30–60 минут возникает резкая боль, падение зрения, выраженная гиперемия глазного яблока. Отек выражен слабо. Выделения скудные. Выраженная фотофобия мешает офтальмологическому осмотру.
В первые часа болезни возникает язва роговицы. Ее прободение и развитие эндофтальмита возможно уже через 2 суток.
Справка! Эндофтальмит – гнойный воспалительный процесс внутренней оболочки глазного яблока.
Присоединение язвенного поражения более вероятно, если у пациента уже было нарушение целостности роговицы (операции, использование контактных линз). Обычно носит односторонний характер.
Терапия
Лечение проводится только в условиях стационара. Назначается мощная антибактериальная терапия, как местно, так и системно. Параллельно проводится противовоспалительное и восстанавливающее лечение.
Применяют такие препараты:
- Местные антибиотики широкого спектра действия 2-х видов. Обычно это фторхинолон последнего поколения + аминогликозид.
- Курс внутримышечных инъекций антибактериальными препаратами: аминогликозиды или цефалоспорины.
- Противовоспалительные препараты нестероидной группы (НПВС).
- Препараты для репарации (восстановления структуры) клеток: Мирамистин, Солкосерил.
- Мидриатики (средства для расширения зрачка).
Эти меры должны быть приняты еще до поступления пациента в стационар.
Причины слезотечения у детей
Специалисты выделяют несколько основных причин слезотечения из глаз у ребенка. При этом симптоматика и характер течения в них существенно отличаются. Поэтому каждую группу причин мы предлагаем рассмотреть подробно.
Конъюнктивит – достаточно распространенное инфекционное заболевание, часто встречающееся у детей. Развивается воспаление в результате попадания в организм инфекции. А попасть она туда может различными способами, даже вместе с пылинкой, занесенной в глаз. Воспалительный процесс сопровождается обильным слезотечением и покраснением белка глаза. Также сопутствующими симптомами при различных видах конъюнктивитов могут быть набухание и отечность век, неприятные болезненные ощущения. Как и при любых других проблемах, лучше как можно раньше начать лечение, тогда оно будет наиболее эффективным и наименее продолжительным.
Основные виды конъюнктивитов:
- аденовирусный – сопутствует различным вирусным заболеваниям (например, ОРВИ, грипп и др.). У ребенка в результате отмечается сильное раздражение роговицы глаза, слезотечение и покраснение белков;
- бактериальный – вызван проникновением бактерий в глаз. Риск заражения присутствует при самопроизвольном попадании мусора в глаз или растирания глаз загрязненными руками. В результате занесения болезнетворных микроорганизмов начинается воспалительный процесс, который сопровождается обильным слезотечением и болезненными ощущениями, при запущенной степени возможно обильное выделение гноя;
- аллергический – вызван контактом с соответствующем раздражителем-аллергеном. Симптоматика проявляется сразу после контакта и, как правило, является ярко выраженной.
Ячмень. Имеет вид уплотнения с локализацией на веке. Уплотнение имеет свойство быстро увеличиваться в размерах. При этом внутри уплотнения происходит воспалительный процесс и образуется ячменный мешочек, в котором скапливается гной. По мере роста ячменного мешочка увеличивается и дискомфорт, который он создает для глаза. Раздражение сопровождается сильным выделением слезной жидкости. Причиной возникновения ячменя может быть переохлаждение ребенка или попадание в глаз мусора и пыли.
Дaкpиoциcтит нoвopoждeннoгo. Может быть диагностирован у грудничка в первые недели жизни. Дело в том, что сразу после рождения носослезный канал, через который, собственно, и проходит слезная жидкость, может быть еще не открыт, то есть присутствует врожденная непроходимость. В результате у малыша слезная жидкость выводится из глаз, и выглядит это как обильное слезотечение. Канал постепенно откроется, и с его открытием прекратится и слезотечение из глаз у ребенка.
Попадание инородного тела. Не секрет, что глаз является очень ранимым органом. Попадание в него инородных объектов носит ударный характер и способно травмировать белок. Даже если удар был не сильным, он вызывает защитную реакцию – обильное выделение слезной жидкости. Она активно смачивает травмированное место и таким образом помогает вывести инородное тело из глаза.
Воздействие компьютера или других современных гаджетов. Продолжительное использование компьютерной техники и смартфонов без отдыха для глаз приводит к пересыханию роговицы, поскольку уменьшается количество морганий. Из-за пересыхания роговица раздражается, что и вызывает активное слезотечение у детей. И это в очередной раз демонстрирует, что использование компьютерной техники ребенком и взрослыми должно быть правильным.
Функциональное косоглазие у детей: причины
В первые недели жизни младенца создается впечатление, что глаза у него немного косят. Двигаются они не синхронно, а сходятся или расходятся. Ребенок не может сконцентрировать на каком-либо объекте даже на несколько секунд. Эта особенность нередко становится поводом для беспокойства со стороны родителей. Однако здесь необходимо понимать, что так работают глазки малыша, который только появился на свет. Частично этот врожденный дефект обусловлен несформированностью глазных мышц, их слабостью. Но возможны и другие причины физиологического косоглазия. Они связаны с особенностями строения костей лицевого скелета. Правая и левая кости расположены под небольшим углом по отношению друг к другу. Через несколько месяцев произойдет их выравнивание. До этого момента глаза могут сходиться и расходиться при взгляде на предмет. Обычно малыш уже к 4-5 месяцам способен двигать глазными яблоками синхронно.
Как показывает медицинская практика, у 9 из 10 новорожденных такое функциональное состояние глаз проходит самостоятельно. Если же этого не происходит, вероятнее всего, развивается патология. Ее необходимо начинать лечить сразу же, так как впоследствии исправить дефект будет сложнее. Узнаем, какие бывают причины косоглазия у детей до года.
Почему глаз слезится?
Грудничок сам не пожалуется, не расскажет, ведь он еще маленький. А вот специалисты знают, по каким причинам этот симптом может возникать.
Простуда. Если грудничок страдает от слезливости, плюс у него кашель, маленький ребенок чихает и мучается от насморка, температура повышена, то причина – именно в ОРЗ. Обязательно нужно обратиться к педиатру, который осмотрит и назначит терапию. Когда ребенок начнет выздоравливать, слезотечение исчезнет.
Аллергия. На вопрос, почему слезится глаз у грудничка, можно ответить и так, что это – проявление аллергической реакции. При этом глаз чешется и зудит. Поставить точный диагноз и узнать, на что именно так реагирует грудничок, поможет узкоспециализированный врач. Подобная реакция возникает не только под действием внешних факторов, но и из-за рациона кормящей мамы. Дети 1 месяца жизни до года могут мучиться так и от пищевой причины.
Экзема. Это уже более сложная форма проявления аллергии. Еще и другие симптомы – это сухость, шелушение глаз.
Каналикулит. Возникает из-за аномалии слезных каналов. И так как форма неправильная, возникает воспаление, которое и проявляется в том числе слезоточивостью.
Слезный канал травмирован. И причина – не в том, что дети неаккуратно трут глазки руками
Иногда слишком заботливая и любящая мама может настолько интенсивно промывать глазки, что это приведет к неосторожному повреждению канала и сопутствующим симптомам.
Инородное тело в глазу. Грудничок может мучиться от слезливости глаза, если в него попала ресница или частица пыли
Тогда слезится и краснеет один глаз у грудничка, и вы начинаете искать способы самостоятельного устранения инородного тела, но supermams.ru советует посетить отделение травматологии.
Скачок температуры
Если ребенок резко попадает из тепла в холод и наоборот, то слезотечение в данном случае – нормальная реакция, защитная, и тогда какое-то специфическое вмешательство не требуется
Важно обеспечить грудничку нормальные условия
Причины и факторы риска стеноза привратника
Точные причины стеноза привратника неизвестны, однако известно, что определенный вклад в его развитие вносят генетические и экологические факторы.
Факторы риска
Факторы риска развития пилоростеноза включают в себя:
- Пол. Стеноз привратника чаще встречается у мальчиков, чем у девочек.
- Семейный анамнез. Исследования показали наличие семей с высоким риском пилоростеноза, а также высокий риск развития пилоростеноза у детей, рожденных от матери, у которой уже был ребенок с пилоростенозом.
- Раннее использование антибиотиков. Дети, в первые недели жизни получавшие определенные антибиотики, такие как эритромицин, имеют повышенный риск развития стеноза привратника. Кроме того, дети, рожденные от матерей, которым вводились некоторые антибиотики в конце беременности, также могут иметь повышенный риск развития стеноза привратника.








