Лактостаз и мастит
Содержание:
- Лечение лактостаза
- Мастит – воспаление железы
- Закупорка молочного протока, мастит
- Искусственное вскармливание
- Лечение ластостаза
- Online-консультации врачей
- Что провоцирует / Причины Лактационного мастита в послеродовый период:
- Причины боли в молочной железе
- Что такое лактостаз?
- Что такое лактостаз?
- Техника сцеживания молочной железы
- Диагностика липомы молочной железы
- Чем отличается мастит от лактостаза?
- К каким докторам следует обращаться если у Вас Лактационный мастит в послеродовый период:
Лечение лактостаза
Важным моментом в лечении лактостаза является психологическая поддержка матери, настрой её на продолжение лактации и эффективное выведение грудного молока . Если на протяжении беременности и после родов женщина настроена кормить грудью и с радостью ожидает этого, первоначальные трудности она встретит с пониманием и терпением. Правильное и своевременно начатое лечение обеспечивает не только устранение застоя молока, но и профилактику лактационного мастита.
Если лактостаз невыраженный, самое лучшее лечение — это грудное вскармливание.
Лечение первичного лактостаза
При первичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: длительное и частое прикладывание ребёнка к груди, сцеживание молока вне кормления. Но часто это бывает невозможно из-за тяжелейшего лактостаза, когда грудь напряжённая, плотная, как будто каменная. Ребёнок не может приложиться к такой груди. Сцедить молоко женщине тоже очень тяжело, так как даже прикосновение к молочным железам вызывает нестерпимую боль.
Зная, что застой молока может привести к развитию мастита, около 10 лет назад врачи проводили активную тактику — грубое сцеживание молочных желёз, особенно руками опытных акушерок. Однако проблему тяжёлого лактостаза можно решить и по-другому. Существует двухэтапный подход лечения первичного лактостаза. Сначала купируется гормональный дисбаланс молочных желёз, а затем либо сцеживают молоко, либо переходят к грудному вскармливанию.
Первую схему предложил профессор Гуртовой Б. Л. еще в 1972 году:
- Торможение (не подавление) лактации: препараты бромкриптина (Парлодел) по 2,5 мг 2-3 раза в сутки в течение 1-2 дней. Не стоит бояться, что после приёма этого препарата пропадёт молоко. При такой длительности приёма он лишь тормозит лактацию, т. е. искусственно снижает интенсивность процессов молокообразования и молокоотдачи. В то время как подавление лактации — это полное прекращение указанных процессов . Для подавления лактации препарат нужно принимать в течение 14-21 дня
- «Покой» молочных желёз 1-2 дня.
- Обильное питьё (до 2-х литров в сутки). На период торможения лактации не следует ограничивать потребление жидкости, так как большое количество жидкости, вопреки прежним представлениям, замедляет выработку пролактина и снижает лактопоэз .
Когда нагрубание молочных желёз пройдёт, можно прикладывать ребёнка к груди и сцеживать молоко
Стоит обратить внимание на важный момент: при лактостазе сцеживание до «последней капли» не только недостижимо, но и вредно. Как следует из практического опыта, сцеживание необходимо проводить до чувства комфорта
Вторую схему с использованием трансдермального (чрескожного) прогестерона предложила профессор Пустотина О. А. в 2006 году. Необходимо 1 раз нанести на молочные железы гель, содержащий прогестерон. Когда гормон попадает в ткани молочной железы, с одной стороны, он блокирует рецепторы пролактина и снижает лактопоэз, а с другой — блокирует рецепторы эстрогенов. За счёт этого улучшается всасывание жидкости из ткани и уменьшается сдавление молочных протоков. Через 15-20 минут боль уменьшается, проходит нагрубание молочных желёз. Это позволяет уже через 30 минут приступить к сцеживанию, а через час приложить ребёнка к груди, к этому времени весь препарат уйдёт из ткани молочной железы.
Трансдермальное применение препарата обеспечивает высокую концентрацию прогестерона в определённой зоне, при этом он не оказывает системного действия (на весь организм) и не имеет побочных эффектов .
Лечение вторичного лактостаза
При вторичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: более частое прикладывание ребёнка к груди или дополнительное сцеживание.
Мастит – воспаление железы
Мастит – острый воспалительный процесс, распространяющийся в тканях молочной железы. 90% случаев болезни приходится на период лактации у первородящих, а остальные 10% возникают вне периода грудного вскармливания. Отдельно выделяют мастит новорожденных, появляющийся у детей первых дней жизни на фоне гормонального дисбаланса.
В подавляющем количестве случаев возбудителем болезни являются золотистый стафилококк и стрептококки. Встречаются маститы, спровоцированные проникновением микобактерий, грибков, анаэробных микроорганизмов.
Инфекция попадает в ткани через повреждения кожи, трещины соска, млечные протоки, по лимфатическим сосудам. Способствует появлению болезни снижение защитных сил организма, возникшее после тяжелых родов, перенесенных инфекционных заболеваний и болезней внутренних органов.
Формы мастита
Заболевание может протекать в двух формах: серозной (с воспалительным процессом, но без нагноения) и гнойной (с формированием гнойников).
Характерными проявлениями мастита являются:
- Недомогание, нарушение общего состояния, значительное ухудшение самочувствия.
- Появление нарастающей локальной болезненности в области молочной железы.
- Формирование покрасневшего воспаленного участка в тканях груди, не имеющего четких границ.
- Повышение температуры тела.
Прогрессирование процесса приводит к развитию абсцесса (гнойника), флегмоны (гнойного пропитывания тканей) или гангрены (отмирания участка железы). Любой из этих процессов сопровождается усугублением симптомов мастита.
Значительно реже картина воспаления может быть стертой, без заметного нарушения самочувствия и значительных болей.
При формировании очага в области сосков недуг иногда сложно диагностировать и отличить от болезни Педжета, опухолей и других патологических состояний.
Лечение
Лечение серозного мастита – консервативное. Назначаются антибиотики, проводится новокаиновая блокада, хороший эффект дает местное введение антигистаминных препаратов и спазмолитиков.
Гнойный мастит требует хирургического лечения. Во время операции вскрывают гнойник и вставляют дренаж для оттока гноя. После этого назначают антибиотики широкого спектра действия и обезболивающие препараты. Проводится лечение, направленное на выведение токсинов, образующихся во время гнойного расплавления тканей.
Грудное вскармливание прекращают из-за опасности инфицирования ребёнка и попадания в детский организм антибиотиков и других лекарственных препаратов, применимых для лечения мастита.
Сцеживание при лактационных маститах быстро облегчает боль и улучшает кровообращение в пораженной области. Оно способствует более быстрому рассасыванию воспалительного инфильтрата и выздоровлению.
Нужно ли сцеживаться при мастите
При серозном мастите сцеживаться нужно, а при формировании гнойника – недопустимо. Гной при сцеживании распространяется внутри тканей и приводит к быстрому распространению воспалительного процесса.
Если молоко продолжает прибывать, женщине назначают препарат для остановки лактации.
Закупорка молочного протока, мастит
При закупорке молочного протока (например, сгустком молока) часть молочной железы не опорожняется, появляется локальное, умеренно болезненное, твердое образование. Сцеживание молока затруднено. Общее состояние роженицы не нарушено, температура тела в норме. Состояние, при котором молоко не удаляется из груди, связанное с закупоркой молочного протока или нагрубанием железы, называется лактостазом. Если своевременно не удалить молоко из железы, развивается достаточно серьезное осложнение — мастит.
Мастит может быть не инфекционной этиологии (особенно вначале заболевания). Причиной воспаления может быть «прорыв» или рефлюкс молока из молочных протоков под большим давлением в окружающее интерстициальное пространство с последующим аутолизом ткани как ферментами молока, так и высвобожденными клеточными ферментами самой железы. Присоединение инфекции влечет за собой развитие инфекционного мастита (в этиологии мастита ведущее место занимает патогенный стафилококк — Staphylococcus aureus). Однако на практике очень трудно отличить наличие или отсутствие инфекционного процесса.
Причины закупорки молочною протока и мастита
|
Причины закупорки молочного протока |
Причины мастита |
|
Недостаточный дренаж части или всей молочной железы |
Недостаточно частые и длительные кормления грудью |
|
Трещины сосков |
Путь для проникновения бактерий |
|
Травмы груди |
Повреждение ткани молочной железы (грубый массаж и сцеживание, застой) |
|
Стресс, излишняя физическая нагрузка матери |
[], [], [], [], []
Симптомы мастита
- повышение температуры тела (38,5-39 °С);
- лихорадка;
- слабость, головная боль;
- увеличение, уплотнение, отек, гиперемия железы;
- пальпация отдельных очень плотных болезненных участков железы;
- молоко трудно сцедить.
Серозная форма мастита при недостаточном или неэффективном лечении в течение 1-3 дней переходит в инфильтративную. Это наиболее распространенная клиническая форма. Гнойная стадия мастита имеет еще более выраженную клиническую картину: высокая температура тела — 39 °С и выше, лихорадка, потеря аппетита, увеличение и болезненность паховых лимфатических узлов.
Лечение воспаления молочной железы
- улучшить дренаж железы;
- обеспечить правильное прикладывание ребенка к груди, частые кормления;
- устранить давление одежды или влияние других факторов на молочные железы;
- обеспечить правильное положение молочной железы;
- стимулировать окситоциновый рефлекс;
- начинать кормление здоровой грудью, менять позиции при кормлении;
- своевременно начать комплексную антибактериальную и дезинтоксикационную терапию, которая должна длиться достаточное время (не менее 7- 10 дней):
- антибиотики — пенипиллиназорезистентные цефалоспорины (цефтриаксон 2 г на протяжении суток), макролиды (эритромицин 500 мг каждые 6 ч, ровамицин 3 мл каждые 8 ч). флуфлокеациллин 250 мг перорально каждые 6 ч;
- инфузионная терапия (реополиглюкин, реомакродекс);
- аналгетики (парацетамол, аспирин не более 1 г в сутки);
- десенсибилизирующие препараты (супрастин, диазолин);
- постельный режим, полный покой (при лечении в домашних условиях — помощь членов семьи).
Необходимо объяснить матери, что она должна продолжать достаточно часто кормить грудью, исполняя все вышеперечисленные мероприятия.
Противопоказанием к грудному вскармливанию является гнойный мастит. Дополнительные молочные железы появляются чаще всего в подмышечной области с одной или с обеих сторон в виде болезненных плотных образований, часто с бугристой поверхностью. Увеличиваются параллельно с прибыванием молока. Лечебные, мероприятия:
- абсолютно противопоказаны разминка, массаж;
- холодный компресс или компресс с камфорным маслом локально на зону дополнительных желез (при значительных размерах и болевых ощущениях). Как правило, все клинические проявления ослабевают и исчезают через несколько дней при правильном ведении случая.
Искусственное вскармливание
Первоначально такие смеси применялись только в тех случаях, когда мама не могла кормить грудью по объективным причинам — вирусные заболевания, медикаментозная терапия, тяжелая послеродовая депрессия, сердечная или почечная недостаточность, отсутствие молока и т. д. Однако сегодня многие женщины осознанно выбирают смеси, и вот почему:
- полная личная свобода: в одежде, питании, перемещениях — вы можете есть, что хотите, оставить малыша одного не на несколько часов, а например, на несколько суток, не должны носить специальное белье и одежду и т. д.;
- отсутствие проблем с грудью — не возникают трещины сосков, мастит, лактостаз;
- возможность приема любых лекарственных препаратов, противозачаточных средств;
- свобода кормления — в общественном месте, поезде, самолете, поликлинике бутылочка со смесью намного удобней, кроме того, покормить ребенка может и папа, бабушка, тетя.
У искусственного вскармливания есть несколько недостатков:
- состав — безусловно, он не сравнится с материнским молоком. Однако сегодня производители предлагают очень качественные смеси, по многим показателям практически приближенные к натуральному молоку;
- цена — чем лучше смесь, тем она дороже;
- непредсказуемая реакция организма малыша — не факт, что даже самая качественная и грамотно подобранная смесь подойдет вашему ребенку сразу и безоговорочно: может возникнуть аллергия, проблемы с кишечником, колики и т. д.;
- приготовление — будьте готовы к ночным манипуляциям на кухне, дополнительным сумкам со смесями в поездках и другим хлопотам.
В педиатрии существует еще так называемое смешанное кормление — когда ребенок на грудном вскармливании имеет недостаточную массу тела, доктор может назначить ему смеси. Молодые мамы легко поддаются панике и буквально бросаются пичкать недостаточно упитанного малыша, но реальная необходимость в этом есть очень редко. Если врач настаивает на докорме, покажите ребенка еще нескольким специалистам и убедитесь в его нужности наверняка.
Каждая женщина решает самостоятельно, что лучше для нее и ее малыша — грудное или искусственное вскармливание. Если вы категорически не хотите кормить грудью и может себе позволить хорошие смеси, не нужно испытывать чувство вины или заставлять себя под давлением родственников — ситуация будет только хуже. Наслаждайтесь бесценными моментами материнства и будьте здоровы!
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Лечение ластостаза
Лечение лактостаза необходимо начинать сразу же, как появились его симптомы и желательно под контролем врача из-за опасности возникновения мастита. Обычно проводится специальный мануальный массаж груди по направлению от застойного участка к соску для устранения закупорки молочных протоков. Высока эффективность и ультразвукового массажа груди. Повышенная температура тела матери не является противопоказанием к кормлению ребенка. Если использования жаропонижающих средств не избежать, то следует предпочесть препараты ибупрофена во взрослых дозировках. Боль обычно облегчают местными холодными компрессами в промежутках между кормлением и сцеживанием, а непосредственно перед кормлением грудь согревают теплым компрессом. Для согревающих компрессов можно применять мазь Вишневского, камфарное или вазелиновое масло. Делать спиртовые компрессы не следует, так как они могут способствовать развитию мастита. По этой же причине категорически запрещено лечение лактостаза народными средствами. Компрессы с Димексидом при лактостазе стараются не применять: всасываясь через кожу груди в кровь, он затем попадает в молоко и может вызвать отравление ребенка. Антибиотики при лактостазе не назначаются. Из гомеопатических средств для лечения лактостаза применяется мазь Траумель, наносящаяся на кожу пораженной молочной железы тонким слоем при помощи легких массирующих движений сверху в направлении соска несколько раз в день.
Вместо ручного сцеживания молока применяют аппаратное сцеживание при помощи вакуумного молокоотсоса. Для улучшения сокращения протоков молочной железы иногда за ½ часа перед кормлением внутримышечно вводят окситоцин.
При своевременном начале лечебных мероприятий лактостаз ликвидируется в течение суток. В более тяжелых ситуациях лечение требует нескольких дней.
Online-консультации врачей
| Консультация эндокринолога |
| Консультация маммолога |
| Консультация генетика |
| Консультация пульмонолога |
| Консультация андролога-уролога |
| Консультация аллерголога |
| Консультация анестезиолога |
| Консультация эндоскописта |
| Консультация оториноларинголога |
| Консультация онколога |
| Консультация нефролога |
| Консультация массажиста |
| Консультация специалиста по лазерной косметологии |
| Консультация доктора-УЗИ |
| Консультация детского психолога |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Что провоцирует / Причины Лактационного мастита в послеродовый период:
К факторам риска лактационного мастита относят:
- недостаточное соблюдение личной гигиены;
- низкий социально-экономический уровень пациентки;
- наличие сопутствующей экстрагенитальной патологии (пиодермия кожных покровов, нарушение жирового обмена, сахарный диабет);
- сниженная иммунореактивность организма;
- осложненные роды;
- осложненное течение послеродового периода (раневая инфекция, замедленная инволюция матки, тромбофлебиты);
- недостаточность млечных протоков в молочной железе;
- аномалии развития сосков;
- трещины сосков;
- неправильное сцеживание молока.
Возбудителем мастита чаще всего является S. aureus в монокультуре, который характеризуется высокой вирулентностью и устойчивостью ко многим антибактериальным препаратам. Значительно реже возбудителями заболевания могут быть также S. pyogenes, S. agalaciae, Haemophilus influenzae, Haemophilus parainfluenzae, E. coli, протей, грибы в виде смешанной инфекции.
Источником инфекции являются носители возбудителей инфекционных заболеваний и больные со стертыми формами патологии гнойно-воспалительного характера из числа окружающих, так как возбудители заболевания распространяются через предметы ухода, белье и т. д. Важная роль в возникновении мастита принадлежит госпитальной инфекции.
Особенности строения молочной железы (дольчатость, обилие жировой клетчатки, большое количество альвеол, синусов и цистерн, широкая сеть млечных протоков и лимфатических сосудов) обусловливают слабое отграничение воспалительного процесса с тенденцией к распространению на соседние участки.
Входными воротами для инфекции чаще всего служат трещины сосков. Распространение возбудителей инфекции происходит интраканаликулярно при кормлении грудью и сцеживании молока, а также гематогенным и лимфогенным путями из эндогенных очагов воспаления.
В подавляющем большинстве случаев маститу предшествует лактостаз, который является основным триггерным механизмом в развитии воспалительного процесса в молочной железе.
При наличии инфекционных агентов молоко в расширенных млечных протоках сворачивается, наблюдается отек стенок протоков, что еще больше способствует застою молока. При этом микроорганизмы, попадая в ткань молочной железы, и обусловливают развитие мастита.
В фазе серозного воспаления ткань железы пропитана серозной жидкостью, отмечается скопление лейкоцитов вокруг сосудов. При прогрессировании воспалительного процесса серозное пропитывание сменяется диффузной гнойной инфильтрацией паренхимы молочной железы с мелкими очагами гнойного расплавления, которые сливаются, образуя абсцессы. Наиболее частая локализация абсцессов — интрамаммарная и субареолярная.
При гнойном мастите возможно вовлечение в процесс сосудов, образование в них тромбов, в результате чего наблюдается некроз отдельных участков железы, развивается гангренозная форма мастита.
После опорожнения гнойника начинается процесс пролиферации, образуется грануляционная ткань, затем рубец.
Особенностями гнойных процессов железистых органов является плохая способность к отграничению воспалительного процесса, его стремительное распространение с вовлечением в патологический очаг большого количества железистой ткани.
По характеру течения различают острый и хронический лактационный мастит.
В зависимости от особенностей воспалительного процесса мастит может быть серозным (начинающийся), инфильтративным и гнойным. Последний в свою очередь может быть в виде:
- инфильтративно-гнойной, диффузной или узловой формы;
- абсцедирующей формы — фурункулез ареолы;
- абсцесс ареолы;
- абсцесс в толще молочной железы;
- ретромаммарный абсцесс;
- флегмонозной формы (гнойно-некротический);
- гангренозной формы.
В зависимости от локализации очага воспаления мастит может быть подкожным, субареолярным, интрамаммарным, ретромаммарным и тотальным, когда поражаются все отделы молочной железы.
Причины боли в молочной железе
Причины болезненных ощущений в молочной железе могут быть спровоцированы различными факторами.
Циклические боли в молочной железе
Циклические боли в молочной железе обусловлены гормональными изменениями в организме женщины. Они проявляются за несколько дней до менструации и проходят с ее началом. Кроме того циклические болезненные ощущения в молочной железе могут быть следствием приема оральных контрацептивов, гормональных препаратов.
Повреждения молочной железы
Причиной болезненных ощущений могут быть травматические повреждения: ушибы, ожоги, ранения, трещины. Трещины сосков обычно появляются после родов при лактации.
Воспалительные заболевания молочной железы
К воспалительным заболеваниям молочной железы относится мастит — воспаление железы, развивающееся в результате проникновения инфекции. Мастит может быть лактационным (у кормящих женщин в послеродовом периоде), нелактационным, а также встречается у новорожденных. Мастит может быть острым или хроническим (гнойный и негнойный). Для мастита характерны уплотнения, боли, в молочной железе, которые при отсутствии лечения могут усиливаться при прогрессировании воспалительного процесса.
Дисгормональная гиперплазия молочных желез (мастопатия)
Пациенты жалуются на болезненность молочных желез при мастопатии (у женщин), гинекомастии (у мужчин). Мастопатия (диффузная и узловая) считается самым распространенным заболеванием молочной железы.
Ноющие, колющие боли проявляются не только при пальпации или касании, но и произвольно. Могут отдавать в шею, плечо. Женщина может ощущать жжение, тяжесть в молочной железе. Симптомы диффузной мастопатии на ранней стадии связаны с менструальным циклом. Клинические проявления узловой мастопатии не зависит от цикла.
Тромбофлебит подкожных вен молочных желез
Тромбофлебит подкожных вен молочных желез обычно связан с тромбофлебитом поверхностных вен переднебоковой области грудной клетки. Пациенты жалуются на болезненное напряжение на гиперемированном участке кожи.
Кисты молочных желез
Киста молочной железы — патологическая полость, заполненная жидким содержимым. При наличии кисты молочной железы женщина может ощущать ноющую боль, которая связана с увеличением образования, которое начинает сдавливать окружающие ткани.
Опухоли молочных желез
Боли появляются при наличии больших или быстро растущих опухолей молочной железы, присоединении отека, воспаления, распада. К доброкачественным опухолям относятся аденома, липома, гамартома и др., к злокачественным — рак, саркома.
Лактостаз
Лактостаз — застой молока в молочных протоках желез женщины в период грудного вскармливания. Женщина ощущает дискомфорт во время и после кормления грудью. При лактостазе возникают боль, уплотнения в молочной железе, чувство распирания, тяжести. Развивается гиперемия кожи, повышается температура тела.
Пороки развития, аномалии молочной железы
Среди пороков развития молочных желез встречается полимастия (добавочные молочные железы), полителия (добавочные соски), мастоптоз (опущение молочной железы).
При наличии добавочных молочных желез или сосков женщину могут беспокоить сильные боли в предменструальном периоде, а также во время беременности и лактации, если железы не могут секретировать молоко. В отвислых молочных железах нарушается кровообращение, образуется отек, лимфостаз, что становится причиной боли.
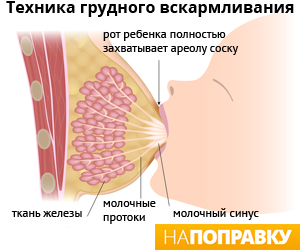
Что такое лактостаз?
Не смотря, на то, что лактостаз у кормящей матери достаточно понятное и нередкое явление, удивляет разнообразие определений и подходов к лечению данного состояния. В связи с этим, необходимо разобраться с тем, что же это такое – лактостаз. Если буквально, то это «стояние», «неподвижность» молока в молочной железе: в ацинусах её долек и протоках. Другими словами — застой молока. Он встречается как самостоятельное состояние, например, после большого перерыва между кормлениями, так и в качестве симптома при нарушении оттока молока, или в структуре воспаления молочных желёз (мастите).
Что такое лактостаз?
Лактостазом в маммологии называют явление застоя молока в протоках грудных желез. Понимание этого явления кроется в знании о том, как устроена женская грудь. Каждая из парных желез разделяется на 12-20 долей, каждая из которых еще сегментируется на более мелкие части. Пространство между дольками груди заполняется жировой тканью. Каждая доля пронизана молочными железами, представляющими собой ветвящиеся трубочки, завершающиеся мельчайшими пузырьками. Альвеолы или ацинусы, как называют такие пузырьки, в период лактации синтезируют молоко, это секреторные отделы желез. По железам молоко отсюда выводится к соску, в котором раскрываются млечные синусы. Выделяться молоку или нет организму понятно по реакции нервных окончаний и специальных мышечных клеток, расположенных на поверхности соска и околососковой ареоле. Прикосновение к соску в период грудного вскармливания влечет за собой выделение молока.
В одной молочной железе содержится множество альвеол, в каждой из которых секретируется молоко. Альвеолы расположены на различной глубине, но каждая из них соединяется с соском протоками. От того насколько интенсивно и равномерно высасывает молоко из груди младенец зависит степень опорожнения каждой альвеолы. Если в течение нескольких дней молоко из альвеолы не выводится, протоки пережаты, сформирована молочная пробка, происходит застой молока в определенном сегменте молочной железы.
Такое состояние сложно проигнорировать, женщина сталкивается с неким дискомфортом в груди:
- грудное вскармливание сопровождается тянущими болезненными ощущениями;
- в состоянии покоя или при контакте груди с бельем наблюдаются ноющие дискомфортные ощущения;
- в некоторых местах груди при пальпации обнаруживаются некие уплотнения и комочки;
- иногда имеет место покраснение тех участков кожи, которые находятся в непосредственной близости.
Кормление малыша усложняется как дискомфортом, так и интенсивностью выделения молока. В процессе кормления, а еще очевиднее при сцеживании молока, становится неравномерность его выделения из соска. С той стороны соска, где имеется закупорка, молоко будет еле вытекать, капать, в то время как с другой стороны струиться.
При неблагоприятных обстоятельствах лактостаз развивается в неинфекционный мастит, а присоединение инфекционного агента, соответственно, означает развитие инфекционного воспалительного процесса.
Техника сцеживания молочной железы
В начале необходимо провести мероприятия, которые способствуют выработке окситоцина:
- Создать спокойную обстановку
- Принять теплый душ (негорячий) либо опустить грудь в ёмкость с теплой водой
- Провести массаж вдоль позвоночника в грудном отделе
- Можно выпить теплый чай или напиток (например, отвар шиповника)
Далее следует занять удобное положение: сесть и наклонится вперед, затем опереться на стол или стул. В таком положении молочная железа свисает вниз, облегчая отток молока из груди и сам процесс сцеживания.
Затем необходимо расположить ладонь и четыре пальца (указательный, средний, безымянный и мизинец) под молочной железой. Далее указательный и большой палец — по краям ареолы друг напротив друга.
Потом приступить к процессу сцеживания, направляя ритмично большой и указательный палец вглубь молочной железы. Таким образом, происходит надавливание на млечные синусы и основание соска. Во время сцеживания необходимо менять положение пальцев, двигаясь вокруг ареолы и обеспечивая равномерное сцеживание из всех участков молочной железы.
Во время сцеживания периодически в течение нескольких минут проводится массаж молочной железы: легкое поколачивание пальчиками (вибрационный массаж), проведение костяшками пальцев по молочной железе, начиная от её основания и двигаясь к соску (не надавливая!). Затем сцеживание возобновляется. И так повторяется несколько раз в течение одного сеанса сцеживания.
Сцеживание прекращается, когда женщина уже не чувствует болезненно наполненную грудь. То есть, молочная железа мягкая, безболезненная и без участков уплотнения.
Нередко врачи назначают ультразвук на область молочных желез при лактостазе. Колебания ультразвука улучшают отток молока из груди, тем самым облегчается сцеживание.
Важно! Нельзя с усилием разминать, сдавливать, сжимать и травмировать молочную железу. Поскольку можно раздавить пузырьки, наполненные грудным молоком
После таких действий усиливается застой молока и повышается температура тела.
Более подробно о сцеживании вы узнаете, прочитав нашу статью Сцеживание молока или посмотрев видео, любезно предоставленное сайтом www.medicinadlyaludey.ru
Сцеженное грудное молоко можно использовать, создав «молочный банк» дома в холодильной или морозильной камере на случай непредвиденных ситуаций. Например, если мама заболела (на время лечения рекомендовано прекратить грудное вскармливание) либо ей необходимо уйти на несколько часов из дома и так далее.
Как организовать «молочный банк» в домашних условиях читайте в нашей статье Как запасти грудное молоко
Однако только сцеживание не гарантирует от возможного развития лактостаза. На самом деле лучше всего опорожняет мамину грудь кроха во время кормления. Поэтому необходимо часто и правильно прикладывать к груди ребенка в различных позах, чтобы молочная железа полностью опорожнилась.
Однако если имеется уплотнение на ограниченном участке молочной железы, то лучше придерживаться правила: подбородок ребенка во время кормления должен находиться на стороне уплотнения. Такое положение способствует разработке млечных протоков и опорожнению железистой дольки.
Причем если грудь налита, то рекомендуется вначале кормления её немного сцедить, освободив молочные синусы, а затем приложить кроху к груди. Поскольку ребенку трудно сосать полную грудь.
Во время кормления или сцеживания следует уделять внимание и здоровой груди
Диагностика липомы молочной железы
Липому можно определить на маммографии и УЗИ, она выглядит как чётко очерченное однородное просветление, но в нём можно встретить мелкие обызвествления. Форма просветления зависит от плотности органов, между которыми и расположена липома. В определённых случаях она может состоять из долек с плотными фиброзными перегородками, которые видно на фоне более прозрачной ткани. Большие же липомы, как правило, вызывают смещение ткани.
К сожалению, липома – это не то образование, которое может рассосаться само. И единственный метод лечения липом – это хирургическое. Вопрос о том, чтобы не удалять липому не должен вставать у пациента, потому что самое безобидное к чему опухоль приводит – это некроз тканей. Липома редко переходит в стадию раковой опухоли, поэтому необходимо проходить обследования на заболевания молочной железы, и на присутствие липомы. Ведь существует ошибочный диагноз, где за липому можно принять злокачественную опухоль.
Чем отличается мастит от лактостаза?
В основном сталкивающиеся с лактостазом молодые мамы разделяются на две категории — они либо пугаются имеющимся преобразованиям, путая их с маститом, либо игнорируют дискомфорт и покраснения по принципу «само пройдет»
Лактостаз действительно важно отличать от мастита, это значительно менее опасное состояние, однако все равно требующее пересмотра стратегии кормления малыша
Любой дискомфорт в груди кормящей женщины должен быть поводом для беспокойства, однако не паники. Мастит оказывается закономерным последствием нелеченного лактостаза. Поэтому меры по устранению последнего должны быть незамедлительными. В то же время протекание лактостаза менее болезненное, практически никогда не сопровождается повышением температуры тела. При мастите могут образовываться трещины на сосках. Именно они способствуют распространению инфекционного процесса. Очень часто неинфекционный мастит перетекает в инфекционный — когда инфекция попадает извне, а также обостряются очаги хронических заболеваний или инфекций самых разных локализаций.
Мастит от лактостаза отличается более яркой симптоматикой, ухудшается общее самочувствие. Определить происхождение повышенной температуры тела при изменениях в молочной железе, удостовериться, что именно это причина температуры, можно произведя замеры температуры не только в подмышечной впадине рядом с пораженной грудью, но и в противоположной, локтевых изгибах, паху.
Лактостаз, в отличие от мастита, проходит в считанные дни. Если дискомфорт, боль, уплотнения желез и покраснение кожи не проходит на 2-3 сутки после домашних мероприятий, обращайтесь к врачу. При подозрениях на инфекционный мастит, будет назначена профильная диагностика и медикаментозное лечение.
Отлучение ребенка от груди ни в коем случае не рекомендуется. Наоборот, в случае лактостаза и неинфекционного мастита именно малыш станет панацеей. Кормление грудью необходимо участить, но и откорректировать.
К каким докторам следует обращаться если у Вас Лактационный мастит в послеродовый период:
- Гинеколог
- Маммолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Лактационного мастита в послеродовый период, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.