Субинволюция матки
Содержание:
- Риски при токсикозе
- Осложнения
- Индекс амниотической жидкости: возможные осложнения
- Маловодие: причины
- Лечение многоводия при беременности
- Причины отклонений от нормы индекса АЖ
- Почему возникает многоводие при беременности?
- Симптомы
- Диагностика
- Откуда же берется жидкость в околоплодном пузыре?
- Описание
- Диабет беременных — последствия для ребенка
- Чем опасно многоводие?
- Народные средства
- Многоводие: почему жидкости становится много?
- Истоки развития патологии
- Кто такие FDA в США и почему их все слушают?
- Околоплодные воды
Риски при токсикозе
Несмотря на естественное происхождение недуга, он несет в себе риски. Они связаны с протеканием беременности и качеством вынашивания плода. Также недуг может негативно влиять на общее состояние женщины.
Факторы риска токсикоза у беременных:
- отсутствие качественного сна;
- постоянное переутомление;
- отсутствие системы питания.
Плод требует дополнительных ресурсов женского организма для развития. Но организм не отдыхает и не получает качественного питания для роста плода.
Выделяют несколько степеней раннего токсикоза у беременных:
- легкая степень. Рвотные позывы не чаще 5 раз за сутки. Потеря массы тела не более 3 кг;
- средняя степень. Рвота до 10 раз в сутки. За 2 недели женщина может потерять до 10 кг массы. Неудовлетворительное общее состояние;
- тяжелая степень. Рвотные позывы более 25 раз в сутки. Потеря массы тела больше 10 кг. Развитие печеночной и почечной недостаточности, общая деградация организма.
Наблюдение общего ухудшения самочувствия и активного проявления симптомов – повод обратиться к специалисту. Рвотные позывы и непринятие пищи лишают плод важных питательных веществ.
Осложнения
Все, у кого обнаружена эта патология, интересуются, чем опасно многоводие для беременных. Острая форма патологии, как уже было отмечено, может спровоцировать прерывание беременности. До 28-й недели гестации прерывание проводится по медицинским показаниям. При многоводии роды могут случиться раньше времени, потому что матка сильно растянута. Осложнением может стать дородовое излитие вод, кровотечение в первые два часа после родов и в последовом периоде.
Многоводие часто служит причиной слишком ранней отслойки плаценты. В таких случаях врачи могут прибегнуть к абдоминальному родоразрешению. Во время излития амниотической жидкости могут выпасть мелкие части ребенка или пуповинные петли, тогда срочно нужна будет операция.
Индекс амниотической жидкости: возможные осложнения
Несоответствие нормам индекса околоплодных вод свидетельствует не только о наличии маловодия или многоводия. Возникновение таких состояний несет в себе опасность для здоровья женщины и её будущего ребенка и даже грозит тяжелыми последствиями. И именно благодаря расчету индекса АЖ удается предупредить развитие возможных осложнений.
Многоводие грозит:
- отслойкой плаценты;
- инфицированием родовых путей;
- нарушением развития плода;
- выкидышем.
Данная патология может привести к:
- нарушению дыхательной и мочеполовой системы плода;
- гипоксии;
- гиподинамике и давлению на плод, что может спровоцировать нарушения развития плода (изменение веса, вывихи, деформация костей, позвоночника);
- выкидышу;
- послеродовым кровотечениям.
Маловодие: причины
Если поставлен диагноз «маловодие», причина может быть не всегда известна. Но все же можно выделить ряд наиболее часто встречающихся.
Подтекание околоплодных вод и разрыв плодных оболочек
Даже незначительный разрыв плодных оболочек может привести к подтеканию амниотической жидкости. Как правило, подтекание происходит на поздних сроках беременности, но может начаться на любом. Разрыв околоплодных оболочек значительно увеличивает риск заражения и внутриутробного инфицирования.
Частичная отслойка плаценты
Частичное отслоение плаценты от внутренней стенки матки может стать причиной маловодия при беременности.
Болезни матери
Повышенное артериальное давление, преэклампсия, диабет, некоторые аутоиммунные заболевания и инфекции могут быть причинами снижения уровня амниотической жидкости.
Беременность двойней и тройней
Повышенный риск маловодия у женщин, вынашивающих многоплодную беременность.
Аномалии развития плода
Лечение многоводия при беременности
Патология требует госпитализации, поэтому женщина при многоводии помещается в акушерский стационар. Пациентке назначается полный покой, исключаются физические нагрузки. За состоянием будущей матери и ее ребенка ведется тщательное наблюдение. Медикаментозное лечение направлено на устранение основной причины, которая спровоцировала увеличение количество плодной жидкости.
Если этиология болезни не установлена, то применяется классическая схема антибактериальной терапии, направленной на предупреждение занесения внутриутробной инфекции. Правила, которые нужно соблюдать беременной при многоводии:
- ежедневно измерять артериальное давление, вес;
- регулярно проходить кардиотокографию (регистрация частоты сердечных сокращений плода);
- избегать стрессовых ситуаций, чтобы не спровоцировать осложнения;
- соблюдать специальную диету.
Питание
При многоводии беременной важно организовать правильное питание, включив в рацион продукты, содержащие животный и растительный белок (нежирное мясо, гречка, спаржа, авокадо и прочие). Питание должно быть сбалансированным, дробным – до 6 раз/сутки, а порции – маленькими
В рационе нужны свежие овощи и фрукты, зелень, ягоды и молочные продукты для профилактики анемии. Ужин должен быть самым легким, и проходить не позже, чем за 3 часа до сна.
Чтобы не создавать дополнительную нагрузку на поджелудочную железу, требуется из меню убрать простые углеводы: сладкое, мучное, газированные напитки, фастфуд, жирную пищу. Чтобы не провоцировать задержку жидкости в организме, соленые продукты тоже не следует принимать в пищу
Важно соблюдать правильный питьевой режим – 2–2,5 л/сутки. Для наполнения организма витаминами полезны морсы, свежевыжатые соки, компоты, травяные чаи
Препараты
Медикаментозная терапия включает в себя прием лекарственных препаратов нескольких фармакологических групп. Каждая из них оказывает целенаправленное действие на патологический процесс. Назначаемые медиками группы лекарственных средств при многоводии:
- Антибиотики. Для лечения и профилактики инфекционных заболеваний – Эритромицин, Ровамицин.
- Диуретики. Для выведения излишков плодных вод – Фуросемид, Индаламид.
- Иммуномодуляторы. Для улучшения работы иммунной системы – Курантил, Актовегин.
- Стимуляторы родовой деятельности. Назначаются при отсутствии родовой активности из-за многоводия – Окситоцин, Миропристон.
Причины отклонений от нормы индекса АЖ
Многоводие, возникающее в 1-3% случаев, могут спровоцировать следующие факторы:
|
Диагностика матери |
иммунизация по резус-фактору и группе крови; инфекционно-воспалительные процессы; наличие сахарного диабета. |
|
Диагностика плаценты |
отёк плаценты; доброкачественное новообразование плодной оболочки (на исход беременности влияет размер опухоли). |
|
Диагностика плода |
нескольких плодов в полости матки; аномальное развитие плода; генетические особенности; хромосомные патологии. |
По данным статистики, маловодие возникает в 0,3-5,5% случаев. Причинами его возникновения могут быть:
- аномальное развитие плода;
- патологические изменения плода (задержка развития, хромосомное заболевание, попадание инфекции);
- заболевания женщины (сердечно-сосудистые нарушения, инфекционно-воспалительные процессы, гестоз);
- патологии почек (дисплазия, синдром Поттера, кистомы);
- нарушения развития плаценты (плацентарная недостаточность, порок и инфаркт плаценты);
- переношенная беременность;
- разрыв плаценты;
- замершая беременность.
Почему возникает многоводие при беременности?

Многоводие при беременности – это патологическое состояние, при котором в полости амниотического пузыря скапливается чрезмерно большой объем жидкости. При этом уровень околоплодных вод может увеличиваться как постепенно, так и стремительно. Как известно, нормальное количество амниотической жидкости будет определяться сроком беременности. Так, например, в десять недель ее объем составляет около 30 миллилитров, а на восемнадцатой неделе – примерно 400 миллилитров.
Как мы уже сказали, с многоводием при беременности сталкивается около 1% женщин. При этом данное нарушение может развиваться абсолютно на любом сроке гестации, чаще всего во втором или третьем триместре. Увеличение объема околоплодных вод опасно тем, что оно может спровоцировать много неблагоприятных последствий как для самой женщины, так и для ребенка. Примерно в 36% случаев оно сопровождается тяжелым токсикозом. Более чем в 20% случаев многоводие становится причиной выкидыша. Примерно у 7% пациенток диагностируется неправильное предлежание плода.
В 2013 году были опубликованы результаты работы группы ученых из Белгородского государственного национального исследовательского университета. Целью исследования являлось изучение клинического течения беременностей и родов при многоводии среди жительниц Белгородской области. В результате было установлено, что частота встречаемости многоводия среди жительниц Белгородской области составляет примерно 6,3%. Беременности и роды приобретали осложненный характер в 72,1% и 78,7% соответственно.
На сегодняшний момент ученые до сих пор не пришли к единому мнению относительно причин возникновения многоводия. Считается, что спровоцировать такое нарушение могут обменные расстройства, например, гипергликемия. Имеющиеся проблемы с сердечно-сосудистой системой или почками также рассматриваются в качестве предрасполагающих факторов. Достаточно часто причиной развития данного патологического состояния становится резус-конфликт матери и плода.
Еще один важный фактор – это различные инфекции, имеющие бактериальную или вирусную природу. Спровоцировать возникновение данного нарушения также могут внутриутробные пороки развития, вредные воздействия на организм беременной женщины, например, курение или употребление алкоголя, неблагоприятные условия труда.
Многоводие при беременности может быть:
- острым;
- хроническим.
Острая форма имеет гораздо более неблагоприятный прогноз. Она характеризуется быстрым нарастанием объема жидкости в амниотическом пузыре и приводит к резкому ухудшению состояния плода и беременной женщины. Хроническая форма является гораздо более благоприятной, она реже приводит к каким-либо серьезным осложнениям. При этом количество околоплодных вод увеличивается постепенно, за счет чего клинические проявления имеют гораздо меньшую степень выраженности.
В зависимости от того, насколько повысился объем околоплодных вод, принято различать:
Симптомы
Симптоматика зависит от того, как протекает заболевание, и какая степень выраженности. Как было отмечено выше, симптомы больше проявляются при остром многоводии. И это состояние более опасно, чем хроническое. Острая форма многоводия при беременности возникает часто на 16-20-й неделе гестации. Беременная видит, что ее живот увеличивается. Начинает тянуть и болеть внизу живота, боль проявляется и в промежности. Нарастает одышка у беременной и т. д.
Хроническое многоводие при беременности проявляется не так ярко за счет медленного темпа скопления амниотической жидкости. Симптомов может и не быть, потому патологию выявляет гинеколог при плановом УЗИ. Хроническая форма появляется примерно на 30-33-й неделе вынашивания ребенка. Живот становится больше, чем нужно в этот срок. Высота дна матки также не в границах нормы, что определяет доктор.
При хроническом многоводии сердцебиение ребенка глухое, потому что стуки с трудом пробиваются через большое количество околоплодных вод. Ребенок становится сильно активным, подвижным, пребывает в неправильном положении, что также может определить гинеколог.
От больной могут поступать жалобы на одышку, которая не связана с большими физнагрузками. Это связано с тем, что матка давит на диафрагму. Возможны жалобы на:
- беспричинную тахикардию
- изжогу
- постоянные отеки голеней
- приступы слабости
- множественные растяжки на животе (из-за его огромного размера)
- боли и / или тяжесть внизу живота
Живот напряжен, что обнаруживает гинеколог в процессе пальпации.
Диагностика
Диагностика многоводия включает в себя физикальный осмотр и дополнительные методы исследования:
Физикальный осмотр
При измерении окружности живота и высоты стояния дна матки определяются их значительные размеры, превышающие показатели, характерные для данного срока беременности. Особенно это становится заметным при регулярном наблюдении беременной. Пальпация матки позволяет выявить ее напряжение и чрезмерную подвижность эмбриона.
Таблица: высота стояния дна матки и окружность живота по неделям беременности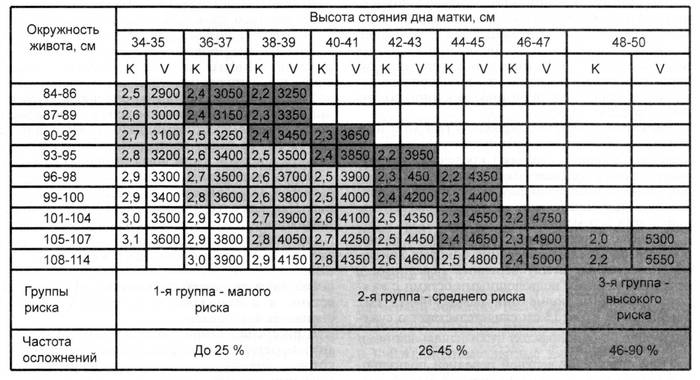
При выслушивании сердцебиения плода определяется приглушенные или глухие тоны сердца.
В случае влагалищного осмотра женщины в родах можно выявить напряженный плодный пузырь даже вне схватки.
Инструментальное обследование
«Золотым стандартом» определения количества околоплодных вод является подсчет индекса амниотической жидкости (ИАЖ) при проведении УЗИ.
Многоводие диагностируется при увеличении ИАЖ и размеров наибольшего кармана амниотической жидкости 8см и выше. Однако УЗИ следует проводить в динамике (неоднократно).
Нормы индекса амниотической жидкости по неделям
- 16 недель – 73-201мм (в среднем 121мм);
- 17 недель – 77-211мм (в среднем 127мм);
- 18 недель – 80-220мм (в среднем 133мм);
- 19 недель – 83-230мм (в среднем 137мм);
- 20 недель – 86-230мм (в среднем 141мм);
- 21 неделя – 88-233мм (в среднем 143мм);
- 22 недели – 89-235мм (в среднем 145мм);
- 23 недели – 90-237мм (в среднем 146мм);
- 24 недели – 90-238мм (в среднем 147мм);
- 25 недель – 89-240мм (в среднем 147мм);
- 26 недель – 89-242мм (в среднем 147мм);
- 27 недель – 85-245мм (в среднем 156мм);
- 28 недель – 86-249мм (в среднем 146мм);
- 29 недель – 84-254мм (в среднем 145мм);
- 30 недель – 82-258мм (в среднем 145мм);
- 31 неделя – 79-263мм (в среднем 144мм);
- 32 недели – 77-269мм (в среднем 144мм);
- 33 недели – 74-274мм (в среднем 143мм);
- 34 недели – 72-278мм (в среднем 142мм);
- 35 недель – 70-279мм (в среднем 140мм);
- 36 недель – 68-279мм (в среднем 138мм);
- 37 недель – 66-275мм (в среднем 135мм);
- 38 недель – 65-269мм (в среднем 132мм);
- 39 недель – 64-255мм (в среднем 127мм);
- 40 недель – 63-240мм (в среднем 123мм);
- 41 неделя – 63-216мм (в среднем 116мм);
- 42 недели – 63-192мм (в среднем 110мм).
Лабораторные анализы
Из лабораторных методов исследования дополнительно назначаются
- кровь на резус-фактор и антитела,
- кровь на сахар (для исключения гестационного сахарного диабета),
- ПЦР для выявления возбудителей ТОRCH-инфекций.
Кардиотокография (КТГ) и допплерометрия
С целью оценки состояния плода проводится кардиотокография (инструментальное выслушивание сердцебиения плода) и допплерометрия (изучение кровотока в плодовых, пуповинных и маточных сосудах).
Откуда же берется жидкость в околоплодном пузыре?
В первом триместре беременности она вырабатывается клетками самого амниона. В последнем триместре в образовании жидкости принимают активное участие почки малыша. Плод заглатывает амниотическую жидкость, она всасывается в его желудочно-кишечном тракте и вместе с мочой выводится из организма ребенка обратно в амнион. Круговорот вод в амнионе способствует обновлению околоплодных вод каждые несколько часов на протяжении всех 40 недель.
Объем жидкости растет, с каждой следующей неделей беременности увеличиваясь на 40-50 миллилитров. Примерно к 38 неделе ее объем достигает максимальных показателей от 1 до 1,5 литров. Количество вод в каждом конкретном случае определяется специалистами, руководствующимся индексом амниотической жидкости в процессе проведения ультразвукового исследования.
Описание
Многоводие при беременности – патология беременности, для которой характерно превышение количества околоплодных вод.
Для каждой недели гестации определенно свое количество амниотической жидкости, повышение которого указывает на развитие многоводия при беременности. Увеличение объема околоплодных вод влияет на положение плода. Большое пространство в полости матки предрасполагает к перемене предлежания плода с головного на тазовое или поперечное. Кроме того, выявление многоводия при беременности может сигнализировать о наличии различной патологии плода.
В большинстве случаев точную причину развития многоводия при беременности не удается установить, однако предположительно выделяют следующие:
- врожденные аномалии развития плода (пороки нервной, мочевыделительной, сердечно-сосудистой системы, желудочно-кишечного тракта, костей скелета и т.д.);
- внутриутробная инфекция (краснуха, цитомегаловирусная инфекция, токсоплазмоз, сифилис, листериоз и т.д.);
- гемолитическая болезнь плода;
- патология плаценты (например, хориоангиома (сосудистая плацентарная опухоль, которая происходит из тканей зародыша));
- генетически детерминированные заболевания (синдром Дауна, синдром Шерешевского-Тернера и т.д.);
- врожденные опухоли;
- многоплодная беременность с синдромом фето-фетальной гемотрансфузии;
- соматические заболевания матери (сахарный диабет, артериальная гипертензия, анемия, инфекционно-воспалительные заболевания).
Прогноз во многом зависит от степени выраженности многоводия при беременности. В тяжелых случаях нарушение обмена околоплодной жидкости может привести к гипоксии плода, которая иногда заканчивается антенатальной гибелью плода. Кроме того, большое количество амниотической жидкости может привести к аномалии родовой деятельности. В некоторых случаях многоводие при беременности провоцирует преждевременную отслойку плаценты, что значительно утяжеляет общее состояние не только плода, но и самой женщины. Чтобы избежать развитие осложнений, следует помнить о необходимости периодических осмотров у врача-гинеколога, который занимается динамическим наблюдением за состоянием здоровья беременной женщины и плода.
Диабет беременных — последствия для ребенка
Крупный непропорциональный плод. Самым важным и частым осложнением диабета беременных является нарушение роста внутриутробного плода. Развиваясь в условиях повышенного уровня глюкозы крови, которая проникает через фетоплацентарный барьер, плод вынужден компенсировать повышенный уровень сахара с помощью собственного инсулина. В связи с тем, что строение инсулина и гормона роста очень схожи, высокий уровень инсулина стимулирует рост плода. Проблема в том, что развивается крупный плод. У такого плода пропорции тела отличаются от пропорций правильно развивающихся новорожденных, у которых объем головы больше, чем объем плечевого пояса. У плодов при некомпенсированном гестационном диабете размер плечевого пояса преобладает, увеличиваются размеры живота. Это приводит к тому, что во время родов после прохождения головы плода через родовые пути плечи могут застрять (дистоция плечиков) и ребенок вместе с матерью может получить сильную травму либо погибнуть.
Многоводие или маловодие. Кроме того при гестационном диабете может нарушаться баланс количества околоплодных вод и развивается либо многоводие, либо маловодие. Это является серьезным фактором риска внутриутробной гибели плода или преждевременных родов.
Недоразвитие лёгких. При диабете беременных легкие плода созревают позже, так как нарушена выработка сурфактанта (специальной смазки внутренних стенок альвеол, где происходит обмен кислорода в легких). Поэтому преждевременные роды при гестационном диабете особенно опасны.
Гипогликемия и обменные нарушения у плода. Из-за постоянной повышенной выработки собственного инсулина во время беременности сразу после родов ребенок оказывается в состоянии гипогликемии с нарушением электролитного обмена, что угрожает его жизни.
Все это диктует необходимость как можно более раннего выявления гестационного диабета беременных, уровня сахара в крови беременной женщины и не допустить развития осложнений.
Чем опасно многоводие?

Повышенное количество околоплодной жидкости создает избыточное давление и опасно неблагоприятными последствиями для матери и плода.
В 20% случаев многоводие провоцирует самопроизвольное прерывание вынашивания в первой половине гестации, многоводие при беременности в 3 триместре становится причиной преждевременных, осложненных родов (согласно исследованиям, почти в 80% случаев), недостаточности питания плода, отслойки плаценты и т. д.
Прогноз зависит от формы многоводия — острая опаснее хронической, которая реже вызывает серьезные осложнения, так как у организма матери есть время адаптироваться к нарастающему количеству жидкости. Выраженность клинической картины патологии также отличается в зависимости от степени:
- на первой степени, легкой, избыток вод составляет до 3 л;
- на второй — 3-5 л;
- на третьей, тяжелой — более 5 л.
Симптомы многоводия также зависят от форм и степени. При острой форме клиническая картина схожа с поздним токсикозом (гестозом беременных) с тошнотой, рвотой. При хроническом многоводии усиливается болезненность живота, поясницы, спины, одышка, изжога, нередко отмечается учащение пульса, множество стрий (растяжек) на животе.
Первичный диагноз устанавливают при помощи УЗИ. Терапия нацелена на устранение причины и симптоматики, в некоторых случаях показано плановое кесарево сечение по достижении 38 недель или ранее, в зависимости от наличия угрозы жизни пациентки.
Пройдите тестТест: ты и твое здоровье
Пройди тест и узнай, насколько ценно для тебя твое здоровье.
Использованы фотоматериалы Shutterstock
Народные средства
Фото: ivona.bigmir.net
Безусловно, не существует средств народной медицины, способных устранить многоводие при беременности. При появлении первых признаков патологического процесса следует незамедлительно обратиться в медицинское учреждение, где квалифицированный специалист назначит соответствующее лечение. Многоводие при беременности является серьезной гинекологической патологией, которая без соответствующего лечения может привести к различным осложнениям
Именно поэтому крайне важно тщательно следовать всем рекомендациям врача и ни в коем случае не заниматься самолечением в домашних условиях.
Кроме того, не стоит забывать о важности профилактических мер, соблюдение которых значительно снизит риск развития патологии. К ним относятся:
- планирование беременности;
- своевременное диагностирование и лечение инфекционно-воспалительных заболеваний репродуктивных органов, в том числе и инфекций, передающихся половым путем;
- использование барьерных методов контрацепции (презервативов) во время полового акта, а также исключение случайных половых связей;
- своевременная постановка на учет в женскую консультацию (не позднее 12 недели беременности);
- регулярное посещение акушера-гинеколога.
Также не следует забывать о правильном питании. Рекомендуется употреблять больше молочных продуктов, овощей и фруктов, богатых клетчаткой и витаминами. Не следует злоупотреблять жареной и острой пищей, а также консервированными продуктами питания
Важно отказаться от вредных привычек (курения, употребления спиртных напитков и наркотических веществ), которые, как известно, повышают риск развития патологии
Особое внимание уделяется режиму сна и отдыха, соблюдение которого позволяет укрепить общее состояние беременной женщины
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания .
Многоводие: почему жидкости становится много?
Что такое многоводие при беременности?
- Это диагноз, указывающий, что в полости околоплодного пузыря накапливается чрезмерное количество амниотической жидкости.
- Нарастать объем может постепенно (хроническое многоводие) или стремительно (острое многоводие при беременности 3 триместра).
- В норме количество вод определяется неделями гестации. К 10 неделям ее накапливается примерно 30 мл, к 18-ти — уже 400 мл.
- Развиваться патология может на любом сроке. Но чаще проявляется многоводие при беременности в 3 триместре.
Причины многоводия точно не выявлены, но есть установленные факторы-провокаторы. Ими может стать нарушение работы обменной системы, в частности, гипергликемия, а также патологии сердечно-сосудистой системы, воспалительные процессы в почках, резус-конфликт у матери и ребенка.
Кроме данных факторов выявляют инфицирование патогенными бактериями и вирусами, в частности опасна бессимптомная бактериурия, ОРВИ, гриппы и иные заболевания.
Истоки развития патологии
Во время беременности происходит гормональная перестройка женского организма. Это естественный процесс.
Точного ответа о развитии токсикоза современная наука не способна дать. У каждой женщины этот недуг развивается индивидуально. Все зависит от иммунитета и физиологических особенностей организма беременной. Качественная терапия требует индивидуального похода.
Зарождающийся плод производит продукты жизнедеятельности и вырабатывает токсины. Недуг не страшен и бояться его не стоит. Задача будущей матери – облегчить свое положение возможными способами.
Дополнительные причины развития токсикоза:
- рост плаценты;
- защита организма от воздействия активно растущего плода;
- наличие хронических заболеваний;
- нестабильное психологическое состояние беременной;
- генетическая предрасположенность;
- беременность несколькими плодами;
- большой возраст беременной.
Развитие токсикоза сопровождает немалое количество факторов. Самостоятельно пытаться определить источник проблемы и способы воздействия на него затруднительно. Специалисты АО «Медицина» (клиника академика Ройтберга) помогут женщине избавиться от ощущений дискомфорта и превратить начальную стадию беременности в удовольствие.
Кто такие FDA в США и почему их все слушают?
Все очень просто (жаль, что у нас не все так просто). Копирую объяснение из Википедии: «Агентство Министерства здравоохранения и социальных служб США, один из федеральных исполнительных департаментов. Управление занимается контролем качества пищевых продуктов, лекарственных препаратов, косметических средств, табачных изделий и некоторых других категорий товаров, а также осуществляет контроль за соблюдением законодательства и стандартов в этой области.»
Согласно классификации FDA по влиянию лекарств на плод, будесонид (тафен назаль) относится к категории В, которая означает, что есть доказательства безопасности применения данного лекарства во время беременности. При этом биодоступность будесонида составляет 33%. Этот препарат переместился из группы С в группу В, благодаря нескольким качественно проведенным исследованиям в Швеции с начала XXI века, доказавшим его безопасность.
Так же, согласно современным рекомендациям Американской Академии Аллергологии и иммунологии (AAAAI) ИГКС считаются безопасными и эффективными средствами в лечении ринита и риносинусита во время беременности. Но при этом не отмечается указание на конкретные препараты. Другие компетентные медицинские ассоциации так же не дают какие-либо рекомендации в плане выбора препарата. Поэтому, подытоживая все выше сказанное, а также согласно данным последнего обзора мометазон, флутиказон, будесонид могут рассматриваться как безопасные и эффективные средства в терапии РБ. Также следует отметить, что назначением препарата и ведением пациента должен заниматься опытный ЛОР врач, так как эти лекарства в РФ продаются без рецепта; мы настоятельно рекомендуем не заниматься самолечением.
Околоплодные воды
Главная функция амниотической жидкости – питание плода в утробе матери. Но не только: амниотическая жидкость также выполняет и другую работу. Какую?
Защиту
Она буквально охраняет плод от излишних сотрясений и ударов. По сути, это естественный амортизатор.
Контроль температуры
Изоляция плода позволяет поддерживать тепло и постоянную температуру, что крайне важно для нормального развития и роста.
Защиту от инфекций
В составе околоплодных вод обнаруживаются не только питательные вещества, но и ряд антител, защищающих плод от инфекций.
Развитие
Проглатывание околоплодных вод способствует тренировке пищеварительного тракта, его развитию. Движения в утробе матери, почти плавание, стимулируют развитие опорно-двигательного аппарата.
Предотвращение аномалий развития
Нахождение в амниотической жидкости предотвращает срастание частей тела: пальцев на руках и ногах. Такие аномалии не редкость при маловодии при беременности;
Поддержание объема пуповины