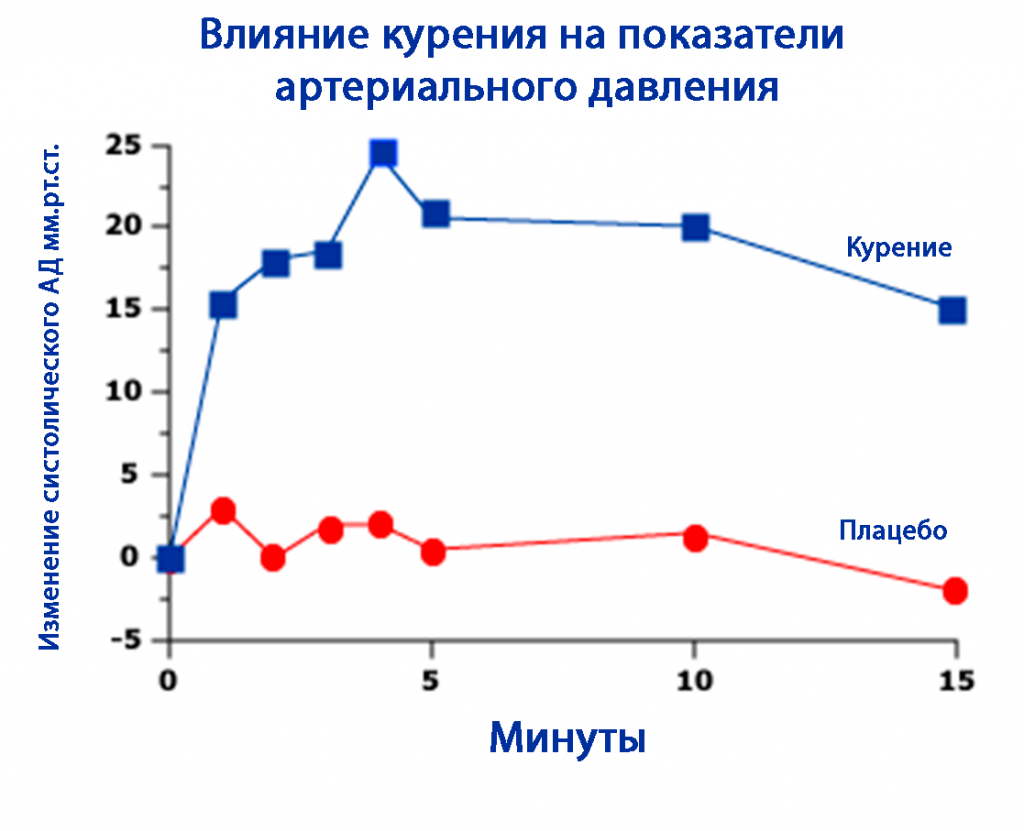
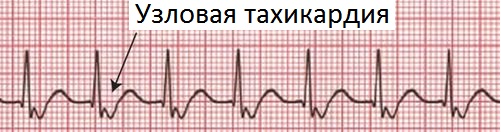
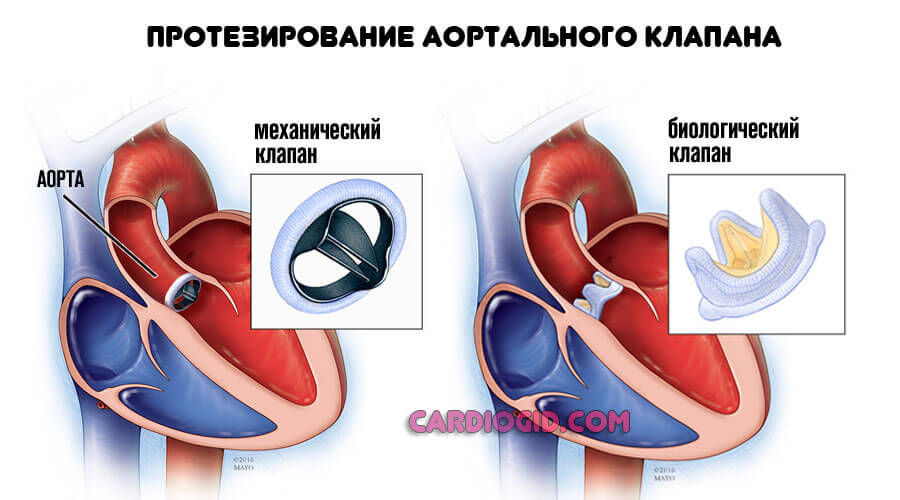
Как снизить внутричерепное давление
Содержание:
- Методы лечения
- Нормы витамина Д
- Какие факторы способствуют появлению юношеской гипертонии
- Какой пульс должен быть у ребенка?
- Анализ на С-реактивный белок
- Лечение
- Для любознательных
- Профилактика подростковой гипертонии
- Нормы показателей артериального давления у детей
- Определите факторы, провоцирующие стресс
- Симптоматика
- Какое давление должно быть у ребенка?
- Какое давление должно быть у подростка?
- Диагностика
- Как нормализовать давление
- Анализ крови на уровень мочевой кислоты
- Внутренние болезни
Методы лечения
Если врач не смог установить явную причину отклонений, то нормализовать АД не составит большого труда. Чаще всего повышение или понижение давления у подростка связано с переутомлением.
При высоком артериальном давлении врач назначает такие препараты:
- «Резерпин», «Раунатин» – таблетки для понижения давления;
- «Верошпирон», «Гипотиазид» – диуретики;
- «Элениум», «Седуксен» – седативные (успокаивающие) средства;
- «Обзидан», «Индерал» – адреноблокаторы;
- «Пентамин» – ганглиоблокирующие препараты.
Если диагностировал врач первичную гипотонию, то полезно добавить физические нагрузки на организм. В качестве дополнительной процедуры – расслабляющий массаж и контрастный душ. Нормальное давление у подростка практически не наблюдается. В этом возрасте оно часто колеблется. При выявлении аномалий нужно обращаться к врачу. Только в таком случае специалист проконсультирует, подберет оптимальные препараты. Возможно, необходимо просто скорректировать образ жизни.
Нормы витамина Д
Учитывая различные единицы измерения рекомендуемым уровнем является:
60 — 100 нг/мл
150 — 250 нмоль/л
Для перевода из нг/мл в нмоль/л нужно нг/мл * 2,5 = нмоль/л
Пример: 30 нг/мл * 2,5 = 75 нмоль/л
Российская ассоциация эндокринологов считает оптимальной концентрацией витамина D в крови взрослого человека 30-100 нг/мл, недостаточностью 20-30 нг/мл, дефицитом — менее 20 нг/мл.
По данным, представленным на 10-м Европейском Конгрессе по Менопаузе и Андропаузе (Мадрид, 2015г) уровень витамина D у пациентов с ожирением в России:
менее 20 нг/мл — 35%
20-30 нг/мл — 30%
более 30 нг/мл — 35%
Дневные нормы потребления витамина D по рекомендации Американского общества эндокринологов (2011г).
|
Возрастная группа |
Рекомендованная дневная доза, МЕ |
Максимально допустимый уровень потребления, МЕ |
|
Младенец, 0 — 6 мес |
400 |
1000 |
|
Младенец, 7 — 12 мес |
400 |
1500 |
|
Дети 1 — 3 лет |
600 |
2500 |
|
Дети 4 — 8 лет |
600 |
3000 |
|
Дети 9 — 17 лет |
600 |
4000 |
|
Взрослые 18 — 70 лет |
600 |
4000 |
|
Взрослые более 70 лет |
800 |
4000 |
|
Беременность и лактация |
800 |
4000 |
Профилактической дозой витамина D (когда можно его не определять в крови и спокойно принимать) считается 4 000 МЕ в сутки.
Без медицинского контроля не рекомендуют прием витамина D в дозе 10 000 МЕ более 6 месяцев. (Российская ассоциация эндокринологов)
Передозировать витамин D практически невозможно. К примеру, в Голландии пожилая пара (90 и 95 лет) случайно приняла однократную дозу холекальциферола 2 000 000 МЕ каждый.
Врачи наблюдали за ними 2 месяца и не выявили каких-либо симптомов передозировки или токсичности. Максимальная концентрация в крови его формы 25-ОН-витамина D на 8-ой день составила 210 и 170 нг/мл соответсвенно, что немногим превышает его целевые значения.
Какие факторы способствуют появлению юношеской гипертонии
Молодой организм очень чувствителен к неадекватным нагрузкам на сердце, что приводит к спазму сосудов и, как результат – повышенное АД. В юношеском возрасте может развиться, как первичная, так же и гипертония вторичная. Первая форма чаще всего является следствием чрезмерных нагрузок в школе и спортивных секциях, многочасовыми занятиями за компьютером, систематическим недосыпанием и прочими факторами.
Вторичная гипертония в большинстве случаев обусловлена наличием хронических болезней эндокринной системы, сердца, почек.
Кроме перечисленных факторов, существуют другие причины, способные спровоцировать скачки давления у подростков. В их числе:
- перенесенные ранее травмы,
- активная гормональная перестройка юного организма,
- отягощенная наследственность,
- психологические нагрузки и стрессы,
- дисфункции эндокринного характера,
- нарушенная деятельность иных органов и систем,
- переутомление,
- неправильное питание,
- пагубные привычки.
Период полового созревания, который у многих ребят начинается с 13лет или чуть позже, считается самым напряженным этапом в жизни человека, когда меняется не только гормональный фон растущего организма, но не менее бурно протекают и другие процессы. Поэтому так часто в юном возрасте возникают проблемы с давлением.

Какой пульс должен быть у ребенка?
Норма пульса у детей в первую очередь определяется возрастом ребенка: чем он старше, тем реже частота сердечных сокращений. Помимо возраста частота пульса зависит от общего состояния здоровья ребенка или подростка, тренированности организма, температуры тела и окружающей среды, условий, в которых производится подсчет, а также от многих других факторов. Это объясняется тем, что изменением частоты сокращений сердце помогает организму ребенка адаптироваться к изменениям во внутренней или во внешней среде.
Подсчет пульса можно проводить за 15 секунд и затеем умножить полученный результат на 4. Но лучше всего подсчитывать пульс за минуту, особенно если у ребенка или подростка имеется аритмия. В таблице приведены нормальные значения частоты сердечных сокращений у детей разного возраста.
| Возраст ребенка | Границы нормы | Среднее значение |
| От 0 до 1 месяца | 110 — 170 | 140 |
| От 1 до 12 месяцев | 102 — 162 | 132 |
| От 1 до 2 лет | 94 — 154 | 124 |
| От 2 до 4 лет | 90 — 140 | 115 |
| От 4 до 6 лет | 86 — 126 | 106 |
| От 6 до 8 лет | 78 — 126 | 98 |
| От 8 до 10 лет | 68 — 108 | 88 |
| От 10 до 12 лет | 60 — 100 | 80 |
| От 12 до 15 лет | 55 — 95 | 75 |
Фото — фотобанк Лори
Анализ на С-реактивный белок
С-реактивный белок (СРБ) – очень чувствительный элемент анализа крови, который быстро реагирует даже на мельчайшее повреждение ткани организма. Присутствие С-реактивного белка в крови является предвестником воспаления, травмы, проникновения в организм бактерий, грибков, паразитов.
СРБ точнее показывает воспалительный процесс в организме, чем СОЭ (скорость оседания эритроцитов). В то же время С-реактивный белок быстро появляется и исчезает – быстрее, чем изменяется СОЭ.
За способность С-реактивного белка в крови появляться в самый пик заболевания его еще называют «белком острой фазы».
При переходе болезни в хроническую фазу С-реактивный белок снижается в крови, а при обострении процесса повышается вновь.
С-реактивный белок норма
С-реактивный белок производится клетками печени и в сыворотке крови содержится в минимальном количестве. Содержание СРБ в сыворотке крови не зависит от гормонов, беременности, пола, возраста.
Норма С-реактивного белка у взрослых и детей одинаковая – меньше 5 мг/ л (или 0,5 мг/ дл).
Анализ крови на С-реактивный белок берется из вены утром, натощак.
1
Анализ крови на уровень мочевой кислоты
2
анализ крови на антинуклеарные антитела
3
Исследование крови на ревматоидный фактор
Причины повышения С-реактивного белка
С-реактивный белок может быть повышен при наличии следующих заболеваний:
- ревматизм;
- острые бактериальные, грибковые, паразитарные и вирусные инфекции;
- желудочно-кишечные заболевания;
- очаговые инфекции (например, хронический тонзиллит);
- сепсис;
- ожоги;
- послеоперационные осложнения;
- инфаркт миокарда;
- бронхиальная астма с воспалением органов дыхания;
- осложненный острый панкреатит;
- менингит;
- туберкулез;
- опухоли с метастазами;
- некоторые аутоиммунные заболевания (ревматоидный артрит, системный васкулит и др.).
При малейшем воспалении в первые же 6-8 часов концентрация С-реактивного белка в крови повышается в десятки раз. Имеется прямая зависимость между тяжестью заболевания и изменением уровня СРБ. Т.е. чем выше концентрация С-реактивного белка, тем сильнее развивается воспалительный процесс.
Поэтому изменение концентрации С-реактивного белка используется для мониторинга и контроля эффективности лечения бактериальных и вирусных инфекций.
Разные причины приводят к разному повышению уровня С-реактивного белка:
- Наличие бактериальных инфекций хронического характера и некоторых системных ревматических заболеваний повышает С-реактивный белок до 10-30 мг/л. При вирусной инфекции (если нет травмы) уровень СРБ повышается незначительно. Поэтому высокие его значения указывают на наличие бактериальной инфекции.
- При подозрении на сепсис новорожденных уровень СРБ 12 мг/л и более говорит о необходимости срочной противомикробной терапии.
- При острых бактериальных инфекциях, обострении некоторых хронических заболеваний, остром инфаркте миокарда и после хирургических операциях самый высокий уровень СРБ – от 40 до 100 мг/л. При правильном лечении концентрация С-реактивного белка снижается уже в ближайшие дни, а если этого не произошло, необходимо обсудить другое антибактериальное лечение. Если за 4-6 дней лечения значение СРБ не уменьшилось, а осталось прежним и даже увеличилось, это указывает на появление осложнений (пневмония, тромбофлебит, раневой абсцесс и др.). После операции СРБ будет тем выше, чем тяжелее была операция.
- При инфаркте миокарда белок повышается через 18-36 часов после начала заболевания, через 18-20 дней снижается и к 30-40 дню приходит к норме. При стенокардии он остается в норме.
- При различных опухолях повышение уровня С-реактивного белка может служить тестом для оценки прогрессирования опухолей и рецидива заболевания.
- Тяжелые общие инфекции, ожоги, сепсис повышают С-реактивный белок до огромнейших значений: до 300 мг/л и более.
- При правильном лечении уровень С-реактивного белка снижается уже на 6-10 день.
Подготовка к ревматологическим анализам
Чтобы анализы показывали объективную информацию, необходимо придерживаться некоторых правил. Сдавать кровь нужно в утренние часы, натощак. Между взятием анализов и приемом пищи должно пройти приблизительно 12 часов. Если мучает жажда, выпейте немного воды, но не сок, чай или кофе. Необходимо исключить интенсивные физические упражнения, стрессы. Нельзя курить и употреблять спиртное.
Лечение
Если кровь невозможно остановить за счет прижатия крыльев носа пальцами или тампонады, могут потребоваться следующие процедуры:
- Электрокоагуляция («запаивание» сосудов с помощью электрического тока).
- Химическое прижигание сосудов.
При тяжелых носовых кровотечениях, которые невозможно устранить консервативными методами, проводится хирургическое вмешательство. Операция назначается и в случае, если кровотечения вызваны патологиями носовой перегородки – для предотвращения рецидивов.
Во избежание рецидивов важно устранить причину нарушений. Если ею является нарушение свертываемости крови, то назначаются гемостатики – препараты, повышающие свертываемость
Если кровотечения вызваны авитаминозом, врач подбирает витаминно-минеральные комплексы. При необходимости пациента направляют к узкому специалисту: кардиологу, эндокринологу, урологу и т.д.
Для любознательных
Витамин D объединяет группу витаминов (D1, D2, D3, D4, D5), из которых только две формы (D2 и D3) имеют важное биологической значение
|
1. |
7DHC (холестерол) |
Предшественник витамина D, образует его запас в коже. |
|
2. |
D3 (холекальциферол) |
В коже из холестерола под действием бета-УФ лучей образуется 80% витамина D3. Его 20% поступают в организм с пищей животного происхождения (рыбий жир, печень, яичный желток). |
|
3. |
D2 (эргокальциферол) |
Поступает в организм только с растительными продуктами (хлеб и др.) |
|
4. |
25(OH)D3 (кальцидол) |
Затем в печени из обеих форм в результате гидроксилирования (присоединении OH-группы) образуется 25-ОН-гидрокси-ХОЛЕКАЛЬЦИФЕРОЛ (кальцидол). Эта форма является депо- и транспортной, именно ее определяют в крови для установления уровня витамина D. |
|
5. |
1,25(OH)D3 (кальцитриол) |
Далее в почках при участии паратгормона (гормон паращитовидных желез) происходит второе гидроксилирование и образование активной формы — 1,25-ОН-дигидрокси-ХОЛЕКАЛЬЦИФЕРОЛ (кальцитриол). Именно кальцитриол обеспечивает основные биологические эффекты витамина D в организме. |
Основной биологической ролью кальцитриола (1,25-ОН-витамин D) является поддержание постоянного уровня кальция в крови (витамин D усиливает всасывание кальция в кишечнике и если его в крови недостаточно — обеспечивает поступление кальция из костей в кровь).
Со временем рецепторы к кальцитриолу помимо кишечника и костей были обнаружены в почках, половых органах, поджелудочной железе, мышцах, в клетках иммунной и нервных систем. Таким образом стало понятно, что в организме человека витамин D выполняет большое количество различных функций:
- регулирует проявление 3% генома человека (несколько тысяч генов)
- увеличивает чувствительность инсулинового рецептора (профилактика инсулинорезистентности, ожирения, сахарного диабета)
- укрепляет костную систему
- снижает уровень паратгормона в крови
- способствует синтезу половых гормонов (тестостерона, эстрогенов, прогестерона)
- улучшает репродуктивную функцию
- влияет на врожденный и приобретенный иммунитет
- профилактирует развитие опухолей, депрессии, болезни Паркинсона
Профилактика подростковой гипертонии
Появление стойкой гипертензии можно предотвратить. Общие меры профилактики в подростковом возрасте должны охватывать все сферы жизни. Следует ограничить время, проводимое у компьютера и телевизора. Уделять больше времени прогулкам и играм на свежем воздухе.

Строгий распорядок дня и здоровое питание должны быть заложены еще в детстве. Благоприятная обстановка в семье позволит предупредить многие трудности. В особенности связанные с курением и алкоголем, поведением в обществе, общением со сверстниками.
Оздоровление движением потребует больше упорства и терпения. Ежедневные прогулки оказывают благотворное влияние на здоровье. Необходимо приучить ребенка к ежедневным упражнениям и активным видам спорта. Лучше доступным и интересным подростку, позволяющим регулировать их нагрузку.
Нормы показателей артериального давления у детей
Существуют показатели артериального давления, которые считаются нормальными для определенного возраста. У новорожденных младенцев примерно до трех недель, верхнее и нижнее давления в норме сравнительно низкие.
- Допустимая норма верхнего давления у новорожденного младенца находится в диапазоне от шестидесяти до девяноста шести миллиметров ртутного столба, а нижнего сорок-пятьдесят мм рт. ст.
- Нормальное артериальное давление у ребенка в возрасте 12 месяцев — от 90-112 на 50-74.
- Для ребенка 2-3-х лет верхнее артериальное давление составляет 100-112, нижнее 60-74.
- Для ребенка пяти лет нормальным считается верхнее (систолическое) давление 100-114 мм рт. ст. и нижнее (диастолическое) — 60-74 мм рт. ст.
- Для детей шести-семи летверхнее давление должно находиться в диапазоне 100-116 мм рт. ст., а нижнее в диапазоне 60-76 мм рт. ст.
- Для детей восьми-девяти лет нормальным будет диапазон АД верхнего (систолического) — 100-122 мм рт. ст. и нижнего (диастолического) — 60-78.
- В десять лет нормальное АД составляет для верхних значений — 110-124 мм рт. ст., а для нижних — 70-82.
- Для двенадцати лет эти показатели составляют для верхнего давления 110-128 мм рт. ст., а для нижнего — 70-84.
- В тринадцать-четырнадцать лет верхнее давление должно находиться в диапазоне 110-136 мм рт. ст., а нижнее 70-86.
Определите факторы, провоцирующие стресс
Угроза жизни или смена обстановки — раздражители, которые провоцируют беспокойство и могут стать триггером или фактором стресса. К таким раздражителям относится физическая боль, проблемы в отношениях или на работе, финансовые трудности. Предугадать, когда вы ударитесь ногой о стул, конечно, невозможно. Но некоторые виды триггеров можно научиться распознавать.
Photo by Markus Winkler / Unsplash
Один из первых шагов для снятия стресса — это понять, что его вызывает. О неприятных ситуациях не хочется вспоминать и думать лишний раз. Но дневник стресса поможет распознавать раздражители, чтобы научиться меньше реагировать на них. Не обязательно вспоминать все детали неприятного события — достаточно записать факт и попытаться проанализировать, почему произошедшее вызвало у вас негативную реакцию.
С помощью дневника стресса можно найти практические способы борьбы с такими ситуациями. Например, избегать ссоры, учиться строить личные границы в отношениях и на работе, и вовремя говорить «нет». Более того, вы сможете определять скрытые причины стресса как зависание в соцсетях.
Симптоматика
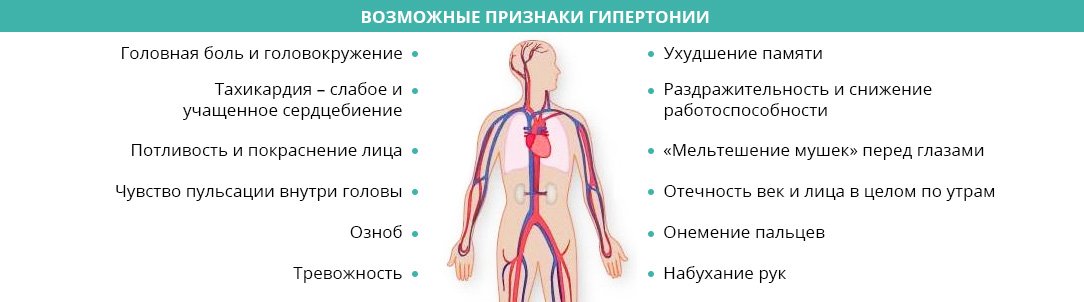
Заподозрить проблему можно по следующим признакам:
- головная боль;
- тошнота и рвота при отсутствии болезней ЖКТ;
- повышенная утомляемость;
- раздражительность;
- изменения артериального давления, частоты пульса;
- снижение либидо.
Головная боль — основной симптом ликворно-гипертензионного синдрома. Пациенты отмечают зависимость болевых ощущений от положения тела, времени суток. У многих людей голова начинает болеть сильнее в вечернее и ночное время, когда человек находится в положении лежа или полулежа. В этом случае выработка ликвора повышается, а его отток ухудшается, что увеличивает сдавливание.
Возникает ощущение распирания, давления изнутри, которое локализуется в лобно-теменных областях. Пациент жалуется на ощущение, словно что-то давит на глаза изнутри, происходит затуманивание зрения. Это чувство усиливается при движении глазных яблок. При осмотре глазного дна врач отметит отек зрительного нерва — одно из основных свидетельств увеличения внутричерепного давления.
Из-за головной боли человек ощущает приступы тошноты, однако после рвоты самочувствие не улучшается. В тяжелых случаях болезнь сопровождается обмороками, расстройством сознания.
При хронической форме заболевания существенно снижается качество жизни. Пациент становится эмоционально лабильным, снижаются стрессоустойчивость и работоспособность. У многих людей ухудшается самочувствие при изменении погоды, то есть развивается повышенная метеочувствительность. Она проявляется головными болями и головокружением, нарушением сна, колебаниями артериального давления, болями в мышцах и суставах, общим недомоганием.
Какое давление должно быть у ребенка?
Довольно существенно артериальное давление растет на первом году жизни ребенка. До пяти лет артериальное давление у мальчиков и девочек одинаковое. От пяти до девяти лет оно несколько выше у мальчиков.
Достигнув величин 110 — 120 / 60 — 70 мм рт. ст., артериальное давление потом длительно поддерживается на этом уровне. К старости уровень максимального давления растет у женщин больше, чем у мужчин. Пульсовое давление возрастает. После 80 лет артериальное давление у мужчин стабилизируется, а у женщин даже немного снижается.
Систолическое (верхнее) артериальное давление (СД) у детей в возрасте до 1 года можно посчитать по формуле:
76 + 2n (n — число месяцев)
У детей в возрасте старше года верхнее артериальное давление вычисляется по формуле:
90 + 2n (n — число лет).
(Верхняя граница нормы систолического артериального давления у детей старше года 105 + 2n, нижняя граница нормы 75 + 2n)
Диастолическое (нижнее) артериальное давление (ДД) у детей составляет:
- В возрасте до года — от 2/3 до 1/2 максимального СД,
- В возрасте старше года — 60 + n (n — число лет).
(Верхняя граница нормы диастолического артериального давления у детей старше года 75 + n, нижняя граница нормы 45 + n).
| Возраст | Артериальное давление (мм рт. ст.) | |||
| Систолическое | Диастолическое | |||
| min | max | min | max | |
| до 2 недель | 60 | 96 | 40 | 50 |
| 2-4 недели | 80 | 112 | 40 | 74 |
| 2-12 мес. | 90 | 112 | 50 | 74 |
| 2-3 года | 100 | 112 | 60 | 74 |
| 3-5 лет | 100 | 116 | 60 | 76 |
| 6-9 лет | 100 | 122 | 60 | 78 |
| 10-12 лет | 110 | 126 | 70 | 82 |
| 13-15 лет | 110 | 136 | 70 | 86 |
Какое давление должно быть у подростка?
У подростков АД несколько ниже, чем у взрослых. Такое отличие связано с тем, что стенки сосудов обладают высокой эластичностью. По этой причине происходит свободный кровоток. С возрастом гладкие мышцы становятся крепче, тонус их увеличивается. Соответственно, АД немного повышается.
Повышение давление наблюдается при половом созревании человека. Гормональный фон еще не стабилизировался. Какое давление должно быть в 14 лет? Норма – 112 на 58, 146 на 79 или 108-109 на 66 мм рт. ст. Конкретный показатель зависит от соотношения веса и роста ребенка.
Пульс у ребенка от 11 до 13 лет не должен превышать 130 ударов. У подростка к 16-17 годам снижется этот показатель до 60-80 ударов. Какое давление должно быть в 14 лет? Рассмотрим таблицу со средними показателями нормы АД у подростков.
|
Возраст |
Верхний показатель давления |
Нижний показатель давления |
|
10-12 лет |
110-126 |
70-82 |
|
13-15 лет |
110-136 |
70-86 |
|
15-16 лет |
115-120 |
70-80 |
|
17-18 лет |
110-120 |
70-80 |
Показатели могут меняться в зависимости от физических нагрузок, образа жизни и даже времени суток.
У старших подростков допустимый диапазон артериального давления: 120 на 80 мм рт. ст. Причем показатели практически такие, как и у взрослого человека. У подростков младшего возраста диапазон значительно шире. Это связано с тем, что еще активно формируется организм.
В пубертатном периоде у мальчиков и девочек имеются особенности при формировании половой системы. Какое давление у мальчика 14 лет? В норме показатель не должен быть ниже 110 на 70 мм рт. ст. и не выше 136 на 86 мм рт. ст. У мальчиков давление начинает увеличиваться после 14 лет.

Давление у девочки 14 лет должно соответствовать норме: 110 на 70 – 120 на 80 мм рт. ст. Регулярное АД нужно измерять только в состоянии покоя и в одно и то же время.
Диагностика
Основным способом диагностики является тонометрия: регулярная, несколько раз в день. Подростковый возраст – один из этапов взросления, поэтому часто возникающие симптомы приписывают гормональной перестройке. Однако зафиксированное повышение или понижение артериального давления не менее трех раз кряду должно заставить родителей задуматься, обратиться за консультацией к педиатру, провести полное обследование подростка, алгоритм которого стандартен:
- сбор анамнеза, физикальное обследование;
- ОАК, ОАМ:
- биохимическое тестирование крови по всем показателям, которые назначит специалист;
- ЭКГ;
- УЗИ.
Смысл – установление первопричины колебаний АД. Если необходимо, врач может назначить дополнительные анализы для уточнения диагноза.
Как нормализовать давление
Разницы в методах лечения юношеской гипертонии и гипертензии у взрослых практически нет. В обоих случаях необходимо сначала измерить давление и пульс, а уже потом предпринимать какие-то шаги. Дома снизить подростку давление можно растительными настойками пиона, валерианы (также выпускается экстракт валерианы в таблетках) или пустырника. Хорошо помогают в подобных ситуациях чай с мятой, брусничный или клюквенный морс. Прекрасным гипотензивным свойством обладает калина, из которой можно тоже приготовить целебный напиток.

Естественные методы повышения давления
Если взрослые гипотоники спасаются литрами крепкого кофе, такой способ для подростков точно не подходит. Учитывая пагубное воздействие кофеина на сосуды и сердце, следует вообще избегать употребления детьми школьного возраста этого бодрящего напитка. Иногда для нормализации АД бывает достаточно постоянного контроля объема выпиваемой жидкости и содержания соли в рационе ребенка. Если же давление упало резко и его показатели вызывают у родителей тревогу делать нужно следующее:
- обязательно проветрить помещение, так как поступление кислорода будет стимулировать рост АД,
- успокоить ребенка,
- дать ему выпить некрепкий чай, можно дать несколько долек черного шоколада.
Для подростка постарше, 16 лет, несложно приготовить дома настойку женьшеня или лимонника китайского. Можно воспользоваться аптечными средствами на растительной основе.
Особенности диагностики
Обычно проблемы с давлением обнаруживаются совершенно случайно, когда дети проходят диспансеризацию или оформляют справку в плавательный бассейн. Нередко юноша допризывного возраста только в военкомате во время прохождения комиссии узнает, что у него давление выше нормы. В любом случае дети после выявления отклонений берутся в группу риска и наблюдаются медиками.
Убедившись, что изменение АД не временного характера, лечащий врач назначает ребенку полное обследование, которое включает глубокое лабораторное исследование, ЭКГ, УЗИ внутренних органов. Как правило, родители ведут специальный дневник, где отмечают показатели артериального давления на протяжении дня. Этих методов диагностики бывает достаточно, чтобы врач смог установить причину сформировавшейся гипертонии.
Анализ крови на уровень мочевой кислоты
Мочевая кислота – это окончательный продукт распада пуринов. Ежедневно человек получает пурины вместе с продуктами питания, преимущественно с мясными продуктами. Затем с помощью определенных ферментов, пурины перерабатываются с образованием мочевой кислоты.
В нормальных физиологических количествах мочевая кислота нужна организму, она связывает свободные радикалы и защищает здоровые клетки от окисления. Кроме того, она так же, как и кофеин, стимулирует клетки головного мозга. Однако повышенное содержание мочевой кислоты имеет вредные последствия, в частности может приводить к подагре и некоторым другим заболеваниям.
Исследование уровня мочевой кислоты дает возможность диагностировать нарушение обмена мочевой кислоты и связанные с этим заболевания.
1
Ревматологическое обследование
2
Ревматологическое обследование
3
Ревматологическое обследование
Когда нужно провести обследование:
- при впервые возникшей атаке острого артрита в суставах нижних конечностей, возникшей без очевидных причин;
- при рецидивирующих атаках острого артрита в суставах нижних конечностей;
- если у вас в роду есть родственники страдающие подагрой;
- при сахарном диабете, метаболическом синдроме;
- при мочекаменной болезни;
- после проведения химиотерапии и/или лучевой терапии злокачественных опухолей (и особенно лейкозов);
- при почечной недостаточности (почки выводят мочевую кислоту);
- в рамках общего ревматологического обследования, необходимого для выяснения причины воспаления сустава;
- при продолжительном голодании, посте;
- при склонности к чрезмерному употреблению спиртных напитков.
Уровень мочевой кислоты
Уровень мочевой кислоты определяют в крови и в моче.
Мочевая кислота в крови называется урекемия, в моче – урикозурия. Повышенное содержание мочевой кислоты – гиперурикемия, пониженный уровень мочевой кислоты – гипоурикемия. Патологическое значение имеет только гиперурикемия и гиперурикозурия.
Концентрация мочевой кислоты в крови зависит от следующих факторов:
- количества пуринов, поступающих в организм с едой;
- синтеза пуринов клетками организма;
- образования пуринов вследствие распада клеток организма из-за болезни;
- функции почек, выводящих мочевую кислоту вместе с мочой.
В обычном состоянии наш организм поддерживает уровень мочевой кислоты в норме. Увеличение ее концентрации так или иначе связано с обменными нарушениями.
Нормы содержания мочевой кислоты в крови
У мужчин и женщин может наблюдаться различная концентрация мочевой кислоты в крови. Норма может зависеть не только от пола, но и возраста человека:
- у новорожденных и детей до 15 лет – 140-340 мкмоль/л;
- у мужчин до 65 лет – 220-420 мкмоль/л;
- у женщин до 65 лет – 40- 340 мкмоль/л;
- у женщин старше 65 лет – до 500 мкмоль/л.
Если превышение нормы происходит в течение длительного времени, то кристаллы соли мочевой кислоты (ураты) откладываются в суставах и тканях, вызывая различные болезни.
Гиперурикемия имеет свои признаки, но может протекать и бессимптомно.
Причины повышения содержания мочевой кислоты:
- прием некоторых лекарственных препаратов, например мочегонных;
- беременность;
- интенсивные нагрузки у спортсменов и людей, занимающихся тяжелым физическим трудом;
- длительное голодание или употребление продуктов, содержащих большое количество пуринов;
- некоторые болезни (например, эндокринные), последствия химиотерапии и облучения;
- нарушенный обмен мочевой кислоты в организме из-за дефицита некоторых ферментов;
- недостаточное выделение мочевой кислоты почками.
Как снизить концентрацию мочевой кислоты
Те, кто болен подагрой, знают, сколько неприятностей может доставить повышенная концентрация мочевой кислоты. Лечение этого недуга должно быть комплексным и обязательно включать прием препаратов, снижающих концентрацию мочевой кислоты в крови (ингибиторы ксантиноксидазы). Рекомендуется употребление большего количества жидкости и снижение потребления продуктов богатых пуринами.
Важно также постепенно избавиться от лишнего веса, поскольку ожирение обычно ассоциируется с повышением мочевой кислоты. Диета должна быть составлена так, чтобы количество продуктов, богатых пуринами было ограничено (красное мясо, печень, морепродукты, бобовые)
Очень важно отказаться от алкоголя. Необходимо ограничить употребление винограда, томатов, репы, редьки, баклажанов, щавеля – они повышают уровень мочевой кислоты в крови. Зато арбуз, наоборот, выводит мочевую кислоту из организма. Полезно употреблять продукты, ощелачивающие мочу (лимон, щелочные минеральные воды).
Внутренние болезни
Чаще всего слабость и недомогание наблюдаются при нарушении работы следующих органов:
- Почек – при почечных патологиях падает уровень гормона эритропоэтина, регулирующего выработку эритроцитов. Их количество в кровотоке падает, и, соответственно, снижается уровень гемоглобина. При почечных патологиях в организме скапливаются шлаки и токсины, не выведенные с мочой, что становится причиной плохого самочувствия. Задуматься о болезни этих органов нужно, если низкая работоспособность и постоянная усталость сочетаются с отеками и повышенным артериальным давлением. Эти симптомы вызваны снижением выведения почками жидкости, которая скапливается в тканях и сосудах.
- Заболевания печени – при печеночных патологиях выработка эритроцитов снижена, а кровяные тельца часто имеют неправильную форму и короткий срок жизни. Больная печень неполноценно выводит токсины и другие вредные вещества, что приводит к отравлению организма и ухудшает общее состояние. Задуматься о печеночной патологии нужно, если на фоне слабости и недомогания кожа и белки глаз приобрели желтоватый оттенок, моча потемнела, а кал стал слишком светлым. Ещё один признак печеночных болезней – зуд, усиливающийся по ночам. Его причина – наличие в коже пигмента билирубина, раздражающего нервные окончания. Из-за ломкости сосудов на месте расчесов появляются мелкоточечные кровоизлияния – петехии.
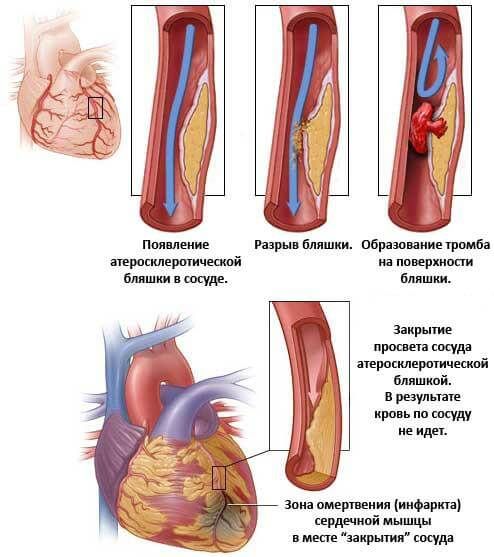
- Болезни сердца и сосудов. При сердечных патологиях нарушается доставка кислорода в ткани, что приводит к кислородному голоданию. Сердечные патологии часто возникают на фоне ангин, сопровождающихся развитием ревматизма. В результате ревматического поражения происходит формирование сердечных пороков. Ещё одна причина – атеросклероз, сопровождающийся снижением эластичности сосудов и отложениями внутри них холестериновых бляшек. В этом случае слабость и разбитость сопровождаются болями в сердце, одышкой, сердцебиением, чувством нехватки воздуха.
- Патологии пищеварительного тракта – болезни желудка и кишечника сопровождаются недостаточной усвояемостью питательных веществ, необходимых для деятельности организма.
Авитаминоз и нехватка микроэлементов – ещё одна причина апатии, разбитости, сонливости. При болезнях ЖКТ наблюдаются другие симптомы авитаминоза – шелушение кожи, выпадение волос, покраснение глаз, ухудшение зрения, кровоточивость десен, отеки.