Тонзиллит: формы, симптомы, этапы лечения
Содержание:
- Промывание миндалин шприцем
- Методы диагностики фарингита
- Симптомы заболевания
- Витаон — Бальзам Караваева — состав
- Виды кисты на шейке матки, причины и факторы развития
- Методы лечения фарингита
- Преимущества и недостатки методов лечения кисты
- Лечение хронического тонзиллита
- Медикаментозное лечение хронического тонзиллита
- Симптомы фарингита
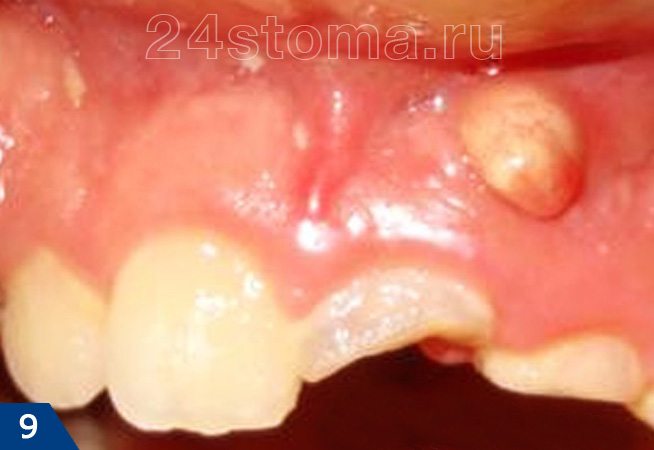
Промывание миндалин шприцем
Как ни крути, а лакуны миндалин промывать нужно. Делается это, чтобы вывести казеозные массы и ввести лекарство.
Конечно, промывать можно и старым дедовским способом: шприц и промывная жидкость. Но сейчас, при наличии современных технологий – это уже вчерашний день.
Однако промывание шприцем – по-прежнему хороший метод в некоторых ситуациях.
Например, если у пациента очень сильный рвотный рефлекс, и пациент не перенесёт промывания вакуумной насадкой. Или если у больного дряблые нёбные миндалины и, как следствие, они сильно кровоточат при промывании вакуумом. Именно в этих двух случаях стоит промывать нёбные миндалины шприцем.
Во всех остальных – миндалины нужно промывать насадкой «тонзиллор» и её более эффективными аналогами.
Отказались от шприцевого метода в пользу более современного потому, что шприцем казеозные выделения вымываются плохо – слабый напор, недостаточное давление. Кроме того, острой иглой легко травмируются крипты гланды, а специальный наконечник на шприц, предназначенный промывать миндалины и омывать их лекарством слишком широк. Его попросту трудно ввести в лакуну.
Методы диагностики фарингита
С жалобами, соответствующими симптомам фарингита, Вы можете обратиться к врачу общей практики (семейному врачу или терапевту) или к профильному специалисту – отоларингологу (ЛОРу).
Детский приём ведут квалифицированные врачи-педиатры и детские ЛОР-врачи.
Для диагностики фарингита используются следующие методы:
Фарингоскопия
Фарингоскопия – визуальное исследование слизистой оболочки горла. При фарингите проводится орофарингоскопия – осмотр ротовой части горла. С помощью фарингоскопии врач обнаруживает факт воспаления — покраснение горла и нёбных дужек; видны отдельные воспаленные лимфоидные гранулы
Для врача важно убедиться, что несмотря на воспалительный процесс в горле, нёбные миндалины не имеют признаков воспаления, характерных для ангины, то есть имеет место именно фарингит
Мазок из зева
Мазок нужен для того, чтобы определить, какая инфекция вызвала воспаление – вирусная или бактериальная. На основании опроса больного и фарингоскопии это сделать нельзя.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Симптомы заболевания
Острый тонзиллит у детей
Ангина — заболевание, начало которого сложно пропустить. Основные симптомы острого тонзиллита у детей выражены достаточно ярко, и спутать их чем-либо другим вряд ли получится.
- Сильная боль в горле, которая усиливается при глотании. У малышей, которым еще сложно объяснить свое состояние, признаком заболевания является отказ от пищи.
- Резкое повышение температуры тела до 38-40°C. Этот показатель может сохраняться на протяжении недели.
- Головная боль, утомляемость и слабость.
- Озноб и ломота в суставах.
- Покраснение миндалин и их увеличение в размерах, появление белого налета, язвочек или гнойных пробок.
- Увеличение лимфатических узлов на шее.
- Хриплый голос, затрудненное дыхание, кашель, неприятный запах изо рта.
Первые симптомы ангины — повод немедленно обратиться к отоларингологу. Правильная диагностика и вовремя принятые меры позволят заболеванию не перейти в хроническую форму.
Хронический тонзиллит у детей
Неоднократное повторение ангин говорит о том, что воспаление поселилось в миндалинах надолго. В состоянии ремиссии симптомы хронического тонзиллита у детей выражены не столь ярко, размер гланд может быть обычным, однако определенные признаки указывают на наличие воспалительного процесса.
- Постоянно повышенная температура (37-38°C), периодические резкие повышения до 39-40°C при отсутствии других заболеваний, легкое повышение температуры к вечеру.
- Вялость, потеря концентрации, трудности с обучением, быстрая утомляемость.
- Головная боль, плохой сон и аппетит.
- Першение в горле, которое возникает часто или вообще не проходит.
- Увеличение и болезненность шейных лимфоузлов.
Тонзиллит у детей в токсико-аллергической форме приводит к нарушению работы внутренних органов. В этом случае могут наблюдаться:
- нарушение сердечного ритма, боль в грудном отделе, учащенный пульс;
- суставная боль, которая не проходит даже по завершении обострения заболевания;
- нарушения в работе органов пищеварения (желудка, кишечника) и выделительной системы (почек, мочевого пузыря).
Стоит отметить, что симптомы, наблюдаемые в органах помимо дыхательной системы, появляются уже в сильно запущенной фазе заболевания.
Витаон — Бальзам Караваева — состав
Содержит натуральные компоненты: масляный экстракт лекарственных растений
(мята, ромашка, полынь, зверобой, шиповник, чабрец, тысячелистник, календула,
тмин, фенхель, чистотел, почки сосны), эфирную композицию, содержащую мятное,
апельсиновое и фенхелевое масла, камфору.
Витаон — Бальзам Караваева — действие
Травы и эфирные масла, входящие в состав бальзама Витаон, обладают противовоспалительным,
обезболивающим, регенерирующим, антимикробным свойствами:
- оказывают противовоспалительное действие (эфирные масла, календула, сосна,
тысячелистник, зверобой, ромашка, мята, чистотел, шиповник, чабрец); - способствуют быстрому заживлению при ожогах, ранах, трещинах, язвах (сосна,
ромашка, чистотел, полынь, шиповник, тысячелистник, календула, зверобой,
чабрец, оливковое, соевое масла); - повышают иммунную и бактерицидную активность (фенхель, календула, тмин,
шиповник, эфирные масла); - оказывают смягчающее, противозудное и успокаивающее действие (ромашка,
мята, тысячелистник, зверобой, оливковое масло); - восстанавливают водно-жировой обмен клеток кожи (фенхель, мята, оливковое
масло, эфирные масла).
Бальзам Витаон доставляет клеткам кожи сбалансированный набор питательных
веществ и комплекс натуральных витаминов (В2, Е, А, Д, К, Р) и микроэлементов,
необходимых для их восстановления, улучшения процессов кожного кровообращения,
дыхания и повышает уровень регенерации кожи.
Научные исследования и многочисленные отзывы потребителей подтвердили высокую
эффективность Витаона при многих проблемах кожи и слизистых.
Бальзам Витаон выпускается 2-х видов:
— Витаон на основе соевого масла (синяя этикетка);
— Витаон LUX на основе оливкового масла и с более высокой концентрацией
растительных экстрактов (красная этикетка).
Витаон и Витаон LUX оказывают мягкое и бережное воздействие даже на очень
чувствительную и поврежденную кожу.
Витаон — Бальзам Караваева — показания
Травы и эфирные масла, входящие в состав бальзама Витаон, издавна применялись
при различных заболеваний
- в дерматологии — дерматит, нейродермит, экзема, псориаз;
- в хирургии — ожоги, раны, трещины, язвы;
- в проктологии — геморрой, проктит, парапроктит;
- в стоматологии — пародонтоз, стоматит, альвеолит, гингивит, период протезирования;
- в педиатрии — опрелости, потница, ежедневный уход за нежной кожей новорожденных
и массаж; - в акушерстве — кореркция и профилактика трещин сосков, лактостаз:
- в гинекологии — эрозия шейки матки, кандидоз;
- в отоларингологии — при заболеваниях верхних дыхательных путей (ринит,
гайморит, синусит, тонзиллит, фарингит, ларингит, отит); - в косметологии — заживление при пластических операциях,
предохранение от увядания, омоложение кожи.
Витаон — Бальзам Караваева — способ употребления
Наносить тонким слоем на проблемные участки кожи или слизистых 2-3 раза в
день. Возможно использование под повязку или наложение тампонов, смоченных
бальзамом.
Витаон — Бальзам Караваева — побочные действия и противопоказания
Побочных эффектов не выявлено, возможна индивидуальная непереносимость к
отдельным компонентам.
Виды кисты на шейке матки, причины и факторы развития
Шейка матки выполняет важную соединительную функцию между влагалищем и самой маткой. Для защиты от попадания микробов внутренняя слизистая цервикального канала шейки матки наполнена секрецией. Качество вырабатываемого секрета меняется в зависимости от возраста или менструального цикла. Внешняя часть шейки, входящая в зону влагалища, покрыта плоскими эпителиальными клетками, не содержащими секреторных желез. В нормальном виде переход от цервикального канала к эпителию расположен на границе наружного зева шейки.
Киста формируется в виде бугорка от 1 мм и более. Ее строение, содержимое и размер зависят от природы развития. На шейке матки чаще всего киста возникает вследствие закупорки и воспаления желез при перерождении тканей эпителия. Это происходит, когда зона перехода от внутреннего канала к эпителию смещается под действием патогенных или иных факторов. При этом количество возможных образований встречается от одного до нескольких штук. В гинекологии выделяют несколько видов кисты на шейке матки:
- Ретенционная (наботова киста) – образована в результате нарушения секреторной функции шейки матки на фоне воспаления влагалища. При данном типе не наблюдается гормональный сбой, менструальный цикл остается в норме.
- Эндоцирвикальная – расположена во внутреннем цервикальном канале.
- Парацервикальная – образуется в переходной зоне от шейки матки во влагалище.
- Эндометриодная – ее содержимое включает скопление крови, в результате разрастания эндометрия и нарушения секреции.
Предшествуют появлению кисты вокруг шейки матки несколько событий:
- Дисбаланс в гормональной системе – ему особенно подвержены женщины в период беременности или менопаузы, когда дефицит эстрогена вызывает истощение тканей.
- Тяжелая родовая деятельность.
- Инфицирование половой системы, матки – в период воспаления состав и плотность секрета меняется, что приводит к ухудшению проходимости желез и закупорке.
- Травма – повреждение протоков во время операции, аборта, грубого механического контакта.
- Малоинвазивные и органосохраняющие методики
- Возможность покинуть клинику в день операции
- Максимальный эффект и быстрое возвращение к привычной жизни
- Врачи «Клиники ABC» не просто проводят данную операцию, но и единственная в России клиника со своей авторской программой.
Методы лечения фарингита
Лечение фарингита обычно осуществляется в домашних условиях, однако если с симптомами фарингита самостоятельно быстро справиться не получается, следует обратиться к врачу. Не стоит доводить дело до хронической формы фарингита.
Выбор курса лечения фарингита зависит от того, какая причина вызвала заболевание. При инфекционной природе фарингита основой лечения становится подавление активности микроорганизмов-возбудителей.
Также важно устранить факторы, способствовавшие развитию фарингита (прежде всего, исключить курение на период лечения). Обязательно следует предпринять действия, направленные на укрепление иммунитета.. При хроническом фарингите важно убедиться, что выздоровление действительно состоялось
Поэтому по окончании курса лечения Вам могут быть назначена повторная сдача анализов. Если этого не сделать, есть вероятность, что активность возбудителя инфекции просто подавлена принимаемыми медикаментами, и после окончания приёма лекарств болезнь вернётся снова.
При хроническом фарингите важно убедиться, что выздоровление действительно состоялось. Поэтому по окончании курса лечения Вам могут быть назначена повторная сдача анализов
Если этого не сделать, есть вероятность, что активность возбудителя инфекции просто подавлена принимаемыми медикаментами, и после окончания приёма лекарств болезнь вернётся снова.
Антибактериальная терапия
В лечении фарингита могут применяться антибиотики. Антибиотики при фарингите действенны только в случае бактериальной инфекции, поэтому применению антибиотиков должен предшествовать бактериологический анализ.
Физиотерапия
Как дополнительный вспомогательный метод лечения при фарингите может использоваться физиотерапия. С этой целью могут применяться электрофорез с применением антисептиков, УВЧ и дарсонвализация.
Профилактика фарингита
В целях профилактики фарингита врачи «Семейного доктора» советуют:
- следить, чтобы дыхание было по преимуществу носовым. При выявлении аденоидов, полипов в носу, искривлённой носовой перегородки причину ротового дыхания желательно устранить;
- укреплять иммунитет, закаливать организм;
- увлажнять воздух в помещении. Нормальная влажность составляет 50-60%;
- чаще менять зубную щётку. Зубная щётка может накапливать вредные микроорганизмы;
- при появлении насморка или других признаков ОРЗ, сразу же начинать лечение.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Преимущества и недостатки методов лечения кисты
Классическое лечение кисты в шейке матки направлено на подавление бактериальной флоры, регулировку работы железы, прекращение роста новообразования. В программу терапии входят:
- гормональные препараты – восстанавливают баланс выработки секреции
- антибактериальные, противогрибковые средства – для воздействия на патогенную флору влагалища
- медикаменты противовоспалительного действия
Курс лечения индивидуален. Большое значение имеет восприимчивость организма к действию препаратов, характер кисты, ее объем. Для полного выздоровления иногда требуются месяцы.
Если же лечение кисты шейки матки не дает результатов или изначально не перспективно, назначается удаление новообразования. Несмотря на радикальность метода, он эффективен при больших размерах кисты, когда существует высокий риск разрыва, инфицирования. В современной хирургии применяются следующие техники удаления кисты с шейки матки:
Электрокоагуляция – прижигание электрическим импульсом. Используется одновременно для кисты и шейки матки при цервиците, эндометриозе, гиперплазии. Его главный недостаток – длительность заживления, которая достигает 10-12 недель, поэтому техника применяется только для крупных очагов.
Лазерное лечение – отличается безопасностью воздействия лазерного луча. Точное направление и глубина контролируются на протяжении всей операции, что позволяет разрушать патологические клетки послойно, не задевая здоровые участки. Мгновенное свертывание крови исключает кровотечение или попадание инфекции в сосуды матки.
Радиоволновой нож – удаление специальным радионожом, воздействующим излучением высокой частоты
Метод является самым безопасным, отличается коротким периодом восстановления тканей без рубца (до 5 недель), что важно для последующих родов. В ходе операции клетки моментально коагулируются, не допуская распространения инфекции или кровотечения.
Криодеструкция – замораживание жидким азотом с последующим некрозом тканей
Метод менее болезненный, но чаще распространяется на маленькие кисты на шейке матки (до 3 см). Кроме того, период восстановления занимает 8-10 недель и сопровождается обильными выделениями.
Удаление кисты проводится хирургом после сбора полного анамнеза, исключения противопоказаний, выявления скрытых заболеваний
Также важно установить уровень свертываемости крови, аллергии на анестетики, может потребоваться курс медикаментов по назначению врача.. Запишитесь на прием по телефону+7 (495) 021-12-26
или заполнив форму online
Запишитесь на прием по телефону+7 (495) 021-12-26
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
Лечение хронического тонзиллита
Многие задаются вопросом: как лечить тонзиллит и так ли уж необходимо удаление миндалин? Лечебная тактика, от которой зависит лечение миндалин, зависит от формы заболевания, степени нарушения функции небных миндалин и от наличия сопряженных с хроническим тонзиллитом заболеваний.
Консервативное лечение миндалин
Консервативная терапия заключается в следующих мероприятиях:
- санация верхних дыхательных путей (устранение аденоидов, гипертрофического ринита, искривления носовой перегородки, синусита) и полости рта (лечение кариеса, гингивита и др.);
- назначение средств, способствующих повышению защитных сил организма: (закаливающие процедуры, режим дня, рациональное питание, витаминотерапия, физические нагрузки, санаторно-курортное лечение);
- назначение гипосенсибилизирующих средств;
- назначение иммунокорректоров;
- применение средств рефлекторного воздействия: иглорефлексотерапия, мануальная терапия шейного отдела позвоночника;
- промывание миндалин антисептическими растворами с целью удаления патологического содержимого миндалин (пробки в миндалинах, гнойные массы);
- лечение на аппарате «Тонзилор»;
- введение в лакуны лекарственных веществ (с помощью шприца с канюлей вводятся различные эмульсии, пасты, мази, масляные взвеси);
- смазывание миндалин (растворами протаргола, колларгола, масляным раствором хлорофиллипта, Люголя и др.);
- полоскания горла антисептическими растворами (выполняются самостоятельно больным);
- применение физиотерапевтических методов лечения.
1
Санация верхних дыхательных путей в МедикСити
2
Иглорефлексотерапия шейного отдела позвоночника в МедикСити
3
Мануальная терапия шейного отдела позвоночника в МедикСити
Очень эффективным в комплексном лечении тонзиллита является промывание лакун небных миндалин методом вакуумной аспирации. Подобным устройством оснащен специализированный ЛОР-комбайн в кабинете отоларингологов «МедикСити». Суть процедуры — механическое очищение с помощью специальной насадки под действием вакуума лакун миндалин от казеозных пробок и гнойного отделяемого и последующая обработка миндалин антисептиком. Данную процедуру не проводят в период обострения ангины и других инфекционных заболеваний дыхательных путей, а также при острой зубной боли. Проведение курсов из 5-10 процедур дважды в год позволяет пациентам забыть о рецидивах. При отсутствии эффекта после 2-3 курсов стоит решать вопрос радикально (удаление миндалин).
Консервативное лечение проводится курсами и включает в себя комбинацию перечисленных выше методов, которая подбираются индивидуально.
Обычно для полного закрепления результата достаточно 2-3 курсов лечения по 10 сеансов с интервалом в 6-12 мес.
Хирургическое лечение – удаление миндалин
Показания к хирургическому лечению – 2-х сторонней тонзилэктомии:
- хронический тонзиллит токсико-аллергической формы при наличии сопряженных с ним заболеваний;
- паратонзиллярный абсцесс и парафарингит;
- острый и хронический тонзиллогенный сепсис;
- ревматизм, инфектартрит, приобретенные заболевания сердца, мочевыделительной системы, суставов и других органов и систем инфекционно-аллергической природы;
- хронический тонзиллит простой и токсико-аллергической формы при отсутствии эффекта от консервативного лечения;
- увеличение миндалин, мешающее нормальному глотанию;
- сидром ночного апноэ, вызванный увеличением небных миндалин и аденоидов.
Таким образом, хронический тонзиллит имеет 3 формы, при которых определяется разная лечебная тактика.
Нёбные миндалины играют важную роль в формировании иммунитета, поэтому при лечении хронического тонзиллита мы стараемся сохранять этот важный иммунный орган. Однако, в том случае, если небные миндалины становятся постоянным источником инфекции и отрицательно влияют на здоровье всего организма, многие специалисты рекомендуют прибегнуть к удалению миндалин.
Медикаментозное лечение хронического тонзиллита
Уважаемые пациенты! В этой статье я опишу только общие принципы и подходы.
Более точное лечение Вам будет предложено на первичной лор консультации, где будет поставлен точный диагноз, форма и степень заболевания, а так же предложена оптимальная схема выздоровления и дан прогноз на длительность ремиссии.
Итак:
Антибактериальный подход. Антибиотикотерапия важна и необходима. Но решение о назначении антибактериальных лекарственных препаратов решается индивидуально и только после визуального осмотра.
Антибиотики могут быть как лёгкими, назначаемые коротким курсом, никак не влияющие на слизистую оболочку желудочно-кишечного тракта, так и тяжёлыми, которые необходимо назначать под прикрытием пробиотических лекарственных препаратов. Выбор антибиотика зависит от степени выраженности хронического тонзиллита и микрофлоры, поддерживающей данное состояние.
Пробиотическое лечение назначается в случае приёма агрессивных антибиотиков, а так же при наличии сопутствующего гастрита, дуоденита, рефлюкс-эзофагита.
Антисептический подход. Антисептические спреи, аэрозоли, а также растворы для полоскания также дают очень хороший эффект и поэтому обязательны в борьбе с хроническим тонзиллитом. Я отдаю предпочтение 0,01% раствору Мирамистина, 1% раствору Диоксидина (в разведении 1 ампула — 10 мл. + 100 мл. кипячёной тёплой воды) и Октенисепту, который должен быть обязательно разведён кипячёной тёплой водой или физиологическим раствором в разведении 1:5, либо 1:6.
Противоотёчная (десенсебилизирующая) терапия назначается обязательно. Она нужна для того что бы снять отёк нёбных миндалин и окружающей миндалину клетчатку, а так же слизистую оболочку задней стенки глотки. Так же это нужно для лучшего всасывания всех применяемых лекарственных препаратов. С этими задачами справятся такие современные лекарственные препараты как: Цетрин, Кларитин, Телфаст. Но если Вам в течение длительного времени помогает определённый десенсебилизрующий лекарственный препарат, менять его на другой не стоит.
Иммуностимулирующая терапия
Здесь я хочу обратить внимание на то, что врач назначает препараты именно стимулирующие иммунитет. Не стоит эти препараты путать с иммуномодуляторами, которые назначает строго врач иммунолог, основываясь на результатах анализа крови
Препаратов стимулирующих местный иммунитет на уровне нёбных миндалин и слизистой задней стенки глотки не так уж много. Из известных препаратов на первом месте стоит Имудон. Курс должен составлять не менее 10 дней. Принимать (рассасывать) Имудон необходимо по 1 таблетке 4 раза в день.
Гомеопатическое лечение. Помимо общепринятой лекарственной терапии химической природы необходимо принимать гомеопатические препараты, которые улучшаю трофику и как следствие питательную функцию нёбных миндалин. Препаратами выбора может быть тонзиллотрен и тонзилгон, а так же полоскания, паровые и ультразвуковые ингаляции с настоями и травами: прополиса, череды, шалфея, ромашки и некоторых других трав.
Смягчающая терапия применяется симптоматически, когда на фоне обострения тонзиллита, а так же приёма лекарственных препаратов может быть сухость, саднение и першение в горле.
В таких случаях можно использовать персиковое масло, которое необходимо закапывать по нескольку капель в нос, запрокидывая голову
Можно полоскать рот 3% перекисью водорода (ОЧЕНЬ ВАЖНО! 6% и 9% перекись водорода использовать НЕЛЬЗЯ!!!). Для этого необходимо перелить половину флакона перекиси (10 мл.) в чашку, набрать в рот и полоскать весь раствор однократно, достаточно долго, на сколько это возможно
Затем раствор выплёвывается и отполаскивается от пены и горечи тёплой кипячёной водой. После полоскания перекисью водорода Вы почувствуете в горле значительное смягчение и комфорт. Вы можете полоскать горло два раза вдень, но не больше.
Обезболивающая терапия применяется при необходимости, как симптоматическая терапия, по мере выраженности болевого синдрома. Из таблетированных форм предпочтение лучше отдать Нурофену или Кетаналу и его производным: Кетарол, Кеталар, Кетаноф, Кетанал.
Диетотерапия. Питание также играет значительную роль в выздоровлении. Необходимо ограничить приём острой, жаренной, кислой, солёной и перчёной пищи. На время лечения стоит исключить из рациона питания жёсткую пищу. Так же рекомендуется оградить себя от сильно горячей и сильно холодной пищи. Приём алкоголя, особенно крепкого так же противопоказан.
Симптомы фарингита
Фарингит, как правило, проявляется следующими симптомами:
Ощущение кома в горле
Ощущение кома в горле – довольно характерный для фарингита симптом. Сначала горло пересыхает, потом возникает ощущение дискомфорта, как будто что-то мешает сделать глоток.
Боль в горле
Развитие заболевания приводит к тому, что ощущение дискомфорта в горле переходит в боль. При осмотре видно, что горло покраснело. Слизистая горла может быть покрыта пленкой или гнойными выделениями. Язык может быть обложен (покрыт белым налетом).
Кашель
Кашель при фарингите обычно начинается с першения в горле. Хочется постоянно прокашляться. Развитие заболевания приводит к возникновению стойкого и долго сохраняющегося кашля. Кашель при фарингите может быть разным – сухим, горловым, бронхиальным. Довольно часто кашель усиливается ночью Самая распространённая форма кашля при фарингите – сухой кашель.
Температура
Повышение температуры типично при остром фарингите и может не наблюдаться при хронической форме заболевания. При остром фарингите температура может подниматься до 38°C.