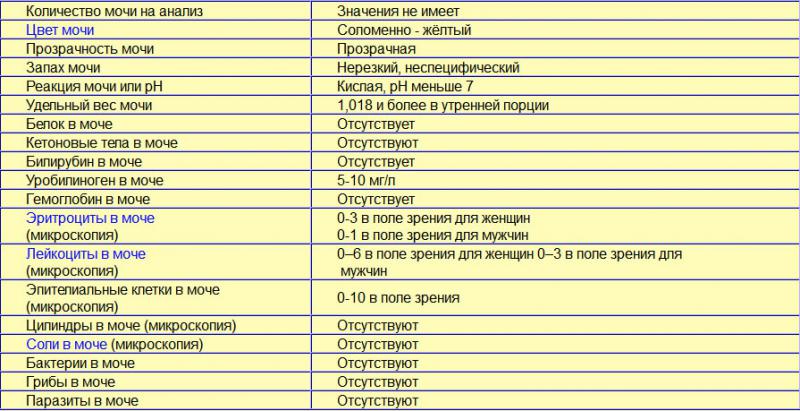
Воспаление легких или пневмония у детей: причины, профилактика, лечение
Содержание:
- Online-консультации врачей
- Симптомы у детей разного возраста
- Атипичная пневмония: основные симптомы заболевания
- Откуда берется отит
- Причины возникновения заболевания
- Симптомы острого отита:
- Признаки хронического отита:
- Как лечить заболевание
- Симптомы пневмофиброза
- Причины воспаления легких
- Диагностика пневмонии
- Сколько жидкости пить?
- Патогенез пневмонии у детей
- Лечение
- Осложнения пневмонии
- Методы диагностики пневмонии у детей
- Описание
- Виды пневмонии
- Особенности лечения в домашних условиях
- К каким докторам следует обращаться если у Вас Крупозная пневмония у детей:
- Как записаться к врачу
- Причины пневмонии в раннем детском возрасте
Online-консультации врачей
| Консультация оториноларинголога |
| Консультация гастроэнтеролога детского |
| Консультация массажиста |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация психиатра |
| Консультация гомеопата |
| Консультация неонатолога |
| Консультация проктолога |
| Консультация стоматолога |
| Консультация онколога-маммолога |
| Консультация андролога-уролога |
| Консультация вертебролога |
| Консультация общих вопросов |
| Консультация анестезиолога |
| Консультация пульмонолога |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Симптомы у детей разного возраста

Воспаление в легких протекает с различными клиническими проявлениями. Симптомы у детей могут зависеть от возраста, вида возбудителя и распространенности воспалительного процесса.
Пневмонии у детей грудного возраста протекают с высокой температурой (выше 38 градусов), вялостью, малыш может отказываться от груди, характерно срыгивание и жидкий стул. Могут отмечаться кратковременные остановки дыхания и посинение носогубной области.
Дети постарше жалуются на слабость, нарушение сна и потерю аппетита. Отмечается высокая температура в течение нескольких дней, выражена бледность кожных покровов, может присутствовать кашель. При аускультации легких доктор выслушивает мелкопузырчатые хрипы, изменение везикулярного дыхания на стороне поражения.
В последнее время участились случаи выявления атипичных форм пневмонии, которые протекают с минимальными или нетипичными клиническими проявлениями. Поставить диагноз в таком случае поможет рентгенологическое исследование легких. Это самый информативный метод, который показывает участок воспаления в легочной ткани, его отношение к другим структурам легкого, помогает установить наличие осложнений.
Атипичная пневмония: основные симптомы заболевания
Симптомы атипичной пневмонии могут отличаться зависимо от возбудителя, а также зависят от состояния иммунной системы пациента. Основными возбудителями атипичной пневмонии являются хламидии, микоплазмы и легионеллы. Ниже рассмотрим какую они могут давать симптоматику у детей.
Хламидийная атипичная пневмония, симптомы:
- Катаральные явления (заложенность носа, насморк, слезотечение).
- Повышение температуры тела.
- Выраженные головные боли, головокружение, недомогание, общая слабость, вялость.
- Боль, ломота в мышцах и суставах.
- Одышка.
- Непродуктивный, или малопродуктивный кашель.
- Увеличение регионарных лимфатических узлов.
- Боль в горле.
- Носовые кровотечения.
- Пятнистая кожная сыпь.
- Нарушение функции кишечника, печени, селезенки.
Микоплазменная атипичная пневмония, симптомы:
- Сухость слизистых.
- Боль и покраснение горла.
- Слезотечение.
- Повышение температуры тела.
- Головная боль, головокружение.
- Общая слабость, вялость, недомогание.
- Ломота в мышцах и суставах.
- Боли в животе, тошнота, рвота.
- Кожная сыпь.
- Непродуктивный, приступообразный кашель, который может длится до 3 недель и дольше.
- Носовые кровотечения, лимфаденит, увеличение миндалин.
Признаки атипичной пневмонии, вызванной легионелламы:
- Высокая температура тела (39-40°С).
- Ломота, боль в мышцах и суставах.
- Тошнота, рвота, боли в животе, диарея.
- Сухой, а затем малопродуктивный кашель с выделением кровянистой мокроты.
- Одышка.
- Боли в грудной клетке.
- В тяжелых случаях — нарушения речи, походки, галлюцинации.
Откуда берется отит
Чаще всего это заболевание является осложнением вирусных инфекций. Каким образом в среднее ухо попадает инфекция? Остановимся немного на этом.
Суть в том, что к среднему уху есть доступ с наружной стороны через барабанную перепонку и со стороны носоглотки посредством евстахиевой трубы. Поэтому все воспалительные процессы, которые протекают в носоглотке, могут отразиться на состоянии среднего уха и привести к заболеванию. Отит у детей вызывают обычно проблемы с носоглоткой, так как слуховой проход у них широкий и короткий, так что риск заражения среднего уха из носоглотки повышен.
Причины возникновения заболевания
- Основной виновник — это насморк, причиной которого может быть обычная простуда, вирусная инфекция. Микробы из инфицированной носоглотки в среднее ухо проникают посредством слуховой трубы. Начинается воспаление, слизистая слуховой трубы отекает, нарушается выравнивающее давление. Это приводит к боли в ушах, ощущению в них заложенности.
- Нередки случаи, когда люди сами травмируют при неправильной чистке ушей свою барабанную перепонку, что вызывает ее воспаление и приводит к возникновению отита.
Различают две формы отита — острую и хроническую.
Симптомы острого отита:
- резкая стреляющая боль в ухе (или ушах), отдающая в челюсть и висок
- возникновение головной боли
- повышение температуры
- снижение слуха, заложенность в ухе
- гнойные выделения из наружного слухового канала.
Если это совсем маленький ребенок, который еще не может пожаловаться на боль, то о болезни можно догадаться по его поведению. Он плачет, не может уснуть, отказывается от еды, так как ему больно глотать.
Важно: если меры приняты своевременно, то разрыва барабанной перепонки не произойдет и гнойных выделений не образуется
Признаки хронического отита:
- повышение температуры
- выделение из ушей гноя.
При хроническом отите боли может и не быть, потому что гной свободно истекает из слухового прохода. Из-за часто повторяющихся воспалений барабанная перепонка исчезает, она просто сгнивает. Именно хроническая форма приводит к понижению слуха.
Как лечить заболевание
См. такжеЛечение ЛОР-заболеванийЛечение отитаЛечение среднего отитаОтит
Лечение отита уха обычно производится консервативным методом с применением антибиотиков, в том числе и маленьким детям. Пройти весь курс лечения необходимо, чтобы предотвратить развитие осложнения. Помимо антибиотиков пользуются сосудосуживающими каплями для носа. Если уже развилась гнойная форма, следует постоянно и тщательно убирать гнойные выделения, используя ватные турунды, а ушной проход очищать дезинфицирующими растворами. При начальной стадии заболевания лечение отита у детей начинается с назначения на область уха сухого тепла в виде компрессов, прогревания синей лампой, турундочек с каплями для ушей.
При более глубоком распространении заболевания детям в барабанную перепонку, предварительно проколов ее, вставляют трубочку для оттока гноя. Она также помогает избежать повышенного давления в среднем ухе. После лечения трубочку убирают и перепонка зарастает. Любая форма этого заболевания может явиться причиной потери слуха, поэтому при первых же признаках необходимо обращаться к врачу, а не заниматься самолечением.
Симптомы пневмофиброза
- Апатия
- Боль за грудиной
- Быстрая утомляемость
- Кашель
- Одышка
- Перепады температуры тела
- Потеря веса
- Расширение вен на шее
- Свистящий звук в легких
- Синюшность кожи
- Слабость
- Сухой кашель
Пневмофиброз проявляется локально или диффузно. Чаще всего выявляется диффузная форма заболевания, так как локальные поражения легочной ткани обычно не имеют ярко выраженных симптомов.
Основным симптомом, указывающем на патологический процесс является одышка, которая на начальных стадиях возникает при физическом переутомлении. А затем начинает беспокоить и в спокойном состоянии.
Нередко человека начинает беспокоить сильный кашель, при котором из бронхов выделяется вязкая мокрота, иногда с гнойными примесями. При визуальном осмотре можно определить признаки цианоза, который развивается из-за гипоксии легких.
Часто возникают ноющие боли в грудной клетке, слабость, человек может похудеть без причины.
При сильных поражениях при кашле появляется боль в грудной клетке.
В запущенных стадиях в легких прослушиваются хрипы или «звук трения пробки».
Если появляются осложнения, при кашле с мокротой может выделяться кровь.
Помимо симптомов пневмофиброза, возникают признаки первичного заболевания, спровоцировавшего патологию.
Причины воспаления легких
Пневмония является осложнением таких заболеваний, как бронхит и бронхиальная астма, ларингит, фарингит, ангина, ОРВИ.
Воспаление легких могут вызывать:
- Вирусы (диагностируются примерно у половины пациентов). Это могут быть: палочка Афанасьева-Пфейффера, вирус ветрянки, грипп, герпес, аденовирус, цитомегаловирус.
- Бактерии. Чаще всего пневмонию провоцирует легионелла, эшерихии, клебсиелла, микоплазма.
- Грибки. Самая редкая и наиболее тяжелая форма, которая возникает вследствие неправильного лечения основного заболевания, например, после применения антибиотиков при вирусных инфекциях.
- Паразиты. Поражение легких вызывают аскариды, свиной цепень, легочный сосальщик.
У новорожденных пневмонию вызывают чаще всего стрептококки и стафилококки. Иногда причиной могут стать пневмококки и гемофильные палочки.
Врожденное воспаление легких проявляется в течение первых 72 часов жизни малыша. Заражение бактериями и хламидиями может произойти во время родов, тогда пневмония новорожденных проявляет себя с 6 по 14 день жизни ребенка.
Еще одна причина возникновения болезни – наличие внутриутробной инфекции на фоне неокрепшего иммунитета. Вирусы герпеса, цитомегаловирус также могут быть провокаторами заболевания. Иногда способствуют заболеванию врожденные пороки развития.
У детей старше года причиной возникновения пневмонии становятся:
- хронические инфекции;
- осложненные синуситы, аденоидиты, проблемы сердечно-сосудистой и центральной нервной систем;
- неправильное лечение ОРЗ и ОРВИ (в случае применения лекарств, подавляющих кашель).
Частое использование сосудосуживающих препаратов, или использование их при сильном отделяемом из носа может способствовать опусканию вируса в бронхи.
Несмотря на всеобщее заблуждение, крайне редко причиной развития воспаления легких становится сильное переохлаждение ребенка.
Диагностика пневмонии
Врач зачастую может диагностировать пневмонию, опросив вас о симптомах и осмотрев грудную клетку. В некоторых случаях могут потребоваться дополнительные исследования. Иногда пневмония трудно поддается диагностированию, так как многие симптомы совпадают с другими заболеваниями, такими как простуда, бронхит и астма.
Чтобы поставить диагноз, врач может сначала спросить:
- дышите ли вы чаще, чем обычно;
- страдаете ли вы от одышки (чувствуете себя запыхавшимся);
- как долго у вас наблюдается кашель;
- отхаркиваете ли вы мокроту, и какого она цвета;
- усиливаются ли боли в груди на вдохе или выдохе.
Врач, скорее всего, измерит вам температуру и прослушает стетоскопом грудную клетку спереди и сзади, чтобы определить, слышны ли характерные потрескивающие или дребезжащие звуки. Он может также прослушать вашу грудную клетку, постукивая по ней. Если ваши легкие заполнены жидкостью, они издают звук, который отличается от того, который издают нормальные, здоровые легкие.
Для подтверждения диагноза врач направит вас на рентген грудной клетки и другие исследования. Рентген грудной клетки может показать, насколько сильно поражены ваши легкие. Рентген также помогает врачу отличить пневмонию от других инфекционных заболеваний легких, например, бронхита. Кроме того проводится анализ мокроты и анализ крови. Анализ образцов мокроты или крови помогает определить причину инфекции — бактерию или вирус.
Сколько жидкости пить?
Важно, чтобы пациент выпил необходимое количествов зависимости от веса пациента, активности и потоотделения, а также комнатной температуры. Взрослый человек должен выпивать в среднем не менее 2 литров
Из напитков, пригодных для питья:
- перекус клюквенного или черничного варенья для вывода токсинов, а также малиновое варенье с жаропонижающим действием;
- чистая вода для детоксикации;
- настой лекарственных растений — липы, шалфея, тимьяна, ромашки, тимьяна, зверобоя (для снятия воспаления);
- минеральная вода — очищает почки после антибактериальной терапии (если вода не из источника, перед употреблением выделяется газ);
Патогенез пневмонии у детей
В патогенезе пневмонии определённую роль играет низкий уровень противоинфекционной защиты у детей (по сравнению со взрослыми). Особенно это свойственно детям раннего возраста, поэтому склонность к развитию пневмонии у них выше. Кроме того, имеет значение относительная недостаточность мукоцилиарного клиренса, особенно при развитии респираторной вирусной инфекции. с которой, как правило, и начинается пневмония у ребёнка, особенно раннего возраста. Следует также отметить склонность слизистой оболочки дыхательных путей к отёку и образованию вязкой мокроты при развитии воспаления, что также нарушает мукоцилиарный клиренс у ребёнка.
Известны 4 основных патогенетических механизма развития пневмонии: микроаспирация секрета ротоглотки, вдыхание аэрозоля, содержащего микроорганизмы, гематогенное распространение микроорганизмов из внелёгочного очага инфекции и непосредственное распространение инфекции из соседних поражённых органов.
Из указанных механизмов у детей наибольшее значение имеет микроаспирация секрета ротоглотки. Она играет основную роль в патогенезе как внебольничной. так и госпитальной пневмонии. Большое значение при микроаспирации имеет также обструкция дыхательных путей (особенно в случаях бронхообструктив-ного синдрома, столь частого именно у детей раннего и дошкольного возраста). Нередко наблюдают сочетание этих механизмов. Аспирация большого количества содержимого верхних дыхательных путей и/или желудка характерна для новорождённых и детей первых месяцев жизни и происходит во время кормления и/или при рвоте, а также при срыгивании.
Когда микроаспирация (или аспирация, или вдыхание аэрозоля, содержащего микроорганизмы) совпадает с нарушением механизмов неспецифической резистентности организма ребёнка, например при ОРВИ, создаются благоприятные условия для развития пневмонии. Гематогенное распространение микроорганизмов из внелёгочного очага инфекции и непосредственное распространение инфекции из соседних поражённых органов также имеет большое значение для патогенеза. Однако чаще данные механизмы играют важную роль при развитии вторичной пневмонии.
Факторы, предрасполагающие к микроаспирации, а следовательно, и к развитию пневмонии:
- возраст до 6 мес, особенно недоношенных;
- энцефалопатия различного генеза (постгипоксическая, при пороках развития мозга и наследственных заболеваниях, судорожном синдроме);
- дисфагия (синдром рвоты и срыгивания. пищеводно-трахеальные свищи, ахалазия. гастроэзофагеальный рефлюкс);
- бронхообструктивный синдром при респираторной, в том числе вирусной, инфекции;
- механические нарушения защитных барьеров (назогастральный зонд, эндотрахеальная интубация, трахеостомия, гастродуоденоскопия);
- повторная рвота при парезе кишечника, тяжёлых инфекционных и соматических заболеваниях;
- проведение ИВЛ; о развитие критического состояния вследствие основного заболевания;
- наличие пороков развития (особенно пороков сердца и лёгких);
- нейромышечная блокада.
Лечение
Медикаменты, домашние средства и специальную терапию необходимо назначать в соответствии с типом заболевания.
При лечении гайморита человека не надо госпитализировать, так как обычно ему хватает домашних и амбулаторных процедур.
Лечение носит комплексный характер: прием препаратов, устраняющих отдельные симптомы заболевания, физиопроцедуры, прием препаратов для укрепления иммунитета, прием антибиотиков.
Основные методы лечения гайморита:
Антибиотики широкого спектра действия для внутреннего применения. Назначаются врачом, при правильном применении почти безвредны для организма. Использовать средство можно только если у ребенка есть высокая температура и интоксикация
Важно: чтобы защитить желудочно-кишечный тракт во время приема лекарства, нужно вместе с лекарством принимать пробиотики или пребиотики.
Антисептические препараты для местного применения препараты, воздействующие на причину заболевания – болезнетворные бактерии. К таким препаратам относятся и капли на основе серебра протеината, помогающие избавиться от насморка
Стоит обратить внимание, что сейчас в аптеках очень много таких капель от разных производителей, но для безопасного применения лучше выбирать ту компанию, которая производит оригинальный препарат
Укрепление иммунитета при помощи народных и лекарственных средств: горчичник, обтирание, чаи с травами, прополис (ватные диски свернуть и положить в ноздри на 5 минут), витамин C.
Физиотерапевтические процедуры: ингаляции, электрофорез, «синяя лампа».
Домашняя физиотерапия: ингаляции при помощи небулайзера, паровые ингаляции.
Если никакое из средств не подойдет, то врач может назначить хирургическое вмешательство. Как правило, это прокол, через который убирают скопившийся в пазухе гной.
Осложнения пневмонии
Осложнения пневмонии могут затрагивать как сами лёгкие, так и другие органы.
Непосредственно лёгочные осложнения
Самые распространённые – осложнения, которые касаются самих лёгких:
- Фиброз лёгких. Одно из самых опасных осложнений. Ткани лёгких заменяются соединительной тканью, дыхательная площадь существенно сокращается, возникает дыхательная недостаточность. Сначала она заметна только при движении, а затем и в состоянии покоя. Чем больше разрастается соединительная ткань, тем прогрессирующей само воспаление лёгких.
- Острая дыхательная недостаточность – полная гипоксия. Начинается с чувства нехватки воздуха, при отсутствии медпомощи возникает гипоксическая кома.
- Плеврит – отложения на плевре фибрина, скопление в плевральной полости жидкости, образование спаек. В результате подвижность диафрагмального купола существенно ограничивается. В итоге развивается хроническая дыхательная недостаточность. Если же в полости скапливается не только жидкость, но и гной, развивается гнойный плеврит, являющийся причиной летальных исходов.
- Деструкция – ответ на гнойно-некротическую инфекцию. Сопровождается резким повышением, болью в грудине, выделением зловонной мокроты. При несвоевременно принятых мерах – вероятность летального исхода – 2-5%, при интенсивной медицинской терапии под контролем пульмонологов – прогноз благоприятной.
Осложнения на сердце
Достаточно сложно протекает пневмония у тех, кто имеет проблемы с сердцем.
Существенная проблема – риск осложнений на само сердце:
- Миокардит – воспаление сердечной мышцы. Одновременно нарушается и проводимость. В итоге пациент сталкивается с проблемой сердцебиения, одышкой, набуханием вен.
- Перикардит – воспаление листков перикарда. Последствия – сильная одышка – особенно при движении и общая слабость.
- Эндокардит – образование вегетаций на клапанах сердца. Человека начинает преследовать одышка и сильное потоотделение.
Методы диагностики пневмонии у детей
При появлении подозрительных симптомов ребенка следует отвести к педиатру или вызвать врача на дом.
- Основу диагностики составляют общая симптоматика, данные аускультации (выслушиваются мелкопузырчатые хрипы), лабораторные и инструментальные исследования.
- Для выявления возбудителя пневмонии проводят вирусологические и бактериологические исследования содержимого носоглотки. С помощью иммуноферментного анализа и полимеразной цепной реакции специалисты определяют разновидность вируса или бактерии, чтобы назначить этиотропное лечение.
В марте 2020 года исследователи из университетской клиники Гейдельберга в Германии опубликовали работу, посвященную методам диагностики сегментарной пневмонии у детей. Специалисты выяснили, что в большинстве случаев для подтверждения было достаточно проведения рентгенографии грудной клетки и ультразвукового исследования легких, а МРТ и КТ использовались только в сложных диагностических ситуациях.
Общие рекомендации при болезни
При пневмонии всем заболевшим обязательно строго соблюдать постельный режим. В большинстве случаев можно лечиться амбулаторно под контролем педиатра и детского пульмонолога.
Госпитализация при пневмонии показана в следующих случаях:
- возраст ребенка до трех лет;
- поражение более двух долей легких;
- дыхательная недостаточность тяжелой степени;
- наличие тяжелых заболеваний сердца и сосудов;
- хронические болезни легких в анамнезе (астма);
- иммунодефицит.
Описание
Посев на золотистый стафилококк с определением чувствительности к антибиотикам — бактериологический анализ, который проводится для выявления инфицированности золотистым стафилококком (Staphylococcus aureus). С помощью данного метода, после отмены препарата, оценивают эффективность лечения.Золотистый стафилококк (Staphylococcus aureus) — условно-патогенная бактерия, которая является первопричиной стафилококковых инфекций в организме человека. Бактерии могут находиться непосредственно на коже, слизистой оболочке носа, в гортани, влагалище, кишечнике. Стафилококк также может быть обнаружен и у здоровых людей — приблизительно треть из них имеет в своем организме данные бактерии.В случае ослабленного иммунитета или нарушения состава микрофлоры при повреждении на кожном покрове или слизистых оболочек стафилококк может привести к разным воспалительным инфекциям:
- кожи (карбункулам, импетиго, фолликулиту);
- молочных желёз (маститу);
- дыхательных путей и ЛОР-органов (тонзиллиту, гаймориту, отиту, фарингиту, ларинготрахеиту, пневмонии);
- мочевыводящих путей (уретриту, циститу, пиелонефриту);
- пищеварительной системы (энтероколиту, аппендициту, перитониту, парапроктиту, холециститу);
- костно-суставной системы (остеомиелиту, артриту).
Для определения золотистого стафилококка проводится посев клинического материала на питательные среды. В случае наличия бактерий через 18–24 часа наблюдается рост колоний характерного золотистого цвета. Также существуют виды (штаммы) золотистых стафилококков, которые могут быть устойчивыми к действию некоторых антибиотиков. При определении наличия бактерий в организме, настоятельно рекомендуется провести анализ на его чувствительность к антибиотикам для оптимальной лечебной терапии.Показания
Неспецифические воспалительные заболевания инфекционного происхождения.
Подготовка
Исследование следует проводить до приёма антибиотиков и других антибактериальных химиотерапевтических препаратов.
Исключить приём слабительных препаратов, введение ректальных свечей, масел, ограничить приём медикаментов, влияющих на перистальтику кишечника (белладонны, пилокарпина и др.) и на окраску кала (железа, висмута, сернокислого бария), в течение 72 часов до сбора кала.Интерпретация результатов
В результате указывается информация об отсутствии или наличии роста S. aureus. В случае выявления роста дается полуколичественная оценка, проводится определение чувствительности к антимикробным препаратам.
Интерпретация результата: в норме результат отрицательный.
Виды пневмонии

В зависимости от степени поражения легочной ткани различают очаговую пневмонию (когда затрагивается лишь небольшой очаг легкого – например, бронхи с прилегающими респираторными отделами, такая форма заболевания называется бронхопневмонией), сегментарную, затрагивающую один или несколько сегментов легкого, и долевую, протекающую с поражением доли легкого (такая форма называется также крупозной пневмонией; в воспалительный процесс в этом случае может вовлекаться и плевра – оболочка, покрывающая легкие). Очаговая пневмония протекает сравнительно легко, а крупозная пневмония является наиболее опасной формой заболевания.
Если в воспалительный процесс вовлечено только одно легкое, такая пневмония называется односторонней. Двусторонняя пневмония, то есть воспаление сразу обоих легких протекает значительно тяжелее.
Воспаление легких, вызванное атипичной микрофлорой (микоплазмами, хламидиями) называется атипичной пневмонией. Течение атипичной пневмонии значительно отличается (в частности, её первичные проявления могут совпадать с обычной простудой).
Особенности лечения в домашних условиях
Физические упражнения выполняются по 20-30 минут в день. Выполняются гимнастические упражнения, которые постепенно усложняются. Прогулка 400-1000 метров с небольшими ускорениями.
Пациента помещают в отдельную комнату. Выделяются личные столовые приборы, полотенце, зубная щетка и другие предметы гигиены. Для поддержания оптимальной влажности влажная уборка проводится два раза в день. В зимнюю и летнюю жару рекомендуем использовать увлажнитель воздуха. Температура в помещении должна быть 20-21 ° C, чтобы предотвратить перегрев и чрезмерное потоотделение, затрудняющее выздоровление.
Поскольку больной пневмонией очень слаб, кто-то из членов семьи должен за ним ухаживать
Важно обратить внимание на гигиену человека. Принимать душ запрещено, поэтому необходимо протирать влажной тряпкой
Как только лихорадка пройдет, пациента следует поместить в полулежачее положение, то есть подольше посидеть и начать ходить.
К каким докторам следует обращаться если у Вас Крупозная пневмония у детей:
Педиатр
Пульмонолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Крупозной пневмонии у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Как записаться к врачу
Чтобы вызвать педиатра на дом или записаться на прием, необходимо обратиться в клинику. Записаться можно через онлайн-форму на сайте, по телефону +7 (495) 995-00-33 или при личном визите в клинику по адресу: Москва, 2-й Тверской-Ямской переулок, д.10, станция метро Маяковская. Кроме того, в клинике работает круглосуточный стационар и скорая помощь.
Статьи

20 Окт 2020
Анорексия у подростков
В современном обществе
анорексия стала одной из глобальных проблем среди подростков, особенно
среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей
2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детей
Воспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы лечения
Глаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного…
Причины пневмонии в раннем детском возрасте
Несмотря на то, что в основном причиной пневмонии становятся инфекции, эта болезнь не считается заразной. Дело в том, что чаще всего развивается она при активации эндогенной микрофлоры носоглотки, то есть тех микроорганизмов, которые уже есть в микробиоме человека, в том числе и у маленьких детей. В норме эти бактерии контролируются иммунной системой и не представляют особой угрозы. Процесс заражения легких запускается на фоне пониженного иммунитета, поэтому так часто пневмония является осложнением ОРВИ, а особенно гриппа.
По данным специалистов из Детской клиники ВМА в Санкт-Петербурге, в последнее время главными возбудителями пневмонии у детей (70-80%) являются стрептококки, а вот стафилококки встречаются значительно реже. В 10-15% случаев обнаруживается гемофильная палочка, а у детей первых месяцев жизни частой причиной становятся хламидии и микоплазма. Поражение легких вирусами и грибками встречается редко.
Риски развития воспаления легких у детей выше, чем у взрослых по следующим причинам.
- Узкие дыхательные пути.
- Слабые движения грудной клетки.
- Незрелость дыхательной системы.
- Лежачее положение (для грудничков).
Все эти факторы способствуют тому, что мокрота плохо выводится из органов дыхания. А это приводит к застою слизи и активному размножению бактерий. Кроме этого, развитию болезни может способствовать следующие факторы.
- Рахит.
- Врожденные аномалии грудной клетки.
- Желудочно-кишечные инфекции.
- Неправильное кормление (раннее введение прикормов, отказ от грудного вскармливания).
- Несоблюдение гигиенических норм.