Когда нужно делать прививки ребенку: календарь на 2021 год
Содержание:
- СПОСОБ ПРИМЕНЕНИЯ И ДОЗИРОВКА
- Немного истории
- Какие прививки делают детям до года?
- Какие прививки нужно делать ребенку
- Где и как делают прививки?
- Для чего в России делают вакцинацию
- Календарь прививок с прививкой от коронавируса вступит в силу с 27 декабря 2020 г.
- Обязательные прививки по возрасту
- ОСОБЫЕ УКАЗАНИЯ И МЕРЫ ПРЕДОСТОРОЖНОСТИ ПРИ ПРИМЕНЕНИИ
- Какие данные содержит прививочная карта и где ее взять?
СПОСОБ ПРИМЕНЕНИЯ И ДОЗИРОВКА
Разовая доза вакцины составляет 0,5 мл.
Первичная вакцинация
Согласно Национальному календарю профилактических прививок Российской Федерации курс первичной вакцинации состоит из трех доз вакцины, вводимых в 3,4,5 и 6 месяцев. Тем не менее, по рекомендации врача, могут также применяться другие схемы трехдозовой (например 2-3-4 месяца, 3-4-5 месяцев, 2-4-6 месяцев) и двудозовой (например 3-5 месяцев) первичной вакцинации. Необходимо соблюдать интервал между дозами не менее 1 месяца.
Ревакцинация
Согласно Национальному календарю профилактически прививок Российской Федерации ревакцинация проводится однократно в 18 месяцев жизни.
Тем не менее, по рекомендации врача ревакцинация может бытъ проведена в другое время при соблюдении интервала не менее 6 месяцев после последней прививки первичного курса Так, после двудозовой первичной вакцинации (например 3-5 месяцев) ревакцнирующую дозу предпочтительно вводить между 11 и 13 месяцем жизни, после трехдозового курса первичной иммунизации ревакцинирующая доза может быть введена до 18 мес. Во всек случаях нарушения графика вакцинации врач должен руководствоваться инструкцией по применению лекарственного препарата и рекомендациями Национального календаря профилактических прививок Российской Федерации.
Способ введения
Рекомендуемое место введения — средняя треть переднелатеральной поверхности бедра.
Вакцину следует вводить глубоко внутримышечно, чередуя стороны при последующих инъекциях Инфанрикс Гекса ни при каких обстоятельствах нельзя вводить внутривенно или внутрикожно. Шприц, содержащий вакцину для профилактики дифтерии, столбняка, коклюша (бесклеточную), полиомиелита (инактивированную), гепатита В комбинированную, адсорбированную следует встряхнуть для получения однородной гомогенной суспензии беловатого цвета.
Вакцину для профилактики дифтерии, столбняка, коклюша, гепатита В, полиомиелита комбинированную, адсорбированную и вакцину для профилактики инфекции, вызываемой Haemophilus influenzae тип b. конъюгированную, адесюбированную необходимо визуально проверить на отсутствие механических включений и/или изменение внешнего вида. В случае их обнаружения следует отказаться от применения вакцины. Для варианта упаковки с двумя иглами перед восстановлением вакцины с носика шприца необходимо снять защитный резиновый колпачок и плотно закрепить на шприце стерильную иглу, находящуюся в отдельном пластиковом контейнере. Для восстановления вакцины необходимо удалить с флакона, содержащего лиофилизат, защитную пластиковую крышечку и алюминиевый колпачок Затем ввести суспензию, содержащуюся в шприце (вакцина для профилактики дифтерии, столбняка, коклюша (бесклеточная), полиомиелита (инактивированная), гепатита В комбинированная, адесобированная) через иглу во флакон с лиофилизатом (вакцина для профилактики инфекции, вызываемой Haemophilus influenzae тип b, конъюгированная, адсорбированная) путем прокалывания иглой резиновой пробки флакона Содержимое ввести полностью. Не отсоединяя шприц от флакона, необходимо дождаться полного растворения лиофилизата (не более 5 минут). Восстановленная вакцина представляет собой более мутную суспензию по сравнению с исходной вакциной, использовавшейся для восстановления В случае других изменений вакцина подлежит уничтожению После восстановления вакцину необходимо полностью набрать обратно в шприц, сменить иглу и незамедлительно ввести При этом восстановленная вакцина может находиться при комнатной температуре (21°С) в течение 8 часов.
Предпочтительно введение вакцины после того, как она согреется до комнатной температуры. Кроме того, при комнатной температуре обеспечивается необходимая эластичность резиновой пробки флакона. Для этого флакон перед введением суспензии из шприца необходимо оставить при комнатной температуре (25 ± 3 °С) на пять минут. Вакцина Инфанрикс Гекса не применяется у детей старше 36 месяцев.
Немного истории
Противники вакцинации не задумываются о том, какую опасность могут представлять заболевания, предупреждаемые врачами с помощью прививок.
- Туберкулез – распространенное заболевание, которое вызывается бактериями (палочки Коха). Передается при разговоре, чихании от больного человека воздушно-капельным путем. Сопровождается распадом пораженных тканей организма. Некоторые вида туберкулеза тяжело поддаются лечению. Результат положителен только в начальной стадии заболевания.
- Дифтерия тоже передается контактно-капельным путем. Поражает верхние дыхательные пути. Развивается тяжелое отравление организма. Возникает круп (удушье) с летальным исходом. Антибиотики против заболевания бессильны. Для лечения используют специальную противодифтерийную сыворотку.
-
Столбняк – заболевание, вызываемое бактериями, которые обитают в почве. Вызывает поражение нервной системы, судороги, при отсутствии помощи возможен летальный исход. После перенесения заболевания иммунитет не вырабатывается, поэтому возможно повторное заражение.
Предохранить от заражения может только вакцинация противостолбнячным анатоксином.
- Гемофильная инфекция вызывает поражения различных органов с образованием гнойных очагов. Заражение происходит воздушно-капельным путем от больного человека. Чаще всего болеют дети от семи месяцев до 4 лет. Умирает от заболевания каждый 20-ый ребенок. Перенесшие заболевание дети часто страдают неврологическими осложнениями.
- Краснуха опасна для беременных женщин. Заражение этим заболеванием вначале беременности приводит к врожденным порокам сердечно-сосудистой системы, слуха и зрения у ребенка. Проходит заболевание в большинстве случаев без угрозы для жизни. Лекарств от вируса краснухи не существует.
- Гепатит В вызывает заболевание циррозом печени и гепатоцеллюлярной карциномой (раком). Вирус очень заразен. Передается через тканевую жидкость во время переливания крови, проведения хирургических операциях, тесного общения в семье (зубная щетка, бритва, мочалка и т. д.). Болезнь приводит к превращению человека в инвалида.
- Пневмококковая инфекция вызывает различные заболевания: пневмонию, отит, менингит, эндокардит и т. д. При заражении крови летальный исход возможен в 50% случаев. Отиты приводят к снижению слуха. В группах риска находятся дети до 5 лет и пожилые люди после 60 лет.
Пневмококки устойчивы к антибиотикам. Инфекция развивается стремительно в течение двух дней, поэтому нет времени на определения чувствительности инфекции к антибиотикам, больные погибают, несмотря на введение антибактериальных препаратов.
- Коклюш – заболевание, вызываемое бактериями, сопровождается спазматическим кашлем. Заражение происходит контактно-бытовым путем. Болезнь очень опасна для малышей до 2 лет. Может развиться нарушение мозгового кровообращения и ритма дыхания.
- Полиомиелит также как коклюш очень заразен. Болезнь сопровождается поражением спинного мозга полиовирусом. Приводит к необратимой гибели нейронов, параличу мышц, парезам. Тяжелые случаи заболевания с параличем дыхательных мышц приводят к летальному исходу.
- Корь является очень заразным заболеванием. Приводит к летальному исходу в раннем возрасте. Осложнениями кори является круп (удушье), пневмония, гепатит, нарушения в работе центральной нервной системы и ЖКТ. Если ребенок привит от кори заболевание протекает в легкой форме, не вызывая осложнений.
Вакцину, введенную человеку можно сравнить с оружием, которым снабжают его врачи для борьбы с болезнью. Всякое оружие опасно, если с ним неправильно обращаться, но без него человек беззащитен.
Первую вакцинацию в России проводили при Екатерине II от оспы. Прививку делали вирусом коровьей оспы, который неопасен для человека, но помогает вырабатывать иммунитет, и натуральной оспой человек заболеть уже не может. Только через 100 лет французским микробиологом Пастером были изготовлены препараты для вакцин от других опасных заболеваний.
Какие прививки делают детям до года?
Первая прививка в жизни новорожденного — от гепатита В: вакцина вводится в первые сутки после появления на свет. Требуются повторные введения спустя месяц и полгода. Иммунитет сохраняется в течение пяти лет.
Гепатит В — вирусная инфекционная болезнь, воспаление печени, при котором поражаются ее клетки с угрозой развития цирроза, рака, острой печеночной недостаточности.
Активная специфическая профилактика туберкулеза (БЦЖ, BCG) — проводится в родильном доме в первые трое суток от рождения, место введения — левое плечо. Иммунная защита активна в течение семи последующих лет.
Туберкулез — очень заразное инфекционное заболевание, передается воздушным, пылевым и контактно-бытовым путем, вызывается микобактериями, поражающими легкие, суставы, кости.
Адсорбированная коклюшно-дифтерийно-столбнячная вакцина (АКДС) разработана для профилактики этих болезней. Рекомендовано трехэтапное ее введение с полуторамесячными интервалами. Иммунитет вырабатывается длительный: на 5-10 лет.
Коклюш — острая воздушно-капельная инфекция, характеризуется пароксизмами спазматического кашля, во время которых развивается гипоксия (кислородное голодание). Опасен коклюш тем, что на высоте приступа возникает угроза остановки дыхания.
Дифтерия — острая бактериальная воздушно-капельная инфекция, поражающая небные миндалины, верхние дыхательные пути, образующая плотный фибринозный налет. Угрожает развитием полной их обструкции (блокированием) с прекращением дыхания.
Столбняк — острая инфекционная патология с поражением нервной системы, путь передачи — контактный.
Выражается в появлении тонической напряженности скелетных мышц и генерализованных судорог.
Смерть может наступить от паралича дыхательной мускулатуры (остановка дыхания) или сердечной мышцы (остановка сердца).
Вакцина от полиомиелита. Практикуется трехэтапное прививание с полуторамесячными паузами. Иммунитет формируется длительный: до 10 лет.
Полиомиелит — острая вирусная пищевая инфекция. Страдает нервная система: поражается серое вещество спинного мозга с развитием необратимых параличей, парезов.
Комплексная вакцина MMR против кори, краснухи, эпидемического паротита (свинки, заушницы). Первичная иммунизация приходится на возраст 12 месяцев. Невосприимчивость к этим заболеваниям сохраняется в течение пяти лет.
Корь — очень заразная острая вирусная воздушно-капельная инфекция, протекающая с высокой температурой тела, катаральными явлениями, воспалением конъюнктив, сыпью. Опасность представляют осложнения кори, прежде всего поражение нервной системы.
Краснуха — вирусное острое заболевание, отличается мягким течением в детском возрасте, с реакцией лимфатических узлов и кожными высыпаниями. Однако представляет серьезную опасность при инфицировании во время беременности: возникает угроза появления тяжких пороков развития эмбриона, самопроизвольного аборта.
Эпидемический паротит — острая вирусная воздушно-капельная инфекция, поражающая железистую ткань (поджелудочную железу, слюнные железы, тестикулы у мальчиков) и нервную систему. Опасна осложнениями: мужским неплодием, глухотой, диабетом.
Прививка от пневмококковой инфекции, которая провоцирует возникновение гнойно-воспалительных процессов в легких, мозговых оболочках, суставах, сердце. Рекомендовано трехэтапное введение вакцины: в два и 4 с половиной месяца с ревакцинацией после года. Иммунитет начинает формироваться спустя пару недель после первой прививки и держится не менее пяти лет.
Прививка от гемофильной инфекции — на первом году жизни ставится трижды с полуторамесячным интервалом. При позднем начале вакцинации — после шестимесячного возраста — рекомендовано проводить ее в два этапа.
https://youtube.com/watch?v=XQSdpe_zJ7g
Гемофильная палочка является причиной гнойных воспалений, поражающих сердечную мышцу, суставы, мозговые оболочки (менингит), весь организм (сепсис).
Вакцинацию от гемофильной инфекции проводят младенцам из группы риска:
- недоношенным;
- находящимся на искусственном вскармливании;
- часто болеющим острыми респираторными инфекциями;
- страдающим иммунодефицитными состояниями;
- посещающим ясли-сад.
Многие обязательные прививки допустимо делать в один день, совместимые вакцины даже представлены в одном препарате: АКДС, MMR, Пентаксим.
Какие прививки нужно делать ребенку
В национальный календарь России входят 10 обязательных прививок для детей, которые проводятся бесплатно:
- туберкулез,
- вирусный гепатит В,
- пневмококковая инфекция,
- полиомиелит,
- дифтерия,
- столбняк,
- коклюш,
- корь,
- краснуха,
- эпидемический паротит.
Все сведения о проведенных прививках фиксируются в двух документах: в специальном прививочном сертификате– форма 156/у 93 и в медицинской карте.
Прививочный сертификат – это документ в виде небольшой книжки, который выдается каждому ребенку, содержит всю историю прививок, начиная с роддома.
На титульном листе располагается паспортная часть.
Далее представлена информация о всех проведенных прививках с указанием названия, даты, серии и номера вводимого биологического препарата (вакцины), реакции организма ребенка на вакцинацию, перенесенные инфекционные заболевания, исследования на напряженность иммунитета, данные туберкулиновых проб и другое.
Каждая запись о выполненной прививке должна быть заверена подписью врача и печатью поликлиники.
Какие прививки делают в роддоме
Первые прививки делают младенцу еще в роддоме. Против вирусного гепатита В ребенка вакцинируют в первые 24 часа жизни, а на 3–7 день прививают от туберкулеза. Вакцинирование новорожденных в роддоме обеспечивает более широкий охват детей прививками, что способствует формированию коллективного иммунитета, который сдерживает распространение инфекционных заболеваний в социуме.
Для постановки прививки ребенку необходимо письменное согласие родителей.
Инфекционные заболевания, против которых делаются прививки, наибольшую опасность представляют для новорожденных и детей первого года жизни. Цель иммунизации детей именно на первом году жизни – это максимальная защита ребенка от опасных инфекционных заболеваний, которые угрожают не только здоровью, но и жизни малыша.
График вакцинации на 1-ом году жизни:
- 1 месяц –вторая вакцинация от вирусного гепатита В.
- 2 месяц – вакцинация от пневмококковой инфекции.
- 3 месяц – первая прививка от коклюша, дифтерии, столбняка и полиомиелита.
- 4,5 месяца – вторая вакцинация от дифтерии, коклюша, столбняка и полиомиелита.
- 6 месяцев – третье введение вакцин от дифтерии, столбняка, коклюша, полиомиелита, от гепатита В.
- 12 месяцев – прививка от кори, паротита, краснухи.
Прививки после 1 года
Основные прививки уже выполнены, поэтому проводятся в основном ревакцинации. С помощью повторного введения вакцины поддерживается постпрививочный иммунитет, который сформировался после предыдущих вакцинаций. Повторное введение антигенов повышает специфический иммунитет, а значит осуществляется более эффективная и длительная защита организма от болезней.
Возраст вакцинации:
- 1 год 3 месяца – ревакцинация от пневмококковой инфекции.
- 1 год 6 месяцев – повторная ревакцинация от дифтерии, столбняка, коклюша, полиомиелита.
- 1 год 8 месяцев – вакцина от полиомиелита.
Прививки в детском саду
Как правило, к этому возрасту ребенок уже вакцинирован против основных инфекций. Если по каким-либо причинам, ребенок не был привит в соответствии с календарем прививок, составляется индивидуальный график вакцинаций. При этом стараются завершить по каждой инфекции первичный комплекс: вакцинация плюс ревакцинация, а уже затем постепенно ввести прививки в возрастной график.
Прививки в школе
В школьном возрасте выполняют ревакцинации для поддержания специфического иммунитета на должном уровне.
График ревакцинаций:
- 6–7 лет — прививки от краснухи, кори, паротита, дифтерии, столбняка, туберкулеза (при отрицательных туберкулиновых пробах — реакция Манту).
- 14 лет – от дифтерии, столбняка, полиомиелита.
Прививки по эпидемиологическим показаниям
Помимо плановых профилактических прививок разработаны вакцины, которые применяют для иммунопрофилактики на эндемичных и энзоотичных территориях, когда распространены инфекционные заболевания, характерные для определенной местности.
Детей прививают по эпидемиологическим показаниям при проживании на территориях с высоким уровнем заболеваемости:
- против брюшного тифа – с 3-х лет.
- против клещевого энцефалита – с 15 месяцев.
- Против лептоспироза – с 7 лет.
- Против чумы – с 2 лет.
- Против вирусного гепатита А – с 20 месяцев (1 год 8 месяцев).
На территории Свердловской области по эпидемическим показаниям, согласно региональному календарю Свердловской области, дети могут прививаться дополнительно против:
- ротавирусной инфекции – с 2 месяцев
- гемофильной инфекции – с 3 месяцев
- менингококковой инфекции – с 9 месяцев
- клещевого энцефалита – с 15 месяцев
- вирусного гепатита А – с 20 месяцев (1 год 8 месяцев)
- ветряной оспы – с 12 месяцев
- папиломавирусной инфекции – с 13 лет.
Где и как делают прививки?
Детей в России прививают бесплатно в поликлиниках, детских садах или школах (вакцинацию проводят медработники медицинских, дошкольных или учебных учреждений). Медработник информирует родителей о том, какие именно вакцины будут вводиться, а также о возможных прививочных реакциях, осложнениях после вакцинации и последствиях отказа от нее. Родители подписывают добровольное информированное согласие на проведение процедуры.
Педиатр осматривает ребенка, измеряет температуру, опрашивает родителей о перенесенных заболеваниях, в том числе хронических, аллергии и др. Результаты осмотра вносят в медкарту вместе с разрешением на введение вакцины.
Как проходит процедура?
В прививочном или процедурном кабинете проверяют направление на вакцинацию и допуск к ней. Перед введением вакцины медсестра проверяет название и срок годности препарата, целостность ампулы или другой упаковки. Вакцинацию проводят по инструкции к препарату и с соблюдением правил антисептики и асептики. В течение получаса после введения препарата необходимо оставаться рядом с прививочным кабинетом или медучреждением на случай, если возникнет острая аллергическая реакция на введенный препарат.
Какие виды прививок бывают?
При иммунизации препарат может вводиться разными способами:
- внутримышечно. Инъекцию делают в переднебоковую часть бедра или в верхнюю часть плеча. Такой способ введения считают самым эффективным: препарат лучше распространяется, иммунитет формируется быстрее, а риск аллергии минимален;
- перорально. Вакцину нужно проглотить. Таким способом вакцинируют от полиомиелита и энтеровирусных инфекций;
- внутрикожно. Инъекцию делают тонкой иглой в плечо или предплечье (область между запястьем и локтевым сгибом). Если доза препарата введена правильно и не слишком глубоко, кожа должна приобрести белесый цвет в месте инъекции;
- подкожно. Инъекцию выполняют под лопаткой, в передней части бедра или в боковой части плеча, захватив двумя пальцами складку кожи и «приподняв» ее;
- интраназально – через нос (путем распыления аэрозоля, использования мазей или кремов). Такие вакцины применяются редко, обычно они не формируют системный иммунитет и рекомендованы для сезонной защиты от инфекций, которые передаются воздушно-капельным путем.
Для чего в России делают вакцинацию
14 мая 1796 года — знаменательный день в истории развития медицины: Э. Дженнер, ученый и практиковавший врач, впервые ввел препарат с целью вакцинации против натуральной оспы. Заболевание в те далекие годы носило эпидемиологический характер. Болезнь уносила тысячи жизней, не щадя ни детей, ни взрослых. Благодаря массовой вакцинации населения оспу удалось победить. Трудно представить, каким бы был мир сегодня, если бы не вклад великого английского врача.
Во все времена вакцинация считалась единственным способом предупреждать и контролировать инфекционные заболевания, способные уносить сотни тысяч, и даже миллионы жизней.
Вакцинация (прививки детей и взрослых) — выдающийся успех здравоохранения. Основной принцип иммунизации заключается в искусственной выработке иммунитета от возбудителей конкретного заболевания или группы патогенов.
С целью безопасности инъекция содержит лишь белковые молекулы, которых достаточно, чтобы «познакомить» иммунную систему человека с потенциальной угрозой, заставить иммунитет сохранить память об опасном контакте, запечатлеть «лицо» врага в биологической базе вражеских агентов и не допустить возможных осложнений, вызванных заболеваемостью, в будущем.
В России опыт медицинского коллеги применил Е. М. Мухин в 1802 году, но успех был не таким грандиозным, как в Европе. Тем не менее, направление развивалось, с каждым годом совершенствуясь. С 1919 года вакцинация (прививки) в России стала обязательной.
Календарь прививок с прививкой от коронавируса вступит в силу с 27 декабря 2020 г.
Приказ с изменениями календаря прививок опубликован на официальном интернет-портале правовой информации 16.12.2020.
Календарь прививок по эпидемическим показаниям дополняется прививка от коронавируса:
Против коронавирусной инфекции, вызываемой вирусом SARS-CoV-2
Прививка от коронавируса будет распределяться по приоритетам.
Приоритет 1-го уровня:
взрослые, работающие по отдельным профессиям и должностям:
- работники медицинских, образовательных организаций, социального обслуживания и многофункциональных центров);
- лица, проживающие в организациях социального обслуживания;
- лица с хроническими заболеваниями, в том числе с заболеваниями бронхолегочной системы, сердечно сосудистыми заболеваниями, сахарным диабетом и ожирением.
Приоритет 2-го уровня:
взрослые, работающие по отдельным профессиям и должностям:
- работники организаций транспорта и энергетики,
- сотрудники правоохранительных органов, государственных контрольных органов в пунктах пропуска через государственную границу;
- лица, работающие вахтовым методом;
- волонтеры;
- военнослужащие;
- работники организаций сферы предоставления услуг.
Приоритет 3-го уровня:
- государственные гражданские и муниципальные служащие;
- обучающиеся в профессиональных образовательных организациях и образовательных организациях высшего образования старше 18 лет;
- лица, подлежащие призыву на военную службу.
В приказе об изменении календаря профилактических прививок по эпидемическим показаниям также отмечено, что
Кому нужно делать прививку от коронавируса
При угрозе возникновения эпидемической ситуации главные государственные санитарные врачи субъектов РФ и их Замы могут вынести соответствующее постановление о:
Гражданам указанным в соответствующих группах следует сделать вакцинацию, согласно календарю прививок по эпидемическим показаниям.
Граждане могут отказаться от прививок.
В данном случае данные лица должны будут отстранены от работы на период эпиднеблагополучия.
Могут ли уволить если не сделать прививку указанную в календаре профилактических прививок
В соответствии с письмом Минпросвещения России №МП-П-3394 от 24.09.2020 указано следующее:
«Работодатель отстраняет от работы (не допускает к работе) работника на весь период времени до устранения обстоятельств, явившихся основанием для отстранения от работы или недопущения к работе.
В период отстранения от работы (недопущения к работе) заработная плата работнику не начисляется, за исключением случаев, предусмотренных ТК РФ или иными федеральными законами. В случаях отстранения от работы работника, который не прошел обязательный медицинский осмотр не по своей вине, ему производится оплата за все время отстранения от работы как за простой».
Обязательные прививки по возрасту
В России прививки населению ставятся в соответствии с календарем прививок. Это документ, который утвержден Минздравсоцразвитием РФ и определяет сроки и виды прививок.
Плановые прививки являются бесплатными. Какие прививки по месяцам / годам положены детям?
В роддоме
Каждая мама в первые часы после родов подписывает согласие или отказ на прививку новорожденному против гепатита В.
Чем опасен гепатит В? Он вызывает нарушения в печени, способен привести к ее циррозу или раку. Вирус передается через кровь и другие жидкости человеческого организма. Не стоит отказываться от прививки, если мать является носителем вируса. Прививка делается по схеме: 0-1-6 мес, либо 0-3-6 мес. Детям из группы риска по схеме 0:1:2:12 мес.
Детские прививки с рождения включают и вакцинацию от туберкулеза, ее делают на 3-7 сутки. О том, как опасен туберкулез, и сколько жизней он унес, знают все. Прививку от туберкулеза делают по схеме: 0 мес. – 7 лет – 14 лет (по показаниям).
В первый год жизни
За первые 12 месяцев малыша прививают более 10 раз. Некоторые вакцины комбинируют, и одной инъекцией делают несколько вакцинаций, как, например, АКДС – против столбняка, дифтерии, коклюша. Некоторые прививки ставят в один день, как, например, АКДС и против полиомиелита.
В 3 и 4,5 месяцев детки получают вакцину АКДС и против полиомиелита. От чего спасают эти вакцины?
Столбняк вызывается бактериями, которые размножаются в кишечнике человека и животных, и могут присутствовать в фекалиях. Поэтому заразиться можно через почву, загрязненную ими. Столбняк передается сквозь поврежденные ткани организма и даже через пуповину, которую перерезали нестерильным скальпелем. Столбняк поражает нервную систему человека и способен привести к смерти.
Дифтерия проявляется как воспаление верхних дыхательных путей и может вызвать остановку дыхания.
Коклюш проявляется в сильнейших приступах кашля, а также вызывает тяжелые последствия как пневмония, бронхит, плеврит. Кашель при коклюше способен вызывать кровоизлияние в мозг.
Полиомиелит – заболевание нервной системы, способен вызвать паралич, поражать мышцы, парализовать диафрагму, что опасно остановкой дыхания. Прививка от этого заболевания вызывает массу противоречий. Считается, что непривитые детки очень редко заболевают полиомиелитом, а введенная вакцина способна вызывать легкую и среднюю по тяжести форму этой болезни.
Паротит – заболевание, известное как свинка. При нем происходит поражение желез (слюнных, поджелудочной, семенных). При осложненном течении заболевание может перейти в менингит, энцефалит; может развиться глухота, бесплодие (чаще – мужское).
Корь, болезнь, занимающая лидирующие позиции по смертности, представляет опасность для малыша уже во внутриутробном периоде, если непривитая мамочка заболевает. Пневмония, отит, глухота, слепота, умственная отсталость – такие осложнения приносит корь заболевшим детям.
Краснуха у маленьких детей протекает относительно легко, но известны осложнения в виде энцефалита (воспаления мозга). Непривитая женщина, во время беременности заболевшая краснухой, может и вовсе потерять малыша, либо родить ребенка с нарушениями ЦНС, пороком сердца, слепотой или глухотой.
С 2014 года календарь прививок в России пополнился вакцинацией от пневмококка (инфекция, вызывающая менингиты, пневмонии, отиты и т.д.). Кроме того, деткам в группе риска по гемофилии (несвертываемость крови) проводят вакцинацию от данного заболевания по схеме 3-4,5-6 мес.
Прививки после года
На втором году жизни посещения прививочного кабинета станут более редкими. Так, в полтора года ребенка ожидает АКДС-ревакцинация и первая ревакцинация от полиомиелита, а в 20 мес. – повторная ревакцинация против полиомиелита.
Если вы сомневаетесь в качестве вакцины, которую предлагает поликлиника, приобретите самостоятельно вакцину в аптеке! Как правило, там точно соблюдены и условия транспортировки, и способ хранения. Попросите к вакцине «снежок» (пакет с охладительным материалом), чтобы донести вакцину, не нарушив температурный режим. Вам не вправе отказать в процедурном кабинете в инъекции вашей вакциной.
ОСОБЫЕ УКАЗАНИЯ И МЕРЫ ПРЕДОСТОРОЖНОСТИ ПРИ ПРИМЕНЕНИИ
Инфанрикс Гекса ни при каких обстоятельствах нельзя вводить внутривенно или внутрикожно.
Перед вакцинацией следует изучить анамнез ребенка, обращая внимание на предшествующее введение вакцин и связанное с этим возникновение побочных реакций, а также провести осмотр. Как и при введении любых других вакцин, следует иметь наготове все необходимое для купирования возможной анафилактической реакции на Инфанрикс Гекса
Вакцинированный должен находиться под медицинским наблюдением в течение 30 минут после иммунизации. Возникновение следующих реакций после введения вакцины Инфанрикс Гекса не является противопоказанием для последующих вакцинаций, однако при этом необходимо учитывать соотношение пользы и риска:
- Температура г 40 С, возникшая в течении 48 часов;
- Коллапс или шокоподобное состояние, развившиеся в течение 48 ч после введения вакцины;
- Пронзительный крик, длящийся 3 ч и более, возникший в течение 48 ч после введения вакцины;
- Фебрильные или афебрильные судороги, возникшие в течение 3 суток после вакцинации.
Инфанрикс Гекса следует применять с осторожностью у пациентов с тромбоцитопенией или с нарушениями системы свертывания крови, поскольку у таких пациентов внутримышечная инъекция может стать причиной кровотечения.
Как при любой другой вакцинации, не у всех вакцинированных может выявляться защитная иммунная реакция.
Инфанрикс Гекса не предотвращает развития заболеваний, вызванных какими-либо другими возбудителями, за исключением Corynebactetium diphthenae, Clostridium lelani, Bordetellopertussis, вируса гепатита В. вируса полиомиелита 1,2,3 типов и Haemophilus influenzae тип b Однако ожидается профилактический эффект в отношении гепатита D. который может быть предотвращен с помощью вакцинации, т к гепатит D (вызванный вирусом гепатита дельта) не встречается в отсутствие вируса гепатита В.
Существуют ограниченные данные, основанные на вакцинации 169 недоношенных детей, свидетельствующие о том, что Инфанрикс Гекса может назначаться недоношенным детям. Однако у них может отмечаться более низкий иммунный ответ
ВИЧ-инфекция не является противопоказанием к вакцинации. Однако после вакцинации пациентов с иммунодефицитом ожидаемый иммунологический ответ также может не достигаться. Поскольку антиген капсулярного полисахарида Haemophilus influenzae b экскретируется с мочой, в течение 1 -2 недель после вакцинации при анализе мочи может регистрироваться положительный тест. В этот период необходимо проведение других тестов для подтверждения диагноза инфекции, вызываемой Hаemophilus influenzae тип b.
У детей с прогрессирующими неврологическими расстройствами, включая инфантильные спазмы, неконтролируемую эпилепсию или прогрессирующую энцефалопатию, вакцинацию против коклюша (как цельноклеточными, так и бесклеточными вакцинами) необходимо отложить до стабилизации состояния. Решение о назначении вакцины с коклюшным компонентом должно быть принято индивидуально после тщательной оценки пользы и рисков.
Необходимо учитывать потенциальный риск апноэ и необходимость мониторинга дыхательной функции в течение 72 ч при первичной вакцинации детей, родившихся преждевременно (c 28 недель гестации) и. особенно, детей с респираторным дистресс-синдромом. Ввиду необходимости вакцинации детей данной группы, первичную вакцинацию не следует откладывать или отказывать в ее проведении
Первичный курс вакцинации таким детям следует осуществлять в условиях стационара под наблюдением врача в течение 72 ч После вакцинации или иногда перед ней возможны обмороки или выраженная слабость как психологическая реакция на инъекцию Перед вакцинацией важно удостовериться, что пациент не получит повреждений в случае обморока.
Наличие фебрильных судорог в анамнезе, а также судорог в семейном анамнезе или синдрома внезапной детской смерти не является противопоказанием, но требует особого внимания. Таких вакцинируемых следует наблюдать в течение 2-3 дней, так как в этот период может возникнуть нежелательное явление.
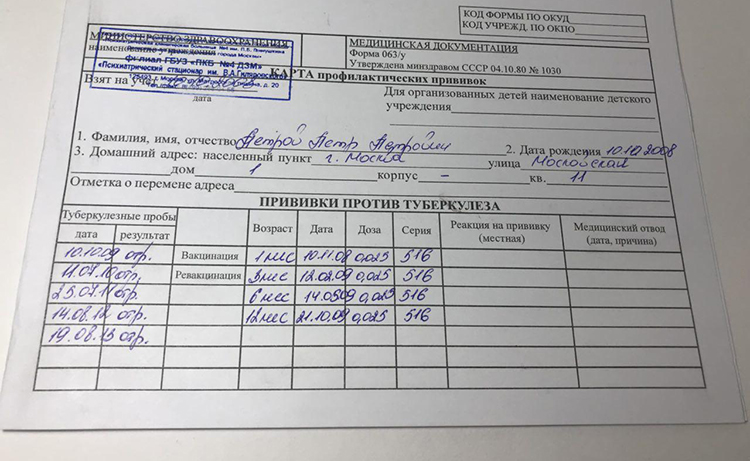
Какие данные содержит прививочная карта и где ее взять?
Карта профпрививок (форма 063-у) заводится на каждого малыша, впервые посетившего процедурный кабинет поликлиники. В неё уже внесены все данные о вакцинациях, проводимых в роддоме. И затем отмечается каждая последующая прививка.
Стандартная форма карты включает:
- паспортную часть, где следует указать ФИО пациента, прописку и резус-фактор. Здесь же ставится штамп поликлиники и его гербовая печать;
- страницы с отметками о вакцинации и реакция на них, данные о перенесённых болезнях, сведения о тесте Манту и др.
Заполнять карту имеет право только медработник. Каждая запись заверяется подписью врача и печатью медучреждения.