Лекарства от аллергии
Содержание:
- Список литературы
- Фармакотерапия
- Травы от аллергии на коже
- Фармакодинамика
- Сборы трав против аллергии
- Лечение аллергического ринита
- Аллергия на имплантируемые материалы
- Лечение лекарственной аллергии
- Профилактика
- Травы от аллергии для детей получили своё широкое применение
- Антигистаминные препараты при кожной аллергии
- Второе поколение
- Аллерген-специфическая иммунотерапия (АСИТ)
- Диагностика и лечение
- Антигистаминные препараты второго поколения — виды и действие
Список литературы
- Сергеев Ю. В. Аллергия к материалам, применяемым в ортопедической стоматологии / Ю.В. Сергеев, Т.П. Гусева // Лечащий врач. – 2004 – №3. – 38-41 с.
- Аллергология. Клинические рекомендации, разработанные Рабочей группой РААКИ / под ред. Р. М. Хаитова. – М.: Фармарус Принт Медиа, 2013. – р 126 с.
- Агафонова В.А. Исследование антигистаминных препаратов 3-х поколений: материалы V студенческой международной заочной научно-практической конференции «Научное сообщество студентов XXI столетия. Естественные науки» / В.А. Агафонова, Юдичева К.В. – М.: изд-во Сибирская ассоциация консультантов, 2012. – 322 с.
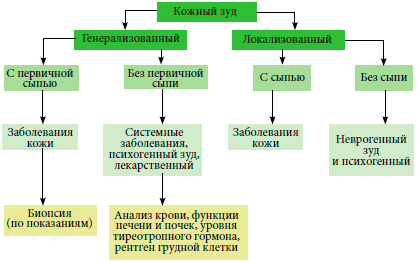
- Корсунская И. М. Кожный зуд: о чем следует задуматься / И. М. Корсунская, Е. В. Дворянкова, К. Т. Плиева // Эффективная фармакотерапия. – 2015. – №45. – 14-18 с.
- Инструкция по применению лекарственного препарата для медицинского применения Цетрин. – Регистрационный номер: П N013283/01.
Фармакотерапия
Еще один из важнейших методов лечения аллергии — это фармакотерапия, или применение лекарственных средств для устранения симптомов заболевания и профилактики рецидивов.
Существуют следующие группы препаратов против аллергии:
- антигистаминные средства;
- стабилизаторы мембран тучных клеток;
- глюкокортикостероидные препараты;
- симптоматические лекарственные средства против аллергии.
Антигистаминные препараты (блокаторы Н1-гистаминовых рецепторов) широко применяются при различных аллергических заболеваниях. Они быстро и эффективно устраняют клинические проявления или предотвращают их развитие. Их механизм действия связан с блокадой гистаминовых рецепторов, что помогает избавиться от аллергии вследствие прекращения действия гистамина — вещества, которое выделяется в большом количестве и определяет развитие основных симптомов заболевания: насморк, чихание, заложенность носа, кожный зуд, покраснение и т. д.
Блокаторы Н1-гистаминовых рецепторов снижают реакцию организма на гистамин, снимают вызванный им спазм гладкой мускулатуры, уменьшают проницаемость капилляров и отек тканей, обладают противозудным эффектом.
Травы от аллергии на коже
Травы прекрасно помогают и для лечения аллергии на коже. При дерматологической аллергии возникает зуд и покраснение кожи, высыпание по типу экземы, отшелушивание кожи, волдыри, сухость кожных покровов. Такая аллергия может быть вызвана как химическими бытовыми и косметическими средствами, так и пищевыми продуктами и холодом.
Травы от аллергии на коже — это зачастую дикорастущие растения (можно брать как и свежие побеги, так и засушенные травы). Вам понадобятся: корень крушины (2 ст. ложки), тертый корень цикория (1 ст. ложка), тертый корень одуванчика (1 ст. ложка), листья вахты (2 ст. ложки), плоды фенхеля (2 ст. ложки). Полученную смесь необходимо залить одним стаканом (250 грамм) кипятка, далее – прокипятить еще полчаса и затем отставить настаиваться в течении 2-3 часов. Принимать по полстакана отвара 2-3 раза в день перед едой.
Следует заметить, что сбор трав от аллергии необходимо проводить в чистых незагазованных местностях, или же купить необходимые элементы сбора в аптеке, ведь все аптечные травы и уже готовые сборы проходят радиологический контроль.
Фармакодинамика
Препараты против аллергии разделяют на три группы: антигистаминные, стабилизаторы мембран тучных клеток, кортикостероиды.
Антигистамины подавляют выработку вещества, которое появляется в крови под воздействием аллергенов (раздражителей) и вызывает неприятные симптомы (зуд, покраснение, отечность и пр.).
Препараты первого поколения (Димедрол, Тавегил, Диазолин) также способны влиять на работу гистаминовых рецепторов, в результате чего могут возникнуть побочные реакции, такие как сонливость.
Таблетки от аллергии, не вызывающие сонливость относятся к препаратам второго и третьего поколения, они не оказывают влияния на рецепторы, имеют меньшее число побочных реакций и принимать такие препараты следует один раз в день, в отличие от средств первого поколения.
Стабилизаторы мембран тучных клеток назначаются при затяжных аллергических реакциях – экзема, бронхиальная астма, атопический дерматит. Принцип действия таких препаратов основан на разрушении мембраны определенного вида лейкоцитов – базофилов. В результате во время поступления аллергена в организме не вырабатывается вещество, вызывающее симптомы аллергии.
Кортикостероиды относятся к гормональным средствам и представляют собой аналог гормонов, вырабатываемых надпочечниками. Такие препараты обладают мощным противовоспалительным и противоаллергическим эффектом и назначаются в особо тяжелых случаях.
Сборы трав против аллергии
Соединяя несколько трав воедино, получаются очень эффективные сборы против аллергий разнообразной природы. Предлагаем Вашему вниманию следующие антиаллергические травяные сборы:
[]
Сбор №1
Вам понадобятся: корень аира (50 гр.), мать-и-мачеха (100 гр.), корень девятисила (50 гр.), семя цитварной полыни (150 гр.), багульник (100 гр.).
Смешайте все травы, залейте 200 граммами крутого кипятка и дайте отстояться сутки. Затем, полученный настой необходимо процедить через тонкую марлю или мелкое сито. Принимать сбор рекомендовано 3 раза в сутки по 3 столовые ложки за полчаса до приёма пищи.
[], []
Сбор №2
Вам понадобятся: сосновые почки (60 гр.), сушёный тысячелистник (60 гр.), берёзовый гриб (750 гр.), полынь (5 гр.), плоды шиповника (60 гр.).
Все ингредиенты сбора необходимо перемешать, залить 3 литрами остуженной кипячёной воды и настаивать 4-5 часов. Затем в полученный отвар необходимо добавить стакан сока алоэ, 2 стакана мёда и 150 грамм коньяка. Сбор перелить в стеклянную посуду и поставить в холодильник. Принимать сбор по столовой ложке 3 раза в день за полчаса до приёма пищи.
[], []
Сбор №3
Вам понадобятся: плоды шиповника (40 гр.), корень одуванчика лекарственного (20 гр.), трава золототысячника (20 гр.), трава зверобоя (15 гр.), хвощ полевой (10 гр.), кукурузные рыльца (5 гр.).
Все травы перемешать в одной посудине. 2 столовых ложки травяной смеси залить полулитром кипятка и поместить в термос. Оставить настаиваться на ночь (7-8 часов). Настойку процедить через марлю и принимать остуженной, но не холодной. Рекомендовано принимать по 100 грамм 3 раза в день за полчаса до еды. Принимать сбор в течении 4-5 месяцев, делая недельный перерыв каждый месяц.
[], [], []
Сбор №4
Вам понадобятся: зверобой (4 части), золототысячник (5 частей), корень одуванчика толчёный (3 части), полевой хвощ (2 части), кукурузные рыльца (1 часть), ромашка аптечная (1 часть), порошок плодов шиповника (4 части).
Все элементы смеси необходимо смешать в одной посудине, залить 200 граммами остуженной кипячённой воды, и поставить настояться на ночь. Утром отстоянную смесь необходимо довести до кипения и настаивать еще час. Принимать сбор рекомендовано по трети стакана 3 раза в день за полчаса до приёма пищи. Лечение проводить курсом до 6-ти месяцев, делая перерыв в неделю, каждый месяц лечения.
[]
Лечение аллергического ринита
Аллергический ринит хорошо поддается лечению, если внести изменения в образ жизни и тщательно соблюдать рекомендации врача. Если аллергический ринит протекает в мягкой форме, вы можете самостоятельно избавиться от его симптомов:
- с помощью безрецептурных препаратов: антигистаминных средств длительного действия, не обладающих седативным эффектом (не вызывающих сонливости) и деконгестантов (сосудосуживающих средств), избавляющих от заложенности и выделений из носа;
- избегая специфических аллергенов, которые провоцируют заболевание;
- регулярно промывая нос физиологическим раствором, чтобы удалить со слизистой аллергены и выделения.
Вам следует обратиться к врачу, если предпринятые меры не приносят облегчения, или симптомы аллергии сильно выражены и влияют на качество вашей жизни. Методы лечения аллергического ринита описаны ниже.
Лекарственные препараты
Медицинские препараты лечат не саму аллергию, а ее проявления, такие как: выделения из носа, зуд, чиханье. Если симптомы вызваны сезонными аллергенами, например, пыльцой, вам следует прекратить прием лекарств после того, как риск контакта с аллергеном прошел. Посетите врача, если двухнедельный прием препаратов не дает эффекта.
Антигистаминные препараты избавляют от симптомов аллергического ринита, блокируя действие химического вещества — гистамина, который высвобождается в организме при контакте с аллергеном. Большая часть антигистаминные препаратов в виде таблеток и спреев для носа отпускается в аптеках без рецепта.
Антигистаминные препараты иногда вызывают сонливость. Поэтому, перед первым приемом внимательно ознакомьтесь с инструкцией. Проследите за своей реакцией на препарат прежде, чем садится за руль или управлять сложными механизмами. В особенности антигистаминные препараты вызывают сонливость при сочетании с алкоголем.
Кортикостероиды. Если вы страдаете от частых и продолжительных симптомов, заложенности носа и назальных полипов, врач может назначить вам спрей для носа или капли, содержащие кортикостероиды. Кортикостероиды помогают снять воспаление и отек в носу. Эффект наступает спустя некоторое время после приема, зато действие длится дольше, чем у антигистаминных средств.Спреи и капли с кортикостероидами редко, но вызывают побочные эффекты, такие как: сухость в носу, раздражение и носовые кровотечения.
При особо тяжелом течении аллергического ринита врач может назначать вам короткий курс кортикостероидов в виде таблеток приблизительно на 5-10 дней.
Назальные деконгестанты (сосудосуживающие средства)снимают заложенность в носу и, как правило, продаются без рецепта. Они выпускаются в виде назального спрея или капель, реже таблеток или капсул. Для лечения аллергического ринита деконгестанты применяются не более 5-7 дней. Более продолжительное использование может усилить заложенность носа.
Не используйте деконгестанты для носа, если принимаете антидепрессанты из группы ингибиторов моноаминоксидазы (ИМАО).
Дополнительные препараты. Если аллергический ринит не поддается лечению, врач может внести изменения в вашу лечебную программу:
- увеличить дозировку назального спрея с кортикостероидом;
- добавить к лечению короткий курс деконгестантов для носа в виде спрея;
- назначить комбинацию антигистаминного препарата в таблетках, назального спрея с кортикостероидами и деконгестанта для носа;
- рекомендовать назальный спрей, содержащий средство под названием ипратропиум, которое снижает количество жидких выделений из носа;
- добавить к лечению антагонист лейкотриеновых рецепторов.
Если дополнительные препараты не помогли, вас направят к специалисту для дальнейшего обследования и лечения.
Гипосенсибилизация (иммунотерапия)
Гипосенсибилизация (иммунотерапия) — метод лечения определенных видов аллергии, таких как сенная лихорадка. Это лечение назначается при тяжелых проявлениях заболевания. Суть метода заключается в постепенном введении нарастающих доз аллергена в организм, чтобы снизить к нему чувствительность. Как правило, инъекции делают под кожу плеча с интервалом в неделю, постепенно повышая дозу аллергена.
Аллергия на имплантируемые материалы
Некоторые вмешательства стоматолога подразумевают имплантацию в полость рта инородных тел, способных вызывать контактные аллергические реакции. Это могут быть зубные имплантаты, пломбы, протезы и средства исправления нарушений прикуса. Химические соединения, металлы и сплавы металлов могут вызывать аллергии замедленного типа, соединения полимеров могут вызывать IgE опосредованные реакции.
К причинным аллергенам в данном случае специалисты относят следующие пункты:
- Ртутные амальгамы, или сплавы ртути с прочими металлами
- Кобальт
- Олово
- Цинк
- Медь
- Палладий
- Никель
- Нержавеющая сталь
- Хром
Ртутные амальгамы по причине частых провокаций аллергии в настоящее время не применяются в качестве материала для пломбирования. Сенсибилизация происходит в процессе долговременного присутствия аллергена в полости рта или по причине ношения украшений из металла и нанесения татуировок на кожу. Известны случаи отсутствия аллергических реакций на имплантацию материалов из никеля для пациентов с сенсибилизацией данного металла. Это объясняется феноменом оральной толерантности.
Еще одной группой аллергенов в составе материалов для имплантации в полость рта специалисты считают полимерные органические материалы, например, метилакрилат. Клинические проявления индивидуальны, это могут быть лихеноидные реакции, в полости рта – сетчатые, эрозивные, атрофические чешуйчатые элементы.
Высыпания устраняются после удаления имплантата, после повторной установки данного имплантата возможен рецидив проблемы. Проблема поддается подтверждению при помощи патч-теста с контактным аллергеном, но это возможно в настоящее время лишь за рубежом. Если удаление имплантата не решило проблему, то, по мнению специалистов, может потребоваться назначение топических или системных кортикостероидов при наличии кожных высыпаний.
Лечение лекарственной аллергии
Лекарственная аллергия требует особого внимания. Самостоятельно выявить причины, а следовательно и назначить лечение невозможно. Это может сделать только специалист. Обнаружив у себя признаки лекарственной аллергии следует немедленно:
- Прекратить прием всех лекарственных средств;
- Принять сорбенты;
- Немедленно обратиться за помощью к врачу.
После осмотра и проведения всех необходимых анализов врач-специалист назначает лечение. Независимо от причины возникновения аллергии, пациенту всегда прописывается гипоаллергенная диета, обильное питье и отменяется прием всех препаратов. По решению врача, в зависимости от состояния пациента, возможно назначение очищающей клизмы, промывание желудка.
После снятия симптомов лекарственной аллергии, проводится анализ всех препаратов, принимаемых пациентом, выяснение первопричины развития аллергической реакции.
Если Вы знаете о своей аллергии на лекарства:
- Запишите все препараты, на которые у Вас аллергия;
- Обязательно предупреждайте врача о наличии аллергии, независимо от заболевания и причины обращения;
- Внимательно читайте инструкцию каждого применяемого Вами препарата;
- При первых признаках аллергии прекращайте прием препарата и обращайтесь к врачу-аллергологу.
Профилактика
Профилактика заболевания — лучший метод, чтобы о нем забыть навсегда. Профилактические меры возможны и при аллергическом рините.
Во-первых, следует соблюдать гипоаллергенную диету (исключение цитрусовых, красных ягод и фруктов, орехов, пакетированных соков).
Во-вторых — избавиться от вредных привычек (в частности, от активного и пассивного курения и употребления алкоголя).
В-третьих, соблюдать личную гигиену и поддерживать чистоту в доме.
В-четвертых, не заводить домашних животных или тщательно следить за гигиеной уже имеющихся (в тяжелых случаях, от питомца может потребоваться избавиться — отдать на передержку во время обострения или отдать насовсем в хорошие руки).
В-пятых, принимать любые медикаменты только по назначению врача, изучать их инструкцию, не смешивать лекарства, на сочетание которых выявлены аллергические реакции (прописано в инструкции).
В-шестых, отдать предпочтение одежде и постельному белью из натуральных тканей.
В-седьмых, по возможности избегать интенсивных физических нагрузок и стрессовых ситуаций.
Всё вышеперечисленное достаточно несложно осуществить. Хуже, когда профессия связана с производством, например, химикатов. Рано или поздно на такой работе начнется профессиональная аллергия. Моментально сменить сферу деятельности, конечно, не выйдет, но нужно помнить, что если аллергия уже началась, то она будет лишь усугубляться. В этом случае навсегда вылечиться не получится, пока аллерген присутствует в жизни постоянно.
Помимо создания особых условий дома и в жизни, необходима профилактика обычных респираторных заболеваний (избегать переохлаждения и перегрева, одеваться по погоде, тщательно мыть руки, не пить ледяную воду, избавиться от привычки есть мороженое на улице в холодное время года и т.д.) и иммуноукрепляющая терапия. Если соблюдать эти нехитрые правила, то качество жизни значительно улучшится, а недуг станет редкостью или пройдет навсегда. Эти меры подойдут всем, а не только тем, кто хочет избавиться от аллергии.
Актуальные услуги:
Травы от аллергии для детей получили своё широкое применение
Травами можно лечить аллергии даже у самых маленьких, применяя травяные ванночки для купания малыша. Такие ванночки не только избавляют от аллергий, но и успокаивают малыша, обеспечивая ему благоприятный психо-эмоциональный фон. Ванночки рекомендуется проводить 2-3 дня подряд (лучше вечером, перед сном ребёнка), но если улучшение не наступает- следует обратиться к педиатру или к детскому дерматологу.
Традиционными травами для лечения детей считаются душица, череда и календула. Часто эффективным оказывается применение даже нескольких трав вместе. Для приготовления лечебной ванночки необходимо взять 3 ложки травы (череды, календулы ли душицы), залить 1 литром кипятка и варить на медленном огне ще 15 минут. Полученный отвар добавить в ванночку малыша (учтите, общая температуры воды в ванночке должна быть 26-27 С).
Антигистаминные препараты при кожной аллергии
Аллергические дерматиты проявляются кожными высыпаниями. К ним относятся крапивница, атопический и аллергический дерматиты, нейродермиты и другие.
Для лечения кожных аллергий диагностируется вид, устанавливаются факторы развития, собираются кожные пробы и устраняется аллерген. После этого назначается местная и системная терапия. В период затихания и ремиссии проводится аллергенспецефическая иммунотерапия, которая «закаляет» организм против аллергена и позволяет сократить количество рецидивов.
Местная терапия кожной аллергии предполагает борьбу с зудом и сокращение воспалительной реакции. Атопический дерматит предполагает в некоторых случаях назначение глюкокортикоидов для наружного применения.
Системная терапия предполагает использование антигистаминных средств, т.к. они обладают противозудным эффектом, опыт использования АГП при атопических дерматитах говорит об успешности лечения.
Кроме того, антигистаминный препарат обязательно назначают при наличии у пациента отягощающих респираторных явлений: аллергического или сезонного ринита. В случае острого отека рекомендовано уменьшение остроты с помощью антигистаминного средства 2-ого поколения.
При аллергическом дерматите, затрагивающем кожные покровы глаз, хорошим решением будет использовать лекарство в форме капель. При крапивнице (кроме острых случаев и отека) необходимо системно принимать антигистаминные лекарства.
Второе поколение
Создавая данные лекарства, фармакологи постарались учесть недостатки предыдущего ряда. Главное отличие этих препаратов – увеличение продолжительности эффектов действующего вещества1.Это позволило снизить кратность приема до 1-2 раз в сутки. Кроме того, количество и выраженность побочных эффектов у этих таблеток значительно ниже.
Цетрин относится к антигистаминным средствам второго ряда. Он действует 24 часа, поэтому принимается один раз в день. Препарат рекомендован пациентам с сезонными аллергическими реакциями, так как безопасно может приниматься курсами.
При выборе антигистаминного средства для лечения аллергии следует учитывать множество параметров. Самыми распространенными таблетками с доказанной эффективностью, доступной ценой и минимумом побочных эффектов считаются препараты на основе Цетиризина4.
Список литературы:
- Ильина, Н. И. К вопросу о «преимуществах» антигистаминных препаратов первого поколения Текст. / Н. И. Ильина, К. С. Павлова, О. М. Курбачева // Российский Аллергологический Журнал. 2009.- № 3.- С. 7882.
- Коковин, Л. Обзор рынка антигистаминных препаратов Текст. / Л. Коковин // Российские аптеки. 2003. — № 4. — С. 4-8.
- Малахов, А. Б. Антигистаминные препараты и их место в терапии аллергических заболеваний Текст. / А. Б Малахов, И. К. Волков, М. А. Малахова-Капанадзе // Справочник поликлинического врача. 2007. — № 1. –С. 19-24.
- Гущин И.С. Перспективы совершенствования противоаллергического действия Н1-антигистаминных препаратов // Лечащий врач. 2009. № 5.
Аллерген-специфическая иммунотерапия (АСИТ)
Этот метод лечения аллергии основан на многократном введении причинного аллергена в постепенно возрастающих дозах. Целью АСИТ является выработка устойчивости организма к данному раздражителю.
Аллерген-специфическая иммунотерапия впервые была использована в 1911 году для лечения сезонного аллергического ринита. С тех пор АСИТ стала одним из наиболее эффективных (80–90%) методов лечения аллергических заболеваний, который позволяет предупредить трансформацию аллергического ринита в бронхиальную астму, ограничивает расширение спектра сенсибилизации, уменьшает потребность в лекарственных средствах, увеличивает сроки ремиссии аллергических болезней.
АСИТ показана не при всех видах аллергической реакции. Перед процедурой пациент проходит полное аллергологическое обследование (ссылка на раздел диагностика). Затем аллерголог, который прошёл специальное обучение и имеет соответствующий сертификат, оценивает индивидуальную чувствительность пациента к аллергенам и принимает решение о назначении курса АСИТ.
Противопоказаниями к проведению процедуры являются онкологические, сердечно-сосудистые и тяжёлые иммунные заболевания, приём некоторых препаратов (например, бета-блокаторов), ранний детский возраст (до 5 лет), беременность, грудное вскармливание и некоторые другие состояния.
Схема проведения аллерген-специфической иммунотерапии может быть разной, она уникальна для каждого пациента, метода и препарата. Какую именно назначить тому или иному пациенту — решает специалист.
Существуют инъекционные методы АСИТ и безинъекционные (в основном сублингвальная, когда аллерген рассасывается в подъязычной области, или пероральная, когда аллерген проглатывается).
Основные методы лечения аллергии в схеме АСИТ сводятся к подкожному введению возрастающих доз аллергена по специально разработанным схемам в зависимости от вида аллергена и индивидуальной чувствительности пациента.
Лечебное действие АСИТ может проявиться уже после первого курса, но обычно наилучший эффект достигается после 3-5 курсов лечения.
Во время проведения терапии необходимо создать гипоаллергенные условия, настроиться на частые посещения аллерголога и длительный курс. Ни в коем случае нельзя прерывать АСИТ самостоятельно. Только при проведении полного курса можно ожидать результата.
Таким образом, лечение аллергии всегда комплексное, а подбор методов лечения аллергии и препаратов индивидуален для каждого пациента. Соблюдение всех рекомендаций вашего врача — залог успеха в лечении аллергии.
*См.: Татаурщикова Н.С. Современные аспекты применения антигистаминных препаратов в практике врача-терапевта // Фарматека. 2011. №11. С. 46–50.
Диагностика и лечение
Диагностика аллергического насморка в домашних условиях невозможна из-за схожести симптомов с простудой, острым синуситом. Только опытный врач может поставить правильный диагноз, назначить оптимальный курс лечения. При необходимости, ЛОР может направить пациента к аллергологу на дообследование.
Существуют следующие методы диагностики вазомоторного ринита:
- сбор анамнеза;
- риноскопия;
- иммуносорбентный тест;
- кожный тест.
При сборе анамнеза уточняются: периодичность и интенсивность симптоматики, средняя длительность и время наступления приступов, длительность курса и дозировка принимаемых ранее препаратов, наличие побочных эффектов, симптомы и степень их выраженности. В большинстве случаев поставить диагноз и назначить курс терапии возможно на данном этапе диагностики.
С помощью риноскопа оториноларинголог проводит визуальный осмотр слизистой, определяет состояние носовой перегородки. При рините слизистая слегка отёчная, бледноватая с сероватым оттенком.
Иммуносорбентный тест проводится на ранних стадиях заболевания, позволяет выявить аллергические процессы даже при отсутствии характерной симптоматики.
Кожный тест проводится при размытой симптоматике, воспалении ЛОР-органов, при астме или подозрении на нее. Тест определяет глобулины IgE. Если аллерген бытовой – результаты можно получить в течение 20 мин.
Лечение
Лечение аллергического ринита в домашних условиях недопустимо. Народные средства и препараты, в том числе антигистамины, могут усугубить аллергическую реакцию. В ЛОР-клинике Доктора Зайцева проводится аллергопроба на каждый назначенный препарат.
Комплексное лечение включает:
- приём антигистаминных препаратов;
- исключение контакта с аллергеном;
- гормональные препараты;
- капли, спреи;
- физиопроцедуры и ингаляции;
- десенсибилизацию.
Антигистамины назначаются для устранения симптоматики, но не вылечивают аллергический насморк. В зависимости от динамики протекания ЛОР назначает антигистамины второго поколения только взрослым симптоматически или 3-7 дневной курс антигистаминов третьего поколения.
С комнаты рекомендуется устранить потенциальные аллергены: пуховые изделия, резко пахнущие цветы, предметы на которых оседает пыль. Ежедневно проводить влажную уборку.
Гормональные препараты оказывают антиаллергическое, противовоспалительное и иммуноукрепляющее действие. Из-за высокой вероятности побочных проявлений – пероральный приём только взрослым. Детям – гормональные спреи.
Каплями и спреями лечат обострение заболевания у детей. Взрослым назначают при лёгком протекании. Максимальная длительность курса – 7 дней.
Физиопроцедуры:
- электрофорез;
- фонофорез;
- лазер.
При помощи электрофореза в ткани носоглотки вводят антигистамины второго поколения, хлорид кальция, мононитрат тиамина. Процедура обеспечивает максимальное проникновение лекарственных средств – высокая эффективность при малых дозировках. Для устранения дискомфортных ощущений, участок слизистой обрабатывают новокаином.
Для усиления проникающего действия ультразвука, датчик при фонофорезе смазывают гидрокортизоном. Процедура направлена на устранение отёчности, микротрещин, восстановление слизистой.
Лечение лазером способствует восстановлению и укреплению капилляров, устранению отёчности. Нельзя при инфекционных заболеваниях ЛОР-органов.
Десенсибилизация – снижение чувствительности к одному или нескольким аллергенам, путём их постепенного ввода с помощью микроинъекций. Длительность курса, периодичность и количество вводимого вещества рассчитываются специалистом, исходя из физиологических особенностей организма, возраста пациента.
Антигистаминные препараты второго поколения — виды и действие
Особого внимания заслуживают препараты нового поколения, минимизирующие побочные эффекты — сонливость, замедление мышления и движения.
Антигистаминные препараты второго поколения очень эффективны в подавлении аллергических реакций. Однако эффекты этих препаратов могут различаться в зависимости от индивидуальных особенностей, поэтому препараты второго поколения следует подбирать индивидуально для каждого пациента.
Антигистаминные препараты второго поколения (современные, как правило, лучше переносятся организмом) включают:
- цетеризин;
- мизоластин;
- азеластин;
- лоратадин;
- левоцетиризин используется для лечения аллергии, особенно у детей.
Лоратадин
При применении цетиризина не рекомендуется управлять автомобилем (то же самое касается высоких доз лоратадина).