Капли от аллергии для самых маленьких
Содержание:
- Способ применения гормональных мазей от аллергии
- 3 Бепантен
- Соматические триггеры зуда
- Противопоказания
- Особые указания
- Самые распространённые симптомы аллергии
- Лечение
- Лечение аллергии на коже: общие принципы
- 2 Незулин
- Симптомы аллергии
- Механизмы развития и купирования зуда
- Методы лечения аллергии
- Каким может быть крем от аллергии? Как его подобрать?
Способ применения гормональных мазей от аллергии
Обычно способ применения гормональной мази от аллергии разъясняет лечащий врач, учитывая все особенности больного – возраст, состояние кожи, локализацию и характер аллергической сыпи. Разумеется, основное правило, которого придерживается аллерголог, это безопасность применения в сочетании с его целесообразностью. Этими свойствами обладают новые препараты, которые относятся к группе нефторированных гормональных средств для наружного применения. Их можно наносить на кожу, практически не опасаясь осложнений, кроме того курс лечения может быть довольно продолжительным.
Как правильно выбрать количество мази для нанесения на кожу?
Существует так называемое «правило одной фаланги» или FTU (fingertip unit). Это оптимальная единица, определяемая кончиком пальца, когда крем выдавливается на фалангу указательного пальца (приблизительно 0, 5г). Расчет простой:
- На область паха – 1 «фаланга» или FTU на каждую сторону.
- На кисть руки – 1 FTU.
- Ступни – по 1-й FTU на каждую ногу.
- На одну руку — 3 FTU.
- На всю ногу – 6 FTU.
- Все тело – около 14-15 FTU (в зависимости от веса, телосложения).
Детям рекомендуется нанесение мази на базовую основу, это предполагает смазывание детской кожи эмолентом, например, таким как Топикрем.
Сколько раз мазать высыпания, сыпь, также определяет аллерголог. Общие рекомендации к применению современных наружных кортикостероидов для детей таковы: •
- Адвантан – детям с 6 месяцев один раз в сутки, курс — до 1 месяца.
- Элоком – детям с 2-х лет один раз в сутки, максимум неделю.
- Афлодерм – детям с 6 месяцев дважды в сутки.
- Локоид – детям с 6 месяцев до трех раз в сутки.
Дети до шестимесячного возраста лечению гормональными препаратами, как правило, не подлежат, однако при острых, сложных аллергических состояниях в терапии может использоваться Гидрокортизоновая мазь (1%) не более двух раз в сутки.
Наружные препараты с глюкокортикостероидами могут выпускаться в различных формах, выбор лекарственной формы в свою очередь должен быть обусловлен локализацией воспалительного процесса, характером воспаления. Большое значение имеет, какую зону смазывают гормональным средством. Для сухой кожи необходима мазь, для лица и области ушей – эмульсия, лосьон, при мокнущих дерматитах – крем.
Особенности некоторых форма гормональных мазей:
|
Форма выпуска препарата |
Когда применяется |
Плюсы и минусы |
|
Гормональный крем |
Сыпь в складках кожи, интертригинозный дерматит |
Удобен в применении, проникает в труднодоступные зоны кожи, но при длительном применении провоцирует сухость кожи |
|
Гормональная мазь |
Мацерирует мокнущие проявления сыпи, хорошо работает при шелушении, раздражении кожи |
Медленно всасывается, активное вещество медленно проникает в клетки кожи |
|
Лосьон, эмульсия |
Нейродерматиты, атопические дерматиты, нанесение на лицо, сыпь на волосистой части головы |
Недостатков практически не имеет, хорошо действует на экссудативные сыпи |
Алгоритм применения топических гормональных средств:
3 Бепантен
Крем и мазь Бепантен содержат в своем составе действующее вещество декспантенол, обладающее выраженными регенерационными свойствами. Контактируя с клетками кожи, он преобразуется в пантотеновую кислоту, которая нормализует клеточный обмен, способствует заживлению повреждений и восстановлению тканей. Использовать препарат при аллергии можно лишь при незначительных ее проявлениях или в составе комплексной терапии. При выраженном повреждении кожи только декспантенола для решения проблемы может быть недостаточно.
Бепантен не имеет противопоказаний, кроме индивидуальной непереносимости, не вызывает побочных действий, что подтвержается отзывами о нем. Он может применяться у детей с рождения, у беременных и кормящих женщин, в том числе для обработки сосков с целью профилактики и лечения их повреждения.
Соматические триггеры зуда
Генерализованный зуд, возникающий без сопутствующих проявлений на коже, может быть обусловлен разными причинами — от ксероза кожи до эндокринологических патологий или карциномы
Именно поэтому в клинической практике не следует пренебрегать оценкой этого важного прогностического симптома
К относительно доброкачественным этиологическим факторам относятся лекарственные аллергические реакции, сухость кожи, чесотка и первичные дерматологические заболевания. Чаще всего кожный зуд наблюдается при сухой коже. У пациентов старшего возраста он отмечается в 10-50% случаев . Генерализованный зуд встречается у 13% пациентов с хронической почечной недостаточностью и у 70-90% находящихся на гемодиализе . Заболевания печени, сопровождающиеся холестазом (первичный билиарный цирроз печени, холестаз, вызванный приемом пероральных контрацептивов, внутрипеченочный холестаз при беременности и др.), также часто становятся причиной кожного зуда .
Среди гематологических заболеваний, вызывающих зуд, можно назвать полицитемию, железодефицитные анемии, эндокринных — тиреотоксикоз и сахарный диабет .
Кожный зуд — частое клиническое проявление СПИДа и связанных с ним саркомы Капоши, оппортунистических инфекций. Так, зуд с высыпаниями на коже или без таковых наблюдается у 84% больных СПИДом, у 35,5% пациентов с саркомой Капоши, развившейся на фоне СПИДа. Ассоциированные со СПИДом оппортунистические инфекции сопровождаются зудом в 100% случаев .
Установлено, что кожный зуд может появиться при злокачественных заболеваниях. Например, при ходжкинской лимфоме зуд отмечается у 10-25% больных, характеризуется большой интенсивностью и ограниченной локализацией, чаще на нижней части ног. В некоторых случаях указанный симптом предшествует диагностике лимфомы и может служить показателем менее благоприятного прогноза заболевания, чем лихорадка или снижение массы тела . Аденокарциномы и плоскоклеточный рак различных органов (желудка, поджелудочной железы, легких, толстой кишки, головного мозга, молочной железы, простаты) сопровождаются зудом на более обширных участках кожного покрова: на ногах, верхней части туловища и разгибательных поверхностях верхних конечностей. При этом наблюдается прямая зависимость между наличием зуда и активностью/рецидивом онкологического заболевания .
Вторичный зуд кожи, как правило, связан с приемом лекарственных препаратов, таких как производные опия (кокаин, морфин, буторфанол), фенотиазины, толбутамид, эритромицин, анаболические гормоны, эстрогены, прогестины, тестостерон, аспирин, хинидин и другие противомалярийные препараты, биопрепараты (моноклональные антитела), витамин B. Кроме того, известно, что зуд может быть субклиническим проявлением гиперчувствительности к любому лекарственному средству .
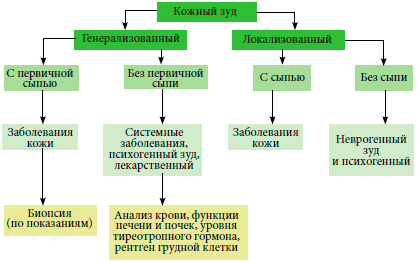
Поскольку зуд наблюдается не только при дерматологических патологиях, целесообразно проводить тщательное обследование пациента (рис. 1) и лечить пациентов с учетом выявленной патологии.
Рис. 1.Алгоритм диагностики кожного зуда
Противопоказания
Если необходимо быстро снять воспаление, зуд, жжение и не допустить развитие атопического дерматита, как правило, применяются сильнодействующие средства, к которым относятся гормональные препараты. Однако, гормональные лекарства, несмотря на свою очевидную пользу и результативность, имеют противопоказания, это обусловлено их системным воздействием на весь организм, а не только на кожные покровы. Так действительно было еще несколько десятков лет назад, но сегодня фармацевтическая промышленность разработала абсолютно новые способы и средства лечения гормонами, которые назвали топическими стероидами. Топические препараты оказывают эффективное воздействие на наружные покровы, то есть на кожу, такое местное применение позволяет практически полностью исключить побочные действия и противопоказания. В большинстве случаев в наружные средства входят кортикостероиды, которые быстро и результативно купируют развитие аллергических проявлений. Тем не менее, как и у любого лекарства у гормональных мазей есть показания и особые рекомендации, исключающие применение этих форм. Даже рекламируемые Адвантан, Элоком врачи назначают в соответствии с возрастом, учетом особенностей пациента и локализации аллергической сыпи.
Общие противопоказания, касающиеся почти всех гормональных наружных препаратов, знакомы практикующим аллергологам. Это запрет на использование мазей более 12 недель для взрослых пациентов и более месяца для детей
Также осторожно применяют подобные средства для лечения сыпи на лице
Абсолютные противопоказания к применению глюкокортикостероидных мазей (ГКС):
Acne rosacea, угревая сыпь – акне.
Чесотка.
Туберкулез.
Периориальный дерматит.
Венерические заболевания.
Грибковые заболевания кожи (микозы).
Бактериальные заболевания кожи.
Аллергия после проведения вакцинации.
Вирусные поражения кожных покровов (герпес, опоясывающий лишай).
Гельминтозы.
Относительное противопоказание – беременность.
С осторожностью применяется в лечении аллергии у детей в возрасте до 7 лет.
Нельзя наносит гормональные мази маленьким детям, если у них такие состояния, симптомы:
- «Пеленочный» дерматит.
- Ветряная оспа.
- Чувствительность к наносимой мази, выявленная кожной пробой.
Для того, чтобы избежать осложнений, гормональные мази от аллергии нельзя приобретать и назначать себе самостоятельно, руководствуясь рекламной информацией или советами родственников. Даже если лекарство назначил врач, нелишним будет сделать кожную пробу, то есть нанести минимальное количество препарата на руку ближе к ладони (тыльную сторону). Проба длится всего 15 минут, если кожа не проявит «сопротивления», мазь можно смело применять.
[], [], [], [], [], [], [], [], [], []
Особые указания
Ранее существовавшая гормонофобия в наше время как минимум нецелесообразна, как максимум – может отдалить результат лечения аллергии и спровоцировать серьезные осложнения.
Особые указания по поводу терапии наружными кортикостероидными препаратами дает врач-аллерголог, он назначает мазь с учетом всех особенностей пациента и рекомендует способы ее нанесения. От больного требуется лишь неукоснительное выполнение врачебных назначений. Практически все осложнения по статистике связаны только с бесконтрольным применением гормональных мазей, когда аллергик или чрезмерно активные родители руководствуются советами телевизионной рекламы и начинают лечить себя или ребенка самостоятельно.
Современные гормональные средства являются высокоэффективными способами быстро ликвидировать первые проявления аллергии, которые чаще всего бывают на коже. Кроме того, в пользу гормональных мазей последнего поколения можно привести такие аргументы:
- Кремы, мази и эмульсии, содержащие гормональные компоненты, можно наносить практически на любую зону тела, исключая кожу век и область вокруг глаз.
- Фармакологические свойства кортикостероидных наружных препаратов позволяют применять их длительно до наступления стойкой ремиссии, но курс не должен превышать 1 месяца.
- Гормональные противоаллергические препараты эффективны не только в стадии обострения, они результативны в лечении хронических аллергических процессов.
Самые распространённые симптомы аллергии
Сыпь
Аллергическая сыпь, как правило, сопровождается зудом. Повышения температуры при аллергических высыпаниях обычно не наблюдается. В некоторых случаях (при контактном дерматите) сыпь появляется на тех участках, где произошел контакт с аллергеном. Однако сыпь может быть вызвана не только аллергией. Например, сыпь характерна для многих инфекционных заболеваниях. Чтобы разобраться в природе сыпи, следует обратиться к врачу.
Зуд
Зуд сопровождает аллергические высыпания. Довольно часто сначала возникает зуд, а потом в этом же месте появляется сыпь. В некоторых случаях может наблюдаться зуд без сыпи.
Отёк Квинке
Аллергический отёк может иметь любую локализацию, однако наиболее часто отекают лицо, конечности, части тела, покрытые слизистой оболочкой (глаза, губы, носоглотка, половые органы). Особую опасность представляют отёки горла и носоглотки, способные вызвать удушье.
Слезотечение
Типичная аллергическая реакция на аллергены, способные находиться в воздухе. Слезотечение может проявлением аллергического конъюнктивита (воспаления слизистой оболочки глаза)
Насморк
При контакте с аллергеном, присутствующем в воздухе, также может наблюдаться аллергический ринит (насморк).
Затруднённость дыхания
У некоторых пациентов контакт с аллергеном приводит к развитию отека и спазма дыхательных путей.
Лечение
Терапевтические методы лечения должны быть направлены прежде всего на устранение патогенетических факторов.
Пациентам показаны седативные препараты (особенно при интенсивном хроническом зуде), эмоленты (для уменьшения сухости кожи, являющейся как причиной, так и следствием зуда), топические отвлекающие средства (холодные примочки, ментол-содержащие средства и пр.), антигистаминные препараты, которые в подавляющем большинстве случаев являются препаратами первой линии.
Существуют два поколения антигистаминных препаратов: седативные (Супрастин, Тавегил, Диазолин, Димедрол, Фенкарол, Фенистил) и неседативные/слабо седативные (цетиризин, левоцетиризин, лоратадин, дезлоратадин, фексофенадин, эбастин, рупатадин).
Важно отметить, что, несмотря на необходимость приема седативных препаратов, антигистаминные препараты первого поколения (обладающие помимо антигистаминного седативным эффектом) лучше не использовать. Во-первых, сон при их применении нефизиологичный (препараты угнетают фазу быстрого сна)
Во-вторых, множественные побочные эффекты, характерные для этой группы лекарственных средств, ограничивают возможность их применения у большой группы пациентов с сопутствующими заболеваниями. Поэтому в качестве седативных препаратов лучше использовать транквилизаторы, а при выборе антигистаминных препаратов предпочтение следует отдавать блокаторам второго поколения.
Особое место среди них занимает цетиризин.
Лечение аллергии на коже: общие принципы
Лечение аллергии на коже начинается с комплексной диагностики. Обследование позволяет определить причины развития патологии и выявить предрасполагающие факторы. Если пусковым механизмом развития аллергической реакции служат профессиональные вредности, то лечение аллергии на коже предполагает смену профессии или уделение большего внимания средствам защиты (маски, резиновые перчатки). Если причиной послужили продукты или лекарственные средства — их исключают из употребления.
Любые контакты с аллергенами должны быть ограничены. Это золотое правило поможет предотвратить случаи обострения заболевания. Но на 100% вы не можете быть уверены в том, что аллерген случайно не попадет в продукты питания или не окажется в составе новой косметики. Поэтому в целях успешного лечения аллергии на коже желательно всегда держать под рукой антигистаминный препарат, например Цетрин, чтобы вовремя снять симптомы аллергии и не допустить прогрессирования заболевания.
Лечение аллергии на коже при обострении может включать в себя местное назачение специальных мазей с кортикостероидами. Они обладают противовоспалительным эффектом, помогают снять отёк, зуд, высыпания на коже. Также могут быть рекомендованы специальные смягчающие средства для кожи, а при присоединении вторичной инфекции — противобактериальные или противогрибковые препараты.
Для успешного лечения аллергии на коже рекомендуется откорректировать рацион питания.
На период обострения заболевания обычно назначается неспецифическая гипоаллергенная диета.
Кроме того, для успешного лечения аллергии на коже необходимо придерживатьсяобщих рекомендаций при аллергических заболеваниях кожи. Рекомендации.
2 Незулин
Крем-гель Незулин относится к категории противоаллергических средств с натуральным составом. Он содержит масло мяты, лаванды и базилика, экстракты ромашки, чистотела, подорожники и солодки, а также декспантенол. Входящие в состав вещества помогают крему устранять зуд и снимать раздражение, успокаивать и охлаждать кожу, смягчать ее и убирать покраснения, избавлять от боли. Наносить крем на кожу рекомендуется 3-4 раза в день.
Незулин можно использовать и как самостоятельное средство, и в составе комплексной терапии. Он будет полезен после курса гормональных противоаллергический мазей, помогая повышать местный иммунитет и продлять срок ремиссии
Важное преимущества крема, помимо его безопасности и натурального состава, демократичная стоимость.
Симптомы аллергии
Аллергические реакции могут быть разными по интенсивности (от слабых до острых).
Пищевая аллергия проявляется, как правило, в виде аллергического дерматита. Типичные проявления аллергии на теле: кожа краснеет, уплотняется, появляется зуд. В тяжелых случаях пораженный участок начинает мокнуть. Иногда пищевые аллергены вызывают также аллергический насморк или конъюнктивит. В случае аллергического поражения желудочно-кишечного симптомами могут быть кишечные расстройства, рвота, боль в животе. Вдыхание паров или частиц-аллергенов, например, при приготовлении пищи может привести к поражению дыхательной системы.
Аллергическую реакцию на лекарства следует отличать от реакций других типов. Если после приёма лекарства наблюдается ухудшение состояния, то это не обязательно следствие аллергии. Это может быть побочный эффект препарата или отравление в результате превышения допустимой дозы.
Возможны следующие проявления аллергии на лекарства:
- крапивница;
- отёк Квинке;
- приступы бронхиальной астмы;
- аллергический ринит (насморк);
- аллергический дерматит;
- анафилактический шок самое опасное проявление лекарственной аллергии.
В случае аллергии на прививки возможны следующие проявления:
- крапивница;
- отёк Квинке;
- синдром Лайела распространение по всей коже сыпи и пузырей, сопровождающихся сильным зудом;
- сывороточная болезнь воспалительное поражение сосудов, развивающаяся через 1−2 недели после прививки. Характеризуется лихорадкой, крапивницей, отёками Квинке, увеличением лимфатических узлов и селезёнки, болью в суставах;
- анафилактический шок.
В случае аллергии на укусы насекомых реакция оказывается более обширной, могут наблюдаться крапивница, отёк Квинке и даже анафилактический шок.
Аллергию на животных легко установить, если при контакте с ним или в его присутствии у вас:
- начинается насморк или закладывает нос;
- краснеют глаза, текут слёзы (аллергический конъюнктивит);
- затрудняется или становится хриплым дыхание, начинается сухой кашель;
- при контакте с животным краснеет и чешется кожа.
При аллергии на пыльцу
- аллергический насморк;
- конъюнктивит (проявления покраснение глаз, обильное слезотечение);
- зуд нёба и языка;
- затруднение дыхания (одышка или удушье);
- хрипы и сухой кашель;
- покраснение кожи.
При аллергии на пыль могут наблюдаться:
- аллергического ринита;
- бронхиальной астмы;
- аллергических кожных заболеваний.
При аллергии на холод возникают такие проявления как:
- холодовая крапивница волдыри на коже, сопровождающиеся зудом;
- холодовый дерматит покраснение и шелушение кожи. В тяжёлых случаях возможен отёк;
- псевдоаллергический холодовый ринит (насморк);
- псевдоаллергический конъюнктивит на морозе в глазах чувствуется жжение, они начинают слезиться.
Механизмы развития и купирования зуда
Гипотезы механизмов развития зуда были сформулированы на основании исследования патофизиологии боли, поскольку боль и зуд объединяют общие молекулярные и нейрофизиологические механизмы.
Ощущение как зуда, так и боли является результатом активации сети свободных нервных окончаний в дермально-эпидермальной зоне. Пусковой механизм — влияние внутренних или внешних термических, механических, химических раздражителей или электростимуляция. Раздражение кожного нерва может быть опосредовано несколькими биологическими агентами, включая гистамин, вазоактивные пептиды, энкефалины, вещество Р, простагландины.
Считается, что иные, неанатомические факторы, такие как психоэмоциональный стресс, индивидуальное субъективное восприятие, наличие и интенсивность других ощущений и/или отвлекающих факторов, оказывают существенное влияние на степень чувствительности зуда на различных участках кожи.
Нервный импульс, который вызывает появление ощущения зуда, возникшего под воздействием какого-либо из перечисленных факторов, передается по той же нейронной связи, что и болевые импульсы: от периферических нервных окончаний в дорсальные рога спинного мозга, через переднюю комиссуру, по спиноталамическому тракту к контралатеральному ламинарному ядру таламуса. Предполагают, что таламокортикальный тракт третичных нейронов выступает в качестве «реле» для передачи импульса посредством интеграции ретикулярной активирующей системы таламуса в нескольких областях головного мозга. В ответ возникает желание расчесывать кожу, которое формируется в кортикоталамическом центре и реализуется в виде спинномозгового рефлекса. После почесывания кожный зуд вновь возникает спустя 15-25 минут. Однако в ряде случаев, особенно у пациентов с хроническими дерматозами, ощущение зуда после расчесывания не прекращается, что приводит к экскориации.
Несмотря на то что в настоящее время известно много этиологических и патогенетических факторов, способствующих возникновению зуда, их изучение продолжается и открываются все новые механизмы его развития.
Механизм, посредством которого зуд купируется при расчесывании, достоверно не установлен. Возможно, во время расчесывания формируются сенсорные импульсы, прерывающие нервную дугу, ответственную за возникновение ощущения.
Кроме расчесывания уменьшить зуд помогают вибрации, уколы в зудящую область, воздействие тепла, холода, ультрафиолетового излучения .
Фармакотерапия поллинозов состоит в использовании фармакологических средств, направленных на устранение основных симптомов ринита, конъюнктивита, бронхиальной астмы. В фармакотерапии АР в свою очередь используют следующие группы лекарственных препаратов: антигистаминные препараты (обратные агонисты Н1-рецепторов), глюкокортикостероиды, стабилизаторы мембран тучных клеток (кромоны), сосудосуживающие препараты (деконгестанты), реже — антихолинергические средства, антилейкотриеновые препараты, моноклональные антиIgЕ-антитела (табл. 2).
Методы лечения аллергии
В первую очередь лечение аллергии направлено на устранение аллергических проявлений. Аллергические реакции могут быть достаточно тяжелыми и даже представлять серьёзную опасность для жизни человека (анафилактический шок, отёк Квинке). Проявления аллергии способны снизить нашу работоспособность, ухудшить качество жизни.
Прежде всего, необходимо прервать контакт с аллергеном. Здесь возможна проблема: аллерген не всегда известен. И даже наоборот: если человек впервые сталкивается с аллергией, то, скорее всего, он не сможет однозначно сказать, какой именно аллерген вызвал реакцию. Поэтому в случае аллергии необходимо обратиться к врачу аллергологу-иммунологу и пройти диагностические процедуры. Когда аллерген будет установлен (довольно часто реакцию вызывает не один, а сразу несколько аллергенов), надо будет по возможности минимизировать контакт с ним.
Успешно проведенное лечение позволяет добиться длительной ремиссии (то есть аллергические проявления могут отсутствовать многие годы). Чем раньше начато лечение, тем ощутимее будет эффект. Поэтому своевременное обращение к специалисту – аллергологу-иммунологу — первый и главный фактор успеха в борьбе с аллергией.
Медикаментозное лечение
В лечении аллергии используется медицинские препараты, принадлежащие к разным группам лекарств. Это:
- антигистаминные препараты, подавляющие действия свободного гистамина. Гистамин – это биологически активное вещество, находящееся в организме, как правило, в связанном состоянии. При попадании аллергена в организм гистамин высвобождается, вызывая сыпь, зуд, отёки – типичные аллергические проявления. Антигистаминные препараты, таким образом, являются эффективным средством для устранения основных (острых) симптомов аллергии. Однако злоупотреблять антигистаминными средствами не стоит, особенно препаратами первого поколения (Супрастин и др.), вызывающими замедление реакций и сонливость. Приём препаратов следует согласовать с лечащим врачом;
- глюкокортикостероиды. Данные препараты имеют гормональную основу. Во избежание осложнений и побочных эффектов их следует принимать только по назначению врача. Глюкокортикостероиды обладают мощным антиаллергическим действием. Однако нарушения правил их приёма может привести к быстрому набору веса (ожирению), повышению артериального давления, развитию сахарного диабета, язвенной болезни и т.п.;
- сорбенты. Не обладая прямым антиаллергическим действием, препараты этой группы способствуют связыванию и быстрому выведению из организма токсинов и аллергенов, что способствует снижению остроты аллергической реакции;
- другие медицинские препараты.
Внутривенное лазерное облучение крови
Для лечения аллергии могут использоваться некоторые физиотерапевтические методы. В частности высокую эффективность показывает ВЛОК – внутривенное лазерное облучение крови. Суть метода состоит в том, что в русло вены (как правило, у локтевого сгиба) посредством специальной иглы вводится световод, по которому подаётся лазерный импульс.. Кванты световой энергии воздействуют на кровь, в результате чего достигается противовоспалительный и иммуноукрепляющий эффект.
Лечение с помощью ВЛОК показано при любой форме и проявлениях аллергии. Однако метод имеет свои противопоказания, поэтому процедура ВЛОК проводится только по назначению врача.
Очищение крови может проводиться и другими методами. Например, с помощью плазмафереза.
Аллерген-специфическая иммунотерапия
АСИТ — аллерген-специфическая иммунотерапия — это метод лечения аллергии, при котором в результате постепенного введения в организм установленного аллергена во всё возрастающих дозах достигается эффект снижения чувствительности к данному аллергену (гипосенсибилизация).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Каким может быть крем от аллергии? Как его подобрать?
Мазь, гель или крем от аллергии – это, как правило, наружные средства, содержащие кортикостероиды. Это самые эффективные мази и кремы, невзирая на их относительные минусы, к которым относятся вторичная аллергическая реакция, привыкание и синдром отмены. Кортикостероидные мази, кремы подразделяются на — содержащие фтор (фторированные) и нефторированные.
Если воспалительный процесс на коже развивается быстро и переходит в острую стадию, назначаются фторированные средства, они достаточно эффективны, однако как раз в них содержится масса ингредиентов, имеющих противопоказания. Такой крем от аллергии не наносится на лицо, складки кожи и применяется не более одной недели.
Нефторированные кортикостероиды обладают более мягким, щадящим действием, но также результативны. Их можно наносить в течение двух недель даже на лицо, а это достаточный срок для устранения кожных симптомов аллергии при условии верного диагноза и применения комплексной терапии. На другие зоны тела фторированные мази и кремы можно наносить в течение месяца при необходимости. Кортикостероидные мази назначаются только врачом, самостоятельное лечение подобными препаратами несет большой риск осложнений.
Также крем от аллергии может быть просто гипоаллергенным смягчающим. Если симптоматика выражено не явно, больной вовремя обратился в аллергологу на ранней стадии заболевания, часто этих препаратов бывает достаточно и до кортикостероидных средств дело не доходит. Результативны смягчающие кремы при сухой сыпи и сухих папулах, если аллергия проявляется в виде волдырей, пузырьков с экссудатом, то смягчение кожи только усугубит аллергическую реакцию.
Наружные средства достаточно результативны при условии, что их подбирает и выписывает доктор. Есть правила, которые знает и соблюдает любой врач, сталкивающийся с кожной аллергией:
Важно правильно выбрать лекарственную форму наружного препараты – мазь, крем, эмульсия, раствор. Выбор зависит от выраженности симптома, глубины воспалительного дермального процесса, локализации и распространенности;
Важно предварительно сделать кожную пробу, чтобы исключить риск дополнительно аллергизации
Проба делается на предплечье, внутренней стороне, тест длится от 15-ти до 20-ти минут, некоторые наружные средства тестируются час и даже сутки;
Важно соблюдать строгую последовательность в смене наружных средств и их форм. Замена зависит от динамики аллергического процесса;
Важно учитывать особенности кожи, возраст больного и общий анамнез. От характеристик и состояния кожи зависит всасываемость средства, о возраста – его биодоступность и противопоказания, от анамнеза — степень риска обострить заболевание.
Крем от аллергии может быть и косметологическим. Косметология давно стала не просто смежной медицинской сферой, а полноправным отдельным направлением в медицине. Новинка в ряду противоаллергических наружных препаратов называется эмолент. Это одновременно и лечебный, и косметологический препарат. Он снимает раздражение, смягчает кожу и довольно результативен при легких формах кожной аллергии.
Рассматриваемые в обзоре кремы от аллергии с глюкокортикостероидами на пораженную кожу следует наносить очень тонким слоем, осторожно втирая, один раз в течение 24-х часов. Фенистил рекомендуется наносить на раздраженные участки кожи 2-3-4 раза в сутки; следует избегать солнечного облучения
Фенистил рекомендуется наносить на раздраженные участки кожи 2-3-4 раза в сутки; следует избегать солнечного облучения.
Негормональные кремы от аллергии – Элидел, Бепантен, Скин-кап, Эмолиум, Ла кри, ромашковый крем – применяются дважды в день. А любой детский крем – два-три раза в течение суток.
Передозировка отмечена лишь у кремов Элоком и Локоид: в случае продолжительного использования этих гормональных кремов на значительных участках кожных покровов может развиваться гиперкортицизм (проявляется ожирением лица, шеи, живота и спины; истончением кожи на тыльной стороне кистей; мышечной атрофией и слабостью; остеопорозом и др.).







