Что такое анализ пса у мужчин
Содержание:
- Анализ на С-реактивный белок
- Анализ ПСА как онкомаркер и его недостатки
- Что, если скрининг показал повышенные значения общего ПСА?
- Что такое анализ крови ПСА, простатический специфический антиген, простатоспецифический антиген? Это онкомаркер крови
- Основные нормы
- Общий ПСА повышен
- Причины появления ДГПЖ
- Онкомаркер СА 242
- Что делать при повышении ПСА
- Правила подготовки к посеву спермы и спермограмме
- Показания
- Подготовка к сдаче крови на ПСА
- Свободный PSA – маркер PSA
- Высокий уровень ПСА
- Почему так важно понимать значение ПСА?
Анализ на С-реактивный белок
С-реактивный белок (СРБ) – очень чувствительный элемент анализа крови, который быстро реагирует даже на мельчайшее повреждение ткани организма. Присутствие С-реактивного белка в крови является предвестником воспаления, травмы, проникновения в организм бактерий, грибков, паразитов.
СРБ точнее показывает воспалительный процесс в организме, чем СОЭ (скорость оседания эритроцитов). В то же время С-реактивный белок быстро появляется и исчезает – быстрее, чем изменяется СОЭ.
За способность С-реактивного белка в крови появляться в самый пик заболевания его еще называют «белком острой фазы».
При переходе болезни в хроническую фазу С-реактивный белок снижается в крови, а при обострении процесса повышается вновь.
С-реактивный белок норма
С-реактивный белок производится клетками печени и в сыворотке крови содержится в минимальном количестве. Содержание СРБ в сыворотке крови не зависит от гормонов, беременности, пола, возраста.
Норма С-реактивного белка у взрослых и детей одинаковая – меньше 5 мг/ л (или 0,5 мг/ дл).
Анализ крови на С-реактивный белок берется из вены утром, натощак.
1
Анализ крови на уровень мочевой кислоты
2
анализ крови на антинуклеарные антитела
3
Исследование крови на ревматоидный фактор
Причины повышения С-реактивного белка
С-реактивный белок может быть повышен при наличии следующих заболеваний:
- ревматизм;
- острые бактериальные, грибковые, паразитарные и вирусные инфекции;
- желудочно-кишечные заболевания;
- очаговые инфекции (например, хронический тонзиллит);
- сепсис;
- ожоги;
- послеоперационные осложнения;
- инфаркт миокарда;
- бронхиальная астма с воспалением органов дыхания;
- осложненный острый панкреатит;
- менингит;
- туберкулез;
- опухоли с метастазами;
- некоторые аутоиммунные заболевания (ревматоидный артрит, системный васкулит и др.).
При малейшем воспалении в первые же 6-8 часов концентрация С-реактивного белка в крови повышается в десятки раз. Имеется прямая зависимость между тяжестью заболевания и изменением уровня СРБ. Т.е. чем выше концентрация С-реактивного белка, тем сильнее развивается воспалительный процесс.
Поэтому изменение концентрации С-реактивного белка используется для мониторинга и контроля эффективности лечения бактериальных и вирусных инфекций.
Разные причины приводят к разному повышению уровня С-реактивного белка:
- Наличие бактериальных инфекций хронического характера и некоторых системных ревматических заболеваний повышает С-реактивный белок до 10-30 мг/л. При вирусной инфекции (если нет травмы) уровень СРБ повышается незначительно. Поэтому высокие его значения указывают на наличие бактериальной инфекции.
- При подозрении на сепсис новорожденных уровень СРБ 12 мг/л и более говорит о необходимости срочной противомикробной терапии.
- При острых бактериальных инфекциях, обострении некоторых хронических заболеваний, остром инфаркте миокарда и после хирургических операциях самый высокий уровень СРБ – от 40 до 100 мг/л. При правильном лечении концентрация С-реактивного белка снижается уже в ближайшие дни, а если этого не произошло, необходимо обсудить другое антибактериальное лечение. Если за 4-6 дней лечения значение СРБ не уменьшилось, а осталось прежним и даже увеличилось, это указывает на появление осложнений (пневмония, тромбофлебит, раневой абсцесс и др.). После операции СРБ будет тем выше, чем тяжелее была операция.
- При инфаркте миокарда белок повышается через 18-36 часов после начала заболевания, через 18-20 дней снижается и к 30-40 дню приходит к норме. При стенокардии он остается в норме.
- При различных опухолях повышение уровня С-реактивного белка может служить тестом для оценки прогрессирования опухолей и рецидива заболевания.
- Тяжелые общие инфекции, ожоги, сепсис повышают С-реактивный белок до огромнейших значений: до 300 мг/л и более.
- При правильном лечении уровень С-реактивного белка снижается уже на 6-10 день.
Подготовка к ревматологическим анализам
Чтобы анализы показывали объективную информацию, необходимо придерживаться некоторых правил. Сдавать кровь нужно в утренние часы, натощак. Между взятием анализов и приемом пищи должно пройти приблизительно 12 часов. Если мучает жажда, выпейте немного воды, но не сок, чай или кофе. Необходимо исключить интенсивные физические упражнения, стрессы. Нельзя курить и употреблять спиртное.
Анализ ПСА как онкомаркер и его недостатки
Спорные моменты
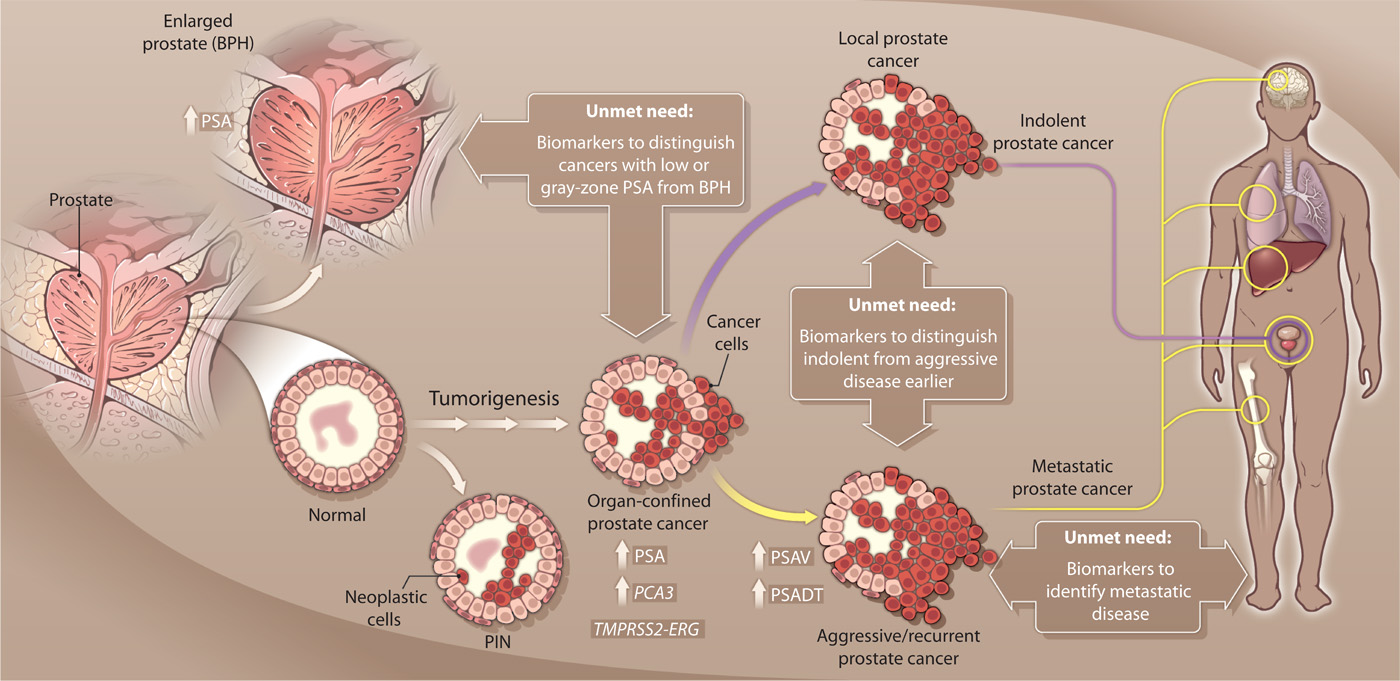
Мысль о том, чтобы диагностировать рак простаты путем проведения анализа крови, была невообразимой до недавнего времени. Открытие ПСА стало большой новостью, давая врачам и пациентам надежду на то, что может быть ранний, неинвазивный скрининг и диагностика. ()
Однако открытие этого антигена было спорным с самого начала. Многие ученые исследовали ПСА независимо с 60-х годов прошлого столетия, они нашли его как в простате, так и в сперме, и все они давали ему разные названия. Некоторые даже считали антиген в сперме значимым криминалистическим маркером для выявления жертв изнасилования. ()
Ряд ученых пришли к пониманию потенциала ПСА для скрининга рака предстательной железы. Тем не менее, только один ученый получил известность за свое открытие, в то время как другие были несправедливо забыты. ()
На этом спор не заканчивается. Простатический специфический антиген быстро стал наиболее широко используемым маркером в диагностике и последующем наблюдении за любым типом рака простаты. Но на самом деле ПСА не обладает качествами идеального онкомаркера. ()
Когда вы должны проверить свой уровень ПСА?
До недавнего времени профессиональные медицинские организации рекомендовали ежегодный скрининг этого антигена у всех мужчин, как только им исполнится 40 лет. Некоторые выступали за еще более ранний скрининг для групп высокого риска, таких как афроамериканцы или мужчины, имеющие семейный анамнез рака предстательной железы. ()
Однако недавние выводы изменили эти руководящие принципы. Исследования показали, что некоторые мужчины с нормальным уровнем ПСА (ниже 4,0 нг/мл) имеют рак предстательной железы, в то время как многие мужчины с более высоким уровнем ПСА не имеют злокачественную опухоль. ()
Новые исследования показывают, что широкое использование таких анализов привело к гипердиагностике рака предстательной железы в США. В свою очередь, многие профессиональные ассоциации врачей пересмотрели свои руководящие принципы, отказавшись от рутинного скрининга в большинстве случаев – и особенно у мужчин моложе 55 или старше 70 лет. (, 13)
Общая польза анализа ПСА для выявления рака предстательной железы у мужчин в возрасте от 55 до 69 лет – невелика. В конечном счете, мужчины в этой возрастной группы должны решить, хотят ли они сдавать этот анализ или нет, даже если они принадлежат к группе высокого риска. ()
Прежде чем вы решите, хотите ли вы пройти анализ, вы должны полностью осознавать его ограничения, чтобы принять наилучшее решение.
 НОВЫЕ БИОМАРКЕРЫ РАКА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ, КРОМЕ АНАЛИЗА ПСА, ДОЛЖНЫ ПОМОГАТЬ В ЛЕЧЕНИИ ЭТОГО РАКА И ПРИМЕНЯТЬСЯ В СЛУЧАЯХ ВЫСОКОГО РИСКА ЗАБОЛЕВАНИЯ С НИЗКИМИ УРОВНЯМИ ПСА (И)
НОВЫЕ БИОМАРКЕРЫ РАКА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ, КРОМЕ АНАЛИЗА ПСА, ДОЛЖНЫ ПОМОГАТЬ В ЛЕЧЕНИИ ЭТОГО РАКА И ПРИМЕНЯТЬСЯ В СЛУЧАЯХ ВЫСОКОГО РИСКА ЗАБОЛЕВАНИЯ С НИЗКИМИ УРОВНЯМИ ПСА (И)
Ограничения анализа
Вы не можете получить пользу из знания, что у вас рак предстательной железы
Анализ может помочь обнаружить небольшие опухоли, которые могут быть относительно безвредными. Он также может давать ложноположительные результаты, что приводит к гипердиагностике и назначению ненужного лечения. ()
Даже если у вас рак предстательной железы, вы, вероятно, не обладаете высоким риском умереть от него. Большинство видов рака предстательной железы растут медленно и не вызывают серьезных симптомов. Около трети пожилых мужчин умирают от других причин, даже не зная, что у них рак предстательной железы. ()
Вы можете получить лечение, которое вам не нужно, и испытать побочные эффекты
Чрезмерное лечение и психологический стресс от постановки диагноза рака, вероятно, будут более вредными для вашего здоровья, чем большинство форм рака предстательной железы. ()
Общие побочные эффекты лечения рака предстательной железы включают эректильную дисфункцию, недержание мочи и проблемы с кишечником. ()
Вредность скрининга у мужчин старше 70 лет еще выше, так как пожилые люди чаще получают ложноположительный результат, страдают от осложнений со стороны биопсий и испытывают более серьезные побочные эффекты лечения. ()
Вы можете получить ложноотрицательный результат
Анализ на антиген также может дать ложноотрицательный результат, убеждая вас, что у вас нет рака, когда верно обратное. Это связано с тем, что некоторые мужчины с раком предстательной железы имеют низкий уровень ПСА. ()
Скрининг ПСА у мужчин в возрасте от 55 до 69 лет может предотвратить приблизительно 1 смерть от рака предстательной железы на 1000 обследованных мужчин в течение примерно 13 лет. Это считается небольшим преимуществом, и если вы попадаете в этот возрастной диапазон, вы можете задуматься о необходимости прохождения анализа. ()
Что, если скрининг показал повышенные значения общего ПСА?
Как и любой показатель лабораторного исследования, значения общего ПСА необходимо интерпретировать с учётом общего клинического обследования пациента, включая анамнез заболевания, наличие наследственных факторов риска, отягощающих прогноз, симптомов болезни и результатов дополнительных методов исследования. При повышенном значении ПСА и отсутствии каких-либо симптомов заболевания, как правило, доктор-уролог проводит пальцевое обследование предстательной железы per rectum и назначает повторное определение ПСА через определённые промежутки времени, с целью динамического наблюдения. Неуклонное повышение содержания общего ПСА и наличие уплотнения железы, вызывающего подозрения, являются показаниями для проведения различных методов визуализации, таких как, УЗИ предстательной железы, КТ и мультипараметрическое резонансное изображение (mpMRI). И только по результатам комплексного обследования назначают биопсию. Согласно международным рекомендациям (обновлённые руководящие принципы итальянской группы биопсий простаты, 2016 год), первичная биопсия предстательной железы рекомендуется при наличии следующего комплекса показаний:
- При уровне общего ПСА > 10 нг/мл +
- Результаты пальцевого ректального исследования позволяют заподозрить рак+
- По результатам mpMRI — PIRADS >=4.0.
Под эгидой Национального Института Рака в США проходили широкомасштабные рандомизированные исследования по оценке эффективности скрининга рака различных локализаций. По результатам одного из них (PLCO – простата, лёгкие, прямая кишка, яичник), на каждую 1000 мужчин в возрасте 50-69 лет, которые проходили общий ПСА-тест каждые 1-4 года в течение 10-15 лет, получена следующая статистика:
- У 120 мужчин были ложно положительные результаты ПСА-теста, которые привели к неоправданной биопсии с побочными эффектами;
- У 100 мужчин диагностирован рак предстательной железы;
- Из них, у 60 мужчин, проходивших лечение, развиваются осложнения, такие как, эректильная дисфункция и недержание мочи (Cancer Epidemiol Biomarkers Prev.2016;25(12):1635-1642).
Итак, в диапазоне значений 4-10 нг/мл, и при отсутствии клинических симптомов и отрицательных результатов пальцевого исследования предстательной железы, специфичность общего ПСА –теста низкая, не позволяющая использовать его для дифференциальной диагностики новообразований низкой и высокой степени злокачественности, что приводит к неоправданным, болезненным и не всегда информативным биопсиям простаты (Thompson IM.,2004).
Что такое анализ крови ПСА, простатический специфический антиген, простатоспецифический антиген? Это онкомаркер крови
ПСА, или простатический специфический антиген, или простатоспецифический антиген – это гликопротеин, который вырабатывается секреторным эпителием предстательной железы (простаты) у мужчин. ПСА является наиболее ценным опухолевым маркером, исследование которого в сыворотке крови необходимо для диагностики и наблюдения за течением простатита (воспаления предстательной железы), гиперплазии, рака предстательной железы, а также контроля за возможным переходом доброкачественного процесса (например, ДГПЖ, или доброкачественной гиперплазии предстательной железы, или аденомы простаты) в злокачественный процесс (рак предстательной железы). Во вречебной практике часто проводится анализ ПСА.
Основные нормы
Чтобы понимать, каковы нормы ПСА при аденоме простаты, необходимо знать, как изменяется этот показатель в различных условиях. В первую очередь на процессы выработки вещества влияет возраст. Также влияние может оказывать выписанная по поводу аденому терапия или индивидуальные эндокринологические особенности каждого пациента. Если результаты вызывают у доктора сомнения, он советует сдать анализ повторно. Благодаря этому появляется возможность подтвердить или опровергнуть диагноз. Отказываться от повторного исследования не стоит, так как от результатов во многом зависит дальнейшая тактика врача.
Разница в нормах в зависимости от возраста
Повышение ПСА при аденоме простаты – это характерное изменение показателя
Однако важно иметь в виду, что уровень этого вещества в организме меняется также из-за возраста

Объясняют это врачи тем, что с возрастом хоть и несильно, но все же возрастает масса органа.
Наибольшее внимание показателю уделяется в следующих возрастных промежутках:
- от 40 лет и до отметки в 49 лет норма составляет до 2,5 нг/мл;
- от 50 до 59 лет норма может составлять до 3,5;
- если возраст мужчины колеблется от 60 до 69 лет, то показатель – 4,5;
- когда мужчине исполняется 70, норма – это 6,5.
Важно иметь в виду, что в списке указаны максимальные показатели без какого-либо промежутка. Следовательно, если происходит повышение хотя бы на единицу – это повод повторить исследования
А затем начать лечение, если заболевание подтвердится. Многие врачи, несмотря на наличие норм, все же с настороженностью относятся к тому, что ПСА может меняться в зависимости от возраста. Дело в том, что из-за привязки к нормам сегодня порой пропускают развивающийся рак простаты у пожилых пациентов.
Изменения в ходе терапии
Многие пациенты, у которых установлен диагноз, начинают получать терапию по поводу своего заболевания.

Естественно, если лечение подобрано верно, и пациент тщательно соблюдает рекомендации, показатель, даже если он был ранее повышен, может возрасти еще сильнее. Однако эти возрастания считаются вариантом нормы, так как препараты работают. После того, как терапия подойдет к концу, уровень ПСА должен вернуться к нормальным значениям.
Организм начинает функционировать правильно, и каждый элемент правильно справляется со своими задачами.
Если пациент находится на лечении, то резкое возрастание уровня простатспецифического антигена может говорить о:
- начале активного воспалительного процесса в тканях простаты;
- начале использования медикаментов, которые стимулируют выработку тестостерона и других андрогенов;
- развитии в организме пациента инфекционного процесса мочеполового типа;
- переходе доброкачественного новообразования в злокачественное.
Важно помнить следующее. Могут быть изменения в анализе, а также отклонения по результатам УЗИ или пальцевого ректального исследования
Значит необходимо выполнить биопсию железы и исследовать полученный материал. Это поможет установить диагноз и выбрать дальнейшую тактику лечения.
Норма после того, как аденома будет удалена
Нередко пациентам рекомендуется сдавать анализ даже после того, как орган из-за аденомы будет удален. Впервые явиться на исследование стоит в среднем через 4-6 недель после вмешательства. Дело в том, что если явиться раньше, анализ покажет неверные результаты из-за того, что уровень вещества в крови еще не успеет понизиться. После первого анализа исследование рекомендуется повторять минимум каждые 90 дней. Через год исследование проводят раз в полгода и так до конца жизни.
Если после удаления опухоли показатель ПСА не превышает 0,2, то можно рассчитывать на то, что вероятность рецидива очень низка. Если же отмечается повышение, значит высока вероятность повторного развития аденомы.
Важно иметь в виду, что если показатель превышает нормы даже после того, как опухоль была удалена, значит, скорее всего, патогенные изменения носили опухолевый характер. Это говорит в первую очередь о том, что прогноз неблагоприятен для пациента
Общий ПСА повышен
Вероятность обнаружения онкологии, в зависимости от превышения нормы:
- до 10 нг/мл — подозрение на рак предстательной железы;
- 10-20 нг/мл — высокий риск рака предстательной железы;
- 20-50 нг/мл — риск диссеминированного рака предстательной железы;
- 50-100 нг/мл — высокий риск метастазов в лимфатические узлы и отдалённые органы;
- более 100 нг/мл — всегда метастатический рак предстательной железы.
Другие состояния, при которых повышается общий уровень ПСА:
- Ишемия или инфаркт простаты;
- Гиперплазия тканей простаты, изменение ее структуры или объема;
- Заболевания мочеполовых органов;
- Простатит в острой или хронической форме;
- Доброкачественные новообразования (кисты, аденомы, полипы и т. д.);
- Раковые процессы (80 %).
Почему бывает ошибочный результат
Ложноположительные результаты теста могут спровоцировать следующие факторы:
- недавние манипуляции на предстательной железе (массирование, ректальное исследование и пальпация, трансректальное УЗИ, биопсия и др.);
- цистоскопия, катетеризация мочевого пузыря;
- инфекция мочевыводящих путей;
- интенсивные физические нагрузки (прогулки на велосипеде, верховая езда);
- половой акт и эякуляция;
- прием некоторых лекарственных препаратов (аллопуринол, финастерид, циклофосфамид, метотрексат, антагонисты андрогенов).
Анализ на ПСА назначают не ранее, чем через неделю после устранения указанных факторов.
Причины появления ДГПЖ
До сих пор учёные не пришли к единому мнению о том, что может провоцировать развитие аденомы простаты. Но всё же есть ряд факторов, способствующих появлению гиперплазии. Среди них:
-
Возрастные изменения, на фоне которых нарушается гормональный баланс при выработке эстрогенов и андрогенов:
-
Сидячая работа – по статистическим данным, из 100% мужчин, страдающих ДГПЖ, больше половины приверженцы сидячего образа жизни;
-
Частые стрессы, конфликты и прочие нагрузки психоэмоционального характера;
-
Вредные привычки: курение и чрезмерное потребление спиртных напитков;
-
Наследственность.
Онкомаркер СА 242
Бывают случаи, когда патологии простаты возникают на фоне хронического панкреатита. При воспалении в поджелудочной железе образуются токсины, которые отрицательно сказываются на состоянии органов мужской половой сферы. Поэтому вместе с анализом на ПСА, нередко назначают исследование крови на СА 242. Этот белок тоже относится к онкомаркерам. Его повышение отмечается при болезнях поджелудочной железы.
Референсные значения маркера СА 242 в крови составляют от 0 до 3 МЕ/мл. Его повышение может указывать на следующие патологии:
- До 10 МЕ — острый и хронический панкреатит;
- 20-30 МЕ — доброкачественные гиперплазии поджелудочной железы;
- более 30 МЕ — рак поджелудочной железы.
Если у пациента превышают норму онкомаркеры СА 242 и ПСА, то это говорит о панкреатическом происхождении болезней простаты
Важно помнить, что многие патологии поджелудочной железы могут протекать без выраженной симптоматики. Анализ на онкомаркер позволяет выявить такие заболевания на начальном этапе
Что делать при повышении ПСА
Не всегда повышение показателя говорит об онкопатологиях. Увеличение уровня антигена наблюдается при простатите, ишемии простаты, проблемах с задержкой мочеиспускания, возрастных изменениях железы, инфаркте простатических тканей.
Превышение показателя в этих случаях, как правило, не столь значительно. Но в любом случае разобраться в результатах может только врач.
В подозрительных случаях кровь на ПСА сдается несколько раз, чтобы определить динамику роста концентрации простатического антигена. В качестве дополнительной диагностических методов показаны УЗИ простаты и взятия образцов ткани — биопсии.
Правила подготовки к посеву спермы и спермограмме
Для посева сперму можно собрать в домашних условиях. Предварительно необходимо провести тщательную гигиену наружных половых органов. Сперма забирается только после мочеиспускания и в утреннее время. Материал собирают в контейнер, который должен быть плотно закрыт сразу после сбора
Важно, чтобы от последнего полового контакта прошло не менее 5 суток. В течение 7 дней нельзя посещать бани и сауны.
Для спермограммы сдают сперму, получаемую путем мастурбации. Причем сдавать материал необходимо именно в лаборатории, поскольку некоторые показатели необходимо оценивать в первые 30 минут
Перед исследованием важно ограничить интимную близость не менее 2, но не более 5 дней. За неделю нужно исключить походы в сауну и баню и даже подогрева сиденья в автомобиле, а за неделю отказаться от курения и алкоголя.
Показания
Основное назначение определения общего ПСА в плазме – скрининг на рак простаты (РПЖ), в том числе в виде дополнительного маркера по результатам ректального обследования.
Также исследование проводят для определения стадии ракового процесса, вероятности рецидива или ремиссии, метастазирования, общего прогноза, что актуально в первые 6-18 месяцев лечения, принятия решения о проведения биопсии простаты. Тест позволяет проконтролировать эффективность выбранной схемы лечения (химио-, медикаментозная или радиотерапия, заместительная гормональная терапия, физиолечение, оперативное вмешательство и т. д.).
В каких случаях назначается анализ:
- Подозрение на добро- или злокачественные процессы, воспаление простаты, структурные изменения ее тканей;
- Возраст старше 50 лет (обязательный скрининг);
- Возраст от 40 лет (при наличии ближайших родственников с онкологией органов малого таза);
- Гиперплазия предстательной железы;
- Жалобы пациента на затрудненное, болезненное и учащенное мочеиспускание;
- Увеличение размеров, консистенции и структуры предстательной железы по данным ректального обследования или УЗИ.
Интерпретацию результатов анализа проводит онколог, хирург, уролог, терапевт.
Подготовка к сдаче крови на ПСА
Биоматериал для анализа: венозная кровь.
Метод забора биоматериала: венепункция локтевой вены.
Особые условия: процедура проводится строго натощак, но не привязана к определенному времени суток.
Дополнительные требования
Накануне венепункции не рекомендуется:
- употреблять острую и/или жирную пищу;
- пить спиртные напитки и/или энергетики;
- подвергаться воздействию эмоционального стресса;
- перенапрягаться физически; ездить на велосипеде
- заниматься сексом (в идеале воздержание должно быть не менее трех дней);
За 2-3 часа до процедуры запрещается:
- курить или жевать табак;
- принимать медикаменты.
На концентрацию ПСА в крови влияет раздражение простаты, поэтому тест назначают через 7-9 дней после проведения следующих исследований:
- ректальная пальпация/массаж простаты;
- колоноскопия;
- УЗИ (трансректальное);
- цистоскопия;
- катетеризация мочевого пузыря;
- биопсия патологических тканей (6 недель) и т. д.
Важно! Анализ на ПСА общий не проводят при наличии острых заболеваний мочеполовой системы.
По результатам теста оценивается динамика развития заболевания, поэтому определяется ПСА многократно и обязательно сочетается с другими инвазивными и неинвазивными методами обследования.
- Fortier AH; Nelson BJ. Antiangiogenic activity of prostate-specific antigen. — Journal of the National Cancer Institute, 1999.
- Stanley A Brosman, MD. — Medscape, 2015.
- А.А.Кишкун, д.м.н., проф. Руководство по лабораторным методам диагностики, — ГЭОТАР-Медиа, 2007г.
- Adel T Aref, Andrew D Vincent. The Inverse Relationship Between Prostate Specific Antigen (PSA) and Obesity. — Endocrine-related cancer, 2018.
Свободный PSA – маркер PSA
ПСА встречается в крови как форма, частично связанная с ингибиторами протеазы и частично как биологически неактивная свободная фракция.
Свободный PSA составляет 5-40% от общего показателя. Доказано, что он обладает гораздо более высокой специфичностью и чувствительностью к раку простаты, чем общий ПСА. Определение этого показателя позволяет значительно улучшить диагностику рака предстательной железы и сократить количество ненужных биопсий.
Что касается диагностической ценности общего PSA, то этот тест является специфическим. Увеличение концентрации этого вещества указывает на патологический процесс в предстательной железе, но какой именно это процесс узнать нельзя. Поэтому общий PSA нельзя считать основным маркером рака простаты – повышенный PSA может обнаруживаться у пациента не только с раком простаты, но и с не раковыми опухолями.
Особые трудности при интерпретации создает результат PSA в диапазоне 4–10 нг/мл, определяемый как серая зона. В этом случае дифференцировать доброкачественную гиперплазию предстательной железы и рак предстательной железы невозможно. Поэтому для таких значений маркер PSA не может считаться независимым диагностическим тестом.
Ранее неоднозначный результат ПСА часто приводил к назначению инвазивной биопсии простаты. Когда был найден более чувствительный и специфический маркер, такая необходимость отпала.
Одним из способов повышения точности диагностики является определение плотности ПСА. Плотность PSA – это отношение концентрации PSA к объему простаты, оцененное с помощью ультразвука.
 PSA анализ крови
PSA анализ крови
Высокий уровень ПСА
Повышение уровня ПСА, простатического специфического антигена, простатоспецифического антигена в крови не всегда свидетельствует о наличии злокачественного онкологического процесса. Но необходимо помнить, что изолированная ДГПЖ (аденома простаты, доброкачественная гиперплазия предстательной железы) редко сопровождается повышением уровня ПСА. Очень часто ДГПЖ и рак простаты сопровождаются хроническим простатитом. Сочетание ДГПЖ и хронического простатита, по данным Сарклиник, наблюдается в 57%, а сочетание рака предстательной железы и хронического простатита наблюдается в 83%.
Почему так важно понимать значение ПСА?
Простат-специфический антиген применяется в диагностике рака предстательной железы. Нормальный уровень ПСА до 4,0 нг/мл, однако его повышение не всегда говорит о том, что у мужчины рак простаты. Имея данные по ПСА, УЗИ и возрасту мужчины уролог индивидуально оценивает риск рака предстательной железы и принимает решение о дальнейшей тактике.
Бывают случаи повышения ПСА при неправильной подготовке к сдаче крови или воспалении в предстательной железе. В таком случае требуется повторная сдача анализа после правильной подготовки и лечения.
Перед сдачей крови на ПСА следует в течение 7 дней нельзя бывать в сауне и принимать горячую ванну, также в течение недели рекомендуется половое воздержание, нельзя проходить пальцевое исследование предстательной железы.
Часто ПСА отслеживается в динамике, то есть мужчина сдает анализ каждые полгода. Если отмечается прирост ПСА, мужчина дополнительно обследуется, чтобы исключить рак простаты.
Инструментальная диагностик
- трансректальное ультразвуковое исследование (УЗИ);
- урофлоуметрия (скорость тока мочи);
- определение объема остаточной мочи при помощи УЗИ.
По специальным показаниям проводятся:
- экскреторная урография;
- уретроцистоскопия.
Лечение аденомы простаты
Основные цели, которое преследует лечение – облегчение симптомов нижних мочевыводящих путей, улучшение качества жизни, предупреждение осложнений заболевания.
Для пациентов с легкими симптомами или симптомами средней тяжести, не влияющими на качество жизни, в Европейском руководстве по лечению доброкачественной гиперплазии предстательной железы рекомендуется тактика активного ожидания или выжидательного наблюдения. В это этот период не проводят медикаментозного или хирургического лечения, пациент должен регулярно (один раз в год или полгода) обследоваться у уролога или андролога для контроля течения болезни. В это время акцент делается на немедикаментозном лечении. К нему относят:
- Поведенческую терапию. Пациент должен:
- сократить употребление жидкости и мочегонных продуктов (ягод и т.д.) за 3 часа до отхода ко сну;
- не забывать опорожнять мочевой пузырь на ночь;
- без особых указаний врача не принимать вечером мочегонные и антихолинэстеразные препараты (например, галантамин).
- Упражнения для тренировки мышц таза (упражнения Кегеля, лечебная физкультура).
Эти методы могут также дополнять консервативное лечение. Для последнего, применяют следующие лекарства:
- Альфа-блокаторы (тамсулозин). В настоящее время это препараты выбора, они применяются как при средней, так и при сильной выраженности симптомов.
- Ингибиторы 5-альфа-редуктазы (финастерид). Они уменьшают объем железы, задерживают ее рост.
- Ингибиторы фосфодиэстеразы 5-го типа (силденафил). Лекарства, преимущественно применяющиеся для лечения импотенции, но показавшие эффективность и при аденоме.
- Комбинированное лечение. Наиболее распространено сочетание альфа-блокаторов и ингибиторов 5-альфа-редуктазы
- Блокаторы мускариновых рецепторов или М-холинолитики (солифенацин) назначают в первую очередь при доминировании симптомов накопления.
Не рекомендуются, не обладают доказанной эффективностью: — растительные препараты, препараты на основе экстракта простаты.
Хирургическое лечение
Основными операциями являются трансуретральное иссечение, трансуретральная резекция и удаление предстательной железы. Хирургическое лечение показано при:
- повторяющейся задержке мочи;
- почечной недостаточности, развившейся вследствие аденомы;
- камнях в мочевом пузыре;
- рецидивах инфекций мочевыводящих путей;
- повторяющейся гематурии.
Также оперируются пациенты, которые:
- не получили облегчения от медикаментозной терапии;
- не хотят принимать препараты, но требуют лечения.
Операции по поводу аденомы простаты – одни из самых распространенных хирургических вмешательств, их переносят до 30% мужчин.






