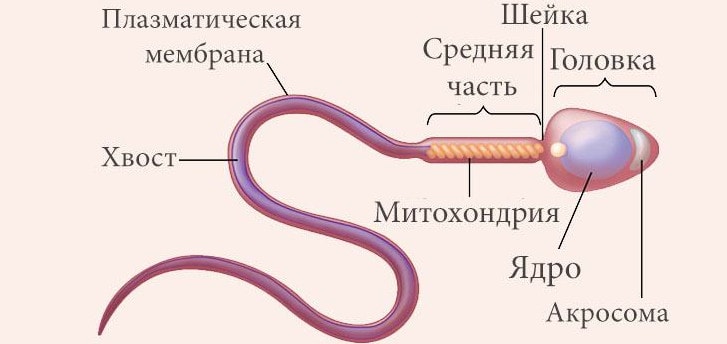
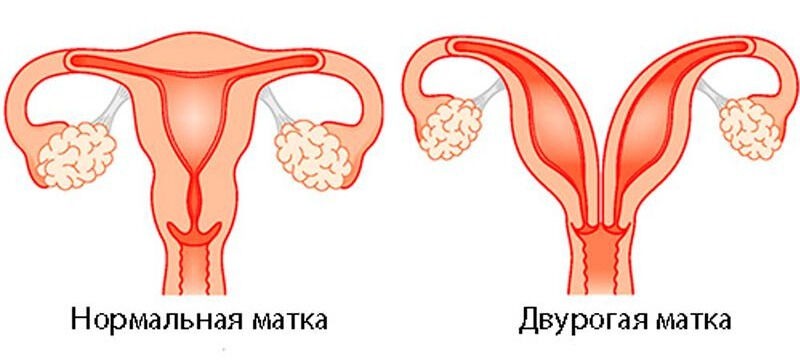
Экстракорпоральное оплодотворение: этапы по дням цикла
Содержание:
- Мультифолликулярность и поликистоз
- Почему не наступает овуляция3
- Терапия при низком овариальном резерве яичников
- Диагностика дисфункции яичников
- Величина фолликула
- Овуляция у женщины
- Как проверить?
- Какие обследования проходят перед ЭКО?
- Особенности протекания менструального цикла
- Пункция фолликулов при эко
- Что делать?
- Задачи фолликулометрии
- Протоколы стимуляции
- Можно ли забеременеть, если овуляция не происходит?
- Низкий запас яичников и вероятность беременности
- Овуляция: день цикла, когда яйцеклетка готова к оплодотворению
- УЗИ мониторинг созревания фолликула
- ФСГ и базальная концентрация E2
- Нормы
- Диагностика нарушений менструального цикла
Мультифолликулярность и поликистоз
Поликистоз может стать следствием мультифолликулярности, но никак не ее синонимом, а, во-вторых, никакого отношения к кистам он не имеет. По данным многих исследований, примерно каждое третье-четвертое УЗИ выясняет у обследуемых женщин мультифолликулярные яичники – отсюда понятно, что данное состояние не является редким и каким-то очень особенным. В то время как диагноз «поликистоз яичников» имеют около 3-4% женщин.
Различие между этими двумя диагнозами состоит в следующем:
- Эхогенность – определяет плотность ткани исследуемого органа. При МФЯ эхогенность яичников не превышает эхогенность матки. При СПКЯ она намного выше, ткани яичника намного плотнее тканей матки.
- Размер яичников – при МФЯ яичники в объеме чуть больше нормы. Часто значения бывают на отметках 34 – 37 мм длина и 18 – 22 ширина. При СПКЯ длина яичника всегда составляет больше 40 мм, опытный узист в таком случае даже до замеров определит, что они сильно увеличены.
- Гормоны ДЭГА и 17-ОН прогестерон – это мужские гормоны, продуцируемые корой надпочечников. При МФЯ их значения сохраняются в пределах нормы (допустимо даже если они на верхней границе нормы). При СПКЯ уровень этих гормонов всегда повышен.
- Размеры фолликулов – оба диагноза предполагают множественные фолликулы в яичниках, но при МФЯ их диаметр не превышает 9 мм. При СПКЯ многие из этих фолликулов достигают больших размеров, но при этом ни один не может совулировать.
- Толщина капсулы фолликула – при СПКЯ капсула фолликула всегда сильно утолщена. Поэтому даже если в нем и созревает яйцеклетка, то она не имеет возможности выйти наружу даже в том случае, если в организме женщины при этом вырабатывается достаточное количество гормона ЛГ. Таким образом образуется фолликулярная киста. При МФЯ такие кисты тоже бывают, но гораздо реже (не более 2 раз в год).
- Расположение фолликулов – на аппарате УЗИ отчетливо видно где локализуется фолликулярный аппарат. При МФЯ антральные фолликулы расположены диффузно. При СПКЯ они почти всегда расположены по периферии, в форме ожерелья.
Почему не наступает овуляция3
Если овуляция по какой либо причине не наступает, это явление называется ановуляция Она может носить как естественный, так и патологический характер.
Отсутствие овуляции является нормой, если:
- Вы беременны, недавно родили или кормите ребёнка грудью
- После первой менструации прошло менее 2 лет
- Овуляция не наступает 2-3 цикла в год (вследствие стрессов, смены климатических зон и т.д).
В остальных случаях, можно выделить следующие причины ановуляции патологического характера:
- Нарушения менструального цикла
- Ожирение или недостаток массы тела
- Гормональный дисбаланс
- Эндокринные заболевания
- Гинекологические заболевания, воспалительные процессы.
Существуют методы, позволяющие лечить отсутствие овуляции их назначает гинеколог после тщательного обследования. Кроме того, отказ от вредных привычек ( курения) и кофеина позволяет повысить вероятность зачатия. Например, вещества, содержащиеся в табачном дыме, уменьшают выработку эстрогенов, необходимых для созревания яйцеклеток. Соблюдение режима, здорового образа жизни и сбалансированное питание также положительно влияют на фертильность женщины
Терапия при низком овариальном резерве яичников
К сожалению, запас яичников не может быть улучшен. Число яйцеклеток все время уменьшается, и мы не можем этого изменить. Однако гинеколог может активировать те клетки, которые остались. В основном это делается с помощью заместительной гормональной терапии.
Также можно увеличить женскую фертильность следующими методами:
- иммуномодулирующая терапия, включающая введение высоких доз кортикостероидов или внутривенных иммуноглобинов для индукции овуляции;
- добавки мелатонина;
- андрогенные добавки — в результате метаболизма этого гормона образуется эстроген.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Диагностика дисфункции яичников
Цель обследования — установить истинную причину дисфункции яичников.
Алгоритм диагностики состоит из трёх этапов:
- оценка клинических симптомов и сбор анамнеза;
- гормональное обследование;
- ультразвуковое исследование органов малого таза.
У всех пациенток с нарушением менструального цикла и симптомами дефицита женских половых гормонов необходимо исключить ПНЯ.
Диагностика синдрома истощения яичников
Признаки синдрома истощения яичников:
- менструальный цикл длиннее 35 дней или отсутствие менструаций в течение четырёх месяцев;
- уровень ФСГ более 25 МЕ/мл и резкое снижение концентрации эстрадиола в двух исследованиях с интервалом не менее четырёх недель;
- снижение уровня антимюллеровского гормона (АМГ) и ингибина В — их концентрация при ПНЯ уменьшается задолго до роста ФСГ и появления нарушений цикла; контрольное исследование также проводится через четыре недели.
Диагностика синдрома поликистозных яичников
Методы диагностики СПКЯ:
- оценка клинических и лабораторных проявлений гиперандрогении;
- ультразвуковое исследование — поможет инструментально подтвердить нарушение овуляции и другие изменения в яичниках.
Основной признак гиперандрогении — чрезмерный рост тёмных, жёстких и длинных волос на подбородке, верхней части груди, спине и животе. Акне и выпадение волос на голове не являются самостоятельными критериями СПКЯ, но их учитывают при сочетании с другими симптомами.
Чтобы поставить диагноз СПКЯ на УЗИ органов малого таза в одном яичнике должно быть более 12 фолликулов диаметром 2–9 мм и/или его объём должен превышать 10 см3.
Нарушение овуляции можно заподозрить при продолжительности цикла менее 21 дня или более 35 дней.
При сохранном менструальном цикле необходимо измерить уровень прогестерона в сыворотке крови на 20–24 день цикла (в ряде исследований указывают 21–25 дни). Если он ниже 3–4 нг/мл, цикл считается ановуляторным, то есть без овуляции и фазы развития жёлтого тела, но с регулярными маточными кровотечениями. Хроническая овуляторная дисфункция — это отсутствие овуляция в двух циклах из трёх .
Диагностика гиперэстрогении
Гиперэстрогения часто является причиной развития доброкачественных образований матки — миомы, фибромы и эндометриоза.
Симптомы миомы матки разнообразны:
- кровотечение;
- тянущие боли внизу живота;
- уменьшение либидо и нарушение полового акта;
- ухудшение функций мочевого пузыря и прямой кишки;
- железодефицитная анемия при частых кровотечениях.
Эндометриоз проявляется мажущими кровянистыми выделениями коричневого цвета, которые начинаются за несколько дней до менструации. Задолго до её начала возникают сильные тянущие боли внизу живота.
Для выявления гиперэстрогении потребуются анализы крови на эстрадиол, ФСГ, свободный эстриол и прогестерон. Их результаты оценивает врач-эндокринолог или гинеколог-эндокринолог.
Величина фолликула
В ходе роста в первой половине менструального цикла после образования пузырька с жидкостью фолликул начинает расти активно, сама женская половая клетка смещается на периферию, фолликул выпячивает над поверхностью яичника, а потому может быть увиден и зафиксирован во время проведения ультразвукового исследования половых желез.
За пару дней до овуляции в организме женщины регистрируется пиковая концентрация эстрогена, что провоцирует активную выработку лютеринизующего гормона, который и должен привести к разрыву фолликула. Под действием гормона оболочка фолликула становится неравномерной, на нем образуется выпячивание, называющееся стигмой. Именно в этом месте, когда наступит время, происходит разрыв.
Чтобы понять, на какой фазе этого процесса находится женщина, врачи делают анализ крови на ФСГ и ЛГ. Но без фолликулометрии (УЗИ яичников) представление о размерах фолликулов не может быть достоверным и точным. Обычно за цикл нужно посетить врача ультразвуковой диагностики несколько раз, чтобы оценивать рост фолликулов в динамике.
Овуляция у женщины
Овуляция у женщины происходит за 14 дней до начала менструального цикла (при 28-дневном цикле это происходит на 14-й день, однако отклонение от среднего наблюдается часто и в определённой степени является нормальным). Сам процесс выхода яйцеклетки из фолликула занимает не более одного часа, далее, попав в воронку фаллопиевой трубы, яйцеклетка сохраняет способность быть оплодотворённой в течение приблизительно одних суток. Объективно женщина не способна почувствовать момент овуляции. Период времени, в течение которого высока вероятность овуляции, называют овуляторным периодом. Овуляторный период не имеет определённой продолжительности, разные исследователи указывают различную длительность периода овуляции — это зависит от методов определения овуляции. В медицинских учреждениях распространены следующие методы определения овуляции: ультразвуковая диагностика фолликулов яичника, определение концентрации лютеинизирующего гормона в крови. В домашних условиях используют мочевую проверку на концентрацию лютеинизирующего гормона, а также температурный метод, упрощённо о периоде овуляции судят согласно календарному методу. Зачатие происходит в период овуляции.
Процесс овуляции управляется гипоталамусом, который регулирует работу передней доли гипофиза. Регуляция осуществляется посредством гонадотропин-рилизинг гормона, под действием которого гипофиз выделяет в кровь гонадотропные гормоны: лютеинизирующий гормон и фолликулстимулирующий гормон. В фолликулярной (предовуляторной) фазе менструального цикла фолликул яичника значительно увеличивается в размере (следствие воздействия фолликулстимулирующего гормона). Созревая, фолликул достигает приблизительно 2 см в диаметре. Внутри фолликула развивается яйцеклетка. При созревании фолликул выделяет эстрогены — гормоны, оказывающие системное воздействие, прежде всего на репродуктивные органы женщины. Под действием эстрогенов передняя доля гипофиза выделяет увеличенное количество лютеинизирующего гормона (ЛГ) в течение короткого времени (так называемый «овуляторный пик ЛГ»), который запускает «созревание» яйцеклетки (первое деление мейоза). После созревания в фолликуле формируется разрыв, через который яйцеклетка покидает фолликул. Между овуляторным пиком ЛГ и овуляцией проходит около 36—48 часов. В течение постовуляторной фазы (фазы жёлтого тела) яйцеклетка обычно перемещается по фаллопиевой трубе в направлении матки. Если произошло оплодотворение яйцеклетки, то на третий-четвёртый день эмбрион попадает в полость матки и на пятый-седьмой день происходит процесс имплантации.
Если оплодотворение не произошло, яйцеклетка погибает в фаллопиевой трубе в течение приблизительно 24 часов.
Как проверить?
Самостоятельно измерить фолликулы, конечно, невозможно. Единственный способ сделать это — посетить врача и сделать фолликулометрию. Это разновидность ультразвукового исследования (УЗИ), при котором в динамике наблюдают состояние яичников женщины. Первое УЗИ обычно делают сразу после окончания менструации, обычно на 7-8 день цикла есть все возможности оценить количество антральных пузырков. Потом УЗИ делают несколько раз с регулярностью через 2-3 суток, чтобы иметь возможность не упустить день овуляции.
Врач УЗИ, основываясь на среднестатистических размерах фолликула, подскажет, когда лучше проводить стимуляцию овуляции, когда лучше назначать процедуру изъятия яйцеклеток методом пункции яичников в протоколе ЭКО, а также с уверенностью сможет сказать, была ли в текущем цикле овуляция вообще.
На самой первой процедуре женщина может удивиться, услышав, что у нее в яичниках зреет довольно много фолликулов. Для антральных — это совершенно нормально. Тревогу вызывают ситуации, когда таких пузырьков либо слишком много, либо слишком мало. Если их 26 и более, врач заподозрит синдром поликистозных яичников, при котором зачатие без предварительного лечения невозможно.
Если антральных пузырьков будет менее 5 (единичный фолликул, 2, 3, 4 фолликула), это означает, что женщина бесплодна, поэтому фолликулы не растут даже при стимуляции — ЭКО и стимулирование функции яичников в этом случае не проводятся. Допустимо ЭКО с донорским ооцитом.
Какие обследования проходят перед ЭКО?
Оба половых партнера должны пройти комплексное медицинское обследование перед экстракорпоральным оплодотворением. Для женщины оно будет включать следующие процедуры:
- Общий гинекологический осмотр, кольпоскопию и гистероскопию (эндоскопическое исследование влагалища и матки, соответственно);
- Анализы крови – общий, биохимический, на половые гормоны, инфекции (гепатиты, ВИЧ, сифилис, токсоплазму и т. д.), группу и резус-фактор;
- Общий анализ мочи;
- Исследование вагинального и цервикального мазка на микрофлору. Инфекции, онкологическую цитологию;
- Ультразвуковое обследование органов малого таза;
- Электрокардиограмму (ЭКГ), при необходимости также КТ, МРТ, рентгенографию и другие исследования – по рекомендации врача.
Для мужчины список обследований короче, но они имеют не меньшее значение для успеха ЭКО:
- Общий анализ мочи;
- Анализы крови – общий, биохимический, на инфекции;
- Исследование мазка из уретры на микрофлору и инфекции;
- Исследование качества спермы (спермограмма).
При подозрении на наличие у одного или обоих половых партнеров каких-либо заболеваний, врач назначает дополнительные обследования. Если диагноз подтверждается, процедура ЭКО откладывается до момента полного излечения.
Особенности протекания менструального цикла
Менструальный цикл — ежемесячный период в жизни женщины, который начинается с первых дней появления месячных и по первый день следующих (исключение период беременности и кормления грудью).
У уроженок средней полосы России цикл наступает в 11-14 лет. В первый год циклические изменения только начинают устанавливаться, а затем они проходят не менее 8 раз за год.
Уже в момент рождения у малышки в яичниках находится примерно около 2 миллионов фолликулов, из которых к моменту наступления первых менструаций их остается чуть более 400 тысяч. Во время каждого циклического изменения используется 1 зреющий фолликул для выхода из него яйцеклетки. Благодаря четкой работе желез внутренней секреции женский цикл в нормальном состоянии состоит из двух фаз.
Фазы цикла
Первая фаза — фолликулиновая. Характеризуется действием фолликулостимулирующего гормона (или ФСГ), который вырабатывается гипофизом и гипоталамусом. Благодаря ФСГ происходит рост и созревание фолликула в яичниках. Во время овуляции (середина менструального цикла) из созревшего фолликула появляется яйцеклетка, готовая к оплодотворению.
Вторая фаза — лютеиновая. В это время благодаря работе гормонов головного мозга (лютеинезирующего гормона или ЛГ) начинается созревание желтого тела, т.е. фолликула, выпустившего яйцеклетку. Если в эту овуляцию произошла беременность, то из фолликула создается желтое тело беременности.
Фазы циклических изменений в эндометрии
Фолликулярная фаза начинается с 5 дня цикла и проходит в течение 12-14 дней. Активный гормон — эстроген. В этот период начинает разрастаться поверхностный слой эндометрия с трубчатыми железами.
Лютеиновая фаза длится около 14 дней. В это время возрастает уровень эстрогена и прогестерона. В этот период трубчатые железы вырабатывают секрет, наибольший уровень которого достигается в 21 день цикла. На 22 день цикла усиливается приток крови к артериям эндометрия, и появляются прекрасные условия для имплантации зиготы.
Менструация происходит на 24-27 день цикла, только в тех случаях, когда не было оплодотворения. Случается из-за небольшого количества гормонов, производимых яичниками, и снижения снабжения кровью эндометрия. В этот период образуются тромбы в сосудах эндометрия, затем происходит резкое расширение и отторжение эндометрия.
Таким образом, постоянный циклический процесс, производимый яичниками, эндометрием и железами, приводит к созреванию и выходу яйцеклетки из яичника, ее оплодотворению и прикреплению в подготовленный эндометрий, а также дальнейшему развитию и сохранению беременности. Если не произошло оплодотворения, то функциональный слой эндометрия отторгается в виде менструации.
Пункция фолликулов при эко
Пункцией фолликула называется малоинвазивная процедура, целью которой является извлечение яйцеклетки из половых желез. В условиях in vitro осуществляется оплодотворение ооцита и пересадка эмбриона в матку пациентки.
Процесс извлечения женских половых клеток осуществляется по следующей схеме:
- под общим обезболиванием в яичник вводится тонкая игла;
- после проникновения иглы в фолликул осуществляется забор ооцита;
- яйцеклетку очищают от эпителия и помещают в специальный инкубатор.
Подготовленный ооцит оплодотворяется сперматозоидом, после чего эмбрион пересаживают в матку пациентки.
Что делать?
При нарушении роста фолликулов и процессов овуляции обычно применяется гормональное лечение. Домашние средства, средства народной медицины (боровая матка, шалфей и другие) не могут решить проблему, которая существует на уровне обмена веществ, увеличить запас фолликулов или нарастить эндометрий, помочь вырасти фолликулам.
Ускорить их рост и добиться зрелого фолликула и полноценной овуляции помогают препараты с содержанием ФСГ. Их назначает врач в строгой индивидуальной дозировке («Клостилбегит», «Кломифен» и другие). С какой скоростью растут фолликулы в сутки, контролирует фолликулометрия. Когда рост достигает нужных параметров, вводят укол ХГЧ 10000, после которого через 24-36 часов начинается овуляция.
Препараты, стимулирующие рост фолликулов, нельзя назначать себе самостоятельно и принимать бесконтрольно. Это может привести к очень печальным последствиям.
Задачи фолликулометрии
Основная цель УЗИ-диагностики – подтвердить факт овуляции. Одновременно процедура дает возможность:
- отследить изменение эндометрия и его соответствие каждому периоду циклу;
- определить состояние матки и придатков;
- установить причины нерегулярных менструаций;
- выявить опухоли, кисты и другие новообразования;
- наблюдать за процессами в организме женщины после разрыва фолликула;
- выбрать лучший день для оплодотворения;
- контролировать эффективность гормонального лечения;
- выявить ановуляторный цикл;
- определить патологии созревания яйцеклетки (кистоз яичников, лютеинизация фолликула, др.);
- контролировать рост фолликулов перед ЭКО.
Протоколы стимуляции
В зависимости от здоровья женщины и причин бесплодия используют различные схемы ССО. Они отличаются сроками и дозировками препаратов. Наиболее популярны два протокола:
- длинный протокол ЭКО. Стимуляцию начинают на 19–22 день менструального цикла. Для начала максимально подавляют выработку гормона ЛГ, а затем уже стимулируют рост фолликулов;
- короткий протокол ЭКО. ССО начинается на 4–5 день менструального цикла и длится около 10 дней. Важным отличием является использование малых дозировок, что помогает пациенткам легче переносить процедуру.
Помимо этого существуют ультрадлинный и ультракороткий протокол, а также естественный цикл.
Любая стимуляция проводится под строгим контролем за развитием фолликулов и уровнем гормонов. В соответствии с результатами УЗИ репродуктолог может пересмотреть протокол и повысить либо понизить дозировку, перейти на другой протокол.
Успех процедуры зависит от количества доминантных фолликулов
Главная задача — получение зрелых яйцеклеток. Чем больше фолликулов сформируется, тем выше вероятность добиться положительного результата. Существует мнение, что длинный протокол дает больше шансов забеременеть. Но это в значительной степени связано с первоначальным состоянием пациенток, так как по длинной схеме работают с женщинами с хорошим фолликулярным резервом.
Можно ли забеременеть, если овуляция не происходит?
Конечно же, без овуляторных процессов забеременеть невозможно. В то месяце, когда фолликул не созревает, зачатие однозначно не произойдет
И не важно, если все остальные показатели здоровья у супругов отменные. Какими бы ни были сперматозоиды подвижными и правильными по структуре, оплодотворять им попросту нечего
Однако это не значит, что женщина не может забеременеть вообще. Созревания фолликулов с яйцеклетками можно добиться при помощи специальных препаратов. Выше мы говорили о том, что нехватка или избыток определенных гормонов – самая частая причина ановуляции. Но практически любые гормональные вещества можно ввести в организм в виде лекарств, если их не хватает. Используются также блокаторы гормонов или их рецепторов. Они помогают решить проблему при избыточной секреции определенные биологически-активных соединений.
Возможные сбои, приводящие к ановуляции:
- нехватка тироксина и трийодтиронина (вырабатываются в щитовидной железе);
- избыток пролактина;
- нехватка эстрогенов;
- недостаточная выработка фолликулостимулирующего гормона;
- повышенное содержание в крови андрогенов;
- чрезмерная секреция глюкокортикоидов.
Как видим, есть достаточно много гормонов, влияющих на фертильность. Некоторые из них даже не относятся к половым. Тем не менее, они опосредованно регулируют овуляторные процессы за счет влияния на секрецию других гормональных веществ.
Сегодняшнее развитие медицины позволяет отрегулировать гормональный профиль даже в самых тяжелых случаях. Тактику при ановуляции врачи применяют следующую:
- постепенная нормализация уровня гормонов в крови, что ведет к выравниванию менструального цикла и нормализации овуляторных процессов (например, препараты тироксина при гипотиреозе или бромокриптин для снижения уровня пролактина);
- стимуляция овуляции в отдельно взятом цикле для созревания яйцеклетки и зачатия ребенка (например, введение ФСГ при недостаточной выработке этого гормона в гипофизе).
Что делать, чтобы забеременеть?
Нужно обратиться в центр репродукции. Там вас сразу же отправят сдавать анализы на гормоны. После того как доктор изучит результаты, он сразу установит, в чем причина того, что яйцеклетки не созревают.
На сегодняшний день овуляция – полностью контролируемый процесс. Если яичники функционируют, то добиться созревания яйцеклеток возможно. Пациентке вводят гормональные препараты. При помощи УЗИ врач отслеживает рост доминантного фолликула. Он изменяет его, а когда тот достигнет нужной величины, вводится триггер овуляции. Как правило, это гормон ХГЧ. После его введения фолликул разрывается в среднем через 36 часов.
К сожалению, бывают ситуации, когда даже врачи не могут обеспечить нормальные овуляторные процессы в яичниках. Это возможно в двух ситуациях:
яичники истощены – они просто не могут больше давать зрелых яйцеклеток по причине возраста или перенесенных заболеваний;
яичники резистентны – они «не видят» гормонов, поэтому не важно, в каком количестве те содержатся в организме, вводятся ли извне, всё равно результата лечения нет.
Как резистентность, так и истощение яичников – это повод, чтобы воспользоваться донорскими яйцеклетками. Только так женщина может забеременеть. Этот способ преодоления бесплодия рекомендуют, если стимуляция овуляции в течение нескольких циклов подряд даже высокими дозами гонадотропинов не дает никакого результата.
Низкий запас яичников и вероятность беременности
Низкий резерв яичников не исключает материнства, но указывает на то, что времени на беременность становится все меньше и меньше, поэтому вам следует «мобилизоваться» и срочно озадачиться зачатием.
Если забеременеть не получается, нужно срочно обратиться к гинекологу и начать лечение. Например, назначаются: циклические наблюдения с попытками зачатия строго во время овуляции, стимуляция овуляции с попытками наступления естественной беременности, внутриматочная инсеминация.
Низкий резерв яичников также может означать плохую реакцию яичников на стимуляцию лекарственными средствами. В этом случае придется рассмотреть возможность экстракорпорального оплодотворения или замораживания яйцеклеток для дальнейшего ЭКО.
Овуляция: день цикла, когда яйцеклетка готова к оплодотворению
Процесс происходит с периодичностью в 21–35 дней в зависимости от длины менструального цикла, приблизительно в его середине. Как правило, через 12–16 (в среднем — через 14) дней после овуляции наступает менструация.
Овуляция: симптомы, которые указывают на готовность к зачатию
В середине менструального цикла происходит овуляция, симптомы которой могут быть и слабо, и ярко выражены в зависимости от индивидуальных особенностей организма:
1) болезненные ощущения внизу живота;
2) усиливается половое влечение;
3) в шейке матки выделяется больше слизи;
4) может измениться цвет выделений.
1. Боли при овуляции
Не все женщины чувствуют боли при овуляции или после нее. Согласно статистике, боли наблюдаются всего у одной из пяти женщин. Почувствовать боль при овуляции можно из-за небольшого кровотечения: фолликул лопается, и, кроме яйцеклетки, из него выходит фолликулярная жидкость, а также небольшие сгустки крови.
Несильные боли при овуляции — нормальное явление.
Болит при овуляции низ живота — там, где находятся яичники. Боль может быть режущей, колющей или схваткообразной. Длительность — около часа, но у некоторых женщин — день или два. Если боли при овуляции сильные, сообщите об этом своему гинекологу.
Яичники работают попеременно: в один месяц фолликул вызревает в правом, в другой месяц — в левом яичнике. По этой причине боли при овуляции ощущаются обычно либо справа, либо слева.
Гинекологи объясняют боли при овуляции тем, что граафовый пузырек растягивает стенки яичника. Также боль во время овуляции связывают с тем, что из лопнувшего фолликула вытекает жидкость. Она стимулирует сокращения матки и маточных труб, что и вызывает боль при овуляции.
Боли после овуляции — не столь распространенное явление.
Если признаки овуляции беспокоят вас, обратитесь к специалисту. Боли после овуляции, например за неделю до месячных, могут быть признаком воспаления яичников или других проблем с репродуктивной системой. Боли при овуляции, до или после нее не обязательно связаны с выходом яйцеклетки: большинство гинекологических заболеваний сопровождается болями разного характера и интенсивности.
2. Усиленное половое влечение
Боли при овуляции незначительно сказываются на сексуальности: половое влечение у многих даже усиливается. Природа сама подсказывает: началась овуляция и зачатие сейчас наиболее вероятно.
3. Выделения при овуляции
Если вас интересует, как определить овуляцию, просто понаблюдайте за своим организмом:
- выделения могут начаться за несколько часов перед овуляцией и продолжаться до двух дней;
- выделения при овуляции становятся более жидкими по сравнению с выделениями до и непосредственно после месячных.
Жидкие выделения — это один из признаков, по которым вы можете определить, что у вас началась овуляция, и беременность наиболее вероятна. При этом они похожи на яичный белок и должны «растягиваться» между пальцами.
4. Изменившийся цвет выделений
Цвет выделений может быть красноватым и выглядеть как небольшое кровотечение либо розоватым
Обратите внимание: крови не должно быть много. Маточные кровотечения могут быть опасны для жизни, например в случае, если у миомы матки перекручивается ножка
Вышеперечисленные симптомы позволяют определить приблизительные дни овуляции. Если выделения стали более жидкими, это не обязательно означает, что прошла овуляция.
УЗИ мониторинг созревания фолликула
Увеличенные фолликулы, их большое число каждый менструальный цикл — признаки гормональных нарушений. Из-за гормональных нарушений могут возникать различные заболевания. Например, фолликулярные и лютеиновые кисты яичников. Они представляют собой чрезмерно увеличенные фолликулы, в которых не произошла овуляция. Нарушения созревания фолликулов, отсутствие овуляции — частые причины бесплодия.
Для того, чтобы исключить бесплодие из-за отсутствия созревания фолликулов с последующей овуляцией, обычно проводят УЗИ мониторинг роста фолликулов. Для этого каждые несколько дней делается УЗИ яичников. Определяется рост, размеры, число фолликулов. Исследование называется фолликулометрия.
УЗИ яичников. Стрелкой указан доминантный фолликул. 10 день.
Фолликулы на 7 день визуализируются как маленькие, 5-6 мм в диаметре, полости в ткани яичников, заполненные жидкостью.
Фолликул на 11 день достигает размера 10-12 мм в диаметре. Уже с большой точностью можно определить, какой фолликул доминантный.
Достигает фолликул 18 мм на 12 день цикла. Большой фолликул, 21 мм, говорит о том, что совсем скоро будет овуляция. Обычно это 13-15 день цикла. Огромный фолликул, 28-30 мм и более — скорее всего, образовалась фолликулярная киста. Как правило, такие кисты носят функциональный характер и проходят самостоятельно.
На 14 день происходит овуляция. После разрыва доминантный фолликул может исчезнуть, или уменьшится в размерах.
После завершения овуляции, как было сказано выше, фолликул превращается в жёлтое тело. Для успешного наступления беременности важен уровень гормона жёлтого тела — прогестерона. Если уровень этого гормона окажется ниже требуемого, беременность может не наступить, или прерваться на ранних сроках. В таком случае говорят о недостаточности жёлтого тела. Для исключения этой патологии продолжают делать регулярные УЗИ яичников, проводят определение уровней прогестерона в крови.
ФСГ и базальная концентрация E2
ФСГ — гонадотропный гормон, вырабатываемый гипофизом. Выводится из организма женщины в импульсном режиме. Этот гормон стимулирует рост и созревание фолликулов в яичниках и выработку эстрогенов (эстрадиол, E2).
Изменения концентрации гормона ФСГ в менструальном цикле
Определение ФСГ в сыворотке крови долгое время было наиболее часто используемым тестом для оценки овариального резерва. ФСГ исследуют на 2-3 день менструального цикла. Тест не дорогой, его легко сделать.
Основное внимание при оценке значения ФСГ должно быть направлено на повышение его уровня в крови. Уровни ФСГ обычно начинают повышаться во время пременопаузы из-за снижения функции яичников
При истощении резерва яичников уровень ФСГ может измениться раньше. Например, ученые обнаружили, что уровни ФСГ в крови были статистически значимо выше у женщин с бесплодием по сравнению с женщинами детородного возраста (8,77 ± 4,65 мМЕ / л и 6,71 ± 4,12 мМЕ / л соответственно). К сожалению, не существует общепринятых строгих норм на значение ФСГ, так как даже при низких или нормальных концентрациях ФСГ можно диагностировать небольшой овариальный резерв. В таких случаях, в дополнение к тесту на ФСГ, рекомендуется оценить уровень E2 в крови.
Из-за колебаний концентрации ФСГ в зависимости от времени суток, дня менструального цикла и между разными менструальными циклами, это исследование в настоящее время не является универсальным индикатором оценки резерва яичников.
Нормы
Сколько фолликулов должно быть в яичнике
Количество всех спящих ооцитов закладывается природой еще на этапе эмбрионального развития. Характерно, что до наступления половой зрелости оно значительно уменьшается. Ежемесячно высвобождается по одной яйцеклетке.
Количество капсул с ооцитами определяется по дню цикла. Их может быть несколько уже через несколько дней после месячных. На пятый день их может быть до 10, и это тоже норма. Ведь доминантным будет только один фолликул.
Отклонения
При отсутствии доминантного фолликула выход яйцеклетки не происходит. Это бывает в результате нарушения гормонального фона и некоторых патологий:
- снижение выработки фолликулостимулирующего гормона и повышение экскрекции лютеинизирующего гормона;
- регрессия вследствие гормональных нарушений (в том числе из-за увеличения содержания инсулина);
- наличие персистирующего процесса;
- наличие перезрелого мешочка;
- образование фолликулярной кисты, которая растет на месте доминантного фолликула (размеры превышают 2,5 см при ультразвуковом обследовании);
- поликистоз яичников;
- патологическая лютеинизация, когда без овуляции на месте доминациирастет желтое тело.
Все расстройства развития яичников требуют тщательного инструментального обследования. Врачи назначают анализы гормонального фона женщины, так как причиной отклонений могут быть дисфункции гипофиза, эндокринные болезни.
Повышенное количество
Если в яичниках свыше 10 фолликулов, их называют мультифолликулярными. Выделяют еще и полифолликулярность, то есть когда на УЗИ обнаруживается значительное количество пузырьков. При увеличении их числа в несколько раз определяется диагноз «поликистоз».
Если фолликулярные элементы разбрасываются по всей периферии яичника, им становится тесно. Это мешает доминированию и всем процессам, способствующим зачатию.
Указанная патология развивается из-за стресса и через небольшое время проходит. Лечение проблемы проводится, если:
- мультифолликулярность вызвана проблемами с работой желез внутренней секреции;
- наблюдается резкое похудение или же набор веса;
- имелись неудачи при выборе пероральных противозачаточных средств.
Недостаточное количество
Недостаточность фолликулов провоцируется гормональными проблемами. Узнать проблеме можно на УЗИ на седьмой день. Если их меньше 6, то вероятность зачатия незначительна. Наконец, если их менее 4, то беременность практически не наступает.
В ряде случаев у женщин совсем нет фолликулов. О возникновении проблем с женским организмом сигнализирует полное отсутствие менструаций. Если их нет более 3 недель, нужно срочно посетить гинеколога.
Почему фолликул не созревает
Он может не созреть из-за наличия таких причин:
- дисфункция женских половых желез;
- расстройства функциональности эндокринной системы;
- опухоли гипофиза, гипоталамуса;
- воспалительные патологии малого таза;
- стрессы, нервная нестабильность или депрессия;
- раннее начало климактерического периода.
В этих ситуациях в яичниках может совсем не находиться фолликулов. Часто бывает, что он не достигает достаточных размеров для того, чтобы из него могла выйти яйцеклетка.
Диагностика нарушений менструального цикла
Прежде чем начинать лечение менструального цикла, необходимо пройти обследование.
Во время консультации доктор может поставить предварительный диагноз на основе гинекологического осмотра и жалоб пациентки, однако потребуется пройти ряд исследований, среди которых:
- лабораторный анализ крови (уровень содержания гемоглобина, сывороточного железа, транферрина, сахара; анализ на гормоны);
- УЗ-исследование органов малого таза (помогает исключить патологию матки, яичников и эндометрия);
- МРТ головного мозга по дополнительным показаниям (проводят для исключения опухолей);
- исследование внутреннего слоя матки с помощью гистероскопии (проводят при дисфункциональных маточных кровотечениях, при подозрении на полип эндометрия или гиперплазию, субмукозную миому матки);
- кольпоскопия по показаниям.