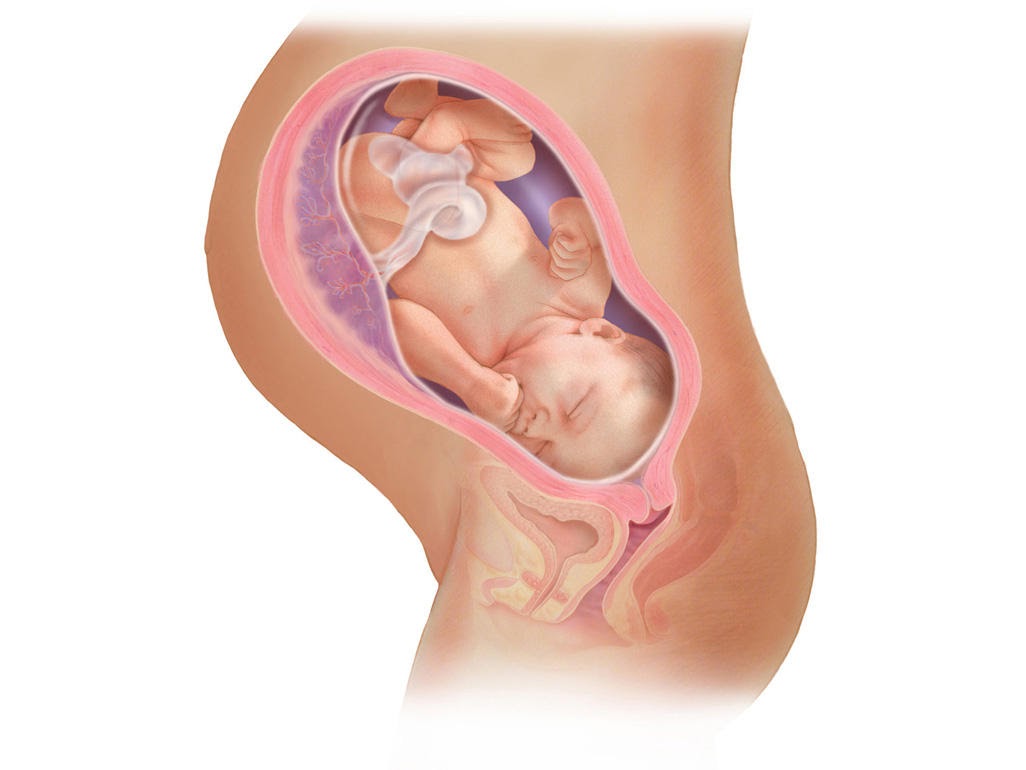
Размеры плода в акушерстве
Содержание:
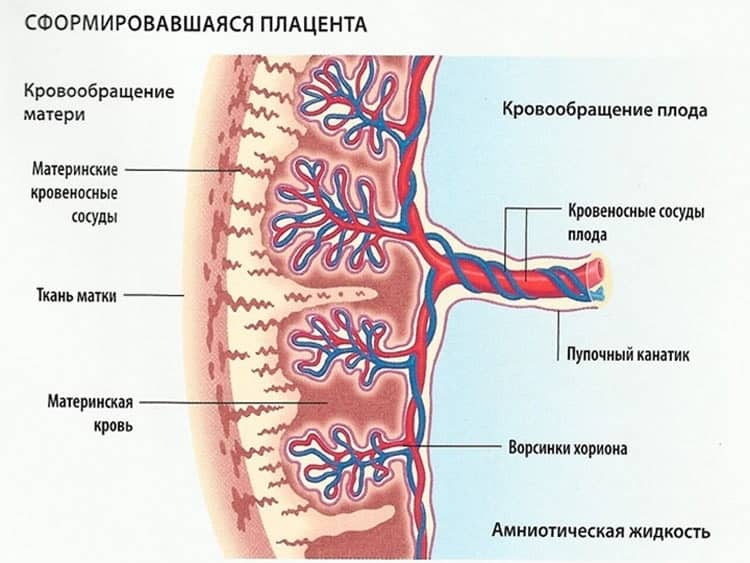
Ультразвуковое исследование плаценты
УЗИ плаценты определяет ее размеры, эхоструктуру, развитость.
Примерно на 16 неделе беременности плацента становится размером чуть больше половины матки. На последних месяцах она занимает большую часть матки.
Для того чтобы определить размер плаценты, нужно уточнить ее толщину. Во время проведения УЗИ отыскивается участок плаценты наиболее преобладающий в толщине, замеряется. Толщина, в свою очередь, зависит от срока беременности.
Когда плацента может быть гиперутолщена:
- при отслойке;
- при резус-конфликте;
- при водянке зародыша;
- легкое утолщение может наблюдаться у женщин с заболеванием сахарного диабета;
- если в процессе вынашивания беременная перенесла инфекционное заболевание.
Плацента имеет те же функции, что и человеческий организм – ей свойственно зарождаться, созревать и увядать. Все эти моменты абсолютно закономерны. Но если случается досрочное старение плаценты, это является патологией.
Существует 3 степени зрелости плаценты:
- I степень зрелости. До 30 недели беременности плацента находится на нулевой степени зрелости. В это время она увеличивается в размерах, питая малыша всеми полезными элементами. Структура в норме однородная, гладкая. После 30 недели на плаценте могут появляться крапинки и волны, которые говорят о начале созревания плаценты. Если появление этих признаков выявляется ранее, то такой процесс называют «преждевременным старением плаценты». В некоторых случаях назначают женщинам медикаментозное лечение. Первая степень должна длиться до 34 недели.
- II степень зрелости. Наступает эта степень с 34 по 37 неделю. Выглядит она уже более рельефной, волнистой, на УЗИ показана эхоструктура с крапинками. Если вторую степень указывают на раннем сроке, чем 34 недели, то нужно будет проходить более детальную диагностику и КТГ плода. Все анализы в целом покажут, есть ли какие-то патологии плода. Если же ребенок страдает гипоксией, то могут назначить амбулаторное лечение.
- III степень зрелости. Эту степень устанавливают уже при доношенной беременности. Плацента готовится к родам и ее функции снижаются, наступает естественное ее старение. По всей поверхности имеются крупные волны и отложение солей.
Если плацента не соответствует своему сроку, тогда возникает риск преждевременных родов.
Профилактика нарушений развития плода
Основной профилактической мерой для исключения нарушений развития плода является правильная подготовка к наступлению беременности: сдача всех необходимых анализов для выявления возможных инфекций, обследование внутренних органов на предмет возможных патологий, генетический анализ обоих родителей для исключения возможных наследственных патологий, и т. д.
Беременной женщине также стоит позаботиться о том, чтобы ребенок получал все необходимое для полноценного развития, а потому стоит рационализировать свое питание и проконсультироваться с врачом насчет приема витаминов. Конечно же, стоит категорически отказаться от приема алкоголя, наркотиков и сигарет, которые способны пагубно повлиять на малыша, а также избегать чрезмерных физических нагрузок и стрессовых ситуаций. О всех нетипичных ситуациях и ощущениях следует немедленно сообщать врачу для своевременного предупреждения возможных отклонений.
Конфигурация головки
Конфигурация головки представляет собой изменения ее формы вследствие внешнего давления. Определенная конфигурация головки может иметь место до родов, в результате сокращений Брекстона-Хикса. Наиболее частой формой конфигурации головки является заход теменных костей друг на друга. Конфигурация головки приводит к уменьшению малого косого и увеличению большого косого диаметра головки. Эти изменения являются очень важными при сужении таза и асинклитичной вставке головки. В этих обстоятельствах способность головки к конфигурации имеет большое значение при спонтанном вагинальном родоразрешении и оперативном вагинальном родоразрешении.
Особенности родов
В большинстве случаев роды с анатомически узким тазом со средними размерами головки, хорошей ее способностью к конфигурации при энергичной к родовой деятельности протекают нормально. Однако имеют место некоторые осложнения, характерные для родов с узким тазом:
- Чаще происходит несвоевременное излитие околоплодных вод (преждевременное или раннее). В связи с узостью таза головка не вставляется в таз, а стоит высоко и подвижна над входом в малый таз, не происходит разделение вод на передние и задние — в норме их разделяет головка, прижавшаяся к костям таза, давление на плодный пузырь возрастает, он вскрывается. С током вод могут выпасть петли пуповины или конечности плода (ручка или ножка). Если мелкую часть плода не удается заправить за головку, то уменьшается объем узкого таза и создается дополнительное препятствие для изгнания плода. Выпавшая петля пуповины может прижаться головкой к стенке таза и привести к гибели плода от гипоксии (кислородной недостаточности). При выпадении пуповины роды заканчивают путем операции кесарева сечения.
- Чрезмерная подвижность матки, высоко стоящая головка предрасполагают к неправильному положению плода (поперечному, косому, тазовому предлежанию), неправильному вставлению головки (боковому), ее разгибанию с формированием разгибательных предлежаний плода (в норме головка согнута во время родов, первым рождается затылок, при разгибательных вставлениях головка разгибается, предлежит лобик или личико).
- Возникает первичная или вторичная слабость родовой деятельности, которым способствует несвоевременное излитие околоплодных вод, длительное высокое расположение головки, что излишне растягивает нижний сегмент матки, замедляет раскрытие шейки матки, затягивает роды, приводит к утомлению роженицы. У первородящих чаще возникает первичная слабость родовой деятельности, обусловленная необходимостью длительного преодоления препятствия суженного таза, а у повторнородящих перерастяжением мускулатуры матки, ее изменениями в предыдущих родах или абортами.
- Затяжное течение родов, длительный безводный промежуток могут привести к инфицированию матери и плода вследствие проникновения болезнетворной микрофлоры из влагалища в матку.
- Развивается внутриматочная гипоксия плода. Во время схватки или потуги головка плода подвергается сильной конфигурации (ее объем уменьшается за счет того, что кости головки заходят одна на другую в местах швов и родничков), что приводит к возбуждению центров нервной регуляции сердца плода, вызывая урежение сердечного ритма плода, превышающее по своей длительности маточное сокращение, и таким образом становится причиной гипоксии. Нередко гипоксия плода усугубляется нарушением маточно-плацентарного кровообращения, вызванного аномалиями сократительной деятельности матки (бурной родовой деятельностью, слабостью). Поэтому лечебные мероприятия оказываются кратковременными и неэффективными.
- Течение родов отличается большей длительностью, чем обычно.
- Происходит сдавление мягких тканей родовых путей между костями таза и головкой плода, вызванное длительным стоянием головки в одной плоскости таза. Кроме шейки матки и влагалища сдавливается мочевой пузырь и прямая кишка, что сопровождается нарушением кровообращения в них и отеком шейки матки, влагалища, мочевого пузыря, наружных половых органов.
- Резкое затруднение в прохождении головки, длительное стояние ее в одной плоскости таза вызывает болезненные, интенсивные, иногда судорожные схватки, которые могут привести к перерастяжению нижнего сегмента матки, что является симптомом угрожающего разрыва матки.
- При некоторых видах узкого таза головка плода отклоняется в сторону промежности в большей степени, чем при нормальном тазе, ткани промежности сильно растягиваются, и, если не рассечь промежность, происходит ее глубокий разрыв.
- Затяжное течение родов, утомление роженицы, длительный безводный промежуток могут стать причиной кровотечения в послеродовом и раннем послеродовом периоде из-за плохого сокращения матки. Это осложнение требует операции ручного вхождения в полость матки.
- Чаще возникают осложнения, угрожающие плоду. Гипоксия в родах может привести к рождению ребенка в состоянии асфиксии, нарушению мозгового кровообращения, встречаются черепно-спинальные травмы различной степени тяжести, что в дальнейшем требует наблюдения невропатологом и реабилитационных мероприятий.
Особенности процедуры
УЗИ обычно начинают с оценки головки плода, при этом определяют следующие параметры:
- Бипариетальный размер головки плода (БПР) – расстояние от наружной поверхности верхнего контура до внутренней поверхности нижнего контура между теменными костями (рисунок 1, линия bd).
- Лобно-затылочный размер (ЛЗР) – расстояние между наружными контурами лобной и затылочной костей (рисунок 1, линия ac).
Рисунок 1 – Схема измерения бипариетального и лобно-затылочного размеров:
1 – полость прозрачной перегородки, 2 – зрительные бугры и ножки мозга, bd – бипариетальный размер, ac – лобно-затылочный размер
Измерение БПР и ЛЗР проводится при строго поперечном сканировании на уровне структур головного мозга: полости прозрачной перегородки, ножек мозга и зрительных бугров, как показано в правой части рисунка 1. При измерении врач оценивает структуры головного мозга, целостность костей черепа, наличие новообразований.
Бипариетальный и лобно-затылочный размеры увеличиваются пропорционально сроку беременности, к концу которой рост не так выражен, как в первом и втором триместрах (смотри таблицу).
Размеры головки плода по неделям беременности
|
Срок беременности, недели |
Лобно-затылочный размер (ЛЗР), мм |
Бипариетальный размер (БПР), мм |
||||
|
Процентили |
Процентили |
|||||
|
10 |
50 |
95 |
10 |
50 |
95 |
|
|
— |
— |
— |
13 |
17 |
21 |
|
|
— |
— |
— |
18 |
21 |
24 |
|
|
— |
— |
— |
20 |
24 |
28 |
|
|
— |
— |
— |
23 |
27 |
31 |
|
|
— |
— |
— |
27 |
31 |
35 |
|
|
41 |
45 |
49 |
31 |
34 |
37 |
|
|
46 |
50 |
54 |
34 |
38 |
42 |
|
|
49 |
54 |
59 |
37 |
42 |
47 |
|
|
53 |
58 |
63 |
41 |
45 |
49 |
|
|
56 |
62 |
68 |
43 |
48 |
53 |
|
|
60 |
66 |
72 |
46 |
51 |
56 |
|
|
64 |
70 |
76 |
48 |
54 |
60 |
|
|
67 |
74 |
81 |
52 |
58 |
64 |
|
|
71 |
78 |
85 |
55 |
61 |
67 |
|
|
73 |
81 |
89 |
58 |
64 |
70 |
|
|
77 |
85 |
93 |
61 |
67 |
73 |
|
|
80 |
88 |
96 |
64 |
70 |
76 |
|
|
83 |
91 |
99 |
67 |
73 |
79 |
|
|
86 |
94 |
102 |
70 |
76 |
82 |
|
|
89 |
97 |
105 |
71 |
78 |
85 |
|
|
93 |
101 |
109 |
73 |
80 |
87 |
|
|
95 |
104 |
113 |
75 |
82 |
89 |
|
|
98 |
107 |
116 |
77 |
84 |
91 |
|
|
101 |
110 |
119 |
79 |
86 |
93 |
|
|
103 |
112 |
121 |
81 |
88 |
95 |
|
|
104 |
114 |
124 |
83 |
90 |
97 |
|
|
106 |
116 |
126 |
85 |
92 |
98 |
|
|
108 |
118 |
128 |
86 |
94 |
100 |
|
|
109 |
119 |
129 |
88 |
95 |
102 |
|
|
110 |
120 |
130 |
89 |
96 |
103 |
Акушерская анальгезия и анестезия
Значительная доля дискомфорта во время родов связана с эмоциональным фактором и личной реакцией на боль. Боль в течение I периода родов связан с сокращением и растяжением мышечных волокон и напором головки плода при раскрытии шейки матки. При сокращениях матки головка плода проталкивается через шейку, что способствует ее раскрытию благодаря активации механорецепторов. Итак, в I периоде родов боль имеет висцеральное происхождение и локализуется между лобковым симфизом и пупком, латерально — на гребни подвздошных костей и кзади на кожу и мягкие ткани над нижними поясничными отростками позвоночника.
Локализацию боли в I периоде родов объясняют согласно концепции отраженной боли. Сенсорные нервные волокна от шейки матки и самой матки направляются в составе симпатических нервов через гипогастральных сплетения и соединяются с задним углом спинного мозга на уровне Т10, Т11, Т12, L1. Эти сегменты получают не только висцеральные афферентные нервные волокна с высоким порогом чувствительности, но и кожные афферентные нервные волокна с низким порогом чувствительности. В связи с конвергенцией соматических и висцеральных волокон в одной и той же области спинного мозга роженица чувствует отраженная боль.
Во втором периоде родов плод проходит через родильный канал. Происходит растяжение и надрывы фасций, кожи и подкожных тканей. Этот соматический боль передается преимущественно стыдным нервом, который происходит от переднего отдела крестцового нерва, 82, 83, 84.
Концепция естественных родов заключается в ознакомлении пациентки с физиологией беременности и родов и подготовкой к этим процессам (физиопсихопрофилактической подготовка к родам, которая проводится беременной и членам его семьи). Кроме того, существуют многочисленные методики массажа и самомассажа, ауторелаксации, техники дыхания, водные процедуры (ванна, душ), которые позволяют существенно уменьшить неприятные ощущения во время схваток. Эффективная дородовая подготовка позволяет уменьшить интенсивность родильного боли на 30%.
Фармакологическая анальгезия. Для обезболивания І периода родов используют наркотические и седативные препараты. Учитывая, что эти препараты проходят через плаценту и могут вызвать наркотическую депрессию новорожденного, их не следует применять, если ожидается быстрое (за 1-2 ч) окончания родов. Осложнениями при применении этих препаратов могут быть также угнетение дыхания (респираторная депрессия) и рост риска аспирации околоплодных вод.
Пудендальная блокада. Срамной нерв проходит близко к задней поверхности седалищных остей у места присоединения крестцово-остевых связи. В это место с обеих сторон вводят местный анестетик (новокаин и т.п.) для анестезии области промежности. Пудендальную анестезия (пудендальную блокада) часто используется при оперативном влагалищном родоразрешении (применение акушерских щипцов и вакуум-экстрактора). Пудендальную блокаду нередко комбинируют с местной инфильтрационной анестезией промежности для усиления обезболивающего эффекта.
Местная инфильтрационная анестезия (раствором лидокаина, новокаина и т.д.) используется для обезболивания при восстановлении разрывов родовых путей и епизиотомнои раны.
Эпидуральная и спинальная анестезия. Эпидуральная анестезия проводится пациенткам для обезболивания в течение активной фазы и периода родов и II периода родов. Эпидуральный катетер размещается на уровне межпозвонкового пространства L3-L14, что помогает дозировано вводить анестетики. Эпидуральная анестезия обычно не назначается в течение латентной фазы родов. Эпидуральная анестезия может увеличивать продолжительность ИИ периода родов, но позволяет лучше контролировать потуги.
Спинальная анестезия выполняется в аналогичной области L3-L4, но препарат вводится однократно. Спинальную анестезию чаще проводят при кесаревом сечении, чем при влагалищном родах.
Частыми осложнениями эпидуральной и спинальной анестезии является гипотензия матери вследствие снижения системного сосудистого сопротивления, что может привести к уменьшению плацентарной перфузии и развития брадикардии у плода. Серьезным осложнением может быть респираторная депрессия матери в том случае, когда анестетик достигает уровня диафрагмальной иннервации. Так называемый спинальный головная боль» в результате потери спинномозговой жидкости в послеродовом периоде имеет место менее чем в 1% пациенток.
Персистирующий задний вид затылочного предлежания
Наиболее частым предлежанием плода в начале родов является затылочное предлежание, когда сагиттальный шов находится в поперечном положении в плоскости входа в таз, а малый родничок — справа или слева. Согласно основным моментами биомеханизма родов, из поперечного положения сагиттальный шов должен перейти в один из косых размеров плоскости входа в таз, обычно в правый косой размер (затылок плода делает дугу в 135 °). Но иногда сагиттальный шов остается в поперечном положении или переходит в левый косой размер плоскости входа в таз, и затылок делает дугу в 45 °. В этом тазу может наблюдаться замедление или прекращение родов. Диагноз подтверждается при вагинальном исследовании при пальпации швов и родничков плода.
Ведущей точкой является малый родничок. Головка плода прорезывается в стадии сгибания, средним косым размером. Под лобковые сочленения подходит большой родничок, на котором обычно размещается родовая опухоль. Головка вытянута в направлении большого косого размера.
Биомеханизм родов в заднем виде затылочного предлежания. Установка головки во вход таза происходит так же, как и при переднем виде затылочного предлежания — сагиттальной швом в одном из косых размеров входа таза, заднее темечко возвращено кзади. В дальнейшем имеет место сгибание головки, заднее темечко становится ведущей точкой. При внутреннем поворота головки затылок плода поворачивается или на 135 ° — тогда роды заканчиваются в переднем виде, или на 45 ° (например, при слабости родовой деятельности) — тогда затылок возвращается кзади, и роды идут в заднем виде.
После окончания внутреннего поворота головка опустилась на тазовое дно, пределом волосистой части лба (передним краем переднего родничка) подходит под симфиз и вокруг этой точки фиксации осуществляет дополнительное сгибание. Затылок опускается, и подзатылочная ямка подходит к верхушке копчика. Образуется вторая точка фиксации, вокруг которой происходит разгибание головки, и она прорезывается в среднем косом размере (10 см) окружностью, равной 33 см. Родовая опухоль располагается в области переднего (большого) родничка, конфигурация головки долихоцефаличная.
Обычно в течение опускания головки в таз задний вид затылочного предлежания переходит в передний. Если этого не происходит, возможны прекращения или замедления родов. При ведении родов при заднем виде затылочного предлежания избирается выжидательная тактика. Но спонтанное влагалищное родоразрешение не всегда возможно. При замедлении второго периода родов применяются акушерские щипцы или вакуум-экстрактор. Возможно рождение в заднем виде затылочного предлежания или ротация головки мануально, в Шипке, и с помощью вакуум-экстрактора. Если оперативное влагалищное родоразрешение не является успешным, выполняют кесарево сечение.
Зачем нужна ультразвуковая фетометрия
Фетометрия выполняется при каждом ультразвуковом исследовании, начиная с 12-14 недель. Измерение размеров плода широко применяется в следующих клинических ситуациях:
- Оценка роста и развития ребенка при задержках внутриутробного развития, гипоксии, фетоплацентарной недостаточности, генетических аномалиях и подозрении на них.
- Гестационный сахарный диабет матери, поскольку неконтролируемый уровень глюкозы приводит к развитию крупных плодов с огромной массой тела.
- В случае резус-конфликта и при внутриутробном инфицировании для оценки степени отека плода и гидроцефалии.
- Для оценки развития близнецов, особенно монохориальных, то есть с одной плацентой на двоих. В этих случаях фетометрия обоих детей позволяет вовремя выявить опасное осложнение – синдром обкрадывания близнеца.
- Для контроля лечения и динамики болезни во всех вышеуказанных случаях.
Когда и как проходит исследование?
Фетометрия проводится планово трижды, как и диагностика УЗИ:
- в первом триместре (на 11-12 неделе);
- во втором (на 20-22 неделе);
- в третьем (в основном, на 32 неделе).
Если существуют показания или любые поводы для дополнительных обследований, значит, доктор направит вас на внеплановую процедуру. В первом триместре в рамках фетометрического исследования диагност подтвердит дату родов, предполагаемую вашим гинекологом. Основной задачей врача на этом этапе является исключение хромосомных аномалий и грубых пороков развития. Наиболее важными показателями сейчас будут копчико-теменной размер (КТР)и окружность живота.
Также в ходе скринингового ультразвукового исследования замеряется и толщина воротникового пространства, и длина кости носа.
Ультразвуковое исследование во втором триместре проводится с целью проверки отсутствия нарушений внутриутробного развития. Для этого берутся основные замеры: бипариетальный размер головки плода, КТР, окружность головы, окружность животика, лобно-затылочный размер.
Возможно, будут взяты еще и другие показатели: длины бедра малыша и длины других костей (берцовых, плечевых, локтевых). На этом визите к врачу у вас есть шанс узнать пол своего будущего ребенка.
Диагностика в третьем триместре уже не ставит перед собой задачу поиска каких-то пороков или нарушений, ведь до этого времени малыш уже полностью сформирован и готовится к появлению на свет.
Сейчас доктору важно проверить его самочувствие и состояние здоровья. Также он измерит окружность головы и животика, посмотрит, насколько симметрично развиваются конечности ребенка, определит его вес и рост. Эти показатели будут важны для выбора метода родов (слишком крупные размеры плода, первая беременность, узкий таз и другие особенности могут стать причиной направления на кесарево сечение)
Если все в порядке, больше процедура не назначается
Эти показатели будут важны для выбора метода родов (слишком крупные размеры плода, первая беременность, узкий таз и другие особенности могут стать причиной направления на кесарево сечение). Если все в порядке, больше процедура не назначается.
Поскольку речь идет о составляющей диагностики УЗИ, само собой разумеется, что фетометрия может проводиться, как и само ультразвуковое исследование – трансвагинально или трансабдоминально.
Первый способ используется часто на ранних сроках или для уточнения интересующей врача информации (тогда датчик аппарат, предварительно одетый в презерватив, вводят во влагалище женщины).
Если беременная не страдает от лишнего веса, и передняя брюшная стенка не мешает доктору увидеть важные параметры развития малыша, то уже даже первое плановое УЗИ делают трансабдоминально (смазывают живот специальным гелем и водят по нему датчиком).
Особенной подготовки процедура не требует. В первом триместре для обычного исследования понадобится за час до процедуры выпить 1-1,5 л воды, а потом, по мере роста ребенка в матке, и эта необходимость исчезнет.
Нормы и отклонения
- При фетометрии плода нормой считаются параметры, которые приведены ниже в таблице. Но иногда результаты фетометрии могут не совпасть с данными в таблице. В этом случае не нужно бить тревогу, ведь эти данные средние, и поэтому относительные. К тому же, нужно учитывать индивидуальное строение каждого человека. Если родители малыша маленького роста, то с высокой долей вероятности плод также будет небольшим. Это относится и к остальным параметрам, таким, как объем груди, живота и размер головы. Также имеет место скачкообразное, то есть неравномерное развитие плода, при котором малыш сначала отстает в развитии, а затем резко достигает всех необходимых показателей.
- К аномалиям относят задержку развития плода (гипотрофию), то есть, когда размер плода не соответствует нормам. Это может диагностировать только врач после тщательного изучения результатов исследования. Он будет учитывать особенности функционирования плаценты, расположение дна матки и состояние здоровья будущей мамочки. О задержке развития можно говорить в том случае, если выявленное отставание превышает 2 недели. В таком случае нужно различать симметричную гипотрофию, когда все органы уменьшены одинаково от асимметричной: костная система и головной мозг развиты одинаково, а некоторые органы или системы органов отстают в развитии.
Влагалищное родоразрешение
Когда плод начинает рождаться («врезки головки»), персонал родильного блока соблюдает правила асептики и надевает стерильный медицинская одежда, маски и перчатки (предупреждение материнской и плодовой инфекции и самозащита). Необходимый инструментарий включает два зажима, ножницы и отсос.
Во время рождения головки плода используют приемы, направленные на защиту промежности от травматизации (регуляция потуг, соблюдение интервалов между потугами, бережное, контролируемое выведение головки). Одной рукой поддерживается промежность («снимается» с головки) и осуществляется осторожный давление на подбородок плода по направлению вверх, а второй осуществляется осторожный давление (сгибание головки) для предупреждения ее преждевременного разгибания и травмы промежности, а также массаж половых губ перед рождением («прорезыванием ») головки.
Сразу после рождения головки, (до рождения плечиков) выполняют отсасывание содержимого верхних дыхательных путей плода. При наличии мекония в околоплодных водах выполняют тщательное отсасывание содержимого ротоглотки и носоглотки новорожденного с помощью специального катетера до рождения плечиков, когда грудная клетка новорожденного еще сжата родовыми путями матери, и он не может осуществить первый вдох (предотвращение аспирации мекония).
После полного отсасывания слизи проверяют наличие обвитие пупочным канатиком шеи плода. Если такое состояние имеется, и врач уверен в скором окончании родов, пупочный канатик перерезают между двумя зажимами. Если роды могут осложниться дистоцией плечиков (затрудненным рождением плечевого пояса, например, в случае макросомии плода), осуществляют усилия по ускорению рождения плода с интактным пупочным канатиком.
После осуществления внешнего поворота головки к бедру матери, рождению переднего плечика помогают, осуществляя давление ладонями на головку в направлении вниз. После визуализации переднего плечика осуществляется давление на головку в противоположном направлении (вверх) для помощи рождению заднего плечика плода. После рождения головки и плечиков осуществляют легкую тракцию для ускорения рождения остального тела плода. После этого пупочный канатик пересекают между двумя зажимами и передают новорожденного матери или акушерке, а в случае необходимости — педиатру-неонатологу, который находится в родильном зале.