Краевая детская клиническая больница
Содержание:
- Ультразвуковой скрининг
- Как подготовиться к анализу?
- Аудиологический скрининг новорожденных
- Аудиологический скрининг
- Механизмы проведения обследования
- УЗИ скрининг новорожденных
- Первая диспансеризация
- Минздравовский порядок организации проведения обследования новорожденных детей на наследственные заболевания
- Расшифровка анализа
- Мы с мужем ждали рождения сына 7 лет
- Кому показан пренатальный скрининг
- Зачем у младенца берут кровь из пяточки?
- Выписка домой или перевод в больницу
- УЗИ сердца
- Расширенный неонатальный скрининг
- Положение об отделении новорожденных акушерского физиологического и обсервационного отделений
- Прививки в роддоме
- Нормативные акты регулирующие деятельность отделения
- Насколько точен результат скрининга?
- Неонатальный скрининг: 5 основных заболеваний
- Виды
Ультразвуковой скрининг
При ультразвуковом скрининге предусмотрено 3-х кратное обследование плода: в 10-14 недель, в 20-24 недели и в 30-32 недели беременности.
Исследование в 10-14 недель делает возможным обнаружение грубых дефектов развития: аненцефалию, омфалоцеле, шейную гигрому и некоторые другие заболевания. При ультразвуковом скрининге плода определяют также маркер хромосомных и нехромосомных аномалий развития плода.
В 20-24 недели ультразвуковое обследование позволяет выявить грубые анатомические аномалии развития: пороки головного и спинного мозга, почек, лицевые расщелины, пороки сердца, дефекты развития конечностей, аномалии желудочно-кишечного тракта.
Большинство таких аномалий свидетельствуют о бесполезности хирургического вмешательства, поэтому беременность, к сожалению, следует прекратить.
На данном этапе диагностики плода также определяются хромосомные патологии плода, к которым относят много- и маловодие, задержку темпов роста, пиелоэктазию, вентрикуломегалию (расширение желудочков головного мозга), укорочение длины трубчатых костей, кисты сосудистого сплетения мозга и ряд других патологий.
Применение ультразвукового скрининга на 30-34 неделе беременности позволяет выявить аномалии с малой анатомической выраженностью и поздними проявлениями симптомов (пороки сердца, аномалии мочевыделительной системы и другие).
Как подготовиться к анализу?
Неонатальный скрининг не требует специальной подготовки. Но перед его проведением ребенка 3 часа не прикладывают к груди. Это может исказить результаты.
Техника проведения его следующая: из пятки новорожденного берется небольшое количество крови и сразу наносится на специальный бланк. На нем отмечены кружками места, куда необходимо капнуть кровь ребенка. После высыхания крови на открытом воздухе в бланк заносится фамилия, имя, отчество ребенка, данные о его дате и времени рождения, делаются отметки о состоянии здоровья по результатам осмотра врачом. В роддоме забор крови на анализ часто делают без присутствия мамы.
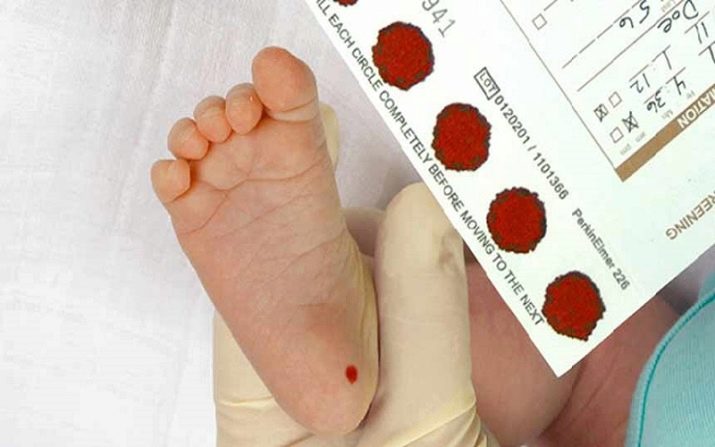
Каждый бланк помещается в отдельный конверт и отправляется на проведение анализа в медико-генетический центр, который есть в каждом регионе.
Если хотя бы на одно заболевание получен положительный результат, эти данные передаются в детскую поликлинику врачу-педиатру. Ребенку назначается осмотр генетика, который чаще всего назначает повторный тест и дополнительные обследования, чтобы подтвердить или опровергнуть предварительный диагноз.

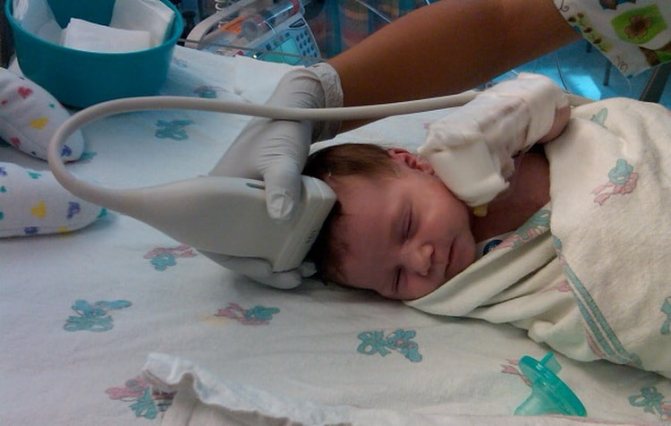
Аудиологический скрининг новорожденных
На 3-4 сутки (2–6 неделя у недоношенных) жизни младенца необходимо провести проверку слуха, который крепко связан с речевой функцией. Аудиоскрининг осуществляется при помощи электроакустического зонда: тонкой трубки, присоединенной к компьютеру, и имеющей сверхчувствительный микрофон на конце. Сам метод обследования простой:
- Малыш находится в полной тишине, по возможности – спит. Сосание пустышки в этот момент недопустимо.
- Врач вводит зонд в наружный слуховой проход новорожденного: это не больно и длится всего 1,5 минуты.
- Через микрофон в ухо проходят звуки разной частоты и прибор фиксирует «ответ»: колебания волосковых клеток в улитке.
По результатам аудиоскрининга врач определяет наличие повышенного риска тугоухости и глухоты, но у большинства детей все нарушения проявляются только на 2-м году жизни, поэтому процедура считается не самой эффективной. При выявлении проблем в зависимости от степени их тяжести возможен своевременный подбор слухового аппарата или назначение кохлеарной имплантации, что предотвратит отклонения речевой функции. Следующий этап аудиоскрининга назначается новорожденным, входящим в группы риска – у них:
- недостаточная масса тела;
- недоношенность;
- возможна наследственная тугоухость;
- наблюдалась асфиксия (кислородное голодание) во время появления на свет;
- мать испытывала тяжелый токсикоз или гестоз;
- мать переболела вирусными или инфекционными заболеваниями;
- мать во время беременности принимала токсичные для плода антибиотики.
Какие бы результаты ни были получены на 1-м этапе скрининга, новорожденным, входящим в данные группы риска, следует до достижения 3-месячного возраста пройти обследование у сурдолога (узкий специалист по слуху). Аналогичная рекомендация для детей, имеющих неудовлетворительный результат аудиоскрининга, но раньше – когда малышу исполнится месяц. После будет назначен 2-й этап проверки – когда грудничок достигнет годовалого возраста. Если подтвердится наличие проблем со слухом, родителей с ребенком направят в реабилитационный центр.
Аудиологический скрининг

Обследование проводится в родильном доме всем новорожденным. Оно позволяет обнаружить нарушения работы слухового аппарата на ранних стадиях, чтобы своевременно начать терапевтические мероприятия. Процедура является безболезненной и недолго длится.
Аудиологический скрининг ребенку проводят на 3 день после рождения и желательно во время сна. В ушко вставляют высокочувствительный микрофон (акустический зонд), подключенный к специальному прибору. Принцип его действия — передача сигналов в ухо и регистрация реакции волосковых клеток на них. Через минут на экране устройства высветится прошел или не прошел он тест. Отрицательный результат не является постановкой диагноза, необходимо будет также пройти дополнительное обследование.
Благодаря неонатальной диагностике можно обнаружить конкретное генетическое заболевание у новорожденного на начальных стадиях и своевременно начать лечение, чтобы он смог в дальнейшем полноценно расти, развиваться и жить. Поэтому отказываться от проведения скрининга не стоит, ведь даже здоровые родители могут быть носителями дефектных генов и легко могут передать их по наследству детям.
Просмотров:5860.
Механизмы проведения обследования
Перед отправкой мамы и ребенка домой из роддома, у малыша берут анализ на выявления наследственных и врожденных заболеваний. Забор крови делают из пятки на специальную бумагу (тест-бланк). Пять кровяных отпечатков высушивают и отправляют в лабораторию на диагностику.

При обнаружении каких-либо отклонений от нормы, о результатах скрининга сообщают родителям и приглашают на повторное обследование, чтобы окончательно удостовериться в диагнозе и при необходимости провести ряд дополнительных анализов. Скрининг – это быстрый способ выявления патологий на ранних этапах жизни ребенка.
Если повторных пяточный тест подтвердил предыдущий результат, родителей ребенка приглашают на консультацию к врачу-генетику, который в свою очередь после детальной беседы, даст направления к более узким специалистам. Ребенку будут сделать дополнительные необходимые анализы и назначено лечение.
УЗИ скрининг новорожденных
УЗИ скрининг проводят новорожденным в возрасте 1-го месяца, но в некоторых случаях, если у ребенка есть показания, его делают еще в роддоме, для того чтобы оценить состояние внутренних органов. Во время УЗИ специалист оценивает состояние:
- тазобедренного сустава на наличие дисплазии, врожденного вывиха или подвывиха головки бедренной кости.
- головного мозга (нейросонография) на наличие кист, внутричерепного давления и других возможных отклонений в развитии.
- почек, мочеполовой системы и органов брюшной полости.
Такая процедура считается безопасной для ребенка и не вредит дальнейшему развитию малыша.
Данный анализ не требует особой подготовки:
- Родителям нужно знать точный вес и рост своего малыша. Эта информация может понадобиться доктору для того, чтобы рассчитать параметры каждого органа.
- Рекомендуется одеть новорожденного в удобную одежду, которую легко снять и одеть после проведения процедуры.
- Чтобы малыша можно было успокоить, необходимо также взять пустышку с собой и игрушку.
Первая диспансеризация
Рождение ребенка — одно из самых счастливых и волнительных событий в жизни. Своим появлением на свет маленький человек приносит в семью не только огромную радость, но и новые хлопоты. Пожалуй, единственным моментом, который омрачает безоблачное родительское счастье, становится беспокойство о его здоровье. Молодые мамы и папы волнуются, все ли они делают правильно, не навредят ли те или иные действия малышу. Развеять первые сомнения помогает патронажная медсестра или педиатр, которые навещают кроху в первые недели после возвращения из роддома. Они следят за общим развитием малыша, учат родителей основным навыкам по уходу за ним, контролируют процесс заживления пупочной ранки, помогают наладить грудное вскармливание, если мама что-то делает не так.
К возрасту четырех недель родители чувствуют себя намного увереннее, а кроха уже достаточно окреп для первого «выхода в свет», то есть визита в детскую поликлинику. На приеме педиатр проведет контрольное взвешивание, измерит рост и оценит общее состояние грудничка, после чего даст направление на обследование узкими специалистами. Первый скрининг включает в себя осмотр невролога, офтальмолога, детского хирурга и стоматолога. Кроме того, в обязательную программу входит сразу несколько видов ультразвукового исследования. Остановимся подробнее на каждом из них и передаем слово эксперту.
pixabay.com  / 
Минздравовский порядок организации проведения обследования новорожденных детей на наследственные заболевания
На федеральном уровне Положение об организации проведения массового обследования новорожденных детей на наследственные заболевания установлено Приказом Минздравсоцразвития РФ от 22.03.2006 № 185 (далее – Положение № 185).
Положение № 185 регулирует вопросы организации проведения в государственных и муниципальных учреждениях здравоохранения массового обследования новорожденных детей (далее — неонатальный скрининг) на наследственные заболевания (адреногенитальный синдром, галактоземию, врожденный гипотиреоз, муковисцидоз, фенилкетонурию).
Пунктом 2 Положения № 185 определено, что для проведения неонатального скрининга производится забор образцов крови специально подготовленным работником у новорожденных детей в государственных и муниципальных учреждениях здравоохранения, оказывающих медицинскую помощь женщинам в период родов.
Одновременно с этим, пунктом 15 Порядка оказания медицинской помощи по профилю «неонатология» (Приказ Минздрава России от 15.11.2012 № 921н) установлена норма о внесении данных неонатального скрининга в медицинскую документацию новорожденного.
При этом, Приказом Минздравсоцразвития РФ от 22.03.2006 № 185 установлены также и Рекомендации по забору образцов крови при проведении массового обследования новорожденных детей на наследственные заболевания, пунктом 2 которых определено, что в случае отсутствия в документации новорожденного ребенка отметки о заборе образца крови при его поступлении под наблюдение в детскую поликлинику по месту жительства или переводе по медицинским показаниям в больничное учреждение, забор образца крови для проведения исследования осуществляется специально подготовленным работником.
Пунктом 3 указанных Рекомендаций определено, что образец крови берут из пятки новорожденного ребенка через 3 часа после кормления на 4 день жизни у доношенного и на 7 день — у недоношенного ребенка, а также поэтапно описывается процесс забора крови.
Расшифровка анализа

Свидетельством о том, что у малыша может быть патология, на которую был направлен скрининг, является приглашение на повторное обследование. Положительные результаты этого исследования уже доводят до родителей. Обычно это делает педиатр либо генетик.
Результаты скрининга, свидетельствующие об отсутствии и риске наличия генетического заболевания:
- Фенилкетонурия. В норме уровень фенилаланина в крови составляет менее 15 мг/ дл (в других источниках говорится о 20 мг/дл). Если и повторное исследование показало превышение нормы, проводится дополнительный анализ мочи на фенилпируват, а также проверка на заболевания, при которых может появляться повышение уровня аминокислоты. В дальнейшем ребенку до года рекомендовано проводить пробу на фенилаланин раз в неделю.
- Гипотиреоз. Референтным значением содержания тиреотропного гормона гипофиза у новорожденных является 20 мкМЕ/ мл. При получении результаты выше, в детской поликлинике проводится повторное исследование уже не только на ТТГ, но и на тироксин и трийодтиронин. Последние представляют собой гормоны щитовидной железы. Низкие их показатели при повторяющемся высоком результате ТТГ достоверно свидетельствует о гипотиреозе. Если показатель первого скрининга выше 50 мкМЕ/ мл, лечение назначается до получения итогов повторной пробы.
- Галактоземия. Нормальным уровнем галактозы являются цифры ниже 7,2 мг/ дл. Любой показатель от 7, 2 до 10 считается пограничным. Выше 10 – положительным.
- Адреногенитальный синдром. У доношенных детей нормой 17оксипрогестерона считаются показатели ниже 30 г/ моль. Результат в пределах 30–90 г/ моль является сомнительным. Если он выше 90, возможно, у ребенка есть заболевание. Показатели нормы у недоношенных детей другие: до 60 г/ моль свидетельствует об отсутствии АГС, результат от 60 до 100 г/ моль считается сомнительным, выше 100 – положительным. У сильно недоношенных новорожденных граница сомнительной и положительной пробы находится на уровне 150 г/ моль.
- Муковисцидоз. Об отсутствии заболевания говорит уровень иммунореактивного трипсина ниже 36,7 мкг/ л., некоторые обследования дают максимальное референтное значение – 31, 3 мкг/ л.
Мы с мужем ждали рождения сына 7 лет
Семья Лёши. Фото: facebook.com/lida.moniava
— Муж бизнесмен, я логопед-дефектолог в детском саду. У нас в семье две дочки. Наш первый сын Леша родился 21 августа 2015 года. Мы очень хотели, чтобы Леша стал священником — у нас в роду было два старообрядческих митрополита, замученных большевиками голодом в тюрьмах. Дедушка Леши был протоиереем.
На 3 неделе жизни Леша ослаб, стал вялым, слабым, почти без рефлексов. Я понесла его в поликлинику, врачи сразу забили тревогу. Я очень испугалась, вдруг у Леши ДЦП. Но врач сказала: «Лучше бы это было ДЦП».
Мы легли на обследование в больницу. Сделали электромиографию – метод исследования биоэлектрической активности мышц. Врач хотя и поняла все сразу, ничего нам не сказала: «Я вам пока не могу ничего сказать, нужно все посчитать».
Дальше нас перевели в отдельную палату, и все врачи начали от меня бегать. Из смены в смену они передавали друг другу сообщение нам диагноза. Передавали его порциями: сначала мне сказали, что у Леши «синдром вялого ребенка», что-то из группы наследственных генетических заболеваний, и скорее всего, он не сможет ходить, доживет, вероятно, до 13 лет.
На следующий день сказали, что, скорее всего, это СМА, спинально- мышечная атрофия, проживет ребенок 2 года. На третий день врач сказала, что у Леши самая тяжелая форма СМА, продолжительность жизни – 6 месяцев. С помощью аппарата ИВЛ можно искусственно продлевать жизнь, но ребенок ничего не сможет делать, только лежать и смотреть мультики. Лечения от СМА нет.
Ко мне прислали психолога. Она советовала обращаться с Лешей как с обычным ребенком, играть… А я думала – окно у нас в палате забито, наверное, кто-то уже делал попытки выпрыгнуть отсюда? Муж приходил к нам каждый день и плакал. Я сказала ему, что если врачи правы в своих прогнозах, то еще не наступило время нам плакать.
Кому показан пренатальный скрининг
Биохимическую и ультразвуковую пренатальную диагностику рекомендуется проводить всем беременным женщинам. Полученные в результате скринингов данные позволяют выделить группы риска осложнений беременности и риска врожденных пороков у плода.
При этом отнесение женщины и плода по результатам пренатального скрининга к группе риска по какой-либо патологии вовсе не означает, что это осложнение неминуемо разовьется. Правильнее будет сказать, что вероятность развития определенного вида патологии у ребенка этой пациентки выше, чем у остальных.
Также в группы риска автоматически входят пациентки:
- в возрасте 35+ (и/ или если будущий отец старше 40 лет);
- имеющие в роду генетические аномалии развития плода;
- принимавшие препараты, способные негативно повлиять на развитие плода;
- подвергшиеся вредному облучению;
- перенесшие инфекционные или вирусные заболевания в первом триместре беременности;
- с отягощенным анамнезом (замершая беременность, мертворождение, невынашивание в прошлом).
Какие параметры учитывает биохимический пренатальный скрининг:
Двойной тест (скрининг первого триместра). Сдается на 10-13 неделе беременности (на более поздних сроках анализ не проводится, поскольку становится неинформативным).
В ходе исследования определяются:
- свободная b-субъединица хорионического гонадотропина человека (ХГЧ) — гормон, вырабатываемый на всем протяжении беременности и регулирующий множество важнейших процессов в развитии плода.
- РАРР-А (pregnancy associated plasma protein A) — плазменный протеин А, вырабатываемый плацентой. Его концентрация растет постепенно в течение беременности.
Просчитать риски хромосомных аномалий у плода позволяет специальное программное обеспечение. Причем учитываются не сами показатели концентрации ХГЧ и РАРР-А в крови беременной женщины — эти данные программа переводит в специальные величины, именуемые МоМ. А уже по МоМ вычисляется, насколько близок к норме или далек от нее искомый показатель в соответствии с данным сроком беременности. В норме значения МоМ варьируются от 0,5 до 2. Отклонения от этих величин могут указывать на генетические дефекты.
Хромосомные патологии регистрируются примерно у 0,6-1% новорожденных. Наиболее распространенными являются синдром Дауна (встречается у 1 ребенка на 600-700 новорожденных), синдром Эдвардса (1:6500), синдром Патау (1:7800), синдром Шерешевского-Тернера (1:3000).
Анализ крови всегда делается после ультразвукового исследования плода. Каждое из обследований дает свой объем информации о беременности и помогает врачу максимально верно объединить результаты в общую картину.
Тройной тест. Данная биохимическая диагностика проводится на 16-20 неделе беременности (оптимально на — 16-18 неделе).
Тройным тест называется из-за того, что в его ходе определяются три показателя:
- общий хорионический гонадотропин (ХГЧ);
- эстриол — гормон беременности, вырабатываемый плацентой. При нормально протекающей беременности его концентрация неуклонно растет;
- альфа-фетопротеин (АФП) — белок, вырабатываемый при беременности. Его концентрация возрастает по мере увеличения срока, затем постепенно уменьшается.
Иногда в исследование еще включают гормон ингибин А. Его уровень в норме также изменяется в ходе беременности — в сторону понижения концентрации к поздним срокам.
Информативность тройного теста такова, что позволяет в 80% выявить пороки развития нервной трубки (то есть позвоночника, спинного и головного мозга) и ряд генетических дефектов (синдромы Дауна, Эдвардса, Клайнфельтера).
Опираясь на все полученные данные, врач корректирует тактику ведения беременности, либо (при худшем сценарии) решается вопрос о возможности пролонгирования беременности.
Важно: не следует интерпретировать результаты пренатального скрининга самостоятельно, опираясь на советы «экспертов» из интернета. Только опытный специалист, получивший специальное образование, имеет право трактовать данные исследований, заниматься расшифровкой данных
Беременность — не то состояние, при котором возможны самодиагностика или самолечение!
В третьем триместре в пренатальный скрининг входит только УЗИ. Вся информативная ценность стандартных биохимических тестов к этому времени уже исчерпана.
Неинвазивный пренатальный тест ДНК.
Сегодня появился еще один метод определения хромосомных отклонений — неинвазивный пренатальный тест ДНК. Исследование информативно и безопасно как для женщины, так и для плода. А сдать кровь на анализ можно уже после 9 недель беременности. К сожалению, на сегодня этот тест еще мало распространен и весьма дорогостоящ.
Зачем у младенца берут кровь из пяточки?
Число врожденных заболеваний исчисляется тысячами, но многие из них настолько редки, что не все опытные врачи имеют шанс когда-либо увидеть таких пациентов. И все же около 500 встречаются сравнительно часто, и большую часть из них при своевременной диагностике можно либо вылечить, либо нейтрализовать при помощи правильно подобранного ухода, диеты и лекарств. Чтобы сделать это, не дожидаясь неприятных симптомов, младенцам в роддоме проводят совершенно безопасную процедуру – неонатальный скрининг.
Как проводят неонатальный скрининг, какие болезни определяют с его помощью в России, насколько он точен и что делать, если анализ показал положительный результат по одной из патологий – разбираемся вместе!
Выписка домой или перевод в больницу
В настоящее время практикуется выписка из родильного дома в ранние сроки. В большинстве роддомов выписывают детей на 3-5 сутки после обычных родов, на 7-10 сутки после кесарева сечения.
В том случае, если у малыша возникли проблемы периода новорожденности, которые можно разрешить на этапе роддома, его выписка задерживается. Самыми частыми причинами такой задержки являются желтухи и проблемы грудного вскармливания. Нередко мама с крохой задерживаются в роддоме по проблемам женщины.
Не всех детей можно выписать домой из роддома. Некоторые нуждаются в дополнительном обследовании и лечении выявленных за время нахождения в роддоме болезней. В таких случаях ребенок вместе с мамой переводится в отделение патологии новорожденных, где они проведут еще некоторое время под наблюдением врачей.
УЗИ сердца
Некоторые ошибочно полагают, что проблемы с главным органом кровеносной системы присущи людям пожилого или среднего возраста. Это опасное заблуждение может дорого стоить и самому малышу, и его родителям. УЗИ сердца, или эхокардиография — это один из самых верных методов при диагностике сердечно-сосудистой патологии. При проведении данного исследования специалист может подтвердить или опровергнуть наличие врожденного порока сердца в самом раннем возрасте, когда организм ребенка находится в стадии активного роста и развития, что дает возможность выиграть драгоценное время и сразу обратиться за помощью к кардиологу.
pixabay.com  / 
Расширенный неонатальный скрининг
Обычный анализ способен выявить только 5 генетических патологий, но их гораздо больше, и, к счастью, встречаются они редко. Некоторые родители малышу делают платный расширенный скрининг методом тандемной масс-спектрометрии (ТМС), чтобы получить полную информацию о его здоровье. Исследование может выявить или исключить генетическое заболевание из 37 возможных.
Забор крови для расширенного анализа происходит в том же порядке, что и при обычном. Результат будет известен через 2-3 недели. В случае отклонения от нормы хотя бы одного показателя, врач направит малыша на дополнительное обследование.
Положение об отделении новорожденных акушерского физиологического и обсервационного отделений
I. Общие положения1.1 Отделение новорожденных акушерского физиологического и обсервационного отделений организовано в составе Волгоградского областного клинического перинатального центра № 1 им.Л.И.Ушаковой и является его структурным подразделением.1.2 В отделении осуществляется наблюдение и лечение новорожденных в раннем периоде адаптации.
II. Цель и задачи отделения2.1. Осуществление необходимого ухода за здоровыми новорожденными и новорожденными с патологическими состояниями, за исключением случаев, требующих лечения в условиях отделения реанимации и интенсивной терапии.2.2. Оказание лечебно-профилактической помощи новорожденным детям.2.3. Обеспечение совместного пребывания матери и ребенка (при отсутствии медицинских противопоказаний) и всесторонней поддержки грудного вскармливания.2.4. Иметь в отделении утвержденную главным врачом «Политику грудного вскармливания» и руководствоваться в своей работе принципами освещенными в политике.2.5. Обеспечение санитарно-гигиенического и противоэпидемического режима для предупреждения и снижения заболеваемости внутрибольничными инфекциями матерей, новорожденных детей и медицинского персонала.2.6. Проведение вакцинопрофилактики новорожденных детей.2.7 Обследование новорожденных на наличие наследственных заболеваний — проведение неонатального скрининга.2.8. Проведение комплекса мероприятий по профилактике ВИЧ у новорожденных детей.2.9. Проведение вакцинопрофилактики: против вирусного гепатита В, БЦЖ, против столбняка.2.10. Проведение аудиологического скрининга новорожденных.2.11. Поддержка грудного вскармливания и организация лечебного питания больных и ослабленных новорожденных детей в период их пребывания в стационаре.2.12. Организация работы с детьми оставшимися без попечения родителей2.13. Проведение клинико-экспертной оценки качества оказания медицинской помощи новорожденным детям.2.14. Проведение санитарно-просветительской работы с матерями и родственниками новорожденных по особенностям ухода за новорожденными и профилактики развития у них патологических состояний после выписки из стационара.2.15. Проведение мероприятий по охране труда персонала, по соблюдению техники безопасности, производственной санитарии , в отделении.2.16. Повышение профессиональной квалификации врачебного и среднего медицинского персонала.
III. Структура отделения3.1 Руководство отделением новорожденных акушерского физиологического и обсервационного отделений осуществляется заведующим, назначаемым и освобождаемым от занимаемой должности руководителем ГБУЗ «ВОКПЦ № 1», г.Волжский.3.2 Заведующий отделением подчиняется главному врачу и заместителю главного врача по Педиатрической помощи.3.3 Штаты отделения устанавливаются в соответствии с действующими нормативными документами с учетом местных условий и рассчитываются в соответствии с объемом работы.3.4 Оснащение отделения осуществляется в соответствии со стандартами оказания медпомощи новорожденными.3.5 Медицинский персонал в своей работе руководствуется должностными инструкциями, утвержденными главным врачом учреждения.
Прививки в роддоме

Даже такому крохотному малышу уже показаны прививки. Всего в родильном доме делаются две прививки согласно календарю. На них мама должна дать информированное согласие или оформить отказ. Первая прививка делается против гепатита В. Вакцину против этой инфекции необходимо успеть ввести в первые сутки. Некоторые мамы боятся прививать малыша, который еще меньше суток назад жил у нее в животе, опасаясь осложнений и побочных действий. Однако у большинства детей эта прививка хорошо переносится. Кроме того, врач и медсестра наблюдают за малышом до прививки, чтобы вовремя выявить противопоказания к ней.
Вторая прививка делается обычно перед выпиской ребенка домой. Это прививка против туберкулеза. Проводится вакцинация не раньше третьих суток жизни. За это время за младенцем уже достаточно долго наблюдали, поэтому врач достаточно уверен в том, можно его прививать или стоит отложить вакцинацию на более поздний срок.
Хоть вакцинация детей делается лишь с согласия родителей, будущим матерям стоит знать, что в некоторых ситуациях отказ от вакцинации грозит серьезными проблемами у малыша. Например, отказ от прививки от гепатита В малышу от матери, больной этой инфекцией, грозит заражением гепатитом В новорожденного. А выписка не привитого против туберкулеза младенца в семью, где есть больные туберкулезом родственники, может обернуться для него страшными последствиями.
Нормативные акты регулирующие деятельность отделения
1. СанПин 2.1.3.2630-10 «Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность».2. Отраслевой стандарт 42-21-2-85 от 01.01.1986г. «Стерилизация и дезинфекция изделий медицинского назначения. Методы, средства и режимы».3. Приказ МЗ СССР №408 от 12.07.1989г. «О мерах по снижению заболеваемости вирусными гепатитами в стране».4. Приказ МЗ ССР №720 от 31.07.1978г. «Об улучшении медицинской помощи больным с гнойно-хирургическими заболеваниями и усилении мероприятий по борьбе с ВБИ».5. СанПин 2.1.7.2790-10 «Санитарно-эпидемиологические требования к обращению с медицинскими отходами».6. Методические указания по дезинфекции, предстерилизационной очистке и стерилизации изделий медицинского назначения от 30.12.1998г. №МУ-287-113, утв. Департаментом Госсанэпиднадзора;7. Приказ Комитета по здравоохранению Администрации Волгоградской области и Волгоградского медицинского университета №1832/1402-КМ от 15.10.2008г. «О совершенствовании сказания доврачебной медицинской помощи при неотложных состояниях»8. Стандарты деятельности акушерки женской консультации, родильного дома, перинатального центра, утв. 2007г. КЗ АВО, Волг.обл.ассоциацией медсестер, ГОУЗ «Волжский медицинский колледж»9. Руководство для слушателей «Консультирование по грудному вскармливанию», ВОЗ/ЮНИСЕФ, 1993г.10. Методическое письмо от 21.04.2010г. № 15-4/10/2-3204 «Первичная и реанимационная помощь новорожденным детям».11. Приказ МЗиСР от 31 января 2011 г. № 51н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям»;12. Приказ МЗ РФ №109 от 21.03.2003г. «О совершенствовании противотуберкулезных мероприятий в РФ», приложение №5 «Инструкция по вакцинации против туберкулеза вакцинами БЦЖ и БЦЖМ»13. 17 января 1992 года ФЗ — № 2202-1 ст 22 «О прокуратуре РФ»;14. Методическое письмо от 07.12.2004г. № 4400; от 06.12.2004 № 01-7-18-16; от 06.12.2004 № 17 1/71 «О регистрации рождения детей, оставленных родителями в лечебно-профилактическом учреждении»;15. Приказ МЗ РФ от 19.12.2003г № 606 «Об утверждении инструкции по п/ф и передачи ВИЧ-инфекции от матери к ребёнку и образца информированного согласия на проведение химио- профилакгики»16. Приказ МЗ РФ от 24.11.1998г. №338 «О внесении изменений и дополнений в приказ МЗ РФ от 26.11.1997г. №345»17. Приказ МзиСР №185 от 22.03.2006г. «О проведении массового обследования новорожденных детей на наследственные заболевания»18. Приказ МзиСР от 01.04.2008г. №2383-Р-х «О работе системы тестирования скрининговой отоакустической эмиссии»19. Приказ Комитета Здравоохранения АВО и Центра Госсанэпиднадзора в Волгоградской области от 19.01.1999г. №34/1-21 «О мониторинге врожденных пороков развития у плодов и детей на территории Волгоградской области»20. Приказ от 01.06.2010г. № 409н «Об утверждении порядка оказания неонатологической медицинской помощи»
Насколько точен результат скрининга?
По данным систематического обзора, проведённого в 2020 году, определено, что чувствительность скрининга, составляет 76.3% (69.5—82.0), специфичность — 99.9% (99.7—99.9%) .
Отрицательный результат скрининга не исключает наличие ВПС. Некоторые пороки могут не иметь специфических проявлений, в том числе и низких значений SpO2 особенно в первые дни жизни ребёнка .
Положительный результат скрининга необязательно связан с пороком сердца, он может указывать на наличие другой патологии : гемоглобинопатии, гипотермии, инфекции, заболевания лёгких, другого ВПС, лёгочной гипертензии и пр.
Тем не менее положительный результат требует от врача незамедлительных действий для оказания помощи ребёнку — проведения Эхо-КГ и/или других обследований, возможно, консультации кардиолога. При ограниченных ресурсах роддома необходим перевод ребёнка в профильное учреждение.
Ребёнок не может быть выписан при наличии положительного результата скрининга, несмотря на удовлетворительное состояние и/или отсутствие каких-либо симптомов .
Верификация критического дуктус-зависимого ВПС означает необходимость начала введения простагландинов группы Е1.
Неонатальный скрининг: 5 основных заболеваний
В большинстве регионов России проводится неонатальный скрининг на 5 основных генетических заболеваний.
Фенилкетонурия — наследственное нарушение метаболизма аминокислот, в данном случае фенилаланина.
Характеризуется поражением центральной нервной системы. Единственный способ избежать тяжелых последствий — соблюдение диеты с низким содержанием фенилаланина уже с первой недели жизни ребенка.
Адреногенитальный синдром, или врожденная дисфункция коры надпочечников, — наследственная ферментопатия. Развитие болезни обусловлено дефицитом стероидных гормонов (кортизола и альдостерона) и увеличением синтеза полового гормона — тестостерона.
Проявления заболевания разнообразны: от тяжелых нарушений водно-солевого обмена и полиорганной недостаточности до неправильного развития половых органов, маскулинизации и в дальнейшем бесплодия у девочек. В качестве лечения используется заместительная гормонотерапия.
Врожденный гипотиреоз — неспособность щитовидной железы нормально развиваться или производить необходимое количество гормонов.
При отсутствии должного лечения происходит задержка психомоторного и речевого развития, наступает отставание в физическом и половом развитии. Показана пожизненная заместительная терапия препаратами тиреоидных гормонов.
Галактоземия — нарушение углеводного обмена, при котором в организме накапливается избыток галактозы и ее метаболитов. Эти вещества обладают токсическим действием и повреждают различные органы и ткани.
Основная роль в лечении отводится диете с пожизненным исключением продуктов, содержащих лактозу и галактозу.
Муковисцидоз — наследственное заболевание, при котором поражаются железы внешней секреции, а выделяемый ими секрет при этом становится чрезмерно густым и вязким.
Наиболее ярко болезнь проявляет себя со стороны органов дыхания — респираторная форма. Она дебютирует в раннем возрасте, проявляется частыми ОРВИ, бронхитами и пневмониями, сопровождается постоянным приступообразным кашлем с густой мокротой. В дальнейшем появляются и нарастают явления дыхательной и сердечной недостаточности.
Лечение муковисцидоза симптоматическое (единственное исключение из обязательной «пятерки» скрининга) направлено на снижение вязкости мокроты, восстановление проходимости бронхов и устранение инфекционного воспаления.
Виды
Дополнительно к генетическому анализу новорожденных проводят другие исследования. Частично их проводят в роддоме, частично – в поликлинике в течение 1 месяца от рождения.
Ультразвуковое исследование включает обследование головного мозга (нейросонографию), внутренних органов и области таза. Нейросонография позволяет выявить отеки, признаки высокого давления, гематомы, кисты в головном мозге, кривошею, кровоизлияния.
На УЗИ внутренних органов проверяют сформированность желудка, печени, почек, кишечника, желчного пузыря. Исследование тазовой области позволяет определить симптомы неправильного формирования тазобедренного сустава. Дополнительно проводится УЗД сердца.
Аудиологический скрининг направлен на проверку слуха новорожденного. В ушко вставляют похожий на наушник акустический зонд с микрофоном. Специальный аппарат подает сигнал и улавливает колебания клеток улитки. При обнаружении риска тугоухости повторное исследование проводится в 3 месяца и затем в 2 года.
Офтальмологическое обследование связано с проверкой развития и повреждений глаза, сетчатки, особенностей хрусталика.