Ультразвуковой скрининг второго триместра
Содержание:
- Методика проведения УЗИ
- Что может повлиять на результаты скрининга
- Кому показан пренатальный скрининг
- НИПТ vs Пренатальный скрининг первого триместа
- Кому назначают?
- Первый биохимический скрининг при беременности
- Норма при первом скрининге при беременности
- Пренатальный скрининг 1 триместра
- Показания и противопоказания к скринингу
- Что может повлиять на результаты скрининга
- Заболевания, выявляемые с помощью тестов
- Показания и противопоказания к скринингу
- Что может повлиять на результаты скрининга
- Показания и противопоказания к скринингу
- Что может повлиять на результаты скрининга
- Ультразвуковой скрининг
- Результаты перинатального скрининга
- Что может повлиять на результаты скрининга
- Цены
- Второй скрининг
- Расшифровка результатов исследования
- Этапы перинатального скрининга
Методика проведения УЗИ
Трансабдоминальное исследование
Проводится при помощи трансабдоминального датчика, который испускает ультразвуковые волны. Датчик водится по поверхности передней брюшной стенки, а волны, передаваемые им, отражаются от тканей будущего малыша и обрабатываются компьютером. После чего на мониторе формируется сонограмма — изображение, которое описывается врачом. Трансабдоминальное исследование лучше выполнять во втором — третьем триместрах.
Трансвагинальное исследование
Предпочтительно проводить в ранних сроках гестации. Вагинальный датчик, помещенный в презерватив, вводится во влагалище. Что позволяет выявить такой метод:
- локализацию эмбриона (маточная или внематочная беременность);
- количество плодов;
- срок беременности в неделях;
- задержку развития плода, замершую беременность;
- пол ребенка;
- локализацию плаценты (предлежание, низкую плацентацию) и состояние плаценты (инфаркт, кальцинаты, степень зрелости);
- количество амниотической жидкости (много- или маловодие);
- состояние пуповины, число сосудов в ней, узлу пуповины;
- тонус миометрия (гипертонус при угрозе прерывания или преждевременных родах);
- сердцебиение плода и его характер (брадикардию, тахикардию);
- нарушенный кровоток в плацентарных сосудах;
- аномалии развития плода (в первую очередь пороки нервной трубки, сердца и почек, а так же патологию печени и кишечника, состояние конечностей и лицевого отдела черепа);
- определение ранних специфических симптомов синдрома Дауна (до 12 недель) — ширина шейно-воротникового пространства;
- положение (продольное, поперечное, косое) и предлежание (головное, тазовое, лицевое) плода.
Узнать подробности предоставления услуги вы можете позвонив по единому телефону в Саратове и Энгельсе: 51−22−51
Перейти в раздел «Услуги и цены»
Что может повлиять на результаты скрининга
Что, по сути, представляет собой УЗИ скрининг?
Это исследование беременности, основанное на отражении ультразвуковых волн от тканей человеческого организма. Датчик передает сигнал, который в свою очередь отражается от органов плода и будущей матери. Специалист расшифровывает изображение, отмечая по ходу диагностики все необходимые данные.
Несмотря на высокую информативность сканирования беременности, на его результаты могут оказать влияние некоторые факторы. Первым фактором является количество околоплодных (или амниотических) вод. При маловодии, объем жидкости может ограничить возможности исследования. Это весьма ограничивает возможности врача. Второй причиной может стать положение плода на момент скрининга. В некоторых случаях с первого раза не удается определить не только параметры, но и пол ребенка. Поскольку это безопасная процедура, ограничений для повторного сканирования беременности нет. Поэтому, при таком развитии событий врач может назначить дополнительное исследование.
Кому показан пренатальный скрининг
Биохимическую и ультразвуковую пренатальную диагностику рекомендуется проводить всем беременным женщинам. Полученные в результате скринингов данные позволяют выделить группы риска осложнений беременности и риска врожденных пороков у плода.
При этом отнесение женщины и плода по результатам пренатального скрининга к группе риска по какой-либо патологии вовсе не означает, что это осложнение неминуемо разовьется. Правильнее будет сказать, что вероятность развития определенного вида патологии у ребенка этой пациентки выше, чем у остальных.
Также в группы риска автоматически входят пациентки:
- в возрасте 35+ (и/ или если будущий отец старше 40 лет);
- имеющие в роду генетические аномалии развития плода;
- принимавшие препараты, способные негативно повлиять на развитие плода;
- подвергшиеся вредному облучению;
- перенесшие инфекционные или вирусные заболевания в первом триместре беременности;
- с отягощенным анамнезом (замершая беременность, мертворождение, невынашивание в прошлом).
Какие параметры учитывает биохимический пренатальный скрининг:
Двойной тест (скрининг первого триместра). Сдается на 10-13 неделе беременности (на более поздних сроках анализ не проводится, поскольку становится неинформативным).
В ходе исследования определяются:
- свободная b-субъединица хорионического гонадотропина человека (ХГЧ) — гормон, вырабатываемый на всем протяжении беременности и регулирующий множество важнейших процессов в развитии плода.
- РАРР-А (pregnancy associated plasma protein A) — плазменный протеин А, вырабатываемый плацентой. Его концентрация растет постепенно в течение беременности.
Просчитать риски хромосомных аномалий у плода позволяет специальное программное обеспечение. Причем учитываются не сами показатели концентрации ХГЧ и РАРР-А в крови беременной женщины — эти данные программа переводит в специальные величины, именуемые МоМ. А уже по МоМ вычисляется, насколько близок к норме или далек от нее искомый показатель в соответствии с данным сроком беременности. В норме значения МоМ варьируются от 0,5 до 2. Отклонения от этих величин могут указывать на генетические дефекты.
Хромосомные патологии регистрируются примерно у 0,6-1% новорожденных. Наиболее распространенными являются синдром Дауна (встречается у 1 ребенка на 600-700 новорожденных), синдром Эдвардса (1:6500), синдром Патау (1:7800), синдром Шерешевского-Тернера (1:3000).
Анализ крови всегда делается после ультразвукового исследования плода. Каждое из обследований дает свой объем информации о беременности и помогает врачу максимально верно объединить результаты в общую картину.
Тройной тест. Данная биохимическая диагностика проводится на 16-20 неделе беременности (оптимально на — 16-18 неделе).
Тройным тест называется из-за того, что в его ходе определяются три показателя:
- общий хорионический гонадотропин (ХГЧ);
- эстриол — гормон беременности, вырабатываемый плацентой. При нормально протекающей беременности его концентрация неуклонно растет;
- альфа-фетопротеин (АФП) — белок, вырабатываемый при беременности. Его концентрация возрастает по мере увеличения срока, затем постепенно уменьшается.
Иногда в исследование еще включают гормон ингибин А. Его уровень в норме также изменяется в ходе беременности — в сторону понижения концентрации к поздним срокам.
Информативность тройного теста такова, что позволяет в 80% выявить пороки развития нервной трубки (то есть позвоночника, спинного и головного мозга) и ряд генетических дефектов (синдромы Дауна, Эдвардса, Клайнфельтера).
Опираясь на все полученные данные, врач корректирует тактику ведения беременности, либо (при худшем сценарии) решается вопрос о возможности пролонгирования беременности.
Важно: не следует интерпретировать результаты пренатального скрининга самостоятельно, опираясь на советы «экспертов» из интернета. Только опытный специалист, получивший специальное образование, имеет право трактовать данные исследований, заниматься расшифровкой данных
Беременность — не то состояние, при котором возможны самодиагностика или самолечение!
В третьем триместре в пренатальный скрининг входит только УЗИ. Вся информативная ценность стандартных биохимических тестов к этому времени уже исчерпана.
Неинвазивный пренатальный тест ДНК.
Сегодня появился еще один метод определения хромосомных отклонений — неинвазивный пренатальный тест ДНК. Исследование информативно и безопасно как для женщины, так и для плода. А сдать кровь на анализ можно уже после 9 недель беременности. К сожалению, на сегодня этот тест еще мало распространен и весьма дорогостоящ.
НИПТ vs Пренатальный скрининг первого триместа
Какие вопросы мы очень часто слышим? «Я сдала НИПТ (неинвазивный пренатальный тест), он у меня замечательный: низкие риски. Нужно ли мне сдавать скрининг 1 триместра?»
Конечно, нужно. Мы уже говорили, что скрининг 1 триместра не только даёт информацию о хромосомных аномалиях, но и говорит о возможных рисках во втором и в третьем триместрах беременности, развитии осложнений, таких как преэклампсия.
Если говорить о НИПТе, то это исключительно тест на выявление в крови матери частиц ДНК плода или частиц фетальной ДНК, по которым можно оценить риски развития трисомии, хромосомных аномалий, синдрома Дауна, Патау, Эдвардса и количественные оценки хромосомных аномалий. К сожалению, информации о проблемах с плацентарной функцией по НИПТу невозможно оценить.
Поэтому, если у вас есть какие-то показания для выявления хромосомных аномалий, то, безусловно, вам нужно проводить НИПТ. Если таких показаний нет, то вам вполне достаточно скрининга 1 триместра, который даст более полную информацию доктору о том, какой же план ведения беременности нужно составлять в вашей ситуации.
Поэтому, пожалуйста, приходите в ЦИР, мы всегда готовы вам помочь!
Кому назначают?
Ультразвуковое исследование во втором триместре проводится всем беременным. Даже при отсутствии риска возникновения врожденных пороков развития у плода необходимо иметь четкое представление о том, как он развивается: как прибавляет в росте и массе, насколько пропорционально и синхронно развиваются его органы.

В отличие от обязательного для всех беременных первого скрининга, биохимический скрининг во втором триместре в настоящее время выполняется пациенткам только при наличии специальных показаний:
- «плохой» первый скрининг – его результаты указали на риск врожденной патологии;
- члены семьи имеют наследственные заболевания;
- предыдущие беременности у женщины закончились рождением ребенка с врожденными пороками развития и/или наследственной патологией (хромосомные и генетические болезни), либо проводилось прерывание беременности в связи с выявлением врожденной патологии у плода;
- близкородственный брак;
- беременная перенесла инфекционное заболевание; при этом первый скрининг может быть «хорошим»;

- у женщины ранее были выкидыши, особенно на малом сроке;
- онкологическое заболевание во время беременности;
- на ранних сроках беременности женщина принимала некоторые лекарственные препараты (например, противосудорожные, транквилизаторы, цитостатики, антибиотики) по поводу каких-то заболеваний;
- возраст будущей мамы 35+. С возрастом происходит старение яйцеклеток, в них чаще происходят поломки наследственного материала.

Первый биохимический скрининг при беременности
Первый биохимический скрининг при беременности – это процедура исследования крови, которая позволяет диагностировать наличие отклонений и патологий. Весь процесс очень важен, так как его задача определить наличие таких отклонений, как синдром Дауна, синдром Эдвардса и пороки развития спинного и головного мозга у плода. По своей сути биохимический скрининг – это анализ крови на ХГЧ, а также на РАРР-А.
Обратите внимание, что во время расшифровки анализов, используются не только абсолютные показатели, но и отклонения, которые соответствуют сроку проведения анализа. Результаты биохимического скрининга не дают полноценных данных для установления диагноза
Результаты данного исследования – это повод для проведения дополнительных исследований.
Норма при первом скрининге при беременности
Норма при первом скрининге при беременности позволяет самостоятельно расшифровать результаты полученных анализов. Зная нормы результатов исследований, будущая мама может определить наличие рисков на развитие заболеваний и патологий у малыша. Давайте рассмотрим основные нормы анализов при первом скрининге при беременности.
Нормы ХГЧ, мЕд/мл:
|
Срок |
Значение |
|
2 |
25- 300 |
|
3 |
1500- 5000 |
|
4 |
10000- 30000 |
|
5 |
20000- 100000 |
|
6 |
50000- 200000 |
|
7 |
50000- 200000 |
|
8 |
20000- 200000 |
|
9 |
20000- 100000 |
|
10 |
20000- 95000 |
|
12 |
20000- 90000 |
|
13-14 |
15000- 60000 |
|
15-25 |
10000- 35000 |
Нормы РАРР-А мЕД/мл (белок, который отвечает на нормальную работу плаценты):
|
Срок |
Значение |
|
8-9 |
0,17- 1,54 |
|
9-10 |
0,32- 2,42 |
|
10-11 |
0,46- 3,73 |
|
11-12 |
0,7- 4,76 |
|
12-13 |
1,03- 6,01 |
|
13-14 |
1,47- 8,54 |
Пренатальный скрининг 1 триместра
По правилам пренатальный скрининг 1 триместра делается на сроке 10-13 недель. К 10-й неделе эмбрион становится плодом, вокруг которого образуется плацента. У малыша уже заложены все внутренние органы, и можно услышать биение его сердечка. Пренатальный скрининг 1 триместра заключается в 2 процедурах: изучение показателей крови и УЗИ плода.
Пренатальный биохимический скрининг: анализ крови
Это важнейшая и очень информативная процедура, пройти которую нужно каждой беременной женщине.
- Биохимический анализ венозной крови.Генетические исследования проводятся по маркёрам, последовательности ДНК-цепочки. Скрининг трисомий 13, 18 и 21 выявляет неправильное сочетание генов, полученное в момент деления половой клетки и превращения оплодотворённой яйцеклетки в эмбрион. Больной ребёнок наследует не две хромосомы, а три, что мешает его физическому и умственному развитию в дальнейшем. При лишней 13-й хромосоме развивается синдром Патау, при 18-й и 21-й хромосомах — синдромы Эдвардса и Дауна. Если скрининг трисомий подтверждает наличие аномалий, женщине проводят биопсию хориона — исследование ворсинок, покрывающих оболочку плода. Это исследование дает точный ответ на вопрос, есть ли у ребенка генетическая патология.
- Определение уровня гормонов беременности.Когда плод имплантируется в матку, резко возрастает уровень гормона хронического гидротропина человека. Если у мамы не выявлен сахарный диабет или многоплодная беременность, значительное повышение ХГЧ свидетельствует о наличие патологий у плода.
- Определение уровня плацентарного лактогена.Это гормон, вырабатываемый плацентой, защищает плод: понижает уровень глюкозы, продуцирует аминокислоты, а также подавляет иммунитет, если организм матери не воспринимает будущего малыша как «родного» — т.е. организм женщины отторгает плод. Понижение и повышение уровня плацентарного лактогена свидетельствует об аномалии развития беременности.
- Определение уровня свободного эстриола.Его концентрация — точный маркер наличия патологий у малыша, например, если родители являются близкими родственниками. Понижение эстриола указывает на гидроцефалию, анэнцефалию (отсутствие головного мозга) у ребёнка, синдромы Дауна, Патау и Эдвардса, другие нарушения
- Определение уровня белка РАРР-А.Этот плазменный белок вырабатывается в большом количестве только во время беременности. По уровню белка РАРР-А судят о возможном самопроизвольном прерывании беременности, хромосомных нарушениях у плода и пр.
- Уровень ингибина А.Показатель повышается в 2 раза при наличии синдрома Дауна у малыша. Это тоже плацентарный гормон (гидропротеин), по которому судят о развитии беременности.
Все анализы проводятся натощак. Перед процедурой женщине нужно выспаться, избегать стрессов и настроиться на позитив.
УЗИ-диагностика плода при пренатальном скрининге в 1 триместре
УЗИ на ранних сроках проводят методом двухмерной илитрехмерной эхографии. Несмотря на то, что размеры плода составляют ещё всего несколько сантиметров, УЗ — диагностика очень информативна
Например, только в этот период можно выполнить важное исследование — УЗИ воротниковой зоны плода. Избыток лимфатической жидкости в воротниковой зоне указывает на возможное развитие аномалий — это сигнал, что маму необходимо обследовать более тщательно
После 13-й недели беременности лимфатическая система полностью формируется, и лимфа поступает в кровь, растекаясь по всему организму.
УЗИ показывает количество эмбрионов, точный срок беременности, размеры плода, его размещение в матке, приблизительное очертание скелета, выявляет правильное положение органов, симметричность развития головного мозга, пропорциональность развития костей. Также доктор изучает строение носовой кости — признак, исключающий синдром Дауна.
Показания и противопоказания к скринингу
УЗИ первого триместра проводится на добровольной основе. Однако акушеры-гинекологи и Минздрав рекомендует его сделать всем беременным женщинам, без исключения. Позаботиться о здоровье будущего ребенка и своем собственном – первостепенная задача пациентки. Ультразвуковые скрининги входят в число самых распространенных обследований по всему миру. Противопоказаний к проведению УЗИ нет, поскольку исследование неинвазивное и не представляет опасности для мамы и плода.
Есть несколько категорий беременных, у которых риски хромосомных аномалий высокие:
-
Будущие мамы от 35 лет и старше
-
Пациентки, перенесшие на ранних сроках инфекционные заболевания
-
Пациентки, принимающие на ранних сроках антибиотики и другие лекарственные препараты, несовместимые с положением
-
Пациентки с диагнозом «невынашивание беременности» в анамнезе
-
Женщины, уже имеющие в семье ребенка с пороком развития
-
Беременные с диагностированным риском самопроизвольного прерывания беременности
- Пациентки, состоящие в близком родстве с отцом ребенка
Что может повлиять на результаты скрининга
Что, по сути, представляет собой УЗИ скрининг?
Это исследование беременности, основанное на отражении ультразвуковых волн от тканей человеческого организма. Датчик передает сигнал, который в свою очередь отражается от органов плода и будущей матери. Специалист расшифровывает изображение, отмечая по ходу диагностики все необходимые данные.
Несмотря на высокую информативность сканирования беременности, на его результаты могут оказать влияние некоторые факторы. Первым фактором является количество околоплодных (или амниотических) вод. При маловодии, объем жидкости может ограничить возможности исследования. Это весьма ограничивает возможности врача. Второй причиной может стать положение плода на момент скрининга. В некоторых случаях с первого раза не удается определить не только параметры, но и пол ребенка. Поскольку это безопасная процедура, ограничений для повторного сканирования беременности нет. Поэтому, при таком развитии событий врач может назначить дополнительное исследование.
Распечатать
(2 оценок, среднее 5 из 5)
Заболевания, выявляемые с помощью тестов

Синдром Дауна — геномная патология: в полном наборе у ребенка 47 хромосом вместо 46. Такая хромосома появляется в 21 паре и потому другое название сД — трисомия 21. Частота этой патологии довольно высока, при ней рождаются дети с характерными чертами внешности, нарушениями развития на умственном и психо-эмоциональном уровне.
Синдром Эдвардса — также хромосомное нарушение, когда в 18 паре хромосом появляется дополнительная, третья копия хромосомы вместо положенных двух. Соответственно другое его название — трисомия 18. Дети рождаются с глубокими пороками, несовместимыми с жизнью.
Дефект закрытия невральной трубки (ДЗНТ) — это нарушение процесса развития организма еще на стадии зародыша, когда в результате геномного сбоя у ребенка может отсутствовать часть черепа вместе с головным мозгом или остаться незакрытым позвоночный канал. Дети умирают еще до родов, и лишь часть выживших могут прожить до недели.
Показания и противопоказания к скринингу
УЗИ первого триместра проводится на добровольной основе. Однако акушеры-гинекологи и Минздрав рекомендует его сделать всем беременным женщинам, без исключения. Позаботиться о здоровье будущего ребенка и своем собственном – первостепенная задача пациентки. Ультразвуковые скрининги входят в число самых распространенных обследований по всему миру. Противопоказаний к проведению УЗИ нет, поскольку исследование неинвазивное и не представляет опасности для мамы и плода.
Есть несколько категорий беременных, у которых риски хромосомных аномалий высокие:
-
Будущие мамы от 35 лет и старше
-
Пациентки, перенесшие на ранних сроках инфекционные заболевания
-
Пациентки, принимающие на ранних сроках антибиотики и другие лекарственные препараты, несовместимые с положением
-
Пациентки с диагнозом «невынашивание беременности» в анамнезе
-
Женщины, уже имеющие в семье ребенка с пороком развития
-
Беременные с диагностированным риском самопроизвольного прерывания беременности
- Пациентки, состоящие в близком родстве с отцом ребенка
Что может повлиять на результаты скрининга
Что, по сути, представляет собой УЗИ скрининг?
Это исследование беременности, основанное на отражении ультразвуковых волн от тканей человеческого организма. Датчик передает сигнал, который в свою очередь отражается от органов плода и будущей матери. Специалист расшифровывает изображение, отмечая по ходу диагностики все необходимые данные.
Несмотря на высокую информативность сканирования беременности, на его результаты могут оказать влияние некоторые факторы. Первым фактором является количество околоплодных (или амниотических) вод. При маловодии, объем жидкости может ограничить возможности исследования. Это весьма ограничивает возможности врача. Второй причиной может стать положение плода на момент скрининга. В некоторых случаях с первого раза не удается определить не только параметры, но и пол ребенка. Поскольку это безопасная процедура, ограничений для повторного сканирования беременности нет. Поэтому, при таком развитии событий врач может назначить дополнительное исследование.
Распечатать
(2 оценок, среднее 5 из 5)
Показания и противопоказания к скринингу
УЗИ первого триместра проводится на добровольной основе. Однако акушеры-гинекологи и Минздрав рекомендует его сделать всем беременным женщинам, без исключения. Позаботиться о здоровье будущего ребенка и своем собственном – первостепенная задача пациентки. Ультразвуковые скрининги входят в число самых распространенных обследований по всему миру. Противопоказаний к проведению УЗИ нет, поскольку исследование неинвазивное и не представляет опасности для мамы и плода.
Есть несколько категорий беременных, у которых риски хромосомных аномалий высокие:
-
Будущие мамы от 35 лет и старше
-
Пациентки, перенесшие на ранних сроках инфекционные заболевания
-
Пациентки, принимающие на ранних сроках антибиотики и другие лекарственные препараты, несовместимые с положением
-
Пациентки с диагнозом «невынашивание беременности» в анамнезе
-
Женщины, уже имеющие в семье ребенка с пороком развития
-
Беременные с диагностированным риском самопроизвольного прерывания беременности
- Пациентки, состоящие в близком родстве с отцом ребенка
Что может повлиять на результаты скрининга
Что, по сути, представляет собой УЗИ скрининг?
Это исследование беременности, основанное на отражении ультразвуковых волн от тканей человеческого организма. Датчик передает сигнал, который в свою очередь отражается от органов плода и будущей матери. Специалист расшифровывает изображение, отмечая по ходу диагностики все необходимые данные.
Несмотря на высокую информативность сканирования беременности, на его результаты могут оказать влияние некоторые факторы. Первым фактором является количество околоплодных (или амниотических) вод. При маловодии, объем жидкости может ограничить возможности исследования. Это весьма ограничивает возможности врача. Второй причиной может стать положение плода на момент скрининга. В некоторых случаях с первого раза не удается определить не только параметры, но и пол ребенка. Поскольку это безопасная процедура, ограничений для повторного сканирования беременности нет. Поэтому, при таком развитии событий врач может назначить дополнительное исследование.
Распечатать
(2 оценок, среднее 5 из 5)
Ультразвуковой скрининг
При ультразвуковом скрининге предусмотрено 3-х кратное обследование плода: в 10-14 недель, в 20-24 недели и в 30-32 недели беременности.
Исследование в 10-14 недель делает возможным обнаружение грубых дефектов развития: аненцефалию, омфалоцеле, шейную гигрому и некоторые другие заболевания. При ультразвуковом скрининге плода определяют также маркер хромосомных и нехромосомных аномалий развития плода.
В 20-24 недели ультразвуковое обследование позволяет выявить грубые анатомические аномалии развития: пороки головного и спинного мозга, почек, лицевые расщелины, пороки сердца, дефекты развития конечностей, аномалии желудочно-кишечного тракта.
Большинство таких аномалий свидетельствуют о бесполезности хирургического вмешательства, поэтому беременность, к сожалению, следует прекратить.
На данном этапе диагностики плода также определяются хромосомные патологии плода, к которым относят много- и маловодие, задержку темпов роста, пиелоэктазию, вентрикуломегалию (расширение желудочков головного мозга), укорочение длины трубчатых костей, кисты сосудистого сплетения мозга и ряд других патологий.
Применение ультразвукового скрининга на 30-34 неделе беременности позволяет выявить аномалии с малой анатомической выраженностью и поздними проявлениями симптомов (пороки сердца, аномалии мочевыделительной системы и другие).
Результаты перинатального скрининга
Несмотря на то что перинатальный генетический скрининг рекомендуется пройти всем беременным женщинам, есть ряд семей, для которых тщательная диагностика и консультация генетика при беременности обязательны:
- Супруги имеют родственников с тяжелыми генетическими заболеваниями.
- При близкородственном браке.
- При поздней беременности ( мать старше 35, а отец — 40 лет);
- Если у пары уже были случаи рождения детей с нарушенной генетикой.
- При наличии у матери тяжелых соматических заболеваний (патологий сердца или почек, сахарного диабета);
- При тяжелой беременности;
- При подозрении на наличие генетических патологий, выявленных в ходе УЗИ.
Оценка результатов
Данные ультразвуковой диагностики и биохимии крови оцениваются в совокупности, при помощи специальных программ, что дает возможность установить индивидуальный риск женщины. В группу риска входят будущие мамы, чьи результаты составляют 1:300 – риск рождения малыша с хромосомной аномалией. Однако следует понимать, что этот результат — еще не диагноз. Для установления более точных результатов, беременная женщина направляется на дополнительные исследования в виде инвазивной диагностики. А теперь рассмотрим подробнее важнейшую часть перинатального скрининга при беременности — УЗИ.
Что может повлиять на результаты скрининга
Что, по сути, представляет собой УЗИ скрининг?
Это исследование беременности, основанное на отражении ультразвуковых волн от тканей человеческого организма. Датчик передает сигнал, который в свою очередь отражается от органов плода и будущей матери. Специалист расшифровывает изображение, отмечая по ходу диагностики все необходимые данные.
Несмотря на высокую информативность сканирования беременности, на его результаты могут оказать влияние некоторые факторы. Первым фактором является количество околоплодных (или амниотических) вод. При маловодии, объем жидкости может ограничить возможности исследования. Это весьма ограничивает возможности врача. Второй причиной может стать положение плода на момент скрининга. В некоторых случаях с первого раза не удается определить не только параметры, но и пол ребенка. Поскольку это безопасная процедура, ограничений для повторного сканирования беременности нет. Поэтому, при таком развитии событий врач может назначить дополнительное исследование.
Цены
| Наименование | Стоимость |
|---|---|
| Прием врача акушера-гинеколога по беременности | 2 800 |
| Прием врача акушера-гинеколога КМН/ведущий специалист по беременности | 3 500 |
| Наименование | Стоимость |
|---|---|
| УЗИ плода в I — II триместре беременности 3D/4D (трехмерное в реальном времени с оформлением результатов УЗИ исследования 3D/4D на CD или флэш-карту) | 5 060 |
| УЗИ первого триместра беременности | 2 820 |
| УЗИ при многоплодной беременности (двойня) в I триместре | 4 690 |
| Наименование | Стоимость |
|---|---|
| В-ХГЧ (b-хорионический гонадотропин человека) (в режиме CITO) | 1 700 |
| В-ХГЧ (бета-хорионический гонадотропин человека) | 600 |
| РАРР-А (ассоциированный с беременностью протеин А) | 880 |
| Свободная субъединица бета-ХГЧ | 700 |
| Наименование | Стоимость |
|---|---|
| Забор крови из вены (пальца) | 390 |
Второй скрининг
Его проводят, даже если проблем и жалоб при вынашивании ребенка нет. На этом этапе определяют, в какие группы риска попадает плод, есть ли осложнения, отклонения в хромосомах, врожденные патологии. Проводить исследование желательно начиная с 16 недели, а при оценке результата учитываются данные первой диагностики.
На основании информации, полученной при скрининге и данных из анкеты, которую заполняет будущая мама, врач с помощью аналитических компьютерных программ уточняет сроки беременности, делает выводы о рисках. При необходимости беременную направляют на дополнительную консультацию у генетика.
Второе исследование может быть ультразвуковым, лабораторным (биохимия) или комбинированным, в зависимости от показаний.
УЗИ-исследование
Проведение обязательно для беременных из группы риска и желательно для всех, в особенности работающих на «тяжелых» производствах или принимавших препараты, не рекомендованные при беременности. На этом сроке плод уже заметно больше, что позволяет исследовать:
- лицо плода — как развиваются глаза и уши, какой размер у костей носовой части, нет ли расщелин в ротовой полости и других отклонений;
- расстояние от ребенка до маточных стенок — измеряя его, определяют индекс амниотической жидкости (значение зависит от срока);
- вес плода — на 16 неделе он при нормальном развитии составляет примерно 100 г, а на 20 уже 300 гр;
- размер тела (исследование называется фетометрией) — на сроке исследования он стандартно составляет 11-17 см;
- строение органов, степень сформированности легких, количество пальцев на руках и ногах;
- пуповину — наличие двух артерий и вены, однородность структуры, место прикрепления к матке;
- пол ребенка — но степень точности может отличаться.
Также во время УЗИ-скрининга оценивается состояние, толщина, зрелость плаценты, ее местонахождение — нормальным считают закрепление сзади матки, у маточного дна. Положение по передней стенке создает риски растяжения, отслойки, предлежания.
Также проверяют уровень околоплодных вод. Их объема при нормальном течении беременности достаточно для проведения качественного абдоминального исследования. После того как врач снимет данные с помощью датчика, он обрабатывает результаты, сопоставляет информацию с таблицами стандартных значений. Точность диагностики определяется характеристиками аппарата УЗИ, положением плода и т.д.
Анализ крови
Результаты ультразвукового исследования подкрепляют скрининговым анализом крови, если были выявлены отклонения, но даже при показателях на уровне нормы желательно его провести. На этом сроке появляются три важные новые характеристики — концентрация свободного эстриола, b-ХГЧ и белок АФП — поэтому тест называют тройным. Иногда рекомендуют и четверной, добавляя исследование уровня ингибина А.
При подготовке к скринингу стоит за несколько дней исключить из рациона морепродукты, цитрусовые, жирные и копченые блюда, ограничить фрукты и сладкое. Кровь сдают натощак, последний прием пищи — за 10-12 часов до исследования. Если на этом этапе беременности не сделать анализ, чтобы сопоставить данные с предыдущими исследованиями, позже его проведение малоинформативно. В таком случае проводят допплерометрию и КТ, оценивая, как снабжается кровью плод, пуповина и плацента.
О чем говорят результаты
Второй ультразвуковой скрининг в сочетании с данными первого дает информацию о наличии/отсутствии генных патологий, опасности которых определяется по МоМ. Норма — 0,5-2,0, со степенью риска 1:380 и выше по второму числу. Если оно ниже значения, велика опасность патологий.
Скрининговый анализ крови дает информацию о вероятности:
- формирования синдромов Дауна, Клайнфельтера или Эдвардса — при самом неблагоприятном развитии событий на этом этапе, как правило, идет речь не об аборте, а об искусственных родах;
- пороков нервной трубки, ЦНС;
- гипоксии и других отклонениях от нормального течения беременности.
Результаты могут косвенно свидетельствовать об обострении в протекании беременности — изменении структуры плаценты и т.д. При высоких рисках пациентку направляют на дополнительные исследования.
Расшифровка результатов исследования
Интерпретировать итоги первого УЗИ может только акушер-гинеколог. Лечащий врач может выполнять обе функции сразу. В большинстве профильных клиник гинекологи проводят ультразвуковое исследование беременности самостоятельно. Это очень удобно для пациенток: они получают от своего врача подробные комментарии сразу после скрининга. Не стоит требовать подробной детализации обследования от специалиста по ультразвуку. На любые отклонения от нормы врач укажет непосредственно в процессе УЗИ. Все остальные вопросы можно задать на приеме у гинеколога.
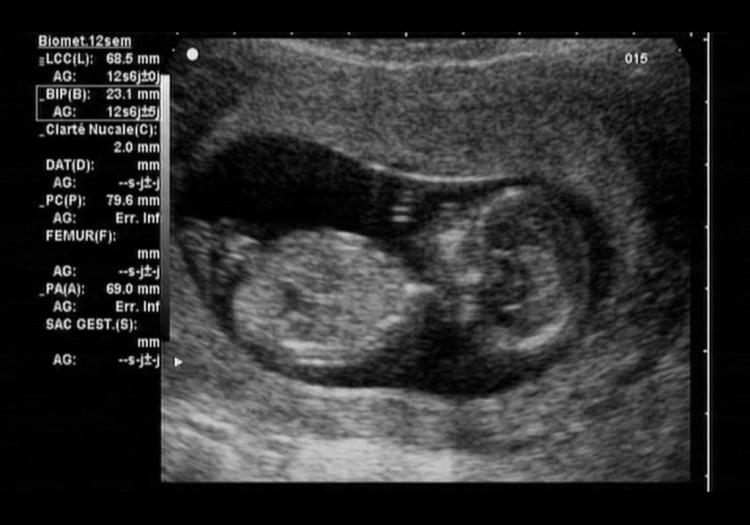
ТВП или толщина воротникового пространства
ТВП является одним из параметров, на который ориентируется акушер-гинеколог при оценке риска хромосомной аномалии у плода. Под этим названием скрывается пространство, расположенное между внутренней поверхностью кожи и мягкими тканями, покрывающими шейный отдел позвоночника. Наряду с другими показателями, это важнейший маркер риска хромосомных аномалий у будущего ребенка. Данные ТВП целесообразно измерять на УЗИ только в первом триместре, до 13 недель. Далее после 14 недели беременности жидкость в шейной складке рассасывается.
Врач по специальной таблице нормативных значений ТВП определит норму или отклонение данного показателя.
КТР или копчико-теменной размер
Измерение КТР позволяет врачу определить срок беременности в 1 триместре, с точностью до +\-4-5 дней. Как и ТВП измеряется только до 14 недели 1 триместра и оценивается по специальным нормативным таблицам. После этого срока датчик УЗИ уже не может охватить длину плода. На следующих сканированиях врач оценивает рост ребенка по длине частей тела.
БПР или бипариетальный размер
Бипариетальный размер фиксируется специалистом на каждом из плановых УЗИ обследований беременности. Существует таблица, по которой врач сверяет показатели БПР на скринингах. При измерениях всех показателей роста плода рассчитывается предполагаемая масса плода, и эти показатели определяют выбор метода родоразрешения (через естественные родовые пути или оперативное родоразрешение).
ЧСС или частота сердечных сокращений
Этапы перинатального скрининга
Весь комплекс мероприятий в рамках перинатального исследования, делят на три этапа, каждый из которых женщина должна пройти в определенный срок беременности. Первая часть диагностических процедур приходиться на срок беременности 11-13 недель, второй раз отправиться на диагностику нужно по достижении 18-24 недель, третий перинатальный скрининг проводится на 30-34 неделе беременности. Первые 2 этапа состоят из двух базовых диагностических процедур, каждая из которых помогает выявить генетические отклонения
- УЗИ – ультразвуковое исследование дает наиболее полную картину относительно структуры органов, работы сердца, а также внешних признаков малыша и его положения в пространстве.
- Биохимическое исследование крови – этот анализ направлен на выявление в крови пациентки определённых веществ, белковой природы, которые вырабатываются плодом и околоплодными оболочками и могут указывать на наличие хромосомных патологий и нарушений формирования нервной трубки.
В нашем медцентре обследование плода проводится на современном аппарате 3D, 4D с доплером от SAMSUNG MEDISON