Спермограмма: расшифровка анализа
Содержание:
- Первые издания ВОЗ по оценке эякулята
- Плохие результаты
- Как правильно сдавать анализ
- Какие результаты может показать
- Как улучшить способность к зачатию
- Расшифровка спермограммы по Крюгеру: разные нормы
- Можно ли собрать сперму дома?
- Лаборатория анализа спермы в Красноярске
- Либеральные критерии оценки морфологии сперматозоидов
- Интерпретация результатов исследования эякулята
- Общее описание
- Тинус Франс Крюгер
- Инфекции и беременность: возможные риски
- Оценочные критерии
- Как правильно сдавать спермограмму
- Особенности анализа
Первые издания ВОЗ по оценке эякулята
Классификация ВОЗ была впервые опубликована в 1980 году. Она была основана на исследованиях Маклауда и Элиассона. В 1-м издании средняя нормальная морфология составляла 80,5%. Во 2-м издании в 1987 году значение процента нормальных форм составляло 50%, а морфологические изменения были разделены на 3 группы – патология головы, средней части и хвоста.
Строгие критерии (тайгербергские)
В 1980-е годы проведено несколько исследований, которые показали, что сперматозоиды, выделенные из слизи шейки матки и матки, маточных труб, перитонеальной жидкости показали улучшенную морфологию по сравнению со сперматозоидами в исходном образце спермы. Сперматозоиды, обнаруживаемые в слизи на уровне внутреннего зева, обычно представляют собой более гомогенную популяцию.
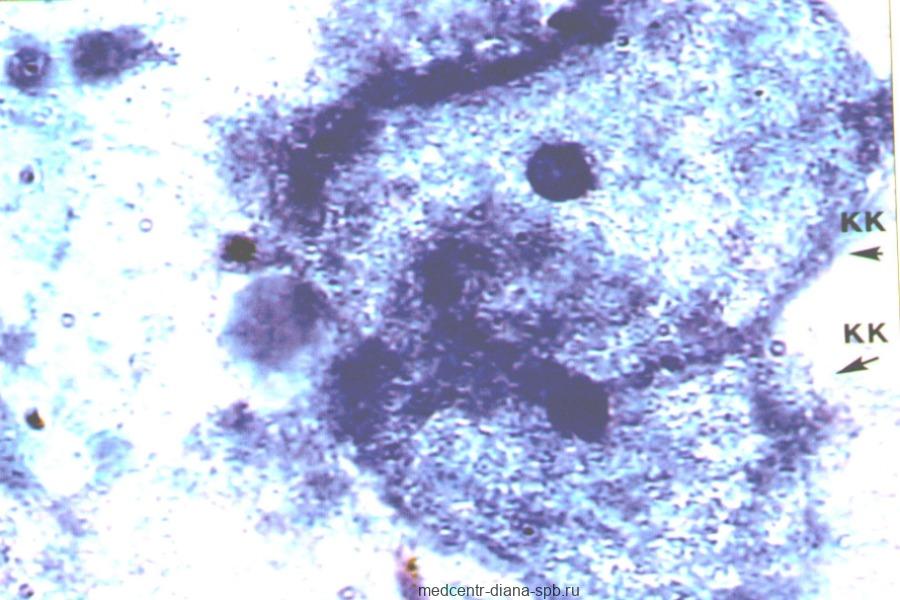
Менквилд и соавторы опубликовали описание морфологических нормальных сперматозоидов, основанное на клетках, полученных после проникновения через хорошую цервикальную слизь. Определение морфологически нормального сперматозоида заключалось в следующем:
| Ровная головка с четко определенной акросомой, составляющей примерно 40–70% головки. Длина головки должна составлять от 3 до 5 мкм, а ширина — от 2 до 3 мкм. У такого сперматозоида не должно быть никаких дефектов шеи, средней части или хвоста. Средняя часть должна быть прикреплена в осевом направлении относительно головки, шириной менее 1 мкм, длиннее головы примерно в полтора раза. Могут присутствовать цитоплазматические капли (остатки), которые составляют менее половины размера головки спермы. Хвост должен быть равномерным, немного тоньше, чем средняя часть, не свернутым и длиной 45 мкм. Так называемые пограничные нормальные формы головы без грубых отклонений следует рассматривать как отклонения от нормы. |
Это определение, по существу, такое же, как и описание, описанное Элиассоном в 1971 г. в отношении размера и формы, но обеспечивает более подробное описание акросомы и осевого прикрепления шеи. Однако принцип Эллиасона «если вы не уверены, что сперматозоид ненормальный, он должен рассматриваться как нормальный», был изменен на принцип, согласно которому в этих случаях сперматозоиды должны классифицироваться как патологические. По строгим критериям сперматозоиды со слегка ненормальными «пограничными» головками классифицируются как ненормальные. Диапазон, определяющий нормальную форму, мал, и это является одним из наиболее важных аспектов этой классификации.
Исследователи показали, что оценка по более строгим критериям повышает объективность исследования и уменьшает межлабораторные различия.
Плохие результаты
Не стоит пытаться самостоятельно оценивать результаты анализа — это должен делать опытный врач-репродуктолог. Он учитывает и другие обследования. Если тест Крюгера показывает большое количество дефектных клеток, то мужчине нужно изменить образ жизни.
Разные болезни, стрессы, плохая экология, употребление алкоголя, курение сигарет негативно сказываются на состоянии здоровья. Поэтому необходимо правильно питаться, соблюдать режим дня, заниматься спортом и отказаться от вредных привычек.

Строгая методика проведения теста гарантирует точный результат. Не стоит переживать при подтверждении бесплодия. Показатели можно улучшить. Для этого необходимо вылечить все обнаруженные воспалительные процессы. Лечиться обязаны оба партнера, так как иначе произойдет новое заражение. Дополнительно можно принимать витаминные комплексы или специальные препараты, которые влияют на состав спермы.
В случае подтвержденного бесплодия можно воспользоваться методами ЭКО, ИКСИ и другими вспомогательными технологиями. При появлении сложностей с зачатием желательно не затягивать с визитом к врачу, так как на ранней стадии большинство проблем легче решить.
При нормальной фертильности зачатие возможно в течение полугода. Если этого не происходит, партнерам стоит посетить специальную клинику. В ней можно будет пройти полное обследование и выбрать тактику лечения.
Как правильно сдавать анализ
За сутки до сдачи эякулята следует воздержаться от физических перегрузок, стрессовых ситуаций. Непосредственно перед сдачей анализа следует освободить мочевой пузырь.
При сборе спермы нельзя применять различные смазочные материалы, в том числе слюну, пользоваться презервативом. Перед началом мастурбации пациент должен тщательно вымыть руки, половой орган. Следует проследить, чтобы эякулят был собран до последней капли.
Если сбор материала происходит в клинике, то перед анализом пациенту выдают стерильный контейнер. Для сбора в домашних условиях, контейнер получают в регистратуре, но содержимое необходимо сдать для анализа не позднее 30 мин после сбора. Температура содержимого не должна быть ниже температуры тела. Его нельзя охлаждать и встряхивать.
Ход исследования
Исследуя спермограмму по Крюгеру в лаборатории, используется:
- метод окрашивания для определения особенностей строения и формы половых клеток;
- микроскопическое исследование для определения физико-химических показателей;
- компьютерный анализ для измерения размеров спермиев.
В ходе лабораторного исследования во внимание берется количество спермиев в 1 мл семенной жидкости, общий объем эякулята, ее вязкость, цветовые характеристики, наличие крови, лейкоцитов, эпителия в семенной жидкости, время распускания, скорость движения, подвижность и утомляемость. Анализ спермограммы по Крюгеру проводится дважды с временным промежутком 35-42 дня, что помогает исключить получение ошибочных данных
Анализ спермограммы по Крюгеру проводится дважды с временным промежутком 35-42 дня, что помогает исключить получение ошибочных данных.
В ходе исследования спермограммы по Крюгеру удается определить:
- акиноспермию, для которой характерно отсутствие активных спермиев;
- астенозооспермию — патология, при которой мужские половые клетки характеризуются низкой подвижностью и недостаточной скоростью;
- некроспермию — отклонение возможно, когда количество нежизнеспособных сперматозоидов превышает 50% от общего количества;
- тератозооспермию — в эякуляте имеется большое количество морфологически неправильных спермиев.
Кроме этого, удается определить причину отклонений в анализе. Так, присутствие лейкоцитов указывает на воспалительные процессы мочеполовой системы. Снижение вязкости указывает на воспаление простаты, везикул. Высокая кислотность — признак инфекционного поражения мужских половых органов. Недостаточное количество зрелых спермиев может указывать на варикоцеле, частые половые сношения или заболевания наследственного характера. При изменении хвоста, его раздвоении возможно вирусное поражение яичек. Для подтверждения данных и постановки точного диагноза назначается дополнительная диагностика.
Что необходимо учитывать?
Есть ряд правил, которые следует неукоснительно выполнять для получения достоверных данных о состоянии репродуктивной функции мужчины:
- Перед сдачей анализа требуется трехдневное воздержание (но отсутствие полового акта в течение недели не желательно).
- Контейнер, в которой собирают сперму, должен быть стерильным.
- Микроскопирование проводят на иммерсионном аппарате с системой линз х90 или х100.
- При получении первого отрицательного результата, сдается повторная спермограмма для подтверждения точности диагноза. Обычно – через неделю.
Какие результаты может показать
Развернутая спермограмма оценивает не только головку сперматозоида, но и другие его части, подвижность, размеры и прочее.
В норме у зрелых спермиев наблюдается головка правильной овальной формы, акросома выделена, хвост и шейка имеют четкие и правильные формы. Длина головки половой клетки должна быть 4-5,5 мкм. В ширину спермий должен составлять 2,5-3,5 мкм. Шейка спермия маленькая, около 1 мкм. В мембране хорошо видны плазматические капли, размер их не должен превышать 1/3 от размера самой мембраны.
Хвост сперматозоида ровный, не закрученный и имеет одинаковый диаметр по всей длине, но в середине возможно незначительное сужение. Соотношение головки и хвоста должно быть по длине 1:9 или 1:10.
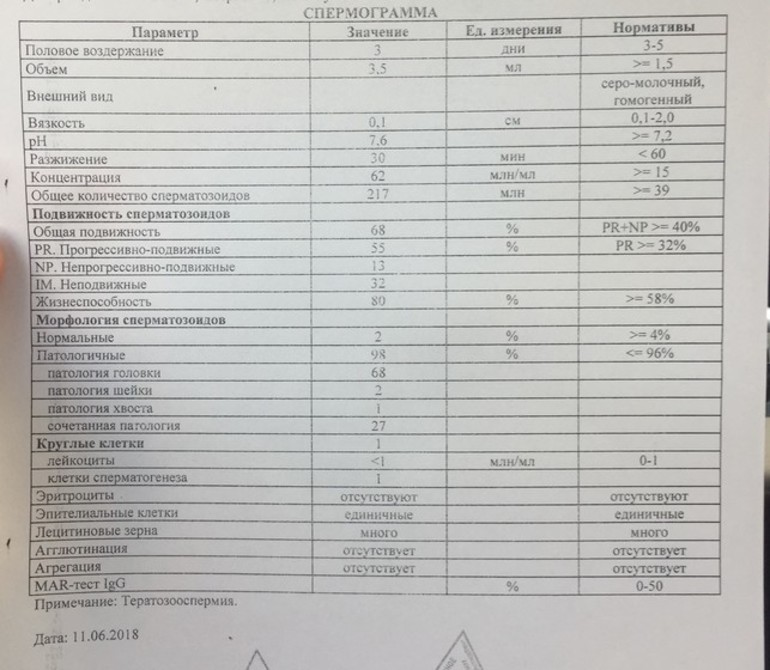
Важно помнить, что расшифровкой анализов может заниматься только специалист, ведь плохие результаты являются только маркером заболевания, но не его причиной. Критерии Крюгера к сперматозоидам можно увидеть на таблице:
Критерии Крюгера к сперматозоидам можно увидеть на таблице:
При наличии патологий могут менять свои свойства как морфология сперматозоида, так и физико-химические параметры эякулята. Среди таких явлений могут быть диагностированы:
- Олигоспермия — количество эякулята менее 1,5 мл. Из-за этого бесплодие возможно по причине того, что семенной жидкости не достаточно, чтоб нейтрализовать кислотность влагалища, и половые клетки погибают.
- Олигозооспермия — общее число сперматозоидов в семенной жидкости менее 20 миллионов.
- Дискинезия — подвижных сперматозоидов в эякуляте менее 20%.
- Тератозооспермия — сперматозоидов с патологиями строения более 7%. Такой диагноз может говорить не только о сложностях с зачатием, но и постоянным риском выкидыша или замершей беременности из-за генетических мутаций половой клетки.
- Олигоастенозооспермия — концентрация сперматозоидов и их подвижность понижена.
- Олиготератозооспермия— снизилось количество сперматозоидов, и наблюдается увеличение числа аномальных клеток.
- Астенотератозооспермия – снижение подвижности сперматозоидов и нормальной морфологии.
- Олигоастенотератозооспермия — снижение подвижности, количества и нормальной морфологии спермиев.
- Лейкоцитоспермия – появление лейкоцитов в сперме более 3-4 единиц в поле зрения. Наличие белых клеток крови в эякуляте является естественным, но при повышенных показателях необходимы дополнительные исследования на предмет инфекционных возбудителей. Лейкоциты повышаются при воспалительных процессах.
- Гематосмермия или гемоспермия — появление эритроцитов в сперме. Нередко семенная жидкость при этом окрашивается в красный цвет. Такая патология может наблюдаться при варикоцеле, простатите, инфекциях, раке простаты и других патологических состояниях организма.
- Акинозооспермия — все сперматозоиды неподвижны.
- Азооспермия — полное отсутствие сперматозоидов в эякуляте. В этом случае зачатие естественным путем невозможно, потому необходимо прибегать к репродуктивными технологиям. Причиной такого нарушения может быть плохая генетика
- Лецитиновые зерна — в норме их количество должно достигать 1 млн, но их наличие или отсутствие не влияет на качество сперматозоидов. Чаще всего исследуется для проверки работы простаты.
- Вискозипатия — высокая вязкость эякулята, более 0,5 мм. Этот параметр учитывается по причине того, что в слишком вязкой среде сперматозоиды ограничены и не могут свободно передвигаться, как следствие — неспособность оплодотворить яйцеклетку.
- Агглютинация сперматозоидов — склеивание сперматозоидов в результате нарушения гемотестикулярного барьера. Обычно является следствием наличия в организме антиспермальных антител, которые вырабатываются при длительных воспалительных процессах.
- ДНК фрагментация — разрыв или повреждение структурных цепочек спермия. Обычно связывается с воздействием свободных радикалов, которые продуцируются незрелыми клетками, находящимися в просвете канальца. При такой форме бесплодия иногда приходится прибегать к репродуктивным технологиям.
Важно помнить, что большинство из состояний поправимы при своевременном обнаружении проблемы и правильном лечении
Как улучшить способность к зачатию
Повышение фертильности у мужчин — это целый комплекс мер, направленных на ликвидацию проблем со здоровьем и улучшение сперматогенеза. Первым шагом на пути решения проблемы является обращение к специалистам. В клинике Dr. AkNer вы найдете компетентных андрологов, которые занимаются лечением бесплодия разной этиологии.
Каждый случай рассматривается индивидуально, для выявления причины врачи назначают обследование. В него могут входить:
-
спермограмма;
-
анализы на ЗППП;
-
лабораторные исследования;
-
анализ крови для выявления воспалительных процессов.
Часто причиной снижения фертильности является инфекционный или воспалительный очаг. Направленная терапия позволит ликвидировать его в кратчайшие сроки.

Кроме этого, мужчинам, чтобы улучшить способность к зачатию, важно следовать общим рекомендациям.
-
Регулярная половая жизнь с одним партнером (частота от 2 раз в неделю).
-
Сбалансированное питание с большим количеством нежирного мяса, морепродуктов, рыбы, фруктов и овощей.
-
Отказ от низкокалорийной диеты, особенно для мужчин с дефицитом массы тела.
-
Отказ от алкоголя и табакокурения, напитков с большим содержанием кофеина.
-
Умеренные занятия спортом без интенсивных физических нагрузок.
-
Ношение свободного белья.
-
Соблюдение температурного режима яичек.
Врач может назначить специальные минералы и витамины для мужской фертильности. В их число входят цинк, магний, витамины группы В. Они способствуют нормализации уровня тестостерона и стимулируют сперматогенез.
Нужно понимать, что фертильность – показатель, который чутко реагирует на любые изменения в организме, поэтому мужчине важно полноценно отдыхать, высыпаться и минимизировать нагрузку.
Врач уролог, андролог Акопян Нерсес Григорьевич.
Расшифровка спермограммы по Крюгеру: разные нормы
В первом и втором издании ВОЗ использованы либеральные критерии. Норма морфологии в первом издании ВОЗ (1980) указана как 80%, во втором (1987) – 50%.
Количество сперматозоидов с нормальной морфологией в ВОЗ 3 в 1992 году составило 30%, пометкой «Эмпирическое эталонное значение предлагается равным 30% или более…».
В 4-м издании (1999 год) эталонное значение составляло 14% с примечанием «В настоящее время проводятся многоцентровые исследования. Данные программ вспомогательных репродуктивных технологий показывают, что при снижении морфологии сперматозоидов ниже 15% уровень оплодотворения in vitro снижается ». То есть руководство ВОЗ 1999 года даже не включает нормальные значения для морфологии сперматозоидов.
В 5-м издании эталонное значение 4% для процента нормальных форм основано на 5-м процентиле комбинированных данных, полученных в результате недавних публикаций с использованием известных и стандартизированных методологий.
Сдать спермограмму по Крюгеру: +7(495)514-00-11.
Можно ли собрать сперму дома?
Можно, но мы не рекомендуем собирать сперму дома. Эякулят — это очень подверженная внешним факторам субстанция. Снижение окружающей температуры вызывает замедление, т.е. снижение подвижности сперматозоидов. Это скажется на результатах анализа.
Если вам нужен достоверный результат то мы рекомендуем сдавать сперму непосредственно в лаборатории. В нашей лаборатории имеется специальная комната для сбора спермы. Если вы решили собрать сперму дома, сделайте все как рекомендуется ниже.
Как собрать сперму дома
Подготовьте стерильный контейнер для сбора жидкостей, например для мочи (его можно купить в любой аптеке). Согласуйте с нашим администратором дату и время анализа. В день анализа соберите сперму в тот контейнер, в котором планируете доставить в лабораторию и плотно закройте крышку.
Для точного анализа необходима вся порция спермы. При потере части семени, особенно первой порции, результат потеряет достоверность. Доставить эякулят на анализ следует не позднее 60 мин от момента его получения, чем раньше тем лучше! Температура контейнера со спермой должна сохраняться в пределах 34-36°С, его можно поместить в нагретый до этой температуры термос.
Лаборатория анализа спермы в Красноярске
Расписание приема спермы:
Пн, Вт, Птн — 09:00-11:00, на Затонской 7, в Андро-гинекологической клинике
Предварительная запись по телефону: +7 (391) 201-11-92
- Технология соответствует требованиям и нормам ВОЗ;
- Экспертное оборудование;
- Профессиональный уровень врачей;
- Консультация со схемой лечения.
Мы проводим следующие виды анализов эякулята:
Cпермограмма — оценка физических свойств эякулята и морфологии сперматозоидов по Крюгеру.MAR-тест — является основным методом определения иммунного фактора бесплодия. — оценка функциональной патологии сперматозоидов.Фрагментация ДНК — оценка ДНК сперматозоидов.
Как подготовиться к спермограмме читайте
Цены на анализы эякулята смотрите в прайсе «Лаборатория»
Либеральные критерии оценки морфологии сперматозоидов
За последние 70 лет было разработано несколько классификаций для оценки морфологии сперматозоидов.
Ранние вклады, подчеркивающие важность морфологии сперматозоидов, были сделаны в начале 1930-х. Дальнейшая история оценки морфологии разделяется на два этапа: ранний либеральный подход (50-е годы) и строгий (тигербергский) подход (Menkveld, Kruger)
В раннем подходе, описанном Маклауд и Голд, представлены очевидные отклонения в строении головок сперматозоидов. Все сперматозоиды без четко определенных дефектов считались нормальными.
Чтобы добиться лучшей стандартизации, Элиассон в 1971 году сделал акцент на важности размера сперматозоидов. Также он классифицировал аномалии сперматозоидов на три группы: аномалии головки, средней части и хвосты
Нормальная голова должна была быть правильной овальной формы.
Однако сперматозоиды встречаются в почти бесконечном разнообразии форм, и хотя были приведены стандарты для размеров «нормальной» головки сперматозоидов человека, ни биологических, ни клинических основ для этих «нормальных значений» не было.
Интерпретация результатов исследования эякулята
| Определяемый показатель | Единицы измерения | Норма |
| Объем | мл | 2,0-6,0 |
| Время разжижения | минуты | 30-40 |
| Вязкость (разжижение эякулята) | см | до 2,0 |
| Кислотность | рН | 7,2-8,0 |
| Цвет | бело-сероватый | |
| Запах | специфический | |
| Консистенция | вязкая |
| Микроскопическое исследование | Единицы измерения | Норма |
| Концентрация сперматозоидов (количество в 1мл) | млн. | 15,0-150,0 |
| Общее количество сперматозоидов в эякуляте | млн. | 39,0 и более |
| Общая подвижность сперматозоидов | % | 40 и более |
| Сперматозоиды с прогрессивным движением | % | 32 и более |
| Сперматозоиды с непрогрессивным (непоступательным) движением | относит. кол-во, % | менее 2,0 |
| Сперматозоиды неподвижные | % | менее 25,0 |
| Жизнеспособность сперматозоидов (% живых) | % | 58 и более |
| Сперматозоиды с нормальной морфологией | % | 4 и более |
| Сперматозоиды с патологической морфологией | относит. кол-во, % | менее 50,0 |
| а) Патологии головки | ||
| Из них: | ||
| макро | % | |
| микро | % | |
| аморфная | % | |
| сигарообразная | % | |
| заостренная | % | |
| грушевидная | % | |
| круглая | % | |
| раздвоенная | % | |
| треугольная | % | |
| иглообразная | % | |
| б) Патологии шейки и средней части | ||
| Из них: | ||
| изгиб | % | |
| излом | % | |
| асимметричное положение | % | |
| раздутая шейка | % | |
| в) Патологии хвоста | ||
| Из них: | ||
| короткий | % | |
| раздвоенный | % | |
| кольцеобразный | % | |
| в виде штопора | % | |
| изломанный | % | |
| с терминальной каплей | % | |
| Смешанные дефекты | ||
| Из них: | ||
| патология головки и шейки | % | |
| патология головки и хвоста | % | |
| патология шейки и хвоста | % | |
| патология головки, шейки и хвоста | % | |
| Сперматозоиды с цитоплазматическими каплями | ||
| Из них: | ||
| нормальными | % | |
| патологическими | % | |
| Специфические дефекты (акросомальные) | % | |
| Клетки сперматогенеза на 100 сперматозоидов | относит. кол-во, % | 2,0-4,0 |
| Агглютинация спермы | отсутствует | |
| Агрегация спермы | отсутствует | |
| Эпителиальные клетки | 1-2 в поле зрения | |
| Лецитиновые зерна | большое количество | |
| Лейкоциты | менее 1*10(6) | |
| Эритроциты | отсутствуют | |
| Слизь | небольшое количество | |
| Гонококки | не обнаружены | |
| Трихомонады | не обнаружены |
| Биохимические тесты | Единицы измерения | Норма |
| Лимонная кислота | мМоль/л | более 20,0 |
| Фруктоза | мМоль/л | 6,7-33,3 |
| Активность акрозина |
С целью правильного понимания результатов спермограммы (сперматограммы, спермиограммы, спермокинезиограммы) в каждом конкретном случае рекомендуем обращаться к лечащему врачу.
Общее описание
Исследование спермы (спермограмма) — это важная часть диагностики мужского бесплодия и патологии мужской половой сферы. При анализе спермы определяют ее количественные, качественные и морфологические показатели. Физические параметры: объем, цвет, рН, вязкость, скорость разжижения; количественные характеристики: количество сперматозоидов в 1 мл и во всем эякуляте, их подвижность; морфологические параметры: содержание нормальных форм, с патологией, наличие агглютинации и клеток сперматогенеза, а также содержание лейкоцитов, эритроцитов, слизи. Для этого эякулят исследуют визуально и под микроскопом с применением специальной окраски.
Показания к назначению спермограммы
- выявление мужского фактора в бесплодном браке;
- простатит;
- варикоцеле;
- инфекции и травмы мужских половых органов;
- гормональные нарушения;
- подготовка к ЭКО или ICSI.
Требования к образцам биоматериала
Материал для исследования собирается путем мастурбации в специальную стерильную посуду после не менее чем 2-дневного, но не более 7-дневного воздержания. В этот период запрещается употребление алкоголя, нельзя принимать лекарственные препараты, посещать баню или сауну, подвергаться воздействию УВЧ.
Терминология, применяемая для характеристики нарушений в спермограмме
- нормоспермия — нормальная сперма;
- олигоспермия — снижение объема эякулята менее 2 мл;
- полиспермия — повышенное количество сперматозоидов в эякуляте или его увеличенный объём (более 8-10 мл);
- олигозооспермия — снижение количества сперматозоида в эякуляте менее 20 млн в 1 мл;
- астенозооспермия — снижение подвижности сперматозоидов;
- аспермия — отсутствие в эякуляте сперматозоидов и клеток сперматогенеза;
- азооспермия — в эякуляте отсуствуют сперматозоиды, однако присутствуют клетки сперматогенеза и секрет простаты;
- гемоспермия — наличие эритроцитов в сперме;
- лейкоциотоспермия — число лейкоцитов в эякуляте превышает 1 млн/мл;
- пиоспермия — наличие гноя в сперме;
- тератоспермия — наличие в эякуляте более 50% аномальных форм спермиев.
Патологические изменения в спермограмме вызывают
- генетические (врожденные) заболевания — 80%;
- токсическое воздействие на организм алкоголя, лекарственных средств, рентгеновского и радиоактивного излучения — 80%;
- воздействие соединений свинца, ртути — 80%;
- хронические воспалительные заболевания мужских половых органов: простатит, везикулит и др. — 70%;
- варикоцеле — 80%;
- гормональные нарушения — 80%;
- нарушение проходимости семявыносящих протоков — 80%.
При диагностике мужского бесплодия при результатах, отличных от нормы, необходимо через 1-2 недели пересдать спермограмму. При оценке же ее результатов, следует помнить, что у одного и того же мужчины в течение года показатели спермы могут значительно изменяться, соответственно, мужчины даже с более низкими показателями могут быть фертильны.
Тинус Франс Крюгер
Тинус Франс Крюгер (Theunis Frans Kruger) – специалист по репродуктивной медицине. Первые статьи доктора датируются 1985 годом. Они были посвящены сравнению методов вспомогательных репродуктивных технологий.
В настоящее время Т.Ф.Крюгер – председатель Департамента Акушерства и гинекологии и глава Отдела Репродуктивной биологии в Stellenbosch University, Тайгерберг, Южная Африка. Доктор Крюгер в своей профессиональной деятельности занимался изучением ЭКО, инсеминации, суррогатного материнства, стимуляции овуляции, оценке фрагментации ДНК сперматозоидов, окислительной способности спермы, является автором многих книг и пособий.
Достижения Tygerberg Fertility Clinic:
- Перый «ребенок из пробирки» в Южной Африке (1984);
- Первая беременность с использованием криоконсервации эмбриона (1988);
- Первый ребенок в результате ИКСИ в Южной Африке (1995);
- Стандартизация международных гайдлайнов по исследованию морфологии сперматозоидов Всемирной организации здравоохранения
Пишите комментарии и делитесь нашими материалами!
Инфекции и беременность: возможные риски
Беременность с помощью ЭКО кардинально ничем не отличается от естественной, за исключением механизма оплодотворения – он происходит вне организма женщины в специальном инкубаторе. Оплодотворенная яйцеклетка затем пересаживается в матку пациентки, после чего она вынашивает и рожает ребенка обычным путем. Соответственно, беременность после экстракорпорального оплодотворения подвержена тем же рискам, одним из которых является заражение плода материнскими инфекциями. Воздействие инфекционных возбудителей на ребенка во внутриутробный период достаточно разнообразно и зависит от многих факторов, среди которых состояние организма самого эмбриона, тип заболевания, срок инфицирования и т. д. К наиболее распространенным негативным последствиям заражения инфекцией матери и ее плода при ЭКО относятся:
- самопроизвольное прерывание беременности (выкидыш) – обычно развивается на раннем (первые 2 недели) сроке инфицирования из-за нарушения процесса образования эмбриона;
- замершая беременность – аномалия, возникающая обычно в первом триместре беременности и выражающаяся в прекращении развития плода, его смерти и последующем выкидыше;
- пороки развития – аномалии тканей и органов плода, возникающие из-за непосредственного воздействия на них инфекционного агента (бактерии, вируса, грибка и т. д.) или вследствие иммунной реакции на них со стороны организма самого ребенка или его матери;
- заболевания в более позднем возрасте – в этом случае зараженный ребенок рождается здоровым, но инфекция или ее побочные эффекты проявляются в нем в более позднем возрасте.
Тяжесть последствий заражения в период внутриутробного развития индивидуальна и может варьироваться от тяжелых поражений, несовместимых с жизнью, до тяжелых, средних и легких отклонений. Часто зараженные дети не заболевают сами, но являются носителями инфекций и могут передать их своим детям или другим людям. Возможна и полная санация инфекционного возбудителя организмом ребенка с выработкой иммунитета
Точно предугадать течение таких инфекций невозможно, поэтому рекомендуется их профилактика (вакцинация, соблюдение мер предосторожности) или оперативное лечение до или в период беременности.
Попадание инфекционного возбудителя в организм ребенка в период вынашивания после естественного зачатия или ЭКО возможно следующими путями:
- трансплацентарным – из кровотока матери в кровеносную систему плода через плаценту (характерно для токсоплазмоза и вирусных заболеваний);
- восходящим – при попадании инфекции (например, хламидий, грибков, бактерий) из влагалища женщины в ее матку с последующим инфицированием плода;
- нисходящим – при проникновении инфекционных возбудителей из маточных труб в полость матки;
- контактным – при прохождении плода во время родов по зараженным половым путям матери.
Также ребенок может заразиться во время родов при контакте с зараженной кровью или выделениями (мочой, калом) матери или при совершении хирургических манипуляций плохо простерилизованными инструментами.
Оценочные критерии
По Крюгеру – диагностика проблемы коррелируется с идеальными показателями строения сперматозоидов. Количество патологических половых клеток позволяет говорить о качестве спермы.
Оценка проводится по балльной системе:
- Единица – проблемы со строением головки.
- Двойка – брак шейки или хвоста.
- Тройка – комбинация всех отклонений.
Следует понимать, что патологические сперматозоиды есть у каждого мужчины. Но если их количество укладывается в рамки нормы, то на репродукцию это никак не влияет.
Установление причины бесплодия – начало решения проблемы. В зависимости от диагноза подбирают лечение, назначают ЭКО или другие репродуктивные современные методики.
Уникальность теста-шкалы Крюгера в его высокой достоверности. Только полнота информации, которую обеспечивает этот способ, позволяет дать точный прогноз на зачатие.

Как правильно сдавать спермограмму
Лучший метод сдать спермограмму согласно рекомендациям ВОЗ – мастурбация. Другие способы имеют недостатки. Прерванный половой акт – нежелателен, потому что может быть: потеряна часть спермы, добавление примесей, лейкоцитов, флоры. Использование презерватива – не допускается. В производстве презервативов используется бактерицидная смазка, которая искажает результаты анализа. Презервативы без смазки встречаются, но действие латекса на сперматозоиды не изучено.
Перед тем как сдавать спермограмму, нужно приобрести стерильный пластиковый, биологически инертный контейнер. Эта посуда удобна для транспортировки и работы в лаборатории.
В платных клиниках существуют специально обустроенные комнаты для сдачи спермограммы (спермосдаточные или мастурбационные кабинеты), с диваном и располагающей обстановкой, с устройством для воспроизведения видео.
Для того чтобы сдать спермограмму можно пригласить супругу. Комната запирается. Мужчина должен овладеть собой, достичь оргазма и собрать эякулят в специальную посуду. Образец сразу же передают в лабораторию. Собрать семя для анализа дома и привести в клинику можно в исключительных случаях. Неправильная транспортировка, нарушение температурного режима, колебания при передвижении повреждают мужские половые клетки. Как следствие – некачественная диагностика и недостоверные результаты.
В рядовых клиниках пока не готовы оборудовать такие комнаты, поэтому мужчины сдают спермограмму в пустом закрытом кабинете, недалеко от лаборатории.
Правильная последовательность действий:
- помочиться;
- вымыть руки с мылом;
- открыть стерильный контейнер, не касаясь внутренней поверхности;
- собрать эякулят в контейнер;
- закрыть его;
- оставить на полочке или столе.
Сдать эякулят на анализ просто, главное – настроиться психологически и подготовится к сдаче спермограммы правильно. И помните, что качество семени у мужчины меняется во времени и при исключении неблагоприятных условий, стрессов, заболеваний показатели возвращаются в норму. Старайтесь не интерпретировать полученные результаты самостоятельно, так как мужская фертильность оценивается в комплексе сразу по всем показателям.
Смотрите дополнительно — в этом видео рекомендации доктора: как готовиться и сдавать спермограмму.
Особенности анализа
В эякуляте здорового мужчины находится огромное количество различных форм сперматозоидов (полиморфизм). Долгие годы ученые пытались их систематизировать, разделить на группы, отличить здоровых от дефектных. Делалось это для выявления зависимости между количеством определенных форм сперматозоидов и вероятностью естественного зачатия.
Точку в этом вопросе поставил профессор Крюгер (Dr. Thinus Kruger) совместно с Менквельдом (Menkveld) в 1986 г. Был произведен сравнительный анализ двух групп сперматозоидов: достигших в течение 8 часов после эякуляции внутреннего зева матки (преодолевших цервикальную слизь) и оставшихся на уровне внешнего зева. Их параметры существенно отличались, из чего был сделан вывод: морфологически нормальными являются сперматозоиды из первой группы. Чем их больше, тем фертильнее мужчина, тем выше вероятность естественного зачатия. Структура этих сперматозоидов была тщательно изучена и принята за стандарт, эталон. Это так называемые строгие тайгербергские критерии, по которым и производится оценка мужских половых клеток.