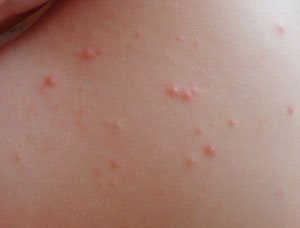
Как отличить аллергическую сыпь от инфекционной
Содержание:
- Профилактика аллергии
- Диагностика и лечение
- Миф 2: Аллергия у ребенка – это первым делом сыпь
- Виды
- Лечение аллергии у детей
- Миф 4: Аллергию у ребенка безопаснее всего лечить «старыми добрыми средствами»
- Что такое аллергия у детей
- Кожные пробы
- Как распознать атопический дерматит
- Причины дерматита, отека Квинке или респираторных явлений
- Чем занимается детский аллерголог?
- Диагноз установлен
- Советы врача — детского аллерголога
- Профилактика Лекарственной аллергии у детей:
- Причины пищевой аллергии
- Патогенез (что происходит?) во время Лекарственной аллергии у детей:
- Способы лечения
Профилактика аллергии
Доказано, что возникновение гиперчувствительности к тому или иному аллергену может возникнуть у малыша, когда он находится еще в животе матери, на втором триместре беременности
Это означает, что еще до его появления на свет будущей маме необходимо соблюдать меры предосторожности:
- если у нее есть аллергия на то или иное вещество, необходимо избегать контакта с ним во время беременности;
- нужно отказаться от курения, приема лекарственных средств, не одобренных врачом, тщательно следить за тем, чтобы не было контакта с аллергенами на работе — ими могут оказаться соли платины, формальдегид, соединения никеля или хрома, пигменты, пестициды, эпоксидные и прочие фенолформальдегидные смолы, органические соединения, в состав которых входят хлор, фтор и фосфор;
- несбалансированное питание, наличие в рационе аллергенной пищи, продуктов с химическими добавками. Лучше всего сформировать профилактическую диету, в которой не будет потенциальных аллергенов;
- свести к минимуму число стрессовых ситуаций.
После рождения ребенка необходимо:
1
Постараться наладить грудное вскармливание (о том, как это важно для иммунитета, мы пишем в отдельном материале;. 2
Соблюдать диету (какие продукты в нее могут входить, а какие — нет, мы рассказываем здесь;
2. Соблюдать диету (какие продукты в нее могут входить, а какие — нет, мы рассказываем здесь;
3. Закаливать малыша, следить за его здоровьем, делать ему укрепляющий массаж и заниматься с ним гимнастикой;
4. Если у родителей ребенка была бронхиальная астма или атопический дерматит, а также другие аллергические реакции, малыша нужно обследовать у аллерголога: чем раньше выявится проблема, тем эффективнее будет лечение.
Однако важно понимать, что лучший способ лечения и профилактики аллергии состоит в том, чтобы исключить факторы, которые ее провоцируют. Если у ребенка аллергия на пыль и перья, помимо лечения, нужно соблюдать гигиенические правила:
Если у ребенка аллергия на пыль и перья, помимо лечения, нужно соблюдать гигиенические правила:
матрасы и подушки должны быть в специальных пластиковых чехлах;
следует использовать специальное постельное белье;
если белье обычное, необходима его стирка и кипячение 1 — 2 раза в неделю;
важно выбирать подушки и одеяла с синтетическим наполнителем;
в квартире должно быть минимум мягкой мебели;
ковры или ковролин с резким запахом использовать нельзя;
убираться с помощью специальных пылесосов, проводить влажную уборку.
Если у малыша чувствительность к плесени и грибку, нужно:
- насухо протирать поверхности в ванной комнате после купания;
- мыть ванную с помощью специальных растворов раз в месяц;
- удалять пар на кухне вытяжкой;
- сушить белье в специальном помещении, а не в комнате.
Если у ребенка аллергия на шерсть, следует:
- исключить одежду из шерсти, меха;
- не ходить в зоопарк, цирк и дома, где есть животные;
- если в вашей квартире раньше жила кошка или собака, помещение нужно тщательно убрать.
Если нужно защитить малыша от пыльцы:
- когда цветут растения, следует закрывать окна;
- не гулять в ветреную погоду;
- нужно быть осторожными с мылом и шампунями, содержащими растительные препараты.
Также важно избегать:
- стресса;
- переохлаждения или перегрева малыша;
- слишком высокой влажности;
- интенсивной физической нагрузки;
- инфекционных заболеваний — они провоцируют обострение аллергии.
Диагностика и лечение
Диагностика аллергического насморка в домашних условиях невозможна из-за схожести симптомов с простудой, острым синуситом. Только опытный врач может поставить правильный диагноз, назначить оптимальный курс лечения. При необходимости, ЛОР может направить пациента к аллергологу на дообследование.
Существуют следующие методы диагностики вазомоторного ринита:
- сбор анамнеза;
- риноскопия;
- иммуносорбентный тест;
- кожный тест.
При сборе анамнеза уточняются: периодичность и интенсивность симптоматики, средняя длительность и время наступления приступов, длительность курса и дозировка принимаемых ранее препаратов, наличие побочных эффектов, симптомы и степень их выраженности. В большинстве случаев поставить диагноз и назначить курс терапии возможно на данном этапе диагностики.
С помощью риноскопа оториноларинголог проводит визуальный осмотр слизистой, определяет состояние носовой перегородки. При рините слизистая слегка отёчная, бледноватая с сероватым оттенком.
Иммуносорбентный тест проводится на ранних стадиях заболевания, позволяет выявить аллергические процессы даже при отсутствии характерной симптоматики.
Кожный тест проводится при размытой симптоматике, воспалении ЛОР-органов, при астме или подозрении на нее. Тест определяет глобулины IgE. Если аллерген бытовой – результаты можно получить в течение 20 мин.
Лечение
Лечение аллергического ринита в домашних условиях недопустимо. Народные средства и препараты, в том числе антигистамины, могут усугубить аллергическую реакцию. В ЛОР-клинике Доктора Зайцева проводится аллергопроба на каждый назначенный препарат.
Комплексное лечение включает:
- приём антигистаминных препаратов;
- исключение контакта с аллергеном;
- гормональные препараты;
- капли, спреи;
- физиопроцедуры и ингаляции;
- десенсибилизацию.
Антигистамины назначаются для устранения симптоматики, но не вылечивают аллергический насморк. В зависимости от динамики протекания ЛОР назначает антигистамины второго поколения только взрослым симптоматически или 3-7 дневной курс антигистаминов третьего поколения.
С комнаты рекомендуется устранить потенциальные аллергены: пуховые изделия, резко пахнущие цветы, предметы на которых оседает пыль. Ежедневно проводить влажную уборку.
Гормональные препараты оказывают антиаллергическое, противовоспалительное и иммуноукрепляющее действие. Из-за высокой вероятности побочных проявлений – пероральный приём только взрослым. Детям – гормональные спреи.
Каплями и спреями лечат обострение заболевания у детей. Взрослым назначают при лёгком протекании. Максимальная длительность курса – 7 дней.
Физиопроцедуры:
- электрофорез;
- фонофорез;
- лазер.
При помощи электрофореза в ткани носоглотки вводят антигистамины второго поколения, хлорид кальция, мононитрат тиамина. Процедура обеспечивает максимальное проникновение лекарственных средств – высокая эффективность при малых дозировках. Для устранения дискомфортных ощущений, участок слизистой обрабатывают новокаином.
Для усиления проникающего действия ультразвука, датчик при фонофорезе смазывают гидрокортизоном. Процедура направлена на устранение отёчности, микротрещин, восстановление слизистой.
Лечение лазером способствует восстановлению и укреплению капилляров, устранению отёчности. Нельзя при инфекционных заболеваниях ЛОР-органов.
Десенсибилизация – снижение чувствительности к одному или нескольким аллергенам, путём их постепенного ввода с помощью микроинъекций. Длительность курса, периодичность и количество вводимого вещества рассчитываются специалистом, исходя из физиологических особенностей организма, возраста пациента.
Миф 2: Аллергия у ребенка – это первым делом сыпь
Сыпь у малышей действительно встречается чаще, чем у взрослых8. Правда также, что сыпь, зуд и покраснение кожи являются симптомами такого проявления аллергии как крапивница3.
Но отнюдь не всякая сыпь является признаком крапивницы! Сыпь на коже у детей может быть проявлением более чем ста! различных заболеваний. 14 Причинами появления сыпи у детей могут быть не только аллергические реакции, но и инфекционные и паразитарные заболевания, болезни крови и сосудов, а также отсутствие правильной гигиены9-10 . Поэтому, для определения причин сыпи у ребенка, лучше все-таки обратиться к врачу.
Виды
-
Аллергический дерматитКожные проявления,которой чаще поражаются открытыечасти тел, которые соприкасаютсясо средствами для ухода илиподгузниками.
-
Аллергический конъюнктивитРазвивается при сенсибилизациина цветение растений, продуктыжизнедеятельности домашнихпитомцев, вследствие пищевойаллергии.
-
Аллергическая энтеропатияЛекарственная или пищеваянепереносимость с симптомамив виде болей в животе,продолжительных и выраженныхприступов колик.
-
Поллиноз, сенная лихорадкаЕжегодное обострение аллергии,связанное с цветением илисозреванием растений.
-
Аллергия на ультрафиолетПроявляется в виде крапивницы,зуда и боли.
-
Крапивница или уртикарная сыпьНазвание точно отображаетхарактер реакции: она похожана ожоги от крапивыили множественные укусынасекомых.
-
Аллергический ринитРеакция на пищевые и бытовыеаллергены, но основной провокаторсезонного ринита — цветениеи пыление деревьев и растений.
-
Лекарственная аллергияРазвивается в ответ на введениев организм медикаментов.
-
Холодовая аллергияАллергическая реакция на низкуютемпературу воздуха,проявляющаяся в видезатрудненного дыхания, отекаслизистой носа и глаз,покраснением кожи.
-
Отек КвинкеОстрая аллергическая реакция,которая требует экстренноймедицинской помощи. Отмечаетсяпри пищевой, лекарственнойаллергии, при укусах насекомыхили после контакта сживотным.1,2,3,4
Лечение аллергии у детей
На сегодняшний день нет лекарств, помогающих полностью вылечиться от аллергии. При этом есть множество способов избежать неприятных реакций организма или эффективно с ними бороться.
В случае с детьми одним из «докторов» является время. По мере взросления и адаптации организма к окружающей среде, у большинства детей формируется корректный иммунный ответ, и аллергия пропадает.
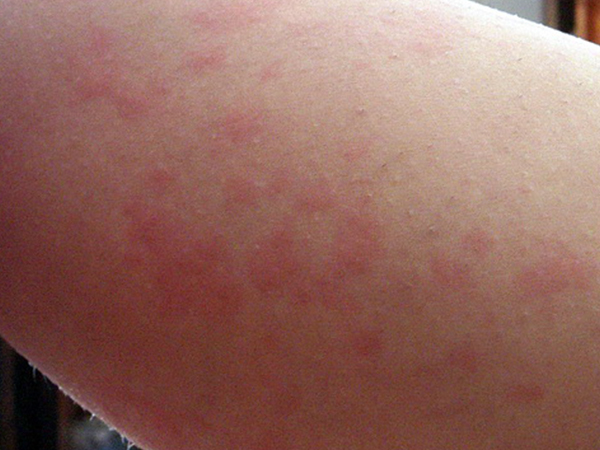
Для эффективной борьбы с симптомами аллергии у детей нужно как можно быстрее выявить источник раздражения и прервать контакт с ним.
- Если источником аллергии является домашняя пыль – следует раз в неделю проводить генеральную уборку, по возможности отказаться от ковров, глубоко очищать мебель, шторы, шкафы и другие места возможного скопления грязи.
- Для очищения воздуха могут использоваться специальные вентиляторы-«мойки» воздуха и фильтры, которые очищают воздух от витающей в нём пыли, а также могут увлажнять его.
- У младенцев, которые находятся на грудном вскармливании, пищевую аллергию могут вызывать продукты, которые употребляет кормящая мамочка. Например, девушка поела клубники или апельсинов, а у ребёнка после кормления появилось раздражение на коже. Также возможна негативная реакция на витамины и другие добавки в детские молочные смеси.
- При сильных проявлениях болезни, в качестве лечения аллергии у детей назначаются антигистаминные препараты – они блокируют рецепторы, взаимодействующие с опасными веществами, что значительно снижает проявление реакции. Но такие препараты используются только по назначению врача – многие из них предназначены только для взрослых пациентов.
- Такжесуществуют специальные препараты — сорбенты, ускоряющие процесс выведения аллергена из организма. В аптеках представлен широкий ассортимент таких лекарств для приёма внутрь, которые подходят самым маленьким детям.
- Кроме того, назначаются противовоспалительные (гормональные и негормональные) препараты местного действия, при необходимости системные гормональные препараты.
Миф 4: Аллергию у ребенка безопаснее всего лечить «старыми добрыми средствами»
Постулат «лекарства – это сплошная химия», опровергать глупо. Хотя бы потому, что даже обычная вода представляет собой химическое соединение с формулой Н2О! А вот соглашаться с широко распространенным мнением, что лекарственные соединения, просуществовавшие на фармацевтическом рынке несколько десятилетий, безопаснее современных средств, не стόит.
Возьмем, к примеру, антигистаминные препараты, без приема которых не обходится, наверное, ни один аллергик.
Один из старейших представителей этой группы – мебгидролин13. Этот «патриарх» и сейчас разрешен к применению у детей с 3 лет при условии отсутствия у них воспалительных заболеваний органов желудочно-кишечного тракта и строгого соблюдения рекомендаций по дозированию (возможно психомоторное возбуждение). Назначается до 3 раз в сутки.15
В то же время один из самых современных антигистаминных препаратов – дезлоратадин – может назначаться детям с 6 месяцев1. «Противопоказаний, ограничивающих круг потенциальных пациентов (за исключением индивидуальной чувствительности к дезлоратадину или отдельным компонентам препарата), у данного лекарства тоже нет. Выводы напрашиваются самостоятельно…
Что такое аллергия у детей
Аллергия — это гиперчувствительность организма к какому-либо инородному веществу (антигену) с последующим иммунным ответом. Согласно научным данным, сама эта особенность не наследуется, а вот предрасположенность к ней — да. У детей, родители которых страдают аллергией (особенно если это касается обоих из них или только матери), она может развиться с большей вероятностью.
Когда мы контактируем с аллергеном, тело реагирует таким образом, чтобы блокировать доступ «опасных», согласно его данным, веществ в кровь. Это выражается в воспалительных явлениях, которые возникают благодаря выделению иммуноглобулина Е и гистамина — гормона, регулирующего различные функции организма.
Гистамин вызывает отек тканей, застой крови в капиллярах, понижение давления, заставляет сердце биться чаще — все эти изменения должны помогать организму быстрее доставить как можно больше лейкоцитов — защитных клеток крови — к тем участкам, где нужно их присутствие.
Излишняя чувствительность организма к тому или иному аллергену приводит к выделению чрезмерного количества гистамина, именно поэтому при аллергии врачи назначают антигистаминные препараты.
Считается, что в России страдают аллергией от 15 до 35 % людей.
Каковы симптомы аллергии у детей? Среди распространенных проявлений этого состояния можно назвать следующие:
- насморк;
- чихание;
- кашель;
- зуд;
- слезящиеся глаза или сухость глаз;
- затрудненное дыхание;
- озноб;
- сыпь или покраснение кожи, экзема;
- воспаление слизистых оболочек;
- проблемы с пищеварением — при пищевой аллергии.
В случае острой аллергии может развиться опасный для жизни анафилактический шок, когда возникает отек легких, нарушается дыхание и снижается давление.
Кожные пробы
Кожные пробы (скарификационный метод) – это один из самых быстрых и точных способов определения аллергическое реакции. Такие тесты проводят в кабинете врача. Врач аллерголог-иммунолог специальным скарификатором наносит небольшие насечки на внутреннюю часть руки пациента. Такие царапины безболезненны и затрагивают исключительно наружный слой кожи. Далее врач наносит аллергены (они представлены специальным раствором) на область насечек. Подобные тесты простые и точные. Через 15-20 минут на коже появилась реакция в виде покраснения и раздражения? Значит, белок конкретного вещества иммунная система воспринимает как «угрозу».
Плюсы обследования с помощью кожной пробы – метод позволит быстро и достоверно определить аллергены в кабинете врача. За один раз теоретически можно сделать тесты до 40 аллергенов, но такое бывает крайне редко. Опытный аллерголог собирает анамнез и предполагаемый источник «опасности» определяет ещё до проведения кожной пробы, а исследование только подтверждает предварительный диагноз.
Минусы – за 10 дней до исследования нельзя принимать гистаминные средства. Причина в том, что они могут повлиять на результат кожной пробы.
Что лучше: кожная проба или анализ крови?
Врач назначит кожную пробу вместо анализа крови в том случае, если у пациента есть крапивница или иные кожные заболевания, затрудняющие расшифровку результата. Такую диагностику в большинстве случае не проводят детям младше 5 лет и старше 60 лет, а также беременным женщинам.
Как распознать атопический дерматит
- Как правило, родители понимают, что у ребенка начался приступ аллергического диатеза, когда большие участки кожи покраснели и слегка припухли. Обычно поражаются щеки, сгибы рук и ног, кожа головы, уши.
- Но и небольшая ярко-красная сыпь может относиться к аллергическому диатезу, так же как и долго не проходящие опрелости, и чрезмерно сухая кожа, покрытая корочкой. Ухудшение состояния связано с зудом в пораженных местах и мокнущих ранах.
- Атопический дерматит может осложниться вторичной инфекцией (следствие глубоких расчесов), что приводит к развитию пиодермии и экземам.
- Чаще всего аллергический диатез возникает на фоне дисбактериоза — в этом случае характерны такие признаки, как частый и жидкий стул с пеной или зеленоватым оттенком, боли в животике.
Причины дерматита, отека Квинке или респираторных явлений
Аллергенами могут быть как вещества, попадающие в организм извне, так и соединения, которые образуются внутри самого тела ребенка. Иногда в роли аллергенов могут выступать измененные ткани собственного организма. Внутренние аллергены можно разделить на две группы: естественные — это белки здоровых тканей, которые отделены от иммунной системы, и приобретенные — это белки организма, которые приобрели аллергенность из-за влияния на них температуры, вирусов или микробов, химических веществ или каких-либо других факторов. У каждого ребенка аллергия развивается по своему индивидуальному сценарию, у одних это могут быть дерматит, реакции на пыль или шерсть животных, у других на молоко или шоколад. Аллергии могут проявляться на коже (в виде сыпи и дерматита), в пределах пищеварительной или дыхательной систем.
Чем занимается детский аллерголог?
Задача каждого детского аллерголога – поставить правильный диагноз и назначить адекватное лечение аллергических заболеваний и патологических сбоев иммунной системы у детей.
Аллергия – заболевание системное, причем, у одних и тех же симптомов могут быть разные причины. И детский аллерголог занимается выявлением этих причин, то есть конкретных аллергенов, у детей всех возрастных категорий — от младенцев до подростков.
Так, у грудничков аллергический дерматит (диатез) бывает очень часто, поскольку пищеварительная система детей грудного возраста находится в процессе формирования. И обычно кожная реакция не иммунологического характера связана с началом прикорма, когда в рацион ребенка, находящегося на грудном вскармливании, начинают вводиться новые продукты: коровье молоко и молочные продукты, каши, яйца, овощи, фрукты. А у детей постарше аллергическая реакция в виде заложенности носа и ринита является следствием попадания через дыхательную систему аллергенов белкового происхождения.
В любом случае детский аллерголог внимательно осмотрит ребенка и проведет сбор анамнеза — то есть поинтересуется наличием аллергических заболеваний в семье, расспросит маму о том, как протекала беременность и прошли роды. И если возникает необходимость, то врач проведет специальное аллергологическое (иммунологическое) обследование.
Диагноз установлен
Как и в случае аллергии у взрослых, первое, с чего стоит начать — исключить контакт с аллергеном. Например, установить фильтры и мойки воздуха, изменить рацион питания ребенка, начать вести специальный дневник, в который записывать меню каждого дня и внимательно следить за ним. в случаях аллергии у грудных детей, изменения в питании коснутся и кормящей матери. Если эти меры не помогают держать болезнь под контролем, то после обследования врач назначит курс лечения, включающий прием антигистаминных и кортикостероидных препаратов (при аллергии, плохо поддающейся контролю и лечению обычными методами), веществ снимающих отек слизистой носа (при рините, поллинозе), а также метод аллерген-специфической иммунотерапии (АСИТ), при котором ребенку вводят препарат аллергена, начиная с микроскопических доз, постепенно повышая их. Такой прием тренирует организм, приучая его спокойно реагировать на аллерген, а затем и вовсе избавиться от повышенной чувствительности.1,3,4
Советы врача — детского аллерголога
Аллергия – очень серьезное заболевание, поэтому заниматься его самолечением нельзя. Тем более что излечить аллергию пока невозможно, а можно только снять ее симптомы.
Любой лекарственный препарат от аллергического кашля, аллергического ринита или крапивницы должен назначать детский аллерголог, иначе родители рискуют здоровьем своего ребенка.
Родителям нужно помнить, что минимизировать риск развития у новорожденного малыша аллергических реакций помогает естественное вскармливание. Поэтому нужно кормить ребенка грудным молоком как можно дольше и до пяти месяцев не давать ему животных белков, а до года — коровьего молока. Новые продукты в рацион детей раннего возраста вводятся по одному, начиная с малого количества.
Лучшее моющее средство для маленького ребенка – детское мыло без добавок. Перед тем как надеть новую одежду, ее нужно подвергать стирке. В квартире должно быть чисто: пыль и плесень – очень распространенные и опасные аллергены. Ковры и мягкие (меховые и плюшевые) игрушки могут навредить здоровью ребенка, склонного к аллергии.
В случае малейших подозрений на аллергию нужно обращаться за специализированной медицинской помощью, которую оказывает только детский аллерголог.
Профилактика Лекарственной аллергии у детей:
Профилактические меры делят на первичные и вторичные. Первичные заключаются в том, что нужно более тщательно подходить к выбору лекарственных препаратов для ребенка с аллергией, в особенности если у него атопический диатез и аллергические заболевания.
Вторичная профилактика сводится к недопущению введения медикамента, на который ребенок уже давал аллергическую реакцию.
Сведения о первой аллергической реакции необходимо написать красными буквами на лицевой стороне поликлинической истории развития и истории болезни в стационаре.
Родители и дети старшего возраста должны быть информированы о нежелательной реакции на лекарство.
Причины пищевой аллергии
Новорождённые и дети раннего возраста при наличии предрасположенности могут страдать от аллергии из-за своих физиологических особенностей. Дело в том, что ребёнок рождается с незрелым желудочно-кишечным трактом, стенки кишечника проницаемы для многих веществ, ферментная система ещё несовершенна. Поэтому организму сложно справиться с перевариванием белков. Организм словно находится в состоянии постоянной «боевой готовности» и попадание даже небольшого количества аллергенов приводит к ответу со стороны иммунной системы и развитию бурной аллергической реакции.1,2
У детей постарше факторами риска становятся множество внутренних и внешних состояний. Например, наследственность — ведь если кто-то из родителей ребенка страдал от аллергического заболевания, то с большой долей вероятности малышу также передастся склонность к ней. Влияют неблагоприятные экологические факторы — загрязнённая атмосфера, автомобильные выхлопы, нехватка зеленых растений в городах. Очень часто нарушение работы иммунной системы в виде аллергической реакции встречается у детей с лабильной, подвижной психикой, с резкими переходами от дружелюбия и спокойствия к плачу и обратно. Наконец, важным фактором становятся вредные привычки, как у детей, так и матерей во время беременности. Это неправильно введённый прикорм и ранний ввод в рацион ребенка потенциально аллергенных продуктов питания: цитрусовых, орехов, шоколада, ягод, мёда, и, конечно же, привычка детей есть только что-то вкусное (как правило, неполезное; шоколад, газированные напитки, фастфуд)2,3,4
Патогенез (что происходит?) во время Лекарственной аллергии у детей:
Большинство лекарственных препаратов подвергается в организме метаболическим превращениям. Так образуются соединения, которые выделяются из организма ребенка. Если в процессе биологической трансформации формируется вещество, которое может соединяться с белками организма, это представляет собой предпосылку для аллергических реакций организма. В основном такое бывает у детей с особой или измененной активностью ферментативных систем, например, при сниженной активности ацетилтрансферазы печени или при определенном метаболизме веществ.
Если лекарственное вещество превращается в гаптен и далее соединяется с белками организма, образуется полноценный иммуногенный комплекс, на который у организма возникает иммунная реакция. В итоге формируются специфические антитела и сенсибилизированные Т-лимфоциты.
Псевдоаллергические реакции отличаются тем, что в них не принимают участия иммунологические механизмы. Лекарственная псевдоаллергия у ребенка развивается после высвобождения гистамина из тучных клеток и базофиллов под влиянием какого-либо лекарства. Данное высвобождения гистамина вызывают:
- рентгеноконтрастные вещества,
- плазмозаменители,
- миорелаксанты,
- анестетики,
- йод- и бромсодержащие препараты,
- витамины группы В,
- миорелаксанты и пр.
Причиной развития псевдоаллергической реакции у детей могут стать процессы накопления гистамина в тканях (если нарушены механизмы его активации). Такое бывает при болезнях почек и печени. Также в некоторых случаях псевдоаллергические реакции на лекарства становятся результатом неспецифической активации комплемента. При этом формируются С3а, С5а, С4а и т.д., которые способствую высвобождению содержимого тучных клеток и гистамина.
Способы лечения
Лечение аллергического ринита — это комплексное мероприятие.
Перед назначением терапии отоларинголог проводит диагностику при помощи синуссканирования, а также эндоскопии и видеоэндоскопии полости носа.
Также необходимо провести аллергические пробы, чтобы подобрать противоаллергическую терапию (антигистаминные препараты). Без этого пункта лечение не будет достаточно эффективным, так как по большому счету сводится к устранению симптомов, а не причины, его вызывающей. При сложных случаях ЛОР может пригласить врача-аллерголога, чтобы быстрее вылечить пациента.
Что же может назначить оториноларинголог?
Для снятия отека слизистой врач назначает промывания и орошения противовоспалительными и увлажняющими средствами. Для подавления аллергена в организме обязателен прием антигистаминных препаратов — в виде таблеток и/или назальных спреев. При сильной заложенности необходимо применение сосудосуживающих капель, которыми не стоит злоупотреблять — необходимо точно соблюдать врачебные назначения, чтобы дополнительно не приобрести лекарственную зависимость.
Если аллерген обладает сильным воздействием на организм, то необходимо провести комплекс мероприятий по избавлению организма от аллергена. Для этого необходимо провести системную очистку организма, для этого подойдет так называемый народный метод, а именно: пить больше жидкости. Возможно употребление мочегонных продуктов — арбуза и клубники (если на них нет аллергии). Таким образом постепенно можно избавиться от аллергена с помощью выделительной системы организма.
Если интоксикация сильная, то можно прибегнуть к лекарственным средствам. Таким как “Энтеросгель”, “Полифепан”, “Фильтрум” и прочим сорбентам, которые помогут вывести аллерген из организма. В крайних случаях врач может назначить капельницы или уколы, которые ускорят процесс очистки. Но избавляться от аллергена нужно обязательно, чтобы вылечить ринит.
Как только концентрация аллергена снизится, процедуры станут более эффективны.
При аллергической форме возможны следующие ЛОР-манипуляции:
- Орошение полости носа;
- инфракрасная терапия;
- виброакустическая терапия;
- ультрафиолетовое облучение;
- сокращение слизистой оболочки полости носа;
- вакуумная санация;
- лазерная фотодинамическая терапия полости носа и носоглотки;
- смазывание полости носа мазями или закладывание мази в полость носа;
- магнитотерапия;
- чрезкожное инфракрасное лазерное воздействие.
В общем всё то, чем можно лечить заболевание в кабинете ЛОР-врача.
Если выполнять все назначения, пройти все прописанные процедуры, выявить аллерген, который привел к заболеванию, и избавиться от него в повседневной жизни, тогда прогноз будет крайне положительным — аллергический ринит возможно навсегда излечить.