Как отличить нейродермит от псориаза
Содержание:
- Формы врожденных детских катаракт
- Острый цистит: симптомы и лечение
- Псориаз у женщин, мужчин и детей
- Первые признаки псориаза на конечностях
- Как проявляется псориаз у детей
- Системное лечение
- Симптомы псориаза
- Как проводить профилактику скарлатины?
- Виды псориатических поражений у детей
- Ладонно-подошвенная форма
- Методы лечения псориаза
- Какой рацион рекомендуется детям, страдающим псориазом?
- Вульгарная форма
- Себорейная форма
- Осложнения микробной экземы
- Симптомы псориаза
- Пеленочный псориаз
- Профилактика псориаза
- Как записаться к врачу
- Кто подвержен этому заболеванию?
- Причины лямблиоза
- Самопомощь при панических атаках: тело
Формы врожденных детских катаракт
Для всех детских катаракт характерны общие особенности: ядро хрусталика неплотное, задняя капсула тонкая, цинновы связки, поддерживающие хрусталик, прочные. В остальном они очень отличаются по виду, проявлениям и сохранности зрительных функций.
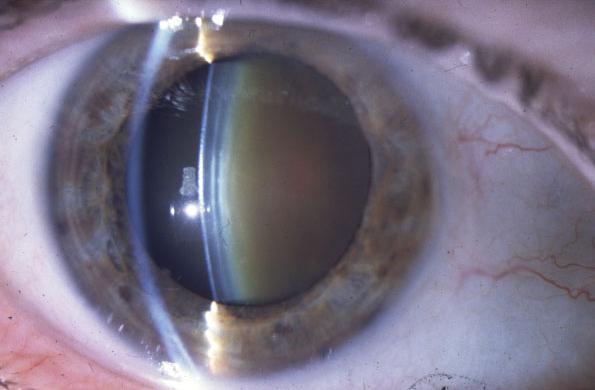
Для определения тактики лечения и прогноза для зрения офтальмологами используется классификация Хватовой А.В., разделяющая врожденные катаракты у детей на следующие формы:
Наиболее значимые клинические формы детской катаракты
Полная – характеризуется равномерным помутнением хрусталика, который имеет нормальные размеры и форму. Разновидностью ее является «молочная» катаракта, при которой содержимое хрусталиковой сумки разжижено. Острота зрения резко снижена и при отсутствии своевременного лечения неизбежно развивается «амблиопия от депривации» высокой степени. Этим термином обозначают состояние глаза, при котором анатомически он сохранен, но зрительные функции угнетены без шансов на восстановление. Депривация –медицинский латинский термин, обозначающий лишение чего-либо.
|
Младенец, лишенный возможности из-за непрозрачного хрусталика видеть окружающие предметы, постепенно утрачивает возможность научиться смотреть. |
Все действия офтальмологов направлены на то, чтобы воспрепятствовать развитию амблиопии.
Зонулярная – помутнения располагаются между корой хрусталика и эмбриональным ядром. При этом виде катаракты есть светлые, оптически прозрачные промежутки в веществе биологической линзы и острота зрения может составлять от сотых долей до 3-5 строчек по таблице проверки зрения.
Ядерная – помутнение располагается в центре хрусталика и имеет вид диска. Острота зрения вариабельна и зависит от плотности и величины диска. Критическим считают диаметр диска 2.5 мм и более.
Полярные – распространяются на центральную часть передней и задней капсулы, захватывая часть вещества органа. Зрение, как правило, снижено незначительно. Исключение – катаракта под передней капсулой размером 2.5 мм и более.
Врожденные катаракты у детей могут самопроизвольно рассасываться, но не до конца – формируются пленчатые и полурассосавшиеся формы, острота зрения при этом очень низкая – 0.01-0.04.
Острый цистит: симптомы и лечение
Как проявляется цистит у девочек: симптомы и лечение зависят от формы, острой или хронической.
- При остром цистите начало внезапное, симптомы острые, у ребенка возникают боль и режущие ощущения при мочеиспускании. В туалет приходится ходить по нескольку раз в час, что обусловлено повышением возбудимости мочевого пузыря и избыточным раздражением нервных окончаний в его стенках из-за инфекции. Количество мочи каждый раз небольшое, мочиться ребенку трудно и больно, а порой позыв в туалет есть, а писать нечем.
- Нижняя часть живота в надлобковой области болит, боль отдает в промежность.
- На фоне цистита могут развиваться иные симптомы — повышение температуры до субфебрильных показателей, нарушения сна, общее недомогание. Особенно часто общие симптомы интоксикации возникают у детей до 2-3-х лет.
- Моча визуально может быть мутной, с хлопьями, часто появляется неприятный запах.
Сколько будет длиться цистит у девочек: симптомы и лечение зависят от того, насколько быстро родители обратятся к врачу. При своевременной диагностике болезнь проходит за 3-5 дней, при запоздалой может переходить в хроническую форму уже после первого эпизода.
- Лечение цистита у детей старше года проводят дома. Рекомендован постельный режим, грелка на нижнюю часть живота, обильное питье, питание диетическое, с молочными и растительными продуктами. Помогают сидячие ванночки с теплыми настоями ромашки, календулы.
- Из лекарств врач подбирает необходимые группы препаратов на основании симптоматики, результатов обследований и особенностей ребенка. Прибегают к уросептикам, спазмолитикам, антибактериальным препаратам, общеукрепляющим медикаментам и витаминно-минеральным комплексам.
Для родителей важно помнить, что значимую роль в успешности лечения составляет обильное и частое питье, чтобы уменьшать количество возбудителей в мочевых путях.
Использованы фотоматериалы Shutterstock
Псориаз у женщин, мужчин и детей
Псориаз – болезнь, для которой возраст и пол не имеют особого значения. Она может возникнуть даже в детском возрасте, изменив жизнь ребенка на долгие годы. Можно сказать, что от псориаза не застрахован никто. Механизм самой болезни до сих пор основательно не изучен, а причины ее развития столь многообразны, что предотвратить наступление события очень сложно
Тем не менее, чтобы захватить именно начало заболевания, очень важно ознакомиться с некоторыми закономерностями и особенностями его возникновения у различных групп пациентов
Несмотря на то, что первые признаки и более поздние проявления псориаза у пациентов обоих полов в целом сходны, существуют некоторые отличия в причинах и времени развития патологии. Например, у лиц женского пола раннее развитие псориаза связывают с первым периодом значительных гормональных изменений, охватывающим возраст приблизительно от 15 до 20 лет. В это время риск развития болезни особенно велик.
Вторым пиком гормональной перестройки женского организма можно считать наступление климакса. Это происходит в возрасте около 40-50 лет, ведь сроки наступления климактерического периода сугубо индивидуальны. В этот период может наблюдаться как развитие, так и обострение уже имеющегося патологического процесса.
Сигналом к началу или обострению болезни могут служить и периоды накануне менструации, характеризующиеся определенным гормональным всплеском. По той же причине псориаз часто диагностируют у беременных женщин.
Что касается разновидностей болезни, то у представительниц слабого пола чаще, чем у мужчин, получает развитие псориаз складок с локализацией в области груди. Это связано с физиологическими особенностями строения этой части женского тела, где моменты потоотделения и трения участков кожи друг о друга и об одежду особенно важны.
Наиболее опасным периодом для мужчин, когда развитие псориаза связано опять же таки с гормональными изменениями, считается возраст 20-23 лет. Именно в таком возрасте вероятность развития патологии особенно велика, что подтверждается большим количеством случаев диагностики первых признаков псориаза у молодых людей.
Детский псориаз несколько отличается от взрослого. У грудничков, как и у женщин, из-за большого количества кожных складочек есть особая предрасположенность к развитию псориаза именно в этих местах. По своему виду он напоминает опрелости с покраснением и влагой на поверхности пораженного участка, резко разграниченного от здоровой кожи.
У деток старшего возраста псориаз также имеет свои особенности. Это касается большей частью локализации псориатических пятен, не свойственной заболеванию. Области поражения у детей старше года можно наблюдать на лице или половых органах.
Первые признаки псориаза на конечностях
Ладони и подошвы также являются излюбленными местами дислокации псориаза. Этот вид патологии иногда так и называют – ладонно-подошвенный псориаз, который чаще всего возникает тогда, когда болезнь уже развивается на других участках тела.
На кисти псориаз может располагаться не только на ладонях, но и на тыльной ее стороне, на пальцах и коже между ними. Первыми признаками псориаза ладоней является образование воспалительных очагов красного цвета, покрытых шелушащейся кожей, на которой периодически возникают трещины. Очень быстро кожа в пораженных местах становится грубее, и на ней появляются чешуйчатые бляшки округлой формы, которые могут располагаться разрозненно или сливаться воедино. Начинается сильный зуд.
Далее появляются жалобы на сухость ладоней и болезненные ощущения при движении кистью и пальцами, при этом чувствительность самих пальцев заметно ухудшается.
Псориаз стоп, который чаще всего диагностируется у женщин после наступления климакса и у людей, чья деятельность связана с риском травматизма стоп, обычно поражает кожу на подошве и между пальцами. Для него характерны плотные папулезные высыпания с четкой границей.
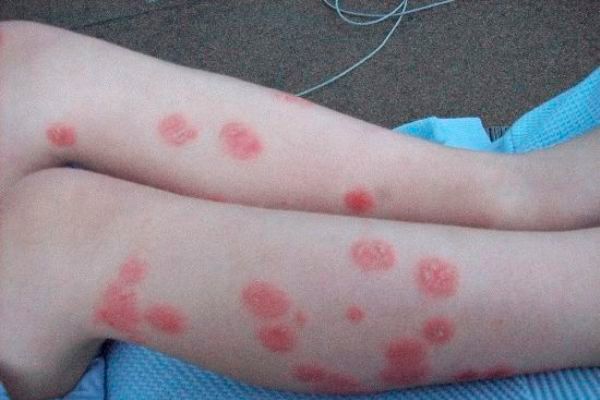
Иногда папулы выглядят как влажные белесые четко очерченные уплотнения. Такую патологию называют белесым псориазом.
В некоторых случаях папулы могут сливаться и образовывать очаги, напоминающие мозоль с желтоватыми чешуйками. Поверхность такого образования достаточно плотная и трудно поддается соскабливанию, что заметно мешает диагностике заболевания. Такие «мозоли» подвержены растрескиванию, вследствие чего появляются болезненные ощущения, затруднения в ходьбе и выполнении профессиональных обязанностей.
Ладонно-подошвенный псориаз может выглядеть и иначе. На коже образуются пузырьки с прозрачным желтоватым содержимым, расположенные глубоко в коже (пустулы), которые впоследствии лопаются. Кожа на их месте подсыхает, и на ней образуются кровоточащие трещины. Такую разновидность псориаза конечностей называют ладонно-подошвенным пустулезом.
Первыми признаками псориаза конечностей очень часто выступают различные изменения во внешнем виде и структуре ногтевой пластины (псориатическая ониходистрофия), которые проявляются в изменении цвета ногтя, появлении белых точек, пятен и полос на его поверхности, а также очаговых кровоизлияний под ногтевой пластиной. Ноготь становится ломким и расслаивается, иногда появляются заметные утолщения на ногте.
Как проявляется псориаз у детей
У детей псориаз чаще всего принимает одну из следующих форм:
-
Поражение, локализующееся на коленях, локтях или волосистой части головы, обычно имеет стойкий характер (протекает без обострений и ремиссий).
-
Мелкие красные бляшки, покрывающие иногда все тело, проходят через несколько недель. У многих детей псориаз вызывает отвращение. Бляшки доставляют детям большие неудобства, вызывают смущение и приводят к тяжелым психологическим последствиям. Насмешки со стороны других детей еще больше усугубляют ситуацию.
Если у Вашего ребенка псориаз, делайте все возможное, чтобы избавить его о бляшек.
Системное лечение
При обширном или тяжелом поражении или значительном снижении качества жизни в связи с псориазом врач может назначить системное лечение.
Системное лечение может приводить к выраженным побочным эффектам, поэтому его достоинства и недостатки следует обсуждать с ребенком и его родителями. Обычно его назначают короткими курсами, которые могут проводиться под контролем врача.
В связи с риском злокачественных новообразований PUVA-терапию обычно используют у больных старше 15 лет. Однако если у ребенка имеется обширное поражение, которое не поддается другим видам лечения, несколько сеансов PUVA-терапии могут принести ему облегчение.
Фототерапия с использованием УФ-Bдетям также не рекомендуется, однако и этот метод может быть использован, если больше ничего не помогает.
Ретиноиды используют для лечения пустулезного псориаза, псориатической эритродермии и псориатического артрита. Лечение проводят под тщательным наблюдением, поскольку ретиноиды могут нарушать физическое развитие детей.
В тех случаях, когда остальные методы лечения неэффективны, можно использовать иммунодепрессанты, включая селективные, противоопухолевые агенты и ингибиторы ФНО-альфа. Однако это лечение также проводят под тщательным медицинским наблюдением, поскольку оно повышает риск злокачественных новообразований.
Симптомы псориаза
Основными симптомами псориаза являются:
- характерные высыпания;
- ощущение стянутости кожи в пораженной области;
- сильный зуд.
Псориатические бляшки могут появиться в различных местах, однако существует их типичная локализация. Это:
- локти и колени;
- крестец и поясница;
- волосистая часть головы. Псориаз подобной локализации называется себорейным псориазом;
- сгибательные поверхности и складки кожи (внутренняя поверхность локтевых и коленных суставов, области паха и подмышек, область под грудью). В этом случае говорят об обратном псориазе. Пятна при обратном псориазе гладкие, они не возвышаются над поверхностью кожи и очень редко покрываются чешуйками;
- ладони и поверхности стоп. Такой псориаз называется ладонно-подошвенным. При этом кожа в пораженных местах грубеет, покрывается трещинами и шелушится.
Также выделяют следующие разновидности псориаза:
Псориаз ногтей
Пораженные ногти претерпевают изменения – становятся более толстыми, рыхлыми, крошатся по краям, поверхность ногтя могут пересекать многочисленные бороздки. Часто псориаз ногтей сочетается с ладонно-подошвенным псориазом.
Каплевидный псориаз
Каплевидный псориаз проявляется внезапно появлением большого количества маленьких красных или лиловых бляшек, похожих на капли. Чаще всего поражаются бёдра, но подобные высыпания могут быть и на шее, плечах, спине, волосистой части головы.
Пустулёзный псориаз
Пустулёзный псориаз – сравнительно тяжёлая форма заболевания. В этом случае элементы поражения представляют собой пустулы – пузырьки, наполненные прозрачным содержимым – воспалительным экссудатом. Возможно инфицирование пустул, тогда содержимое становится непрозрачным – экссудат приобретает гнойный характер. Наиболее часто пустулы располагаются на голенях и предплечьях, но встречается и генерализированная форма пустулёзного псориаза – с распространением пустул по всему телу.
Псориатическая эритродермия
Псориатическая эритродермия – это тяжёлая форма псориаза, при которой покраснение и образование чешуек распространяются на обширные области, а иногда могут покрывать практически всё тело. Псориатические высыпания сопровождаются сильным зудом. Общее состояние больного ухудшается.
Псориатический артрит
Псориатический артрит – ещё одна опасная форма псориаза. В этом случае поражения кожи сопровождается поражением суставов. Чаще всего страдают мелкие суставы (кистей и стоп).
Как проводить профилактику скарлатины?
Для того, чтобы защититься от скарлатины, необходимо избегать общения с больным скарлатиной и носителями стафилококка. Но, к сожалению, это не всегда возможно. Ведь носители выглядят абсолютно здоровыми. Чтобы защитить себя и своего ребенка, нужно знать, какими путями передается заболевание.
- воздушно-капельный – заражение происходит при общении, пребывании в одном помещении
- пищевой (алиментарный) – стафилококки попадают на продукты, которые потом употребляет здоровый человек
- контактный – передача бактерий от больного человека к здоровому через бытовые предметы, игрушки, одежду
Скарлатина не настолько заразна, как другие инфекционные болезни, например, ветрянка. Можно находиться в одной комнате с больным и не заразиться. Восприимчивость к болезни зависит от иммунитета.Главные меры профилактики: выявление и изоляция больных. В коллективе, где находился больной, накладывают карантин сроком на 7 дней. Если ребенок ходил в детский сад, то в группу не принимают тех детей, кто не был в контакте с заболевшим. Их временно переводят в другие группы. В этот период проводят ежедневный осмотр всех детей или взрослых, которые были в контакте. В детских коллективах ежедневно меряют температуру, осматривают горло и кожу. Это необходимо для того, чтобы своевременно выявить вновь заболевших
Особое внимание обращают на признаки респираторной инфекции и ангины. Так как это может быть первыми симптомами скарлатины
Детей, которые общались с больным, не пускают в детские сады и первые два класса школы на протяжении 7 дней после контакта. Это необходимо для того, чтобы убедиться, что ребенок не заразился. Больного скарлатиной изолируют и допускают в коллектив через 22 дня от начала болезни или через 12 дней после клинического выздоровления. Всем, кто общался с больным, назначают Томицид. Препаратом необходимо полоскать или сбрызгивать горло 4 раза в день, после еды на протяжении 5 суток. Это помогает предотвратить развитие болезни и избавиться от стрептококков, которые могли попасть на носоглотку. Чаще всего лечение проводят дома. В стационар направляют больных с тяжелым течением болезни и в том случае, когда необходимо не допустить заражения маленьких детей или работников декретированных профессий. Это те люди, которые работают с детьми, в лечебных учреждениях и в сфере питания. Их госпитализируют на срок не менее 10 дней. Еще 12 суток после выздоровления такие люди не допускаются в коллектив.Если в семье заболел ребенок, то необходимо соблюдать такие правила:
- исключить общение с другими детьми
- поместить больного в отдельную комнату
- ухаживать за ребенком должен один член семьи
- не стирать вещи ребенка с бельем остальных членов семьи
- выделить отдельную посуду, постельное белье, полотенца, средства гигиены
- тщательно обрабатывать игрушки дезинфицирующим раствором, а потом споласкивать проточной водой
В помещении, где находится больной, проводят дезинфекцию. Это влажная уборка 0,5% раствором хлорамина. Также нужно регулярно кипятить белье и посуду заболевшего. Такие меры помогут не допустить распространение стрептококка и заражение окружающих.Диспансерный учет Для того, чтобы предупредить носительство стрептококка, больные находятся под наблюдением врача на протяжении месяца, после выписки из больницы. Через 7 дней и через месяц проводятся контрольные анализы крови и мочи. При необходимости делают кардиограмму. Если в анализах не выявлены бактерии, то человека снимают с диспансерного учета.
Виды псориатических поражений у детей

Есть несколько видов псориаза. Те формы, которые возникают у взрослых, также могут встречаться у детей. Наиболее распространены бляшечная и каплевидная формы болезни, именно ими дети страдают чаще всего, хотя возможны и другие виды поражений.
Бляшечный псориаз также известен, как обыкновенный; 85-90% случаев псориаза у детей — это классические бляшки на коже. Это состояние может провоцировать образование больших, чешуйчатых пятен неправильной формы или небольших округлых бляшек, которые имеют белый или серебристый гребень. Каждый участок окружен покраснением и воспаленной областью. Белый гребень при трении образует хлопья, дети часто чешут бляшки, так как они зудят. Слишком частое расчесывание чешуек приводит к кровотечению из трещин, возникающих из-за раздражения кожи. Бляшки псориаза появляются на нижней части спины, на голове, локтях и коленях.
Каплевидный псориаз поражает детей и молодых людей чаще, чем взрослых. Состояние вызывает небольшие каплевидные или точечные поражения, разбросанные в огромных количествах по туловищу, конечностям, коже головы, ушам и лицу. Каплевидный псориаз обычно возникает после стрептококковой инфекции горла. Однако он может возникнуть и самостоятельно.
Ладонно-подошвенная форма
Ладонно-подошвенный псориаз подразделяют на: пустулезный и непустулезный виды. К непустулезной форме относят вульгарный псориаз с локальным поражением подошв и ладоней. Характерный признак – это склонность к гиперкератозу. Вследствие этого развивается чешуйчатая поверхность на бляшках и с множеством сосудов, при травме они начинают кровоточить.
Пустулезная форма ладонно-подошвенного псориаза отличается тем, что заболевание начинается с появления пустул. Кожа возле пустулы воспаляется, утолщается и склонна к отслаиванию. Если присоединяется бактериальная инфекция, то пустулы нагнаиваются. Кроме этого больного беспокоит зуд, десквамация и поражение ногтей. Эта форма псориаза тяжело поддается лечению. Для терапии используют местно:
- гидрогели;
- мази, содержащие салицилаты;
- кремы с глюкокортикостероидными гормонами.
Методы лечения псориаза

Лечение псориаза проводится индивидуально. В некоторых случаях добиться исчезновения проявлений псориаза сравнительно легко. Каплевидный псориаз является наиболее лёгкой формой и часто проходит самостоятельно. Однако в любом случае при обнаружении псориатических бляшек следует обратиться к врачу. Самолечение псориаза опасно: псориаз может принять более тяжелые формы или расширится область поражения.
Наиболее тяжело поддаются лечению следующие разновидности псориаза:
- ладонно-подошвенный;
- себорейный псориаз;
- обратный псориаз;
- псориатический артрит.
Выбор метода лечения осуществляется лечащим врачом-дерматологом. При этом врач выбирает наиболее мягкие варианты воздействия, чтобы исключить возможные побочные эффекты и обострение заболевания.
Больному псориазом, прежде всего, можно посоветовать постараться снизить тревожность и исключить из рациона наиболее аллергенные продукты. Соблюдение диеты, правильный режим дня, отказ от курения и употребления алкоголя сами по себе являются существенным вкладом в лечение.
Для лечения псориаза используются:
Местное лечение
Пострадавшие участки кожи обрабатываются мазями. Спектр мазей, используемых при псориазе, достаточно разнообразен. Выбор наиболее эффективного средства должен производиться под руководством лечащего врача.
Системная терапия
При псориазе могут использоваться ретиноиды, иммуносупрессоры (средства, подавляющие иммунный ответ организма), стероиды и препараты витамина D3. Большинство этих лекарств обладают серьёзными побочными эффектами, поэтому они должны применяться строго по назначению врача.
Физиотерапия
При псориазе используются такие методы аппаратной физиотерапии, как:
-
УФ-терапия;
-
ультразвуковая терапия;
-
электросон (снимает эмоциональное напряжение, способствует излечению расстройств нейрогенного характера).
Озонотерапия
При псориазе может использоваться озонотерапия, которая обладает обезболивающим, цитостатическим и иммуномодулирующим эффектом.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Какой рацион рекомендуется детям, страдающим псориазом?
У детей с ожирением возможен псориаз кожных складок или участков кожи, подверженных растяжению. Не позволяйте своему ребенку восполнять дефицит положительных эмоций перееданием.
Необходимо также поддерживать в хорошем состоянии иммунную систему ребенка. Поскольку иммунная система ребенка, как и вообще весь его организм, окончательно не сформировалась, для ее полноценного функционирования чрезвычайно важна сбалансированная диета.
Для иммунной системы очень вреден табачный дым, поэтому необходимо следить, чтобы ребенок не контактировал с табачным дымом и, тем более, не пробовал курить сам.
Вульгарная форма
Для вульгарной формы псориаза (psoriasis vulgaris) характерны несильные высыпания, длительно существующие на определенных местах. Чаще всего поражению подвержена кожа в области крупных суставов и волосистая часть головы. Псориатические элементы — это некрупные розоватые папулы с четко ограниченными узелками. Шелушение легко обнаружить, немного соскоблив папулу. Со временем количество элементов растет, они расположены группами. Провоцируют вульгарную форму псориаза:
- расчесы; микротрещины; нарушение обмена веществ;
- стрессы; тяжелые инфекции;
- аллергические реакции на лекарственные средства.
Себорейная форма
Эта форма псориаза появляется у пациентов страдающих себорейным дерматитом со специфическими клиническими особенностями:
- Чешуйки слипаются под воздействием кожного жира, вследствие чего они прикрепляются к поверхности кожи, становясь желтого цвета.
- Псориатические высыпания слабо инфильтрированы, напоминают пятна.
- Если соскоблить с бляшки чешуйки, то увеличивается их количество.
- При удалении чешуек с бляшки обнажится красноватая блестящая поверхность.
- Капилляры прорастают на верхний слой кожи.
- В волосистой части головы проявляется перхотью.
- Ушные раковины напоминают очаг экземы.
- Отличается сезонностью.
Осложнения микробной экземы
При неправильном лечении этого вида экземы могут возникать осложнения. В результате использования неэффективных средств и после нарушения целостности очага воспаления возникают:
- Отечные пятна красноватого оттенка (полиморфизм);
- Характерные высыпания в виде везикул, папул и пустулам;
- Распространение участков мокнущей природы на здоровые области кожного покрова. Заболевание переходит в истинную форму;
- Болезни органов эндокринной системы;
- Инфекции бактериального, пиоккового характера;
- Явные признаки эритродермии;
- Симптомы вируса герпеса;
- Очаги воспаления, которые характерны для нейродермита.
Симптомы псориаза
Основные симптомы псориаза – кожные высыпания. Но встречаются и другие признаки. Самые первые проявления появляются обычно в подростковом или в детском возрасте на фоне гормональных нарушений, вегето-сосудистой дистонии и затяжных стрессов.
Болезнь начинается с ощущения постоянной усталости, нарушения настроения. Характерны мелкие, возвышающиеся над поверхностью розоватые образования (папулы), припорошенные сверху белесоватым шелушением. Они окружены более ярким возвышающимся ободком.
Элементы сыпи разрастаются и соединяются в крупные бляшки причудливых форм. Основание папулы – воспалительный инфильтрат. По характеру сыпи псориаз делят на:
- точечный – элементы не более 1мм в диаметре;
- каплевидный – папулы-капельки размером до 2 мм;
- монетовидный – круглые папулы-монетки величиной до 5 мм.
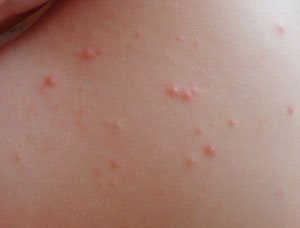 Тотечная сыпь
Тотечная сыпь
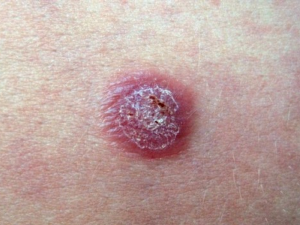 Каплевидная сыпь
Каплевидная сыпь
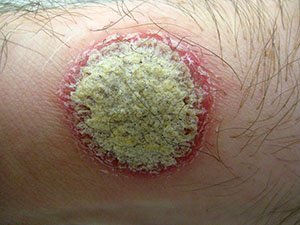 Монетовидная сыпь
Монетовидная сыпь
Характерные особенности сыпи:
- стеариновое пятно – если поскоблить, поверхность папулы;
- терминальная пленка – тщательно очистив поверхность папулы от чешуек, увидим прозрачную пленочку;
- кровавая роса (феномен Ауспитца) – поскоблив пленку и нарушив ее целостность, увидим выступающие на поверхности мелкие кровавые капельки.
Пеленочный псориаз
Хотя псориаз может развиваться в раннем детском возрасте, он редко появляется с рождения. Однако у новорожденных развивается особая форма псориаза, называемая пеленочным псориазом. Главным его проявлением является поражение ягодиц, обусловленное раздражением кожи вследствие ее контакта с мочой и калом. Поскольку у такого поражения может быть множество других причин, поставить диагноз псориаза в данном случае совсем непросто. При такой локализации поражения трудно быть уверенным, что это проявление псориаза, а не обычный дерматит, похожий на псориаз. У детей более старшего возраста псориаз приходится дифференцировать с себорейным дерматитом, локализующимся в кожных складках, на ягодицах и волосистой части головы.
Профилактика псориаза
Профилактика обострений — это:
- подвижный образ жизни;
- диетическое питание;
- избавление от вредных привычек;
- правильный уход за кожей с подбором индивидуальных гигиенических средств;
- предупреждение травмирования кожи;
- привычка своевременно лечить все очаги инфекции;
- ограничение контактов с любыми кожными раздражителями;
- борьба с затяжными стрессами и высокими эмоциональными нагрузками;
- прием любых лекарственных препаратов нужно согласовывать с лечащим врачом;
- ношение просторной одежды из натуральных тканей;
- по возможности ежегодное санаторно-курортное лечение псориаза на море.
Как записаться к врачу
Эффективное лечение псориаза у детей теперь доступно в центральном округе столицы. Своевременное обращение за врачебной помощью поможет избежать многих неприятностей в дальнейшем. Записаться на прием к детскому дерматологу можно на нашем сайте или по телефону +7 (495) 995-00-33. Клиника находится в центре Москвы, недалеко от станций метро Маяковская, Новослободская, Чеховская, Тверская.
Статьи

20 Окт 2020
Анорексия у подростков
В современном обществе
анорексия стала одной из глобальных проблем среди подростков, особенно
среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей
2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детей
Воспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы лечения
Глаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного…
Кто подвержен этому заболеванию?
Такому заболеванию, как псориаз кожи, в разных странах подвержено примерно 3-5% населения. Мужчины и женщины — в равной степени. Псориаз может развиться в любом возрасте, но, как правило, заболевание впервые проявляется примерно в возрасте 20-ти лет, у женщин зачастую раньше, чем у мужчин. Однако в корпорации Медикал Он Груп собрана внушительная статистика и по обращению детей и людей преклонного возраста, страдающих этим недугом.
Кроме наследственности, псориаз имеет следующие причины возникновения:
- чрезмерно активное деление клеток кожи;
- стресс;
- снижение иммунитета после болезни.
Причины лямблиоза
Механизм передачи лямблий – фекально-оральный. То есть лямблии выводятся из организма вместе с калом, а попадают через рот – вместе с пищей или водой.
Лямблии существуют в двух формах – вегетативной (в которой лямблии питаются и растут) и в форме цисты (когда тело микроорганизма покрывается защитной оболочкой). Вне организма человека вегетативные формы погибают, а цисты сохраняют жизнеспособность.
Для того чтобы заражение лямблиями произошло, достаточно, чтобы в организм попало от 10 до 100 цист. Цисты лямблий могут присутствовать в земле, в воде, в том числе проточной и даже родниковой, переноситься на лапах мух. Убивает цисты только охлаждение ниже 13°C или же кипячение.
Циста, попавшая в организм человека, достигает двенадцатиперстной кишки, где растворяется под воздействием кишечного сока. Из одной цисты образуются две вегетативные формы лямблий. Лямблии прикрепляются к ворсинкам слизистой оболочки кишечника и, как считается, питаются продуктами пристеночного пищеварения. Лямблии размножаются путем деления. Каждые 9-12 часов количество лямблий удваивается.
При попадании в толстую кишку лямблия меняет форму, превращаясь в цисту. Цисты покидают организм вместе с фекалиями.
Самопомощь при панических атаках: тело
Больше всего встречается рекомендаций-советов по самопомощи в отношении тела:
- интенсивная зарядка по утрам и (или) физическая нагрузка при первых признаках тревоги;
- длительные прогулки на свежем воздухе;
- глубокое спокойное дыхание, или «диафрагмальное дыхание», или «дыхание животом», другие виды дыхательной гимнастики;
- отказ от алкоголя и стимуляторов;
- контрастный душ;
- достаточный сон;
- обильное теплое питье;
- лекарственные препараты, фитотерапия, гомеопатия;
- иглоукалывание.
Отдельно нужно сказать о способах прицельной активации парасимпатического отдела ВНС и снижения частоты сердечных сокращений путем вызывания специфических рефлексов:
- по Ашнеру — закрыть глаза и подушечками больших пальцев рук интенсивно надавливать на глазные яблоки 15–20 секунд;
- рефлекс «ныряющей собаки» — задержать дыхание и погрузить лицо в таз с ледяной водой;
- рефлекс Вальсальвы — натужиться на высоте глубокого вдоха;
- вызвать рвотный рефлекс (позывы на рвоту, но не саму рвоту) — надавить на корень языка.
Внимание! Эти действия противопоказаны при следующих состояниях:
- выраженная боль в груди;
- одышка и кашель с пенистой мокротой;
- резкая слабость, снижение артериального давления;
- судороги, нарушения чувствительности и движений в конечностях.
- потеря сознания.
Эти методы работают «через тело» — затрагивают вегетативную нервную систему по одному из трех механизмов:
- Способствуют разрядке в ее симпатическом отделе.
- Активируют парасимпатический отдел.
- Гармонизируют, стабилизируют их деятельность.
Как некоторые методы самопомощи влияют на ВНС
- Например, интенсивная физическая нагрузка дает выход напряжению в симпатическом отделе вегетативной нервной системы — позволяет «спустить пар».
- Глубокое дыхание, вызывание вагусных рефлексов стимулирует парасимпатическую систему, которая является антагонистом симпатической, таким образом балансирует ее.
- Отказ от стимуляторов позволяет избежать избыточного напряжения симпатического отдела.
- Контрастный душ балансирует оба отдела.
- Достаточные прогулки и сон способствуют восстановлению собственных сил и ресурсов организма.









