Детский церебральный паралич (дцп)
Содержание:
Причины
Причин для развития ДЦП существует множество. При этом следует выделить наиболее частые из них:
- Внутриутробное поражение мозга
- Гипоксия в родах
- Интоксикация
- Соматические и эндокринологические заболевания матери
- Резус-конфликт матери и ребенка
- Аномалии родовой деятельности (в том числе родовые травмы)
- Перенесенные инфекции
Под воздействием этих и иных причин происходит прямое поражение ткани мозга, начинают формироваться нарушения процессов его развития
При этом следует обратить особое внимание на перенесенные инфекционные заболевания матери, которые, на сегодняшний день, состовляют более половины всех причин развития ДЦП у ребенка
Морфологические изменения тканей мозга бывают разнообразными. Нередко у ребенка развиваются кровоизлияния в межоболочечные пространства и саму ткань мозга, происходить дегенерация структур коры мозга, рубцовые изменения. Поражение чаще затрагивает (но не ограничивается) преимущественно передние отделы мозга.
Причины ДЦП

В основе любого случая ДЦП лежит патология нейронов, когда у них имеются структурные нарушения, не совместимые с нормальным функционированием.
ДЦП может быть вызвано действием неблагоприятных факторов в самые различные периоды формирования головного мозга — с самого первого дня беременности, в течение всех 38-40 недель беременности и первых недель жизни, когда мозг ребенка очень раним. По статистике в 80% случаев причина подействовала во внутриутробном периоде и в родах, остальные 20% приходятся на период после родов.
Так что же может вызвать ДЦП? Наиболее частыми причинами являются:
- нарушение развития структур головного мозга (в результате передающихся из поколения в поколениегенетических нарушений, спонтанных мутаций генов);
- нехватка кислорода (гипоксия головного мозга): острая (асфиксия в родах, преждевременная отслойка плаценты, стремительные роды, обвитие пуповиной) или хроническая (недостаточный кровоток в сосудах плаценты из-за фетоплацентарной недостаточности);
- перенесенные внутриутробно и в первые месяцы жизни инфекционные заболевания (внутриутробные инфекции, особенно группа ТОРЧ (TORCH), менингиты, энцефалиты, менингоэнцефалиты, арахноидиты);
- токсическое воздействие на ребенка (алкоголь, курение, наркотики, сильнодействующие лекарственные средства, профессиональные вредности, радиация);
- механические травмы (внутричерепная травма в родах);
- несовместимость матери и плода по различным причинам (резус-конфликт, конфликт по группе крови с развитием гемолитической болезни);
- хронические заболевания матери (сахарный диабет, бронхиальная астма, пороки сердца).
Особый риск имеют дети, родившиеся недоношенными. Среди них распространенность ДЦП значительно выше по сравнению с доношенными детьми. Также риск выше у детей с массой тела при рождении меньше 2000 г., у детей от многоплодной беременности (двойни, тройни).
Ни одна из выше перечисленных причин не является ею как таковой на 100%. Это означает, что, к примеру, наличие сахарного диабета у беременной или перенесенный грипп не обязательно приведут к развитию у ребенка ДЦП. Риск рождения ребенка с ДЦП в таком случае выше, чем у здоровой женщины, но не более того. Конечно, комбинация из нескольких факторов значительно увеличивает риск патологии. В каждом индивидуальном случае с ДЦП редко можно уловить наличие лишь одной весомой причины, чаще в анамнезе обнаруживается несколько факторов.
Исходя из изложенных основных причин ДЦП, рекомендуется следующая профилактика этого состояния: планирование беременности с санацией хронических очагов инфекции, грамотное ведение беременности с тщательным и своевременным обследованием, а при необходимости и лечением, индивидуальная тактика проведения родов. Перечисленные факторы — наиболее эффективные меры профилактики ДЦП.
Чем поможет знание генетического фактора?

Если ДЦП вызван генетическими факторами, вероятность диагноза у следующих детей в семье выше в среднем в 10 раз. Для расчета индивидуального риска необходимо изучение генетических данных ребенка, а не родителей.
Мы знаем о существовании генетических болезней, связанных с нарушением обменных процессов, и они могут вызывать картину ДЦП. Согласно оценкам специалистов, около 30% детей имеют генетические отклонения, которые внешне схожи с проявлениями ДЦП. Это приводит к неправильной диагностике. Такие болезни поддаются специфическому лечению, которое может вызывать крайне высокий эффект терапии.

Известно и достаточно специфическое лечение ДЦП на основании генетической и ферментнозаместительной терапии. В организм вводят ген, который синтезирует дефицитный белок.
Несколько введений позволяют гену оставаться и регулярно компенсировать дефициты, что не только сохраняет больному жизнь, но и улучшает ее качество.
Основная проблема данного варианта – это дорогое и незарегистрированное в России лечение.
Точная диагностика, расчеты рисков и возможность эффективной коррекции состояния – преимущества генетического обследования и новых данных. Их сегодня появляется все больше, как и разработок методов лечения детей с детским церебральным параличом.
Пройдите тестРасположены ли вы к простудеПройдите тест и выясните, подвержены ли вы простуде или нет.
Использованы фотоматериалы Shutterstock
Медикаментозное и хирургическое лечение ДЦП
- Медикаментозное лечение ДЦП
Медикаментозное лечение назначается в случае острого поражения мозга малыша в первые полгода его жизни. В период формирования ДЦП медикаментозную терапию могут назначить пациентам, которых беспокоят судороги. Иногда лекарства применяются для снижения непроизвольных движений и спастики мышц. Необходимо помнить, что в случае с ДЦП медикаментозное лечение является исключительно дополнительным, а не основным. Без физической реабилитации ни консервативные, ни хирургические методы лечения не помогут больному устранить основные симптомы заболевания. Для устранения судорог больным назначают следующие группы препаратов:
- Антиконвульсанты, которые способны довольно быстро прекратить судорожную активность и предотвратить ее повторное появление.
- Бензодиазепины — эти препараты воздействуют на химические процессы, происходящие в мозге. Чаще всего из этих препаратов используется диазепам, с помощью которого удается в экстренных ситуациях устранить судороги или эпилептический приступ.
Медикаментозная терапия подбирается для каждого больного зависимо от тяжести судорог, их частоты и вида. Для устранения спастики в мышцах (особенно после хирургического вмешательства) больным могут назначить следующие препараты:
- дантролен — влияет на процесс сокращения мышц;
- баклофен — способен блокировать сигналы, идущие от спинного мозга к мышцам;
- диазепам — воздействует на организм как общий релаксант мозга.
Для снижения интенсивности непроизвольных движений пациентам обычно назначают медикаменты допаминергического или антихолинергического действия. Первые существенно повышают в мозге уровень допамина, что снижает патологические движения и ригидность мышц. Вторая группа препаратов направлена на снижение активности ацетилхолина, который активизирует процессы сокращения мышц.
Так как детский церебральный паралич имеет неврологическую симптоматику, для его лечения активно используются ноотропные медикаменты, которые стимулируют психическую активность. Для устранения такого симптома болезни, как ходьба на цыпочках, врачи могут назначить ботулотоксин типа А. Этот препарат способен устранять чрезмерную напряженность спастических мышц.
Хирургическое лечение ДЦП
Наиболее результативным хирургическим методом лечения детского церебрального параличасчитается ортопедическая операция, направленная на устранение костных деформаций и укорачивание мышц. Пациентам, у которых нет возможности ходить самостоятельно, такая операция поможет улучшить возможности сидеть, а также устранит болевые синдромы. Дети с потенциалом к ходьбе после операции смогут гораздо легче передвигаться. Больным с ДЦП также часто назначают операции, направленные на коррекцию сколиоза, удаление и перенос сухожилий, исправление патологического положения конечностей, а также снижение дисбаланса спастических мышц.
В последние годы изменился подход к проведению ортопедических операций. Раньше врачи старались выполнить все необходимые хирургические вмешательства практически за один раз в возрасте пациента от 7 до 10 лет. Такая тактика позволяла существенно сократить пребывание ребенка в стационаре. Однако сегодня большинство процедур проводятся в амбулаторных условиях либо в стационаре, но с небольшим сроком пребывания. После операции дети зачастую могут довольно быстро вернуться к привычному образу жизни.
Врачи выполняют операции по мере надобности, ориентируясь при этом на возраст пациента и уровень развития моторики. Например, операцию по устранению спастичности мышц ног, которая препятствует нормальной походке, целесообразно проводить в возрасте 2-4 лет. Наилучшим временем для операции на удлинение ахиллова сухожилия считается период 7-8 лет.
Одним из инновационных методов лечения ДЦП считается селективная дорзальная ризотомия. Эта операция направлена на снижение спастики мышц и улучшение способности стоять, ходить и сидеть. Еще одним современным нейрохирургическим методом устранения симптомов ДЦП считается введение в спинномозговой канал препарата Баклофен.
Симптомы
1. Спастическая диплегия – наиболее распространенная форма (40–80% случаев). Эта форма характеризуется поражением двигательных центров, вследствие чего происходит сбой в мышцах конечностей, главным образом ног.
Различают два типа спастической диплегии:
– двусторонняя – ситуация, когда поражаются оба полушария головного мозга;
– односторонняя – затрагивается одно полушарие. Симптомы ДЦП проявляются на конечностях по противоположной стороне пораженного полушария.
2. Дискинетическая (атетоидная) – форма болезни, при которой нарушается рост и развитие базальных ганглиев (подкорковых ядер). Пациентам трудно удерживать тело сидя, стоя, они испытывают сложности при ходьбе, наблюдаются непроизвольные движения.
Виды дискинетической формы:
– хореоатетоидная – проявляется пониженным тонусом мышц (гипотония), задержкой в моторном развитии, гипертонусом;
– дистоническая – проявляется атетозом (самопроизвольными «червеобразными» замедленными движениями) либо мышечной дистонией (неконтролируемым сокращением мышц, ведущим к изменению естественного положения тела или конечностей).
3. Атактическая форма – патология мозжечка, лобных долей или лобно-мозжечкового пути. Симптомы (нарушение координации, равновесия, контроль поддержки позы тела) зависят от участка, где произошел сбой. Дети с такой формой патологии не могут подолгу сидеть, стоять и ходить, а держать головку учатся до 2–3 лет.
4. В практической медицине встречаются смешанные типы. Ставится диагноз детский церебральный паралич – симптомы при этом наблюдаются самые разнообразные, присущие различным формам болезни.
Классификация по Семеновой К.А.
1. Спастическая диплегия. Другое название данной формы – болезнь Литтла.
2. Гемипаретическая форма – изменения затрагивают одно полушарие (корковые отделы и подкорковые ядра). Проявляется односторонним гемипарезом, т.е. затрагивает одну половину тела: поражаются одноименные конечности (например, ослабление мышц правой руки и ноги либо левой руки и ноги).
3. Гиперкинетическая – связана с изменениями в подкорковых структурах. Этой форме свойственно появление гиперкинезов (двигательных расстройств – непроизвольных движений). Во время волнения, переутомления или попытке выполнить какое-либо движение состояние усугубляется. Диагностика данной формы ДЦП означает, что, хоть в большинстве случаев ребенок может научиться самостоятельно ходить, мелкая моторика останется значительно нарушенной.
4. Атонически-астатическая форма – развивается, если нарушение затронуло мозжечок и/или лобные отделы. Проявляется изменениями координации и равновесия при покое и ходьбе, вялостью в мышцах (атонией), тремором (дрожанием), несоразмерностью или лишними неконтролируемыми движениями.
5. Двойная гемиплегия – самая тяжелая форма, при которой значительно поражаются оба полушария. Это приводит к повышению тонуса мышц (ригидности), из-за чего их подвижность сильно ограничена либо невозможна. Пациенты с данной формой заболевания не могут сидеть, стоять, в самых тяжелых случаях держать голову самостоятельно.
Генетическая предрасположенность
Родители ребенка с ДЦП часто спрашивают: «ДЦП — это генетическое заболевание?» Или: «ДЦП передается по наследству?»
В то время как ДЦП не является наследственным заболеванием, исследователи обнаружили, что существуют наследственные факторы, которые могут предрасполагать к развитию ДЦП. Хотя конкретные генетические расстройства непосредственно не вызывают ДЦП, генетические факторы могут привести к незначительному воздействию на многие гены. Генетические воздействия могут также развиваться на уровне от гена к гену или образуют сложные взаимодействия с некоторыми воздействиями окружающей среды.
Это взаимодействие называется «мультифакториальным» или «многофакторным наследованием» и может объяснить, почему ДЦП может «войти в семью,» что клинически называется «семейным рецидивом.»
Некоторые генетические факторы включают в себя преждевременные роды, отслойку плаценты, задержка роста плода, хориоамнионит, преэклампсия и тазовое предлежание. Одно исследование, опубликованное в журнале детской неврологии и названием «Генетические атетоидной формы ДЦП» выявляет связь семейного рецидива этой формы ДЦП со спастичностью, микроцефалией, интеллектуальными нарушениями и судорогами определяет это как аутосомно-рецессивный или связанный с Х-хромосомой рецессивный тип наследование.
Некоторые генетические нарушения мозга возникают в результате спонтанных мутаций генов, происходящих от воздействия токсинов окружающей среды, таких как сигаретный дым или пестициды.
Некоторые генетические дефекты способствуют развитию пороков головного мозга, которые нарушают соединения нервных клеток и приводят к ДЦП. Есть также случаи неблагополучных наследственных генов, которые исключают развитие здорового мозга.
Хотя семейная форма ДЦП составляет лишь около 1,6% от всех случаев, родитель, у которого уже есть ребенок с диагнозом ДЦП, имеет повышенный риск рождения второго ребенка с этим диагнозом. В этих случаях молекулярные тесты могут определить чувствительный ген.
Люди с ДЦП не могут иметь здоровых детей
Эксперты утверждают, что этот диагноз не означает повышенный риск во время вынашивания. Кроме того, он редко передается по наследству ребенку (вероятность 1,17%). Семейные случаи с рождением двух и более детей с таким диагнозом – редчайшие отклонения: в публикации Developmental Medicine & Child Neurology описано менее 10 семей во всем мире.
Примерно 2% случаев могут (риск 1 к 4) наследоваться по аутосомно-рецессивному типу. Это означает, что болезнь проявится в третьем поколении, и только в том случае, если затем ребенок создаст семью с носителем такого же гена, что встречается крайне редко (Online Mendelian Inheritance in Man).
Генетические нарушения, которые среди прочих факторов могут стать причиной ДЦП, в основном новые. Вероятность структурных изменений в ДНК плода зависит от множества факторов. Одним из важнейших считают возраст матери и отца при зачатии. И такие новые нарушения, которые встречаются при ДЦП, не наследуются.
Использованы фотоматериалы Shutterstock
Войта-терапия
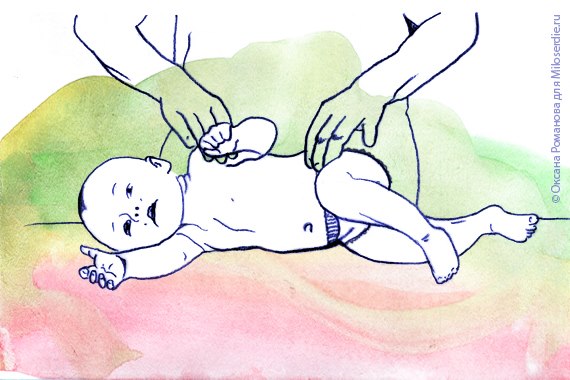
Возраст: любой
На чем основан: по теории Войта, если закрепить движения на рефлекторном уровне, центральная нервная система будет их использовать, будет появляться спонтанная двигательная активность в виде выработанного движения, улучшение эргономичности в целом. Профессор Войта предполагал, что благодаря многократному вызыванию у пациента этих «рефлексообразных» движений происходит «разблокирование» или «повторная прокладка» функционально блокированных нервных сетей между мозгом и костным мозгом.
Кому подходит: метод используется для исправлений нарушений в опорно-двигательном аппарате, как у младенцев, так и у детей постарше. Войта-терапия особенно эффективна у младенцев, так как у них еще не развиты замещающие модели движений. У детей в возрасте 5-6 лет и старше уже выработаны такие модели, поэтому специалисты делают акцент на активации и поддержании физиологических двигательных форм.
Цели: за счёт использования рефлекторной локомоции должны стать снова доступными и применимыми элементарные составляющие выпрямления и передвижения человека, то есть:
— равновесие тела при движениях («постуральное управление»),
— выпрямление тела против силы тяжести,
— целенаправленные хватательные и шаговые движения конечностей («фазная подвижность»).
Задачи: формирование двигательных навыков, соответствующих возрасту ребенка.
Суть метода: вызывание рефлекторных двигательных актов (рефлексолокомоций) путем стимуляции определенных кожных зон с одновременным приложением строго ориентированного вектора давления. Процедура не относится к методике лечебной физкультуры. Это не физическая тренировка движений, а опосредованное воздействие на центральную нервную систему. В мозге сохраняется программа «нормальных», физиологичных движений, а не заучивание замещающих направлений.
Способ: терапевт оказывает давление на определенные зоны тела человека, который находится в исходном положении лежа на животе, спине или на боку. Раздражения рефлекторно вызывают один из двух комплексов: рефлекторное ползание на животе или рефлекторное переворачивание из положения лежа на спине или на боку через положение на животе в положение стоя на четвереньках.
Принципы: сама процедура ни в коем случае не должна вызывать боль и страх. Активированное состояние, на достижение которого направлена терапия, у грудных детей во время процедуры часто выражается в виде крика. Крик является средством реагирования на непривычную активацию у пациентов в этом возрасте. В старшем возрасте, когда дети могут выразиться с помощью языка, они уже не кричат.
Противопоказания:
Острая инфекционная патология
10 дней после прививки
Проблемы с сердечно-сосудистой системой
Несовершенный остеогенез, болезнь стеклянных костей, фосфат-диабет
Обострение других хронических болезней
Судороги различного происхождения
При подготовке обзора были использованы материалы:
Е.В.Семенова, Е.В.Клочкова, А.Е. Коршикова-Морозова, А.В. Трухачева, Е.Ю. Заблоцкис. Реабилитация детей с ДЦП. Обзор современных подходов в помощь реабилитационным центрам М., 2018
К. А. Семенова
Восстановительное лечение детей с перинатальным поражением нервной системы и с детским церебральным параличом М., 2007
https://physrehab.ru
сайт АНО «Физическая реабилитация»http://www.vojta.com
сайт Международного общества Войты
Обзор будет продолжен.
Иллюстрации: Оксана Романова
Причины ДЦП
Термин «детский церебральный паралич» включает в себя синдромы, возникающие в результате повреждений коры головного мозга на ранних стадиях развития ребенка и проявляющиеся в двигательных расстройствах: неумение удерживать нормальную позу и выполнять произвольные движения. Нарушение координации движения, парезы и параличи ведут к изменениям психики, расстройству речи, слуха, зрения, других видов чувствительности. Еще в позапрошлом веке причиной возникновения болезни считали неудачные роды, перинатальные повреждения центральной нервной системы, а также постнатальные травмы на ранних стадиях развития детского мозга. Но З.Фрейд будучи хорошим неврологом на основе своих исследований доказал, что нарушение развития головного мозга возникают еще во внутриутробном периоде.
Современные исследования сходятся на том, что большинство случаев детского церебрального паралича вызвано скорее натальными и перинатальным вредностям, нежели факторами механического воздействия на плод во время и после родов. Большое значение имеет здоровье матери, от того в каком состоянии находятся ее соматическая и иммунная системы, от качества инфекционных заболеваний перенесенных во время беременности, имеются ли вредные привычки, количество предшествующих выкидышей, мертворождение, осложнение предыдущих беременностей, бесплодие, попытки прервать беременность, а также генетическая предрасположенность.
О причинах детского церебрального паралича как таковых говорить не принято. Говорят о факторах риска, которыми являются:
-
Возраст матери. Первородящие мамочки моложе 18 и старше 30 лет с неустойчивым социальным положением, страдающие поздними токсикозами, чаще других травмируемы в родах.
-
Эндокринные и соматические заболевания матери во время беременности: гипертония, сахарный диабет I типа, приобретенный в детском возрасте, недостаточность маточно-плацентарного кровообращения, артериальная гипертензия, пороки сердца. Все это приводит к нарушению кровообращения, угрозе выкидыша, отслойке плаценты, преждевременным родам.
-
Инфекционные заболевания во время беременности. Врожденная краснуха в I триместре беременности составляет от 16 до 59 % риска поражения ЦНС. А также врожденная цитомегалия, врожденный токсоплазмоз, менингиты, менингоэнцефалиты повышают риск врожденного поражения мозга. Негативное влияние оказывают вирусы, микоплазма, простейшие грибы, герпес, стрептококки группы В, листерии, кишечная палочка и др.
-
Непрерывное курение матери во время беременности, алкоголизм, несбалансированное питание.
-
Иммунологическая несовместимость матери и ребенка по антигенам эритроцитов, которые есть у эмбриона, но отсутствуют у матери.
-
Вредное воздействие лекарственных препаратов, которые приводят к несовместимости биологически активных веществ: нейромедиаторов, гормонов.
-
Удушающее действие веществ химического производства: формальдегидов, сероводорода, хлорвинила, сероуглерода, фенола, сернистого газа, метилметакрилата, аэрозоли серной кислоты. Многие из этих веществ являются продуктами производства различных синтетических тканей, лакокрасочных изделий, строительных смесей и вызывают поражение внутренних органов у плода.
-
Стрессовое состояние матери во время беременности. Этот фактор риска стал наиболее «популярен» в последнее десятилетие. При стрессе в организм матери выделяются определенные гормоны, которые развивают спазм сосудов матки и пуповины.
-
Поздние токсикозы, которые приводят к плацентарной недостаточности и гипоксии плода.
-
Угроза выкидыша. Маточные кровотечения, происходящие вследствие отслойки плаценты.
-
Внутричерепная родовая травма и асфиксия в родах.
-
Генетически-детерминированное предрасположение структур мозга к воздействию гипоксии.
Причины детского церебрального паралича
В недавнем прошлом врачи полагали, что причина детского церебрального паралича — повреждение мозга во время родов, вследствие временного отсутствия кислорода (гипоксии). Однако в 1980-е гг. было проведено большое исследование, в ходе которого доказали, что гипоксия в родах становится причиной ДЦП не более чем в 10% случаев. Также иногда повреждение мозга может произойти в течение первых нескольких месяцев жизни ребёнка. Причиной такого состояния может стать инфекционное заболевание (например, менингит), очень низкий уровень сахара в крови, тяжёлая травма головы или инсульт.
Гораздо чаще болезнь развивается из-за повреждений головного мозга, возникающих ещё до рождения ребёнка. Исследователи полагают, что поражение головного мозга ребёнка в утробе матери, приводящее к ДЦП, возникает по трём основным причинам.
Причина № 1 — перивентрикулярная лейкомаляция. Это поражение белого вещества головного мозга. Белое вещество — это множество нервных волокон, которые соединяют нервные клетки, ответственные за мыслительную деятельность, с остальным организмом. При повреждении белого вещества нарушается связь мозга с органами и частями тела.
Считается, что к поражению приводит сокращение объёма крови, поступающей к голове плода, или нехватка кислорода. В дальнейшем это чревато тяжёлыми последствиями для мышечной системы ребёнка, так как белое вещество отвечает, в том числе, и за передачу сигналов от головного мозга к мышцам тела.
Точная причина перивентрикулярной лейкомаляции неясна. Но считается, что факторами риска могут быть:
- инфекционное заболевание, перенесённое женщиной во время беременности;
- очень низкое кровяное давление матери — например, из-за кесарева сечения;
- преждевременные роды, особенно до 32-й недели беременности.
Причина № 2 — нарушение развития головного мозга. Любое повреждение головного мозга может нарушать передачу сигналов от нервных клеток к мышцам и другим частям тела, следовательно, может стать причиной ДЦП у детей.
На развитие головного мозга могут повлиять следующие факторы:
- изменения (мутации) генов, влияющих на развитие головного мозга;
- инфекционное заболевание, перенесённое женщиной во время беременности;
- травма головы плода.
Причина № 3 — внутричерепное кровоизлияние и инсульт. Внутричерепное кровоизлияние — это кровотечение в головном мозге. Это потенциально опасно, так как при нехватке крови отделы головного мозга могут погибнуть, а само скопление крови может повредить окружающие ткани. Обычно внутричерепное кровоизлияние встречается у недоношенных детей, но может случиться и после инсульта у ребёнка в утробе матери.
Факторы, повышающие риск инсульта у плода:
Диагностика
Если диагноз не был поставлен при рождении (например, из-за отсутствия симптомов), первые признаки нередко становятся очевидны в течение первых 3 лет жизни ребенка. Однако чаще всего к концу 6-месячного возраста видны нездоровые проявления со стороны нервной системы. Это может заметить не только человек с дипломом врача, но и родители, следящие за педиатрическими нормами
Оценивая нервно-психическое состояние и развитие малыша, становится заметным сдвиг в сторону ухудшения.
Степень выраженности симптомов при ДЦП зависит от локализации и масштабности поражения структур головного мозга.
Почему важно поставить диагноз вовремя?
Своевременное и точное заключение специалиста о состоянии ребенка позволяет не упустить драгоценное время, нужное для лечения и реабилитации больного ДЦП. Это позволит улучшить жизнь и самочувствие ребенка
В ранней стадии болезни двигательные навыки еще слабо развиты, поэтому диагностика ДЦП несколько затруднена, и окончательный диагноз выставляется нечасто.
Для постановки диагноза проводится:
– сбор информации о беременности и родах, количеству пунктов по шкале Апгар;
– физический осмотр, выявление задержек в развитии ребенка, оценка двигательной деятельности и рефлексов, состояния осанки, слуха и зрения;
– данные лабораторных анализов;
– методы обследования мозга: УЗИ сосудов мозга, ультразвуковая допплерография, эхоэнцефалография, реоэнцефалография, МРТ, магнитно-резонансная ангиография, ЭЭГ (электроэнцефалография), нейросонография, КТ (компьютерная томография), ПЭТ (позитронно-эмиссионная томография) и др.;
– пробы, способствующие обнаружению скрытой формы болезни, определение степени замедления развития.
Педиатр направляет пациента к узким специалистам (невролог, офтальмолог, отоларинголог, ортопед, психиатр). Комплексное обследование позволяет поставить окончательный диагноз и заняться лечением ДЦП.