Допплерография плода
Содержание:
- Как проводится допплерография при беременности и что она выявляет?
- Расшифровка УЗИ с доплером
- Расшифровка фетометрии: усредненные показатели
- Показания
- Что такое допплер?
- Можно ли заниматься сексом?
- Что показывает допплерометрия
- Болезнь недоразвития (Runt disease)
- Кто расшифровывает результаты фетометрии
- Расшифровка фетометрии: усредненные показатели
- Результаты фетометрии – приговор или подсказка к действиям?
- Преимущества исследования
- Как проводится диагностика
- Аномалии развития плода: классификация
- Подготовка к УЗИ с доплером
- Подготовка к УЗИ плода, ход процедуры
- Степени тяжести нарушения маточно-плацентарного кровотока
- Результаты фетометрии – приговор или подсказка к действиям?
Как проводится допплерография при беременности и что она выявляет?
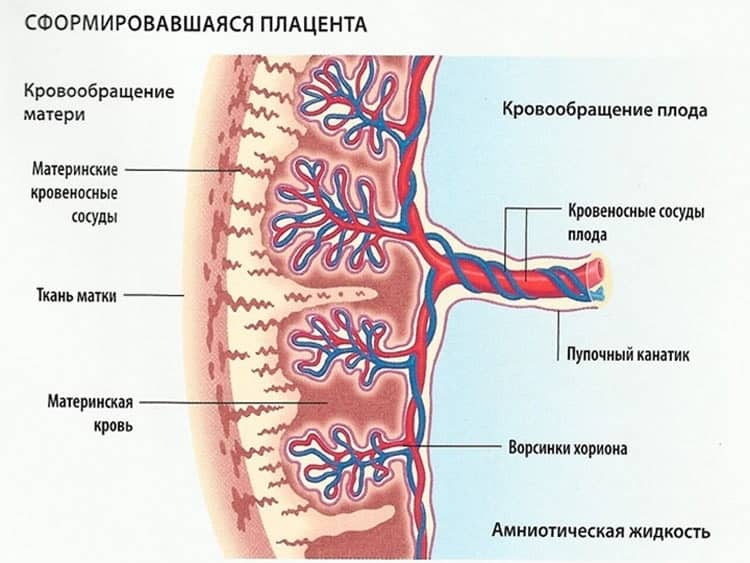
Особой подготовки к проведению допплерометрии не требуется, не обязательно приходить натощак или пить много воды, на результаты это не повлияет. Внешне процедура не отличается от обычного УЗИ – на живот беременной женщины наносится специальный гель, затем врач водит по поверхности кожи специальным датчиком – через него изображение после обработки выводится на экран. Разница исследований именно в датчике – допплер реагирует на движение кровяных клеток, позволяя оценить скорость кровотока, его направление, ширину сосудов. Допплерография помогает вовремя выявить нарушения и определить степень их развития. Данные параметры позволяют обнаружить:
- нарушения кровотока (от матки к плаценте или от плаценты к плоду);
- сужение сосудов матки у женщины – риск гестоза;
- обвитие плода пуповиной;
- нарушения в работе сердечно-сосудистой системы малыша;
- перенашивание;
- резус-конфликт;
- сахарный диабет;
- отставание в развитии одного из малышей при многоплодной беременности.
Любой из указанных случаев требует обязательного врачебного вмешательства. В крайних случаях проводится экстренное родоразрешение (если позволяет срок беременности).
Допплерография плода – процедура, позволяющая выявить возможные нарушения кровотока и патологии плаценты, что сказывается на здоровье малыша. Данная процедура не принесет вреда ни крохе, ни маме, вместе с тем поможет контролировать состояние плода и предупреждать возможные отклонения в развитии до появления клинических признаков.
Пройти ультразвуковое обследование приглашает клиника «АБИА» – кроме отдельных процедур для будущих мам, у нас реализуются программы по комплексному ведению беременности, УЗИ-скрининги, биохимический скрининг, КТГ, 3D/4D ультразвуковое исследование.
Квалифицированные специалисты клиники внимательно отнесутся к каждой маме и сделают все, чтобы Ваша беременность протекала легко, и малыш родился здоровым!
Расшифровка УЗИ с доплером
Ультразвуковое доплеровское исследование направлено на изучение отраженных звуковых волн, отображающих кровяное движение по сосудам.
Абсолютно нормальными данными по результатам УЗИ с доплером являются:
- отсутствие сведений о всевозможных венозных препятствиях, возникающих перед кровотоком и нарушающих его движение;
- не отображающиеся данные тромбозных образований;
- нормальный кровоток у беременной женщины, указывающий на стабильное питание зародыша кислородом, питательными веществами и микроэлементами.
Патологическими считаются следующие данные:
- явно отличающийся уровень кровотока правой и левой части тела. При таком явлении звук нарушенного движения кровеносных тел обычно аномально резкий и громкий;
- аневризма, сгустки крови, патологическое сужение кровяных сосудов. Нарушенная скорость движения крови свидетельствует о степени его блокировки. В медицине систематизированы показатели, поэтому любое отклонение от общепринятых норм указывает на наличие проблем с сосудами;
- нерегулярность потока крови можно выявить только при двойном доплеровском УЗИ. Показатели такого плана свидетельствуют об аномальном сужении и блокировке сосудов;
- цветное изображение позволяет точно определить место локации кровяных сгустков и блокированных кровотоков;
- патологические вены. Самым распространенным венозным заболеванием считается варикозное расширение вен.
Расшифровкой данных доплеровского ультразвукового исследования могут заниматься только квалифицированные специалисты. От точности данных зависит диагноз и дальнейшее лечение пациента. При возникновении сомнений относительно правильности диагноза стоит сразу же провести повторное обследование, чтобы убедиться в реальной оценке состояния сосудов.
Ранее первое место в диагностировании сосудистых заболеваний занимали ангиография и венография, которые относятся к рентгеновскому типу диагностики. Данные процедуры предусматривали использование специального контрастного вещества. Рентгеновские лучи неоднократно признавали вредными для человеческого организма, поэтому по возможности нужно избегать дополнительного облучения. На УЗИ с доплером цена в несколько раз меньше, чем проведение ангиографии и венографии, поэтому и популярность услуги выше. Специалисты советуют прибегать к этим методам исследования только в том случае, когда ультразвук доплера не смог дать точную оценку изменений кровотока. Ангиография остается точнейшим методом диагностики изменений артериального кровяного потока. Меньше вреда для организма наносят магнитно-резонансная и томографическая ангиография. Хронические венозные заболевания стоит исследовать, используя венографию.
Ультразвуковое доплеровское исследование применяют при определении заболеваний и отклонений любых частей тела, даже у беременных женщин.
УЗИ с доплером где сделать? Пройти обследование с использованием доплеровских ультразвуковых волн можно в любой специализированной клинике, диагностическом кабинете или роддоме. УЗИ доплер, цена зависит от престижности клиники, поэтому будет разной в различных заведениях. В Москве в среднем это около двух тысяч рублей, но может меняться в зависимости от исследуемой части тела. Определитесь с клиникой, в которой будете проходить лечение и уже там узнавайте о стоимости услуги. Доплеровский метод стал широко применяемой процедурой при диагностировании различных заболеваний. Простота, сравнительно небольшая стоимость и безвредность делают его общедоступным для каждого пациента. Обычно исследование проводится параллельно с плановым УЗИ, поэтому если доктор назначил доплерографию, это еще не говорит о наличии у вас серьезного заболевания. Дождитесь результатов обследования.
Расшифровка фетометрии: усредненные показатели
Вот примерные показатели основных параметров фетометрии (все они измеряются в миллиметрах) по триместрам:
|
Триместр |
БПР (бипариетальный размер головки) |
КТР (копчико-теменной размер) |
ДБ (длина бедра) |
ОЖ (окружность живота) |
ОГ (окружность головы) |
|
1 (11-12 нед.) |
21 |
48 |
9 |
49 |
24 |
|
2 (15-16 нед.) |
53 |
69 |
40 |
58 |
53 |
|
3 (32 нед.) |
82 |
98 |
63 |
89 |
83 |
Кроме 3-х обязательных, или рекомендуемых, фетометрий, врач может назначить дополнительное УЗИ, если в состоянии и развитии малыша обнаружатся какие-то пороки. Это даст возможность вовремя принять меры к их устранению или корректировке. Например, зачастую бывает достаточно изменить рацион питания или степень физических нагрузок будущей мамы, скорректировать плацетарную недостаточность, устранить очаг инфекции и т.п., чтобы все пришло в норму.
Показания
Показанием
для исследования является высокий риск развития нарушения кровообращения в
сосудах матки, плаценты, пуповины, а так же крупных сосудах плода. Целью
исследования является раннее выявление гипоксии (кислородного голодания) плода
у женщин с высоким риском развития различной патологии во время беременности.
Допплерометрия маточно-плацентарного и плодового кровотока проводится в
следующих случаях:
- беременным женщинам из групп высокого риска по
развитию гестоза (токсикоза) второй половины беременности, всем беременным
женщинам после после ЭКО, в возрасте старше 34 лет и юным беременным, а
так же женщинам, входящим в группы риска по развитию гестационного пиелонефрита
и сахарного диабета. - беременным с различной соматической
(общетерапевтической) патологией: сердечно-сосудистой системы (в том числе
с артериальной гипертензией), почек, печени, щитовидной железы,
дыхательной системы и т.п.; - беременным с высоким риском развития конфликта по
системе АВО и резус фактору; - беременным женщинам с отягощенным
акушерско-гинекологическом анамнезе: бесплодием, невынашиванием,
антенатальной гибелью плода и т.д.; - при многоплодной беременности;
- при подозрении на задержку внутриутробного
развития плода, а так же неудовлетворительных показателях кардиотокографии
(КТГ). - курящим, а также женщинам, употребляющим
алкоголь, наркотики - при острых акушерских ситуациях, требующих
немедленного принятия решения о тактике ведения беременной женщины
(например, при преэклампсия, кровянистых выделениях из половых путей во
2-й половине беременности, сильных болях в животе, подозрении на отслойку плаценты,
редких шевелениях плода, преждевременном излитии околоплодных вод и т.д.)
Кроме того,
при нормально протекающей беременности желательно делать допплерометрию дважды
– на сроках 30 недель и 35-36 недель беременности.
Основная
цель допплерометрии – оценка кровообращения в системе мать-плацента-плод при
исследовании кровотока в следующих сосудах: маточных артериях (правой и левой),
артериях и вене пуповины (в норме пуповина состоит из двух артерий и одной
вены), а также в средней мозговой артерии плода. Кроме того, в некоторых
случаях становится необходимым исследование кровотока в аорте, венозном
протоке, сонных артериях плода и некоторых других сосудах.
В ходе
исследования компьютер аппарата выводит на экран так называемые индексы
периферического сосудистого сопротивления (индекс резистентности и
пульсационный индекс), скорости кровотока в сосудах и другие показатели
адекватности движения крови по сосудам.
Что такое допплер?
Сегодня ультразвуковая диагностика плода по праву считается самым
информативным обследованием при беременности. Благодаря УЗИ стало
возможным наблюдать за ростом и развитием малыша в утробе матери,
на ранних стадиях выявлять пороки и аномалии, предотвращать риски
выкидышей, а также опасных осложнений, чреватых угрозой здоровью
плода и будущей матери. Кроме стандартных трех УЗИ при беременности
акушеры-гинекологи назначают дополнительные ультразвуковые
обследования плода. Одним из них является допплерометрия.
Допплерометрия плода является УЗ исследованием, позволяющим
провести диагностику кровотока в кровеносной системе, соединяющей
будущего малыша, плаценту, пуповину и организм беременной женщины.
По результатам допплерометрии врач оценивает состояние кровотока
плода по сосудам и артериям, может выявить отклонения в их
развитии, дефицит снабжения кислородом и так далее. Обследование
также имеет особое значение для диагностики фетоплацентарного
недостаточности при задержке развития плода, гестозе, нарушениях
функций плаценты и других патологиях беременности.
Можно ли заниматься сексом?
Секс на 21 неделе беременности и вообще на любом сроке не противопоказан, если ваша беременность протекает нормально. Мало того, во втором триместре интимная близость приносит женщине особое удовольствие. Многие будущие мамы переживают время, когда у них сильно повышено сексуальное влечение. Повышается чувствительность половых органов за счет увеличенного притока крови. Увеличивается количество вагинальной смазки.
Но вполне нормально и обратное явление. Некоторые будущие мамы даже во время второго триместра – «медового месяца беременности» – не испытывают особого желания интимной близости, потому что постоянно чувствуют себя уставшими, испытывают головные боли, головокружения, частые боли круглой связки матки.
Интимная близость провоцирует схватки Брэкстона-Хикса – в этом нет ничего страшного. Это не повышает риск преждевременных родов.
В каких позициях удобно заниматься сексом на 21 неделе беременности?
По данным опросов в Европе, более 75% пар во время беременности пробовали практиковать разные позиции во время секса. Во втором триместре уже сильно увеличивается матка, она может сдавливать сосуды, это приводит к головокружениям и обморокам. Поэтому противопоказана миссионерская поза, во время которой женщина лежит на спине. Многие будущие мамы отмечают, что им удобнее всего лежать на боку, когда партнер находится сзади. Удобна также «поза наездницы», положение, когда женщина стоит на четвереньках.
Вы можете экспериментировать с разными позициями. «Эксперименты» стоит прекратить примерно за месяц до предполагаемого срока родов – в это время секс может провоцировать родовую деятельность. Также нужно помнить о том, что при некоторых патологиях беременности половые контакты противопоказаны.
В каких случаях заниматься сексом нельзя?
Основные противопоказания:
· Предлежание плаценты.
· Вагинальные кровотечения, обильные выделения из влагалища, которые имеют необычный цвет, неприятный запах.
· Угроза преждевременных родов.
· Истмико-цервикальная недостаточность – состояние, при котором матка не в состоянии адекватно удерживать плод.
· Повреждение плодного пузыря и отошедшие околоплодные воды.
Врач может порекомендовать воздержание от половых контактов и в других случаях, например, если ваша предыдущая беременность закончилась преждевременными родами. Вообще, в любых сомнительных случаях, если вы испытываете симптомы, которые вызывают у вас беспокойство, лучше проконсультироваться с акушером-гинекологом.
Если у вас или у вашего партнера есть признаки мочеполовой инфекции
Если у мужчины диагностирован генитальный герпес, даже если при этом он не испытывает никаких симптомов, половые контакты противопоказаны.
При любых признаках мочеполовой инфекции у вашего партнера с интимной близостью придется повременить, по крайней мере, до тех пор, пока не будут получены результаты анализов. Если диагноз подтвердился – секс будет под запретом. А если симптомы мочеполовой инфекции появились у женщины – нужно немедленно посетить врача и обследоваться. Заболевание может быть опасно для вашего будущего ребенка.
Что показывает допплерометрия
В процессе допплерометрии врач оценивает качество кровообращения:
- в артериях матки;
- в артериях пуповины;
- в крупных сосудах плода: аорте, венозном протоке, сосудах головного мозга.
Проводится измерение диаметра сосудов, скорости движения крови во время сокращения и расслабления сердца матери. Оценка результатов проводится с помощью специальных коэффициентов, позволяющих выявить нарушение кровотока, оценить его степень и назначить женщине соответствующую терапию.
Патология кровоснабжения плода делится на несколько степеней:
- I A – нарушен кровоток в маточной артерии;
- I B – нарушен кровоток в артериях пуповины;
- II – отмечается снижение кровотока во всех сосудах, но оно не достигает критических значений;
- III – тяжелая патология, требующая немедленной госпитализации и помощи врачей.
Тактика лечения зависит от степени отклонения от нормы. В большинстве случаев врачам удается справиться с проблемой и обеспечить малыша достаточным количеством кислорода и питательных веществ.
Болезнь недоразвития (Runt disease)
Этот экспериментальный синдром был создан введением незрелому плоду или новорожденному иммунокомпетентных аллогенных клеток взрослого донора, отличных от донора антигенами главного комплекса тканевой совместимости. Введенные реципиенту клетки вызывают внутриутробную смерть и изгнание плода. При этом у новорожденного обнаруживают целый комплекс изменений, как то: недоразвитие, понос, повреждения кожи и шерсти, первоначальная гипертрофия, а затем полная инволюция лимфоидной системы, очаги некроза в печени, селезенке, вилочковой железе. Введение лимфоцитов отцовской линии взрослым гибридным мышам первого поколения вызывает развитие иммунодефицита. Болезнь недоразвития со своими различными вариантами является характерным примером реакции трансплантата против хозяина, когда способные на иммунную реакцию клетки вводятся в чужой организм, неспособный защититься от такой агрессии.
В рамках недавно проведенных исследований удалось вызвать развитие такого синдрома у 57% детенышей самок крыс, сенсибилизированных до беременности к отцовским тканевым антигенам. Сенсибилизацию проводили либо введением лимфоидных клеток после применения циклофосфамида, либо кожным трансплантатом, причем в обоих видах эксперимента ткань для трансплантата брали у животных той линии, с которой в дальнейшем проводилась случка, и которые отличались от матери по антигенам главного комплекса гистосовместимости. Наиболее тяжелые для крысят последствия наблюдались тогда, когда иммунизация матери проводилась за неделю до случки, с таким расчетом, чтобы максимальная сенсибилизация совпала как можно точнее с имплантацией бластоцист. Трансплантаты аллогенных лимфоидных клеток сильнее индуцировали гуморальный иммунитет, чем пересаженная кожа. При этом коэффициент частоты болезни недоразвитости находился в зависимости от численности пересаженных иммунокомпетентных клеток.
В нормальных условиях болезнь недоразвитости не развивается, вероятно, по причине способности плода к сроку родов разрушать, не сенсибилизируясь, небольшое количество лимфоцитов матери, проникающих через плацентарный барьер. Об этом говорит и тот факт, что у страдающих лейкозом беременных, новорожденные лейкозом не страдают, несмотря на то, что меченые лейкоциты матери обнаруживаются в плаценте и в крови пуповины. Плод разрушает лимфоциты матери. Тем не менее, согласно результатам недавно проведенных исследований, в отдельных случаях нельзя исключить развитие болезни у детей. Так, были отмечены случаи развития болезни недоразвитости при попытке лечения иммунодефицитов у грудных детей с дисплазией вилочковой железы и другими нарушениями, которым проводились пересадка костного мозга, трансфузия лейкоцитарной массы, а также переливание эритроцитарной массы без удаления из нее лейкоцитов в тяжелых случаях резус-сенсибилизации. Однако часто на данную патологию без достаточных оснований и «списывали» необъяснимые случаи летальных исходов у грудных детей, страдающих лимфоцитарным химеризмом, поражениями кожи и лимфоидных органов, а также некоторые случаи выкидышей, антенатальной смерти плода и гипотрофии плода.
В заключение нужно сказать, что роль иммунных механизмов в патогенезе отдельных осложнений беременности пока недостаточно выяснена. И если при некоторых патологических состояниях, таких как изоиммунизация матери к эритроцитарным антигенам, в частности к агглютининогену D, участие иммунных механизмов точно установлено, то этого нельзя сказать о выкидыше и позднем токсикозе, где можно говорить в основном о гипотезах. Уточнение роли нарушений иммунных взаимоотношений матери и плода в патогенезе тех или иных осложнений беременности станет возможным только после подробного выяснения механизмов, защищающих фето-плацентарный трансплантат.
Теги:
иммунология репродукции
Кто расшифровывает результаты фетометрии
Расшифровкой результатов УЗИ беременных занимается гинеколог. Лучше обращаться к специалисту высшей категории, особенно, если фетометрия показала какие-то проблемы.
Расшифровка фетометрии: усредненные показатели
Вот примерные показатели основных параметров фетометрии (все они измеряются в миллиметрах) по триместрам:
|
Триместр |
БПР (бипариетальный размер головки) |
КТР (копчико-теменной размер) |
ДБ (длина бедра) |
ОЖ (окружность живота) |
ОГ (окружность головы) |
|
1 (11-12 нед.) |
21 |
48 |
9 |
49 |
24 |
|
2 (15-16 нед.) |
53 |
69 |
40 |
58 |
53 |
|
3 (32 нед.) |
82 |
98 |
63 |
89 |
83 |
Кроме 3-х обязательных, или рекомендуемых, фетометрий, врач может назначить дополнительное УЗИ, если в состоянии и развитии малыша обнаружатся какие-то пороки. Это даст возможность вовремя принять меры к их устранению или корректировке. Например, зачастую бывает достаточно изменить рацион питания или степень физических нагрузок будущей мамы, скорректировать плацетарную недостаточность, устранить очаг инфекции и т.п., чтобы все пришло в норму.
Результаты фетометрии – приговор или подсказка к действиям?
Нужно отметить, что внутриутробное развитие ребенка отличается индивидуальностью и некоторой волнообразностью. Поэтому достоверную расшифровку результатов УЗИ способен сделать только акушер-гинеколог, ведущий беременность. Конечно, данные, полученные при каждом обследовании, соотносятся с параметрами в приводимой выше таблице. Однако, они не зря называются средними. В развитии малыша большую роль играет и такой фактор, как генетическая предрасположенность.
Например, если родители отличаются небольшим ростом, некоторое несоответствие всех фактических параметров малыша, т.е. их уменьшение, тем, что считаются нормальными, вполне ожидаемо. Но вот если разница окажется лишь в 1-2 параметрах и причем существенная или параметры отличаются от нормы – отстают/опережают – более, чем на 2 недели или на 2 строчки в таблице, это уже станет поводом к выяснению причин подобного явления и назначению дополнительных диагностик.
Именно благодаря фетометрии, гинеколог совместно с генетиком могут еще на ранней стадии развития малыша диагностировать такие серьезные заболевания, как гидроцефалия (нарушение развития головного мозга), гипотрофия (несоответствие массы плода его длине, вызванное дефицитом питания), задержка внутриутробного развития и др.
В подобных случаях разработка индивидуальной программы ведения беременности, обязательно включающей проведение экстренных терапевтических мер и внесение корректив в режим жизни беременной женщины, практически всегда дают положительные результаты, и на свет появляется здоровый малыш.
Так что, фетометрия – это прекрасный способ познакомиться со своим малышом еще до его рождения и убедиться в том, что его развитие, так же, как ход всей беременности, протекает без осложнений.
Преимущества исследования
Как проводится диагностика
Метод допплерометрии не требует от женщины дополнительной подготовки, кроме опорожнения мочевого пузыря
На живот наносится специальный гель, облегчающих прохождение ультразвуковых волн, после чего врач начинает осторожно перемещать датчик. На мониторе отображаются все внутренние структуры
При необходимости поток крови дополнительно подсвечивается для лучшей визуализации.
Вся процедура занимает 15-30 минут в зависимости от наличия или отсутствия патологии. Еще столько же уходит на написание заключения, в котором специалист отмечает все важные параметры кровотока. При необходимости к письменному заключению прикладываются распечатки изображения с монитора. Окончательный диагноз ставится акушером-гинекологом, ведущим пациентку.
Аномалии развития плода: классификация
К данной категории принадлежат следующие заболевания:
Аномалии развития нервной трубки. Самой распространенной патологией ЦНС плода является анэнцефалия – врожденное отсутствие свода черепа и больших полушарий головного мозга. На УЗИ диагностируется на сроке 11-12 недель. Гидроцефалия обнаруживается на 18-й неделе беременности – по расширению передних и задних рогов боковых желудочков. Патологическое уменьшение головки плода (микроцефалия) возникает, как правило, на фоне других смежных заболеваний, и очень редко – в чистом виде. В таких случаях врач проводит УЗИ с разницей в несколько недель (для получения максимально достоверной картины). Округлое выпячивание в области костей свода черепа (энцефаломенингоцеле) диагностируют чаще всего на затылке, и подобная патология также требует повторного УЗИ.
Отклонения в развитии позвоночника наблюдаются в основном в поясничном и шейном отделе. Увидеть позвоночник на УЗИ можно с 15-й недели беременности, примерно с 18-й недели диагностируются (при наличии) пороки его строения. Самым страшным является кистозная гигрома, поражающая лимфатическую систему. На УЗИ при таком диагнозе видно кисту в шейном отделе позвоночника. Если данное заболевание сопряжено с другими патологиями лимфатической системы, плод гибнет. Сложно выявить миеломенингоцеле (образование состоит из жидкости и элементов спинного мозга) и расщепление позвоночника – эти патологии требуют применения аппаратуры экспертного класса.
Среди патологий развития органов ЖКТ чаще всего выявляют атрезию двенадцатиперстной кишки. Нередко данному заболеванию сопутствуют многоводие, поражение почек, сердца, нервной системы. Выявить атрезию тонкой кишки с помощью УЗИ очень сложно, чаще всего она обнаруживается в середине беременности или на поздних сроках. Атрезия толстой кишки УЗ-диагностике не поддается. Из нарушений строения передней брюшной стенки в большинстве случаев выявляют омфалоцеле.
Некоторые из аномалий мочевыделительной системы приводят к очень страшным последствиям, поэтому если патология выявлена на ранних сроках, врач может посоветовать прерывание беременности. Если заболевание обнаружено поздно, меняют тактику ведения беременности. С помощью УЗИ можно обнаружить патологическую двустороннюю обструкцию, мультикистозную почку; диагностирование агенезии (отсутствия) органа бывает затруднено. Определение гидронефроза потребует повторного проведения УЗИ.
Асцит – свободная жидкость – на УЗИ видится как анэхогенная зона, которая окружает органы плода. Только после тщательного изучения результатов обследования ставится окончательный диагноз. На водянку указывают утолщение кожи либо наличие жидкости минимум в двух естественных полостях. К этому заболеванию приводят:
- врожденные сердечные пороки;
- резус-конфликт;
- обструкции лимфатических и кровеносных сосудов;
- аритмии.
Для точного диагностирования водянки пациентке назначают дополнительное экспертное УЗИ.
Многоводие также можно обнаружить с помощью УЗИ. Развитию данной аномалии способствуют:
- водянка плода;
- сахарный диабет (у матери);
- нарушения в формировании органов ЖКТ;
- патологии нервной трубки;
- многоплодная беременность;
- скелетные дисплазии грудной клетки;
- пороки строения передней стенки живота.
Маловодие провоцируют:
- двусторонняя аномалия почек;
- задержка внутриутробного развития;
- перенашивание беременности;
- повреждение амниотических оболочек;
- внутриутробная гибель плода.
Процедура УЗИ абсолютно безопасна для жизни и здоровья матери и ребенка, не имеет ограничений по количеству сеансов, поэтому не пренебрегайте рекомендациями доктора и своевременно проходите назначенное обследование.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Подготовка к УЗИ с доплером
В большинстве случаев УЗИ доплера не нуждается в какой-либо особенной подготовке. Лечащий доктор, который выдавал направление, должен разъяснить пациенту особенности того или иного типа обследования. Если проводится ультразвуковое исследование брюшной полости, специалисты рекомендуют не употреблять пищу в течение двенадцати часов до начала процедуры, поскольку ультразвуковые волны могут не пробиваться через кишечные газы и воздух в легких.
Перед доплерографией необходимо прекратить потребление табачных изделий за тридцать минут до обследования и два часа после его проведения. Отказаться от никотино-содержащих продуктов придется из-за свойства этого вещества сокращать кровеносные сосуды, что может стать причиной получения неправильных результатов.
Подготовка к УЗИ плода, ход процедуры
Каких-то специальных действий от женщины для подготовки к исследованию ультразвуком не требуется, поскольку все внутренние органы смещены маткой и не мешают обзору. Но придерживаться нескольких рекомендаций для максимально комфортного самочувствия беременной придется.
Доктор порекомендует:
- Исключить пищу, богатую аллергенами за неделю до процедуры. Аллергия опасна не только для женщины — ее плохое самочувствие обязательно скажется и на поведении плода.
- За пару дней нужно отказаться от жирной, жаренной, острой и соленой пищи. Эти продукты стимулируют отделение желчи и влияют на печень — она увеличивается в размерах.
- За 24 часа не употреблять воду с газом и продукты, провоцирующие газообразование в кишечнике. Воздушные пузыри затрудняют обзор, искажая характеристики эхогенности.
- Непосредственно перед УЗИ контролировать количество потребляемой пищи и жидкости, чтобы естественные позывы опорожнить кишечник и мочевой пузырь не стесняли беременную
Несоблюдение этих рекомендаций конечно влияет на полученные в процессе УЗИ результаты, но не так значительно, чтобы отказываться от диагностики, если вы съели накануне кусок мяса или выпили стакан газировки.
Процедура безболезненная. Как обычно, женщина ложится на спину на кушетке, специалист водит по смазанному минутой раньше необходимыми в качестве проводников гелями животу. Длится процедура в среднем от 10 минут до получаса.
Часто в первом триместре проводится трансвагинальное УЗИ – датчик с одетым на него презервативом вводят во влагалище беременной. Это не вызывает болезненных ощущений, процедура длится не более нескольких минут. Трансвагинальное УЗИ могут повторять во втором триместре, если необходимо детальное изучение шейки матки.
Степени тяжести нарушения маточно-плацентарного кровотока
Для
определения степени нарушения маточно-плацентарного и плодового кровотока
имеется классификация, созданная под редакцией проф. М.В.Медведева, которая
позволяет судить о степени тяжести нарушения кровотока. Согласно классификации
выделяют три степени нарушения МППК:
- 1 степень (начальные нарушения МППК)
- 2 степень (гемодинамические нарушения, не
достигающие критических значений, но требующие лекарственной коррекции) - 3 степень (критические нарушения кровотока,
свидетельствующие о внутриутробном страдании плода)
Вне
зависимости от показателей маточно-плацентарного и плодово-плацентарного
кровотока, необходимо также оценить плодовый кровоток. Оценка скорости
кровотока и сосудистого сопротивления в средней мозговой артерии отражает
наличие или отсутствие кислородного голодания плода (гипоксии), а также поможет
исключить анемию у плода при развитии иммуногематологического конфликта по
системе АВО или резус-фактору. При оценке плодового кровотока тоже выделяют три
степени нарушений:
- 1 степень – начальные изменения, т.е.обратимые
при назначении своевременного лечения - 2 степень – признаки внутриутробной гипоксии,
требующие интенсивной терапии, возможно, экстренного родоразрешения - 3 степени – признаки тяжелой гипоксии, требующие
немедленного принятия решения об экстренном родоразрешении
В настоящее
время, когда беременные женщины находятся под постоянным и пристальным
контролем врачей акушеров-гинекологов, критические нарушения
маточно-плацентарного и плодового кровотока, благодаря мерам профилактики и
выявлению изменений со стороны кровотока на начальных этапах, регистрируются
очень редко. Как правило, тяжелые изменения МППК регистрируются у плодов с
генетической (хромосомной, генной) патологией, что является основанием для
медико-генетического консультирования.
Следует
также понимать, что женщины, входящие в группы высокого риска по различным
патологиям беременности, должны сами ответственно относиться к своему здоровью,
вести здоровый образ жизни и своевременно посещать своего врача. Только это
дает все шансы на рождение здорового доношенного ребенка.
Стоимость допплерографии в клинике Витромед вы можете уточнить в разделе “Цены“.
Результаты фетометрии – приговор или подсказка к действиям?
Нужно отметить, что внутриутробное развитие ребенка отличается индивидуальностью и некоторой волнообразностью. Поэтому достоверную расшифровку результатов УЗИ способен сделать только акушер-гинеколог, ведущий беременность. Конечно, данные, полученные при каждом обследовании, соотносятся с параметрами в приводимой выше таблице. Однако, они не зря называются средними. В развитии малыша большую роль играет и такой фактор, как генетическая предрасположенность.
Например, если родители отличаются небольшим ростом, некоторое несоответствие всех фактических параметров малыша, т.е. их уменьшение, тем, что считаются нормальными, вполне ожидаемо. Но вот если разница окажется лишь в 1-2 параметрах и причем существенная или параметры отличаются от нормы – отстают/опережают – более, чем на 2 недели или на 2 строчки в таблице, это уже станет поводом к выяснению причин подобного явления и назначению дополнительных диагностик.
Именно благодаря фетометрии, гинеколог совместно с генетиком могут еще на ранней стадии развития малыша диагностировать такие серьезные заболевания, как гидроцефалия (нарушение развития головного мозга), гипотрофия (несоответствие массы плода его длине, вызванное дефицитом питания), задержка внутриутробного развития и др.
В подобных случаях разработка индивидуальной программы ведения беременности, обязательно включающей проведение экстренных терапевтических мер и внесение корректив в режим жизни беременной женщины, практически всегда дают положительные результаты, и на свет появляется здоровый малыш.
Так что, фетометрия – это прекрасный способ познакомиться со своим малышом еще до его рождения и убедиться в том, что его развитие, так же, как ход всей беременности, протекает без осложнений.