Электроэнцефалограмма — что это, как и когда ее делают
Содержание:
- Выполнение ЭЭГ
- Как проводится исследование
- Как подготовиться к ЭЭГ-исследованию?
- Процесс оформления
- Памятка по подготовке и проведению ЭЭГ сна
- Кто проводит видео-ЭЭГ-мониторинг
- При каких заболеваниях и симптомах необходима регистрация вызванных потенциалов?
- В каких случаях рекомендуют снять электроэнцефалограмму?
- Основные ритмы мозга
- Где сделать ЭЭГ в Красноярске
- Расшифровка электроэнцефалограммы
- Как проводится электроэнцефалография
- Что нужно помнить после проведения исследования?
- Заключение электроэнцефалографии
Выполнение ЭЭГ
Электроэнцефалография проводится в специальной комнате, которая полностью изолирована от света и звука. Пациент садится в кресло или его просят лечь на кушетку. На голову ему предварительно надевают специальную шапочку с электродами. Во время процедуры пациент находится в комнате в одиночестве, контакт с медиками поддерживается с использованием камеры и микрофона. Если диагностика проводится ребенку, в кабинете остается кто-то из родителей.
Перед началом процедуры пациента просят несколько раз закрыть и открыть глаза, чтобы настроить аппаратуру. Во время проведения диагностики глаза должны быть закрыты. В том случае, если во время процедуры пациенту будет необходимо сменить положение или посетить уборную, он может сообщить об этом врачам, после чего диагностику приостановят.
Крайне важно, чтобы во время проведения процедуры пациент лежал с закрытыми глазами и не шевелился. В том случае, если человек приоткроет глаза или пошевелится, врач делает соответствующую пометку, поскольку эти действия должны быть учтены при расшифровке электроэнцефалограммы
После того, как ЭЭГ покоя записана, проводятся так называемые «нагрузочные пробы». Их цель — проверить, как будет реагировать мозг на ситуации, являющиеся для него стрессовыми.
Так, может проводиться гипервентиляционная проба. Пациента просят часто и глубоко дышать в течение трех минут. Также может использоваться фотостимуляция со стробоскопическим источником света. Он часто мигает, и это позволяет оценить, как мозг реагирует на яркий свет.
Нагрузочные пробы могут спровоцировать судороги или эпилептический припадок. Медики, которые проводят исследование, обладают соответствующими навыками, чтобы в случае необходимости оказать пациенту неотложную помощь.
После того, как исследование завершено, врач должен напомнить пациенту о том, что следует возобновить прием лекарственных средств, которые были отменены накануне ЭЭГ.
Общая продолжительность процедуры составляет от сорока минут до двух часов.
Как проводится исследование
В зависимости от показаний, который оценил Ваш лечащий врач невролог-эпилептолог, определяются необходимая продолжительность исследования, функциональное состояние пациента во время проведения ЭЭГ (пассивное бодрствование, активное бодрствование, дневной сон, ночной сон) и объем функциональных (нагрузочных или провоцирующих) диагностических проб.
Пациента размещают в затемненной комнате на специальном функциональном кресле или кровати (диване), рядом с которым на штативе расположена электродная установка (аналогово-цифровой преобразователь – АЦП).
На голову пациента одевается специальная электродная шапочка, которая может быть в виде шлема из тонкой ткани либо в виде сетки из мягких резиновых жгутов, под которые врач-нейрофизиолог в определенном порядке вручную располагает электроды. В последнем случае к каждому электроду присоединяют по одному изолированному проводу, подключенному к АЦП, преобразовывающему аналоговые сигналы (колебание сопротивления под электродами) в цифровые и передающему их по кабелю к компьютерному электроэнцефалографу. Подключение происходит через усилитель, поскольку биотоки головного мозга настолько малы, что иначе зарегистрировать их было бы просто невозможно. Именно из-за слабости токов, протекающих в электродах и проводах, методика ЭЭГ является совершенно безопасной и безболезненной для пациента.
Электроды перед наложением смачивают физиологическим раствором хлорида натрия или гелем на водной основе, содержащим хлорид натрия (такие электродные гели абсолютно безвредны для организма пациента, легко смываются водой или стираются одноразовыми тканевыми салфетками). Использование физиологического раствора хлорида натрия или электродного геля необходимо для того, чтобы между электродами и кожей головы не было воздушной прослойки, затрудняющей регистрацию биоэлектрической активности головного мозга.
Участки кожи головы, куда предполагается накладывать электроды, протирают 40-45% спиртовым раствором (чтобы растворить кожный жир, затрудняющий проведение слабых электрических импульсов головного мозга). Накожные электроды при обследовании детей старше 10 лет накладываются по международной системе «10%-20%», а при обследовании детей по системе Юнга.
На уши пациента с помощью мягких клипс устанавливают ушные (неактивные) электроды, которые также смачивают в физиологическом растворе или электродным гелем на водной основе.
Исследование ЭЭГ в амбулаторно-поликлинических условиях обычно проводится в положении обследуемого полулёжа или лёжа (для максимального расслабления пациента и уменьшения артефактов мышечного напряжения) в состоянии пассивного бодрствования (при минимизации внешних звуковых и световых раздражителей). Пациента просят постараться расслабиться и закрыть глаза.
При проведении длительного амбулаторного мониторинга ЭЭГ или видео-ЭЭГ-мониторинга в условиях специализированных противоэпилептических центрах исследуется активность головного мозга в различных состояниях – активном и пассивном бодрствовании, а также во время дневного или ночного сна.
В последние годы также с успехом используются современные информационные (компьютерные) технологии, например, с расположением записывающего устройства на теле пациента с помощью специальных эластичных ремешков, не стесняющих дыхание и движения обследуемого. Последний метод удобен при проведении длительного (дневного, ночного, суточного) амбулаторного мониторинга ЭЭГ, особенно у детей, в домашних условиях.
ЭЭГ – безопасный для здоровья и безболезненный метод исследования, который можно проводить в любом возрасте (от периода новорожденности до глубокой старости).
Как подготовиться к ЭЭГ-исследованию?
Для взрослых:
– Волосы на голове должны быть чистыми.
– Использование гелей, пенок, лаков для волос перед проведением исследования не рекомендуется.
– Если пациент носит в мочках ушей серьги, их необходимо снять (желательно дома или до наложения электродов в кабинете клинической нейрофизиологии и убрать серьги в Вашу сумочку или Ваш карман на застежке молнией или пуговицей).
– Прием пищи (легкий завтрак), должен быть не менее чем за 2 часа и не более чем за 3 часа до проведения исследования.
– Курить разрешается тоже не позднее, чем за 2 часа до исследования.
– Прием тонизирующих безалкогольных (включая кофе, чай, кола-, кофеин– и таурин-содержащие газированные напитки) или алкогольных напитков нужно исключить ещё накануне исследования.
– Если в направлении на ЭЭГ указана проба с депривацией сна – это значит, что накануне исследования Вам нельзя спать не менее 24-36 часов (продолжительность депривации сна зависит от возраста пациента и в обязательном порядке должна согласовываться с лечащим врачом неврологом-эпилептологм).
– Отменять противоэпилептические препараты (антиконвульсанты) накануне исследования, в целом, не рекомендуется. Их отмена проводится только в исключительных (экспертных) случаях (как правило, в условиях круглосуточного стационара) – это обязательно должно согласовываться с лечащим врачом-эпилептологом и иметь особые показания, которые должны быть отражены в направлении на исследование..
Для детей:
– Детям первых месяцев жизни ЭЭГ проводится в состоянии покоя (релаксации) сразу после кормления, в положении на руках у матери или лёжа в кроватке.
– Детям старше года исследование проводят не раньше, чем через час и не позже, чем через 2,5 часа после приёма пищи.
– Детям дошкольного и младшего школьного возраста ЭЭГ делают в состоянии бодрствования, а также дневного или ночного сна (по показаниям).
– При проведении исследования у детей используются специальные электродные шапочки, которые подбираются врачом в зависимости от размера окружности головы ребёнка.

– Нагрузочные пробы с депривацией сна (см. выше) могут проводиться детям с младшего школьного возраста.
– Отменять противоэпилептические препараты не рекомендуется. Отмена проводится только в исключительных случаях – это согласовывается с Вашим лечащим детским врачом-эпилептологом.
– Ребёнку с повышенным уровнем тревоги врач может предложить поприсутствовать на ЭЭГ-исследовании у другого ребёнка, чтобы продемонстрировать маленькому пациенту безболезненность и безопасность процедуры.
– Продолжительность исследования у детей увеличивается на 20-25% (по сравнению с рекомендуемой) для достижения релаксации ребёнка, поскольку напряжение и тревога влияют на картину ЭЭГ.
– Волосы ребёнка должны быть чистыми (см. выше). После проведения исследования голову малыша можно промокнуть индивидуальной пелёнкой либо высушить феном.
– Родителям следует ещё накануне исследования объяснить ребёнку, что ЭЭГ – это совсем нестрашная процедура. Что она очень похожа на игру, в которой можно представить себя космонавтом или роботом или даже инопланетянином, передающим свои мысли по чудо-проводам в чудо-аппарат.
Процесс оформления
С 01.07. 2016 г. справка имеет форму №003-В/у и отличается от предыдущего образца тем, что на ней отсутствует фотография автовладельца, нет граф для врачебных заметок и о сроке действия документа.
Для оформления справки понадобятся:
- паспорт или свидетельство о рождении;
- права или выписка из автошколы;
- военный билет;
- заключение из психоневрологического диспансера (ПНД), наркологического диспансера (НД).
ФЗ №437 от 28 декабря 2013 г. регламентирует, что обследование должно проводиться только лечебно-профилактическими учреждениями: государственными поликлиниками, специализированными наркологическими центрами и другими медучреждениями, имеющими разрешение на предоставление подобных медицинских услуг.
Прежде чем пойти на осмотр по врачам, следует изучить лицензии организаций, которые предоставляют интересующие услуги, уточнить часы приёма, примерную стоимость всех процедур, какие документы нужны для оформления медицинской карты. Соответственно, стоимость и временные затраты отличаются. Если частные клиники сэкономят время и пройти можно всё комплексно, но заплатить чуть больше, то в муниципальной поликлинике нужно будет простоять не один час в очереди, отпрашиваясь у начальства несколько дней подряд.
Согласно действующему законодательству, обращаться в наркологию и кабинет психиатра следует только в районе своей постоянной регистрации, так как эти медицинские учреждения ведут информационно-справочную базу своего подведомственного участка. Кандидат на получение прав должен прожить по заявленному адресу не меньше 3 лет.
Остальных врачей можно обойти по месту проживания в любом порядке. К терапевту лучше заглянуть в последнюю очередь с подписями всех пройденных специалистов.
Памятка по подготовке и проведению ЭЭГ сна
Подготовка к ЭЭГ сна:
1. Ребенка, особенно маленького, желательно подготовить к проведению ЭЭГ. Можно рассказать, что скоро он окажется в гостях, в комнате с детскими игрушками, и будет играть с тетей доктором в космонавта, летчика или водолаза. Инсценируйте подобную игру дома, не забудьте одеть шапочку на голову ребенка.
2. Для более плотного контакта датчиков с кожей головы желательно вымыть голову за день или в день исследования.
3. Поверхность головы должна быть чистая и гладкая: без косичек, хвостиков, заколок.
4. Исследование проводится во время физиологического сна, поэтому необходимо, чтобы ребенок хотел спать. Для этого желательно приурочить время исследования к физиологическому сну Вашего ребенка. Постарайтесь не заснуть в дороге, так как даже пятиминутная дремота помешает ему снова погрузиться в сон. Если ребенок не спит днем, разбудите его утром пораньше.
Проведение ЭЭГ сна
1. На голову ребенка одевается шлем (похожий на шапочку для плавания) со встроенными электродами. Затем, для контакта электродов с кожей, под каждый электрод, заливается небольшое количество ультразвукового геля.
2. Это можно сделать как в состоянии бодрствования, так и вовремя сна малыша. Чтобы процедура одевания шлема и процесс засыпания проходили спокойнее, можно покормить ребенка, взять его любимые игрушки, книжки, планшет.
3. Ребенок может находиться на руках у родителей или на кушетке. Подушка и плед в кабинете имеются, но вы можете принести с собой свои любимые вещи. Кушетка широкая, так что, при желании, можно заснуть вместе с ребенком.
4. Запись бодрствования и функциональные пробы (открывание и закрывание глаз, фотостимуляция и гипервентиляция) проводятся либо в начале, либо в конце исследования, то есть до или после сна.
5. По окончании исследования, происходит распечатка графиков биоэлектрической активности и формируется заключение.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Для эффективной подготовки к исследованию рекомендуем получить специальную очную консультацию специалиста.
Запишитесь на исследование по телефону контакт-центра в Москве +7 (495) 775 75 66 через форму on-line записи или в регистратуре клиники.
Кто проводит видео-ЭЭГ-мониторинг
В нашей клинике само исследование (видео-ЭЭГ-мониторинг) проводят ЭЭГ-ассистенты – высококвалифицированные специалисты, которые имеют специальную подготовку. Это студенты старших курсов медицинского университета, планирующие заниматься неврологией и/или функциональной диагностикой (ФД), ординаторы-неврологи и ординаторы ФД, врачи-неврологи и врачи ФД.
ЭЭГ-ассистент во время проведения исследования будет находится рядом в соседней комнате – ассистентской. Он будет наблюдать за пациентом через монитор.
ЭЭГ-ассистент соберет анамнез, задаст вопросы о принимаемых препаратах, жалобах, о том, как протекает заболевание, спросит, имеются ли в настоящее время приступы и могут ли они быть за период текущего исследования, расскажет о том, как проводится исследование (временные рамки, время проведения проб, сон/бодрствование) и что необходимо делать.
Перед началом исследования необходимо снять с головы все металлические предметы, украшения, серьги, заколки, резинки. Косы необходимо расплести. Нашейные украшения, цепочки, крестик можно оставить, они не влияют на результаты исследования.
Ребенка посадят лицом к экрану телевизора и предложат включить мультики на выбор или оставить какой-либо канал на ТВ. Над экраном телевизора расположена видеокамера. Родителям необходимо сидеть лицом к ребенку, но слегка сбоку, чтобы не загораживать его от камеры
Ребенок должен постоянно находиться в кадре лицом к камере, ребенка нельзя загораживать от камеры. Вам покажут, как обходить камеру.
Необходимо в течение всего исследования (в бодрствовании и во сне) по возможности поворачивать ребенка лицом в камеру. Это необходимо для интерпретации нормальных ритмов ЭЭГ и, особенно, в случае возникновения приступа: часто самым важным для правильной интерпретации приступа является то, как ведут себя глаза в начале приступа, кроме того часто приступы можно отчетливо дифференцировать только по движениям глазных яблок и век, часто приступы проявляются только движениями глазных яблок и век).
Чтобы подобрать оптимальный размер шапки, ребенку измерят объем головы. Затем наклеят одноразовые электроды: два за ушами, один сердечный на область сердца и два миографических на плечи. Потом оденут грудной ремень, электродную шапочку с хвостиком из проводков-электродов и закрепят ее на нагрудном поясе ремешками крест-накрест. Электроды соединены с электроэнцефалографом. Аппарат позволяет усилить биопотенциалы головного мозга, передаваемые от датчиков в несколько сотен тысяч раз.
Используется международная система расположения электродов: 10-20.
В электродную шапочку встроено 20 электродов, в центре которых есть отверстие, куда ЭЭГ-ассистент зальет гель специальными шприцами.
Вам дадут кнопку пациента и лист отметки пароксизмальных состояний.
Кнопку необходимо нажимать только тогда, когда Вы видите у ребенка эпилептический приступ (или то, что родители или их лечащий врач считают эпилептическим приступом).
В лист отметки пароксизмальных состояний необходимо записывать время и описание приступа.
Ребенка нельзя накрывать одеялом, т.к. должны быть видны руки и ноги.
Когда все приготовлено начинается запись видео-ЭЭГ-мониторинга. Сначала проводится запись активного бодрствования, ребёнку предлагается спокойно посидеть с открытыми глазами, разрешается посмотреть мультфильмы. Далее, проводится запись пассивного бодрствования – нужно посидеть с закрытыми глазами, при необходимости запись пассивного бодрствования проводится лёжа (Это необходимо для регистрации основного ритма бодрствования – альфа ритма).
При каких заболеваниях и симптомах необходима регистрация вызванных потенциалов?
Выше уже говорилось, что это исследование нервной системы назначают крайне редко при всей его информативности. Ниже краткий список заболеваний и состояний при которых может быть рекомендована регистрация вызванных потенциалов.
Регистрация зрительных вызванных потенциалов
- Стоимость: 3 000 руб.
- Продолжительность: 30 — 60 минут
- Госпитализация: Амбулаторно
Подробнее
Зрительные вызванные потенциалы (ЗВП)
- снижение зрения, слепота
- рассеянный склероз
- сахарный диабет 1 и 2 типа
- ретробульбарный неврит
- невропатия зрительного нерва
- опухоли головного мозга и сосудистые мальформации со сдавлением зрительного нерва или зрительного тракта
- повышение внутриглазного давления
- снижение зрения или слепота неясной этиологии
- травмы и сосудистые заболевания головного мозга
- энцефалит, энцефаломиелит
- и другие заболевания
Регистрация акустических стволовых вызванных потенциалов (АСВП)
- Стоимость: 3 000 руб.
- Продолжительность: 30 — 60 минут
- Госпитализация: амбулаторно или до 2-ух часов в стационаре
Подробнее
Акустические стволовые (слуховые) вызванные потенциалы (АСПВ)
- нарушение слуха (для проведения дифференциальной диагностики между периферическим и центральным поражением)
- нарушение речи у детей
- рассеянный склероз
- энцефалит, энцефаломиелит и их последствия
- травмы и сосудистые заболевания головного мозга и их последствия
- опухоли головного мозга
- и ряд других заболеваний
У детей регистрация АСВП может проводится, а иногда и единственно возможна, во время наркоза.
Регистрация соматосенсорных вызванных потенциалов
- Стоимость: 8 500 руб.
- Продолжительность: 20 — 50 минут
- Госпитализация: Амбулаторно
Подробнее
Соматосенсорные вызванные потенциалы (ССВП)
- нарушение чувствительности в конечностях (онемение, болезненные ощущения)
- слабость в руках и/или ногах
- нарушение потенции
- нарушение мочеиспускания
- рассеянный склероз
- энцефаломиелит, миелит и их последствия
- плекоспатии, полинейропатии
- нарушения потенции и мочеиспускания
- хронические болевые синдромы
- травмы и сосудистые заболевания спинного мозга, головного мозга и их последствия
Регистрация ССВП часто дополняется проведением игольчатой и стимуляционной электронейромиографии (ЭНМГ).
Когнитивные вызванные потенциалы (P300, MNN)
- снижение памяти
- деменция
- болезнь Альцгеймера
- болезнь Паркинсона
В отличие от предыдущих методов, исследование не может быть проведено у больных, с которыми не возможен адекватный контакт и которые не могу выполнять инструкции исследователя.
Тригеминальные вызванные потенциалы, R III ноцицептивный рефлекс, экстероцептивная супрессия жевательных мышц
- острые и хронические болевые синдромы различного происхождения
- хронические различного происхождения
- невропатия тройничного нерва, тригеминальная невралгия
Вестибулярные миогенные вызванные потенциалы (ВМВП)
- нарушения равновесия и головокружения различной этиологии
- болезнь Меньера
- сосудистые и воспалительные поражения центральной нервной системы, вестибулярного аппарата
- нарушения слуха различной этиологии
- опухоли головного мозга
Регистрация вестибулярных миогенных вызванных потенциалов часто дополняется проведение регистрации АСВП (акустических стволовых вызванных потенциалов).
Кожные симпатические вызванные потенциалы, вегетативные вызванные потенциалы (КСВП)
- полинейропатии различной этиологии
- 1 и 2 типа
- дисфункция вегетативной нервной системы («вегето-сосудистая дистония»)
- хронические болевые синдромы
Как видно, список совсем не маленький. Несомненно, само подозрение на перечисленные заболевания или возникновение указанных симптомов требует самого серьезного внимания со стороны заболевшего и непременного посещения врача. Да и сам результат регистрации вызванных потенциалов требует отдельной трактовки лечащим врачом в совокупности с клинической картиной
Важно помнить, что любое обследование, так же, как и любая терапия (пусть и кажущиеся безобидными обезболивающие, например) должны быть к месту, чтобы не стать бесполезной тратой времени и денег. Собственно говоря, именно в этом и состоит работа грамотного врача
В следующей части мы поговорим о другом относительно редком методе исследования нервной системы — о игольчатой и стимуляционной электронейромиографии (ЭНМГ).
В каких случаях рекомендуют снять электроэнцефалограмму?
В качестве рекомендации, основываясь на данных анамнеза, предъявленных жалоб и осмотра, для прояснения симптоматики и диагноза, данный вид обследования могут посоветовать врачи смежных специальностей: терапевты, педиатры, реабилитологи, остеопаты, вертебрологи и др.
Подобная практика связана с тем, что в последнее время многие пациенты все чаще предъявляют жалобы психосоматического характера, например: жалобы на неприятные ощущения субъективного характера, болевые ощущения неясной локализации, функциональные нарушения неопределенной этиологии и т.п.
ЭЭГ – одно из обязательных в комплексе ряда обследований, которые направлены на выявление медицинских противопоказаний к определённому виду профессиональной деятельности. Например, для получения прав на вождение транспортных средств.
Основные ритмы мозга
В норме, в состоянии бодрствования в мозге генерируются лишь два ритма: альфа и бета волновой, занимающих в совокупности 70-100% всех ритмов.
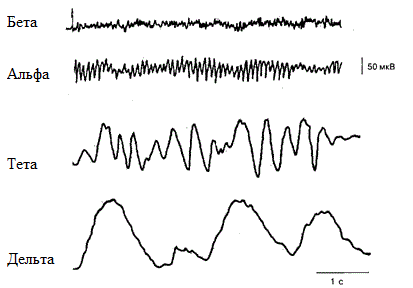
Альфа волны имеют следующие характеристики: частота волн от 8 до 13 в секунду, амплитуда волны не более 50 мкВ. При этом комплексы альфа волн в идеальной норме должны комбинироваться в модуляции – комплексы волн с постепенно возрастающей амплитудой и постепенным дальнейшем угасанием, называемые веретенами.
Бета ритм имеет следующие характеристики: частота волны выше, достигает 14-30 герц, тогда как амплитуда не превышает 25-30 мкВ.
Патологические ритмы мозга представляются в основном дельта и тета волнами. Дельта волны имеют самую низкую частоту: 1-4 герца. Тогда как амплитуда этих волн варьирует очень широко, достигая сотен микровольт. В норме такие волны могут встречаться (но не занимать большую часть времени!) у человека во сне, детей до 6 лет. Превалирование данного ритма характерно для пациентов с черепно-мозговой травмой.
Тета-ритм имеет частоту от 4 до 8 колебаний в секунду. Амплитуда также варьирует широко и может достигать сотен микровольт. Характерен для детей младшего возраста. Мозг в этом состоянии способен к наилучшему усвоению поступающей информации, однако несимметричные тета-волны все же говорят в пользу патологии головного мозга.
Отдельно в ЭЭГ рассматриваются патологические комплексы и феномены. Так, к таким комплексам относятся вспышки альфа волн (высокоамплитудные колебания, имеющие все характеристики альфа-ритма), комплексы пик-волна и острая волна-медленная волна. Данные феномены нередко характерны для пациентов с ЭЭГ.
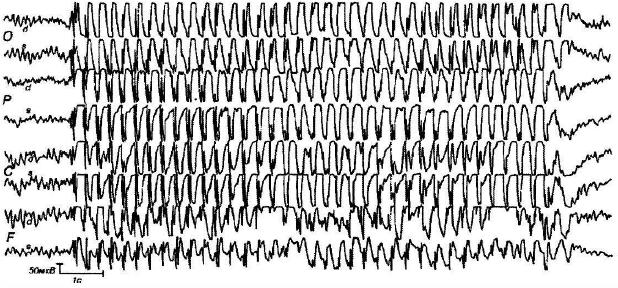
Генерализованные приступы ЭЭГ на записи оставляют очень характерные комплексы волн, так называемый паттерн ЭЭГ. Он представлен повторяющимися волнами определенной частоты, амплитуды, а также формы и зависит от типа приступа. Некоторые паттерны приступов представлены на рисунках.
Все ритмы и феномены мозга следует отличать от так называемых артефактов – помехах при съемке ЭЭГ. К таким помехам может приводить наводка электрической сети, движения электродов во время исследования, неполный контакт электрода с кожей, а также многие другие причины.
Где сделать ЭЭГ в Красноярске
В Красноярске экспертное проведение ЭЭГ детям и взрослым, включая дневной и ночной амбулаторный ЭЭГ-мониторинг, видео-ЭЭГ-мониторинг бодрствования и сна, трехмерная локализация источников эпилептиформной активности, когерентный анализ состояния внутри- и межполушарных связей и др. современные методы компьютерной обработки ЭЭГ, осуществляются на базе Неврологического центра эпилептологии, нейрогенетики и исследования мозга Университетской клиники КрасГМУ им. проф. В.Ф. Войно-Ясенецкого. Анализ и клиническую интерпретацию ЭЭГ осуществляют доктора и кандидаты медицинских наук, врачи неврологи высшей и первой квалификационной категории, прошедшие подготовку в области эпилептологии в ведущих центрах Российской Федерации и за рубежом.
Автор фотографий – Е. Астафьева и Н. Шнайдер. Фотографии проведены в Неврологическом центре эпилептологии, нейрогенетики и исследования мозга Университетской клиники КрасГМУ им. проф. В.Ф. Войно-Ясенецкого и размещены с согласия администрации клиники и обследуемых (родителей обследуемых).
Расшифровка электроэнцефалограммы
При расшифровке показателей ЭЭГ врач учитывает множество факторов: возраст пациента, общее состояние здоровья, возможные показания к проведению исследования, наличие сопутствующих заболеваний.
При расшифровке электроэнцефалографии обращается внимание на показатели альфа-ритма, бета-ритма, дельта и тета-ритмов. Какая норма этих показателей у взрослого человека и какова возможная причина отклонения от нормы на электроэнцефалограмме рассмотрим ниже
Показатель альфа-ритма. Для мозга здорового взрослого человека норма показателя определяется в в диапазоне 8–13 Гц, а амплитуда показателя не должна выходить 100 мкВ. К патологии, определяемой при расшифровке энцефалограммы, относятся:
- амплитуда альфа-ритма менее 25 мкВ и свыше 100 мкв;
- превышение разницы показателей альфа-ритма между полушариями мозга до 35%;
- частотный разброс на энцефалограмме;
- на энцефалограмме фиксируется постоянный альфа-ритм в лобной доле;
- отклонение показателя волновой синусоидальности;
- отсутствие альфа-ритма на электроэнцефалограмме.
Если на энцефалограмме зафиксированы эти патологии, врач может диагностировать возможную асимметрию полушарий головного мозга, которая может развиваться вследствие ОНМК, травмы или развития опухоли. Высокая частота альфа-ритма характерна для черепно-мозговой травмы. Полное отсутствие альфа-ритма – важный диагностический признак слабоумия.
В норме бета-ритм определяется на энцефалограмме с амплитудой 3-5 мкВ в лобных долях обоих полушарий мозга. Амплитуда должна быть симметричной. Высокая амплитуда, зафиксированная на энцефалограмме, характерна для сотрясения мозга. Для энцефалита –воспаления вещества головного мозга- характерно появление коротких веретен на энцефалограмме, причем повышение этих показателей напрямую связано с тяжестью воспалительного процесса.
Если электроэнцефалограмма фиксирует повышение амплитуды на постоянной основе дельта- и тета-ритмов свыше 45 мкВ, врач может диагностировать функциональные расстройства деятельности головного мозга – невроз, неврастению, психоастению. Для тяжелых патологий центральной нервной системы характерно увеличение этих показателей во всех мозговых отделах.
Одним из диагностических признаков развития новообразования в мозге является высокая амплитуда дельта-ритма, а завышенные показатели дельта- и тета-ритмов свидетельствуют о нарушении кровообращения мозга.
В зависимости от того, что показывает электроэнцефалограмма, могут быть назначены дополнительные методы исследования и лечение.
Как проводится электроэнцефалография
Электроэнцефалография проходит в максимально комфортных условиях. Во время исследования пациенту предлагают сесть в удобное кресло или лечь на кушетку. На его голову надевают специальную шапочку, к которой прикреплены датчики – электроды, чутко улавливающие электромагнитные сигналы и передающие их на электроэнцефалограф. Прибор автоматически обрабатывает электрические импульсы, анализируя биоэлектрическую активность головного мозга, затем преобразует полученные данные в графическое изображение — энцефалограмму.
Иногда в ходе проведения процедуры врач рекомендует сделать запись на фоне провокационных проб (это могут быть вспышки яркого света, гипервентиляция, громкие звуки). Также во время ЭЭГ доктор может попросить пациента несколько раз поморгать, чтобы определить графоэлементы (артефакты). Как правило, провокационные пробы делают при выявлении скрытой эпилепсии, когда стандартные методы не дают полной картины происходящих в мозге изменений.
Обычно энцефалография не вызывает у пациента каких-нибудь болезненных ощущений. Надо только быть готовым к тому, что придется длительное время (от 45 минут до 2 часов) находиться в статической позе с датчиками на голове.
Что нужно помнить после проведения исследования?
– После проведения ЭЭГ-исследования в кабинете клинической нейрофизиологии вам предложат индивидуальную салфетку для снятия электродного геля с мест наложения электродов (если для этой цели пациенты предпочитают использовать индивидуальное полотенце или пеленку, то до обращения в кабинет электроэнцефалографии необходимо уточнить возможность такой услуги в диагностическом центре; в ряде клиник может возникнуть необходимость принести индивидуальное полотенце самостоятельно).
– Волосы рекомендуется подсушить феном перед выходом на улицу или перед использованием головных уборов (например, в холодное время года).
– Если проводилась проба с депривацией сна, то не следует планировать в этот день работу или учебу, а также переезды на длительные расстояния, поскольку пациенту нужен полноценный отдых и сон, чтобы не спровоцировать развитие эпилептического приступа. После исследования рекомендуется отбыть по месту жительства (или временного пребывания) в сопровождении ваших близких или друзей.
Заключение электроэнцефалографии
Результат ЭЭГ-исследования представлен распечатками полученных графиков и заключением, в котором специалист отмечает наличие и характер нарушений. Иногда запись результата проводится на электронный носитель — это уместно в том случае, если проводится продолжительный ЭЭГ-видеомониторинг. Все распечатки — и заключения, и сами графики — следует иметь при себе во время консультации у невролога.
При этом врач должен объяснить пациенту, что результат ЭЭГ сам по себе еще не является диагнозом. Это лишь один из фрагментов, помогающий врачу сделать выводы о состоянии пациента.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Фурманова Елена Александровна
Специальность: врач педиатр, инфекционист, аллерголог-иммунолог.
Общий стаж: 7 лет.
Образование: 2010, СибГМУ, педиатрический, педиатрия.
Другие статьи автора
Будем признательны, если воспользуетесь кнопочками: