Изжога при беременности в третьем триместре: почему она возникает?
Содержание:
- Изжога перед родами или во время них
- Причины изжоги во время беременности
- Список литературы и библиографических ссылок:
- Когда обратиться к врачу?
- Правильное поведение мамы — здоровое развитие малыша
- Причины развития изжоги при беременности
- Диагностика
- Причины и факторы
- Определение беременности на ранних сроках
- Печень при нормальной беременности
- Препараты от изжоги при беременности
- Препараты во время беременности при изжоге.
- Потребность организма беременной в витаминах, минералах, микроэлементах
- Медикаментозные средства
- Противопоказания к ЭКО у мужчин
- Советы по питанию
- Профилактика бактерий в моче при беременности
Изжога перед родами или во время них
Многим будущим мамам приходится страдать от изжоги всю беременность, начиная с первого месяца. Чем ближе процесс родов – тем сильнее беременных интересует вопрос, будет ли ее мучить изжога перед родами. Может ли этот симптом беспокоить ее даже в роддоме?
Не стоит волноваться по этому поводу – за несколько дней до родов изжога пропадает, вот по каким причинам:
- перед родами опускается живот, плод меньше давит на желудок;
- движения малыша становятся не такими активными.
После родов неприятные проявления исчезают совсем, но только при условии, что вызваны они беременностью, а не проблемами с ЖКТ.
Причины изжоги во время беременности
Как правило, причины изжоги во время беременности отличаются от причин изжоги вне этого состояния. Даже при соблюдении диеты женщина может страдать от жжения в области желудка на протяжении всего срока вынашивания ребенка.
На первом триместре беременности в организме женщины происходят резкие гормональные перестройки. Именно они могут вызывать изжогу у беременной женщины. Чувство жжения возникает, когда кислота из желудка попадает в пищевод, который не приспособлен к такой «ядовитой» среде.
Эти два отдела пищеварительного тракта разъединены сфинктером или клапаном, который предотвращает обратный ход пищи. Но во время беременности в организме женщины резко возрастает уровень гормона прогестерона. Этот гормон действует расслабляющее на все мышцы, в том числе и на сфинктер и снижает эффективность его работы.
Поэтому, пища, кислота и желчь могут попадать в пищевод и вызывать резкое ощущение жжения и дискомфорт. Еще одна причина изжоги во время беременности – неправильное питание. Некоторые продукты повышают риск возврата пищи и попадания кислоты в пищевод.
Например, газировка может вызывать отрыжку и плохо воздействовать на и без того расслабленный сфинктер пищевода. Поэтому, стоит исключить такие продукты из рациона, чтобы не усилить и без того существенное чувство дискомфорта от изжоги.
[], [], [], []
Отчего возникает изжога во время беременности?
Отчего изжога во время беременности бывает чаще, чем в обычном состоянии? Причин здесь несколько. Беременность – это большая нагрузка на весь организм. Кроме того, беременность вызывает резкие изменения во всем теле женщины, которые влияют не только на детородные органы, но и на все другие органы и системы женского тела.
Ни для кого не секрет, что женщина проходит через колоссальные гормональные изменения и скачки на всех фазах беременности. Эти гормональные перестройки возглавляют список причин изжоги во время беременности.
Кроме того, в теле женщины возникают и естественные физиологические перемены. Плод растет и начинает давить на все внутренние органы и на желудочно-кишечный тракт. Для него остается все меньше места, ведь ребенок занимает почти всю брюшную полость.
Поэтому, происходит сдавливание желудка. Если при этом женщина переедает, движения плода или «теснота» в брюшной полости могут вызывать возвращение пищи назад из желудка в пищевод. Именно там и возникает ощущение резкого и даже болезненного жжения.
Список литературы и библиографических ссылок:
- Калинин А.В. – Гастроэзофагеальная рефлюксная болезнь. Диагностика, терапия и профилактика
- Бурков С.Г.- Заболевание органов пищеварения у беременных
Опубликовано: 28.4.2019
Дополнено: 04.3.2021
Просмотров: 15905
Поделиться
18598
Анализ на ХГЧ во время беременности и не только
10420
Третий триместр беременности
8004
Второй триместр беременности
19042
Первый триместр беременности – всё, что нужно знать
9886
Тошнота при беременности. Как от нее избавиться? Диагностика, профилактика и лечение патологии
27687
Боль внизу живота во время беременности — причины, диагностика и лечение
12007
Почему болят почки при беременности? Причины, диагностика и способы облегчить неприятные симптомы
11458
Грипп при беременности
12946
Почему болит грудь при беременности? Когда проходит боль в груди? Как облегчить это состояние?
9716
Головная боль при беременности. Причины, диагностика и лечение
11307
Почему болит в пупке при беременности? Может ли болеть сам пупок? Причины боли в пупке при беременности. Боль в пупке, связанная и не связанная с беременностью. Что делать, если болит пупок при беременности
9255
Зудящая красная сыпь на животе во время беременности. Причины, диагностика и лечение сыпи на животе при беременности
19394
Признаки беременности на ранних сроках. Период зачатия, физиологические ощущения, виды токсикоза, экспресс-тесты и лабораторные анализы, выявление проблем и патологий
19300
Выделения на поздних сроках беременности
1991
Безопасны ли веганская и вегетарианская диеты во время беременности
11250
Акушер. Чем занимается данный специалист, какие исследования проводит, какие патологии лечит?
28918
Гинеколог-эндокринолог. Чем занимается данный специалист, какие исследования производит, какие заболевания лечит?
24176
3 неделя беременности
23390
2 неделя беременности
23279
1 неделя беременности
31325
Гастроэнтеролог. Чем занимается данный специалист, какие исследования производит, какие заболевания лечит?
35733
Отекают ноги. Причины отеков ног. Отеки ног при беременности и после родов. Что делать при отеках ног?
11822
Вес матери во время беременности влияет на вес ребенка
83633
Бронхография — суть метода исследования. Подготовка к бронхографии. Показания, противопоказания и расшифровка результатов. Бронхография у детей и беременных
77135
Изжога — причины, болезни при которых появляется изжога, современное лечение, изжога при беременности
756892
Рефлюкс эзофагит — причины, симптомы, современная диагностика и эффективное лечение
408698
Гастрит. Причины возникновения, современная диагностика и эффективное лечение болезни.
Когда обратиться к врачу?
Если появление горечи во рту не связано с употреблением кофе, подгоревшей или некачественной пищи, если горький вкус появляется регулярно или сохраняется надолго, если ему сопутствуют другие симптомы, нужно проконсультироваться с врачом. Это может быть стоматолог, если горечь во рту связана с болезнями зубов и десен, гастроэнтеролог, если причина может быть в заболеваниях пищеварительных органов или желчевыводящих путей, гепатолог, если есть симптомы болезней печени.
Важно! В некоторых случаях нужно срочно обращаться за медицинской помощью. Если горечь во рту связана со случайным проглатыванием яда, если она появляется вместе с другими тяжелыми симптомами (затруднение дыхания, отек языка, губ, трудности с глотанием, паралич, изменение сознания), нужно сразу же вызывать скорую медицинскую помощь
Правильное поведение мамы — здоровое развитие малыша
Когда будущая мамочка начинает считать свою беременность по неделям, она, конечно же, знает, что можно кушать, а чего нельзя, что можно делать, а от чего лучше отказаться. Наверняка всем известно, что во время закладки у плода костного аппарата, из организма мамы в организм ребенка переходи кальций, как основной строительный элемент. У плода формируется скелет, а у мамы портятся зубы, ломаются ногти, выпадают волосы, страдает костная структура ее собственного скелета. На любом этапе стоит придерживаться нехитрых правил, которые помогут малышку родиться здоровым и полноценным, а организм мамы не пострадал от нехватки жизненных веществ и микроэлементов.
[], [], []
1-13 недели
- полный отказ от вредных привычек;
- правильное питание – овощи и нежирное мясо (желательно курица, кролик, говядина) приготовленные на пару должны стать преобладающими в основном рационе;
- прием витаминных комплексов, непременно по назначению врача и под контролем лабораторных исследований крови и мочи;
- избегать простудно – вирусных заболеваний и травм;
[]
13-24 неделя
Рассчитывая беременность по неделям, нужно иметь в виду, что с 12 недели весьма вероятно появление отеков, набора лишнего веса из-за постоянно растущего аппетита, поэтому придерживаться диеты станет уже необходимостью.
- пищевой рацион нужно максимально составить из термически не обработанных фруктов и овощей, включить творог, желательно домашнего приготовления;
- во избежание образования отеков отказаться или максимально уменьшить прием соленых, острых, жирных и копченых продуктов;
- ввести в диету кисломолочные продукты и квашеную капусту, только не в больших количествах, чтобы не было сильного вздутия живота. Страшного в этом ничего нет, а вот ощущения будут неприятные. Чувство распирания в животе дело не совсем приятное;
- не забывать прием витаминных комплексов;
- защищать свой организм от вирусов, травм и пищевых отравлений.
[], [], [], [], []
25-36 неделя
Послаблений в диете делать все еще не желательно, нужно лишь разбавлять ее пищей, способной оказывать слабительное действие на кишечник и придерживаться ранее выбранного распорядка дня:
- следить за весом, не набирать излишков, которые будут в тягость маме и не пойдут на пользу малышу;
- не превышать дозировку витаминов, чтобы не произошло преждевременного старения плаценты;
- для избегания запоров, которые часто повторяются на поздних стадиях, целесообразно употреблять в пищу курагу и чернослив. Содержащиеся микроэлементы в названных сухофруктах пойдут на пользу не только маме, но и будут полезны малышу.
[], [], [], [], [], []
Причины развития изжоги при беременности
Беременность сопряжена с рядом изменений в организме женщины для того, чтобы плод развивался правильно и родился в срок и здоровым. Главным образом, на состояние многих органов и систем влияет изменение гормонального фона.
Так, в результате повышения уровня прогестерона, снижается тонус гладких мышечных клеток, находящихся в стенках кишечника, желудка. Вследствие чего замедляется эвакуаторная функция желудка, пища медленнее продвигается по кишечнику, а расслабленный сфинктер кардиального отдела желудка позволяет пище осуществлять ретроградный ход (из желудка в пищевод).
Кроме того, на поздних сроках беременности ситуация отягощается еще и тем, что матка, содержащая плод, «давит» на желудок, смещая его вверх и кпереди. Такое положение желудка еще больше способствует развитию рефлюкса.
Диагностика
Диагностикой и лечением изжоги у беременных занимается акушер-гинеколог, терапевт или гастроэнтеролог. Так как часто изжога во время беременности носит временный характер и вызвана физиологическими изменениями, то особой диагностики данного состояния не требуется. Специалисту необходимо установить связано ли появление изжоги с беременностью или пациентка страдает другими заболеваниями, приводящими к появлению симптома.
Диагностика изжоги у беременной женщины чаще сводится к опросу и внешнему осмотру. Диагноз устанавливается на основе клинических данных и жалоб. Врач детально расспрашивает о жалобах – как проявляется изжога, в какой период, как часто, когда впервые появилась, с чем женщина связывает появление изжоги (прием определенной пищи, изменение положении тела), мучила ли изжога пациентку до беременности и т. д. Также специалиста интересует характер питания пациентки, вредные привычки, распорядок дня. Эти данные позволят более точно установить причину изжоги, а также скорректировать образ жизни и питание женщины.
К инструментальным исследованиям изжоги (верхней эндоскопии, суточной рН-метрии пищевода) во время беременности прибегают крайне редко. Показаниями для инструментальных исследований являются — наличие осложнений, мучительная изжога, не поддающаяся лечению и др. При проведении данных исследований врачи внимательно следят за функцией сердечно-сосудистой системой плода и его оксигенацией (насыщением кислородом). При выборе тактики инструментальной диагностики врач оценивает соотношение риска и пользы каждого метода.
К инструментальной диагностике изжоги относятся:
- эзофагогастродуоденоскопия – диагностическая процедура, при которой врач исследует внутреннюю поверхность пищевода, желудка, двенадцатиперстной кишки при помощи оптического инструмента (эндоскопа), вводимого через ротовую полость;
- ультразвуковое исследование (УЗИ) органов желудочно-кишечного тракта – исследуют состояние органов ЖКТ при помощи специального аппарата, который пропускает ультразвуковые волны через тело человека и выстраивает изображение на мониторе компьютера;
- импеданс-рН-метрия – исследование кислотности желудочного содержимого, основанное на измерении на переменном токе сопротивления между несколькими электродами, введенными в полость пищевода;
- лабораторное исследование материала желудка на Helicobacter pylori – Helicobacter pylori – это бактерия, вызывающая язву желудка и двенадцатиперстной кишки.
Причины и факторы
Кроме растущего плода, существуют и другие факторы, вызывающие изжогу.
Гормональный фон
Возросший уровень гормона прогестерона ведет к ослаблению гладких мышц, которыми выстланы внутренние органы. В результате из-за слабости мышц нижний пищеводный сфинктер – клапан, открывающийся для прохождения пережеванной пищи из пищевода в желудок, действует не достаточно эффективно.
На ослабление сфинктера влияет и постоянное давление увеличивающейся матки на диафрагму и желудок, чем провоцирует заброс его содержимого обратно в пищевод.
Переедание и неправильно подобранный рацион
Зачастую у беременных повышен аппетит. При этом тянет на соленую, копченую, сладкую пищу. Употребление тяжелых продуктов часто становится причиной частой изжоги на последнем сроке беременности.
Переживание и стресс
Во время беременности нервная система женщины становится крайне уязвимой. Резкая смена настроения, депрессия, слезы – именно так реагирует будущая мама на эмоциональные переживания. Все это обусловлено гормональной перестройкой организма. На любой стресс следует реакция желудка – переживание, сора, волнение вызывают его спазмы и нарушение пищеварения.
Еда перед сном
Для нормального развития плода будущая мама не должна испытывать голод. В течение дня, отвлекаясь на дела, разговоры, работу, беременная женщина может есть весьма умеренно. Однако к ночи чувство голода нередко обостряется, и в ход идет любая пища, которая попала под руку и в большом количестве, чем следовало бы. Ночью во время сна функционирование органов замедляется, и пища переваривается не полностью. Горизонтальное положение дополнительно способствует давлению на сфинктер. Желудочный сок легко затекает в пищевод при повороте во сне на другой бок, вызывая ночную изжогу.
Некоторые лекарства
Есть медикаментозные препараты, которые способствуют выработке соляной кислоты, излишки которой попадают в пищевод и вызывают жжение.
Крупный плод
Худые, маленькие женщины, вынашивающие крупный плод, нередко страдают изжогой в конце беременности из-за слишком сильного сдавливания пищеварительных органов.
Определение беременности на ранних сроках
Определение беременности на ранних сроках имеет значение для женщины. Так, почти 50% эмбрионов погибает в первые две-три недели с момента зачатия. Это происходит из-за того, что зародыш беззащитен перед инфекцией, которая может быть в организме матери из-за вредных привычек и других негативных факторов. Прием лекарственных препаратов, курение, длительное пребывание на солнце и прием алкоголя – самые частые причины гибели эмбриона в первые месяцы беременности. Многие женщины могут и не знать о своем положении и продолжать вести фатальный для развития эмбриона образ жизни.
Определение беременности на ранних сроках необходимо и для тех женщин, которые планируют делать аборт. Поскольку аборт на поздних сроках может привести к бесплодию в будущем, и серьезным осложнениям. Медикаментозные аборты делают в течение первых четырех-шести недель беременности, а вакуум-аспирацию или мини-аборт в течение 20 дней после задержке менструации и подтверждения беременности. Классический аборт (выскабливание) делают до 12 недели беременности. Но оптимальным сроком для абортирования и сохранения здоровья женщины, считается срок 6-8 недель.
Наступление беременности определяют по различным признакам, как изменениям во внешности, так и в поведении беременной. Частое изменение настроения, ранимость, изменение вкусовых предпочтений, повышенная чувствительность, тошнота (особенно по утрам), отечность конечностей, задержка менструации и набухание молочных желез могут свидетельствовать о беременности на раннем сроке.
[], []
Печень при нормальной беременности
При нормально протекающей беременности печень и селезенка вернее их размеры, остаются в пределах нормы. У части временных (около 60%) на 2–5 месяце беременности могут появляться пальмарная эритема и телеангиэктазии на коже груди, лица, шеи, рук, что обусловлено гиперэстрогенемией. Эти кожные проявления исчезают в течение первых двух месяцев после родов.
Беременности свойственен слабый холестаз, который связывается с влиянием эстрогенов. Он проявляется повышением содержания желчных кислот в сыворотке крови и замедлением экскреции бромсульфалена. Отмечается повышение щелочной фосфатазы (не более чем в 2-4 раза выше нормы) преимущественно за счет плацентарной фракции, которая в конце беременности составляет около 50% от общего уровня ЩФ сыворотки крови. Характерно повышение уровней холестерина (в 1,5-2 раза), триглицеридов (в 3 раза), а- и в-липопротеидов, фосфолипидов. перечисленные выше отклонения имеют наибольшую выраженность в третьем триместре, нарастая концу беременности. Уровень сывороточного билирубина, как правило, не изменяется, редко отмечается небольшое его повышение (не более чем 2 раза) в различные сроки беременности. Отмечается некоторое снижение уровней общего белка, альбуминов 20% от нормы, что объясняется простым разведением при увеличении объема циркулирующей крови, достигающего максимальных значении в конце второго и начале третьего триместра. Уровень у-глобулинов не изменяется или незначительно снижается. В то же время синтез некоторых белков в печени увеличивается во время беременности, что отражается в повышении уровней а- и в-глобулинов, церулоплазмина, трансферрина, фибриногена, некоторых факторов свертывания. Уровни у-глютамилтранспептидазы (у-ГТ), а также сывороточных аминотрансфераз в норме не изменяются. Нормализация измененных во время беременности биохимических показателей происходит в первые 4-6 недель после родов.
При физиологической беременности наблюдается повышение объема циркулирующей крови и увеличение сердечного выброса. Чрезвычайно важным является увеличение портального венозного давления, что связано с увеличением объема циркулирующей крови, а также с ростом беременной матки и повышением внутрибрюшного давления.
Кроме того, беременная матка, особенно в положении на спине, может сдавливать нижнюю полую вену, в результате чего увеличивается кровоток через систему v.azygos и возможно транзиторное расширение вен пищевода у здоровых беременных. Максимальное увеличение портального венозного давления наблюдается в конце второго – начале третьего триместра беременности, а также во втором периоде родов.
Гистологическое исследование печени у беременных не выявляет каких-либо патологических изменений. Возможны неспецифические изменения, выражающиеся в небольшом повышении содержания гликогена, жировых вакуолей в гепатоцитах.
Поражения печени, обусловленные патологией беременности
Препараты от изжоги при беременности
У 80% беременных изжога исчезает после родов, однако сильная изжога при беременности, особенно если она длится в течение нескольких недель, может сохраняться и после рождения ребенка4.
Часто правильное питание и соблюдение рекомендаций по образу жизни не всегда помогают избавиться от изжоги. Если изжога вызвана какой-либо болезнью, адекватное лечение основной патологии с помощью лекарственных препаратов помогает устранить неприятные симптомы.
Применение народных и нетрадиционных способов устранения изжоги в период беременности также недостаточно эффективно и даже потенциально опасно. Многие из лекарственных трав во время беременности могут принести вред как женщине, так и ее будущему ребенку4.
Поэтому выбор лекарственного препарата желательно обсудить с врачом, который поможет подобрать нужное средство от изжоги при беременности, уделяя внимание с позиции безопасности для плода и потенциального влияния на течение беременности4
Результаты эпидемиологических исследований Омез10 мг при лечении изжоги у беременных свидетельствуют об отсутствии клинически значимого негативного влияния на беременность и состояние здоровья плода или новорожденного5.
Омез10 мг отпускается без рецепта врача, но принимать его самостоятельно без рекомендаций специалиста можно не дольше 14 дней5.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ПО МЕДИЦИНСКОМУ ПРИМЕНЕНИЮ ИЛИ ПРОКОНСУЛЬТИРОВАТЬСЯ С ВРАЧОМ.
Препараты во время беременности при изжоге.
Самым простым и надежным средством является щелочная негазированная вода, бананы, груши, персик без кожуры (но дозы не должны быть чрезмерны)
При отсутствии эффекта прибегают к хорошо зарекомендовавшим себя препаратам, которые можно применять для борьбы с изжогой: «Ренни» или «Гавискон форте» (ВНИМАНИЕ!!! Самолечение может быть вредным для Вашего здоровья)
МЦ «Академия вашего здоровья» рекомендует, для решения проблемы, связанной с изжогой во время беременности, проконсультироваться с профессиональным врачом-гастроентерологом или гинекологом. Доктор сможет компетентно оценить причины Вашей изжоги и предложить оптимальную и безвредную схему лечения, учитываю сопутствующую беременность.
Потребность организма беременной в витаминах, минералах, микроэлементах
Белки должны составлять 20% дневного пищевого рациона, то есть около 60 г / день, жиры — 30%, углеводы — 50%. Для дополнительного обеспечения организма белками беременной рекомендуют употреблять содержащие белок продукты животного происхождения (мясо, молоко, яйца, сыр, рыба). Мясо также является основным содержащим железо продуктом. Но мясо может содержать много жира, это следует учитывать, чтобы не допустить чрезмерного увеличения массы тела.
Чрезмерное увеличение массы тела является фактором риска макросомии плода, дистоции плечиков при родах. С другой стороны, недостаточная прибавка массы тела сопровождается повышенным риском преждевременных родов и низкой массы тела при рождении, задержки внутриутробного развития плода. Молоко и молочные продукты являются идеальной пищей для беременных, так как содержат необходимые вещества в оптимальных соотношениях.
Потребность в жидкости при беременности увеличивается. Дегидратация может вызывать развитие маточных сокращений, возможно, в результате действия вазопрессина на окситоцин рецепторы. Потребность в кальции возрастает до 1,5 г / день. Значительное количество беременных требует дополнительного применения железа; потребность в фолатов растет с 0,4 до 0,8 мг / день. Прием фолиевой кислоты является очень важным на доконцепционном этапе (0,4 мг / день), так как позволяет уменьшить риск пороков нервной трубки плода на 50%.
Женщины, больные диабетом, должны сбалансировать свой пищевой рацион до планируемой беременности, позволит достичь компенсации заболевания и уменьшить риск неблагоприятных перинатальных исходов. Пациентки, страдающие фенилкетонурией, должны в течение 3 мес перед оплодотворением применять диету с ограничением фенилаланина, что позволит уменьшить риск аномалий развития плода, включая пороки сердца и микроцефалии.
При многоплодной беременности рекомендуется дополнительный прием 300 ккал и 10 г белка дополнительно на каждый плод.
Простейшая диета при беременности базируется на пищевой пирамиде, которая включает 6-11 частей злаков, 3-5 частей овощей, 2-4 части фруктов, 3-5 частей молочных продуктов, 2-3 части мяса, бобовых или орехов и 1 часть сладостей. Для увеличения поступлений железа рекомендуют продукты с высоким содержанием железа: мясо, печень, бобовые (для вегетарианцев) вместе с продуктами, богатыми аскорбиновой кислотой (цитрусовые, томаты).
Медикаментозные средства
Лекарственные препараты беременными должны приниматься только после согласования с врачом. Нижеприведенные препараты являются общедоступными, продаются без рецепта, но предварительная консультация с доктором желательна.
Учитывая, что ребенок к 3 триместру уже сформирован, список разрешенных препаратов несколько расширяется. Что можно беременным:
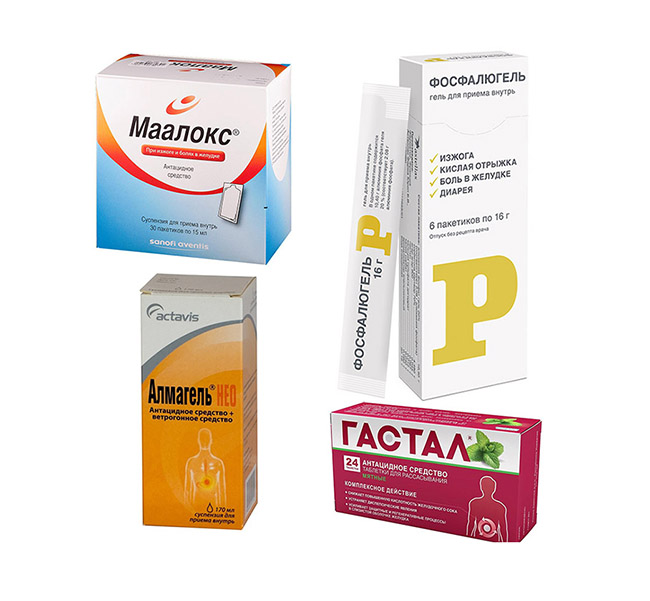
- «Гастал». Таблетированный препарат, доказавший свою эффективность при изжоге. Помогает быстро устранить излишки соляной кислоты, уменьшить боли в желудке и снизить метеоризм. Разрешен на любом сроке беременности.
- «Маалокс». Суспензия, назначаемая при гастрите, гастродуодените, рефлюксе.
- «Фосфалюгель». Используется при лечении гастрита, изжог, эрозии слизистых оболочек и т. д.
- «Альмагель». Снижает агрессивное действие желудочного сока, помогает при изжоге.
В качестве лекарства от изжоги не стоит использовать активированный уголь. Свойство этого препарата, распадаясь на мелкие частицы, абсорбировать и вбирать в себя токсичные вещества и, затем, выводить их из организма. Активированный уголь безопасен для здоровья, не впитывается в кровь, легко выводится из организма, очищая пищеварительную систему, однако он не влияет на кислотность и работу секреторных желез, вырабатывающих желудочный сок. Если принимать уголь регулярно, то значительно снижается вздутие, метеоризм. Его аналогами так же являются: «Смекта», «Лактофильтрум», «Неосмектин».
Противопоказания к ЭКО у мужчин
В связи с тем, что мужчина участвует только в процессе самого оплодотворения, ограничений для него при экстракорпоральном оплодотворении гораздо меньше и подавляющее большинство из них – относительные, то есть потенциально преодолимые. У будущих отцов наиболее распространенными противопоказаниями к ЭКО являются:
Половые инфекции. Сифилис, гонорея, хламидиоз, микоплзмоз, герпес, ВИЧ и другие венерические заболевания – распространенная причина отказа от проведения ЭКО с использованием спермы их носителя. Однако, существующие методы лечения этих патологий, а также очистки эякулята от возбудителей в подавляющем большинстве случаев позволяют получить чистый генетический материал, пригодный для экстракорпорального оплодотворения.
- Нарушения качества спермы. Другой распространенной, но преодолимой проблемой, с которой сталкиваются мужчины при проведении ЭКО – недостаточное количество или полное отсутствие здоровых и активных сперматозоидов в эякуляте. Качество спермы можно повысить, исключив из жизни будущего отца вредоносные факторы, такие как стрессы, излучение, вредные привычки и т. д. Если это не помогает, врач может отобрать из его спермы наиболее жизнеспособную половую клетку и искусственно внедрить ее в яйцеклетку. При полном отсутствии сперматозоидов в эякуляте их можно извлечь непосредственно из яичка.
- Онкологические заболевания. В отличие от женщин, у мужчин рак не является абсолютным противопоказанием к ЭКО, так как не затрагивает половые клетки. Однако, забор генетического материала у страдающего онкологией отца лучше выполнить до противоопухолевой терапии, так как воздействие химических средств и/или излучения существенно снижает количество жизнеспособных и активных сперматозоидов.
К абсолютным противопоказанием для мужчин при проведении ЭКО можно отнести патологии, при которых их организм не вырабатывает сперматозоиды, из-за чего их нельзя извлечь ни из эякулята, ни из яичек. Это могут быть как врожденные аномалии развития половых органов, приобретенное отсутствие тестикул, некоторые эндокринные расстройства и другие нарушения. В таком случае единственный выход – воспользоваться генетическим материалом мужчины-донора.
Советы по питанию
Организм каждой беременной индивидуален и на одну и ту же пищу реакция может быть разной. Однако есть некоторые продукты, употребление которых вызывает негативную реакцию органов пищеварения у большинства беременных. Их не обязательно полностью убирать из рациона, достаточно снизить употребление до минимума. Те, на которые изжога появляется постоянно – лучше исключить совсем.
Продукты, от употребления которых появляется изжога:
- томаты и продукты их переработки – паста, сок, кетчуп;
- квашеная капуста;
- орехи;
- дрожжевое тесто, свежая выпечка;
- свежие и замороженные фрукты и ягоды;
- грибы;
- дайкон и прочие острые корнеплоды;
- шоколадные изделия;
- блюда, приготовленные во фритюре, жареное тесто;
- первое на жирном мясе;
- чеснок, лук;
- специй;
- газировка;
- фаст-фуд;
- передержанные кисломолочные продукты.
Лучшие варианты приготовления пищи для беременной – варка, в том числе на пару, тушение, запекание. Следует увеличить объем овощей, фруктов и зелени для обеспечения женщины и малыша витаминами и клетчаткой. Исключение составляет виноград, богатый сахарами.
Многим беременным приходится значительно снизить или совсем убрать из рациона горох и фасоль, вызывающие вздутие и метеоризм. Главным критерием пищи являются ее свежесть, легкая усвояемость, полезность.

Профилактика бактерий в моче при беременности
Профилактика бактерий в моче при беременности – это методы, позволяющие предупредить развитие заболевания и защитить организм будущей мамы. Забота о своем здоровье и здоровье будущего ребенка – это первоочередная задача каждой женщины. Чтобы предотвратить бактериурию, будущей маме необходимо:
Регулярно сдавать мочу на анализы, для достоверности результатов необходимо использовать только стерильные контейнеры. Перед сдачей анализов запрещено употреблять алкоголь, острые и соленые продукты. Мочу нужно собирать после подмывания, утром
Обратите внимание, что с момента сбора мочи до лабораторного исследования должно пройти не более 2 часов, так как состав мочи меняется.
Беременная должна соблюдать гигиену половых органов и отказаться от синтетического белья. Синтетическое белье провоцирует рост патогенных микроорганизмов, способствует развитию кандидоза и появления бактерий в моче по восходящему типу.
Соблюдение рекомендаций врача, регулярные осмотры и прием назначаемых лекарств, позволят защититься от патологических изменений в период беременности.
Профилактика уретрита, вызвавшего бактерии моче, должна начинаться с соблюдения правил гигиены и здорового образ жизни
Регулярные осмотры у гинеколога и упорядоченная половая жизнь – это лучшие методы профилактики.