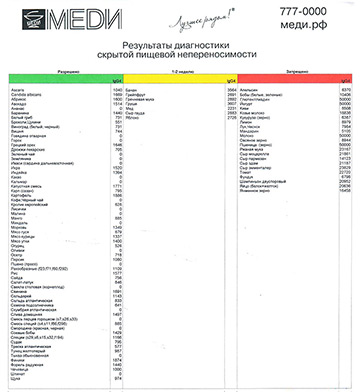
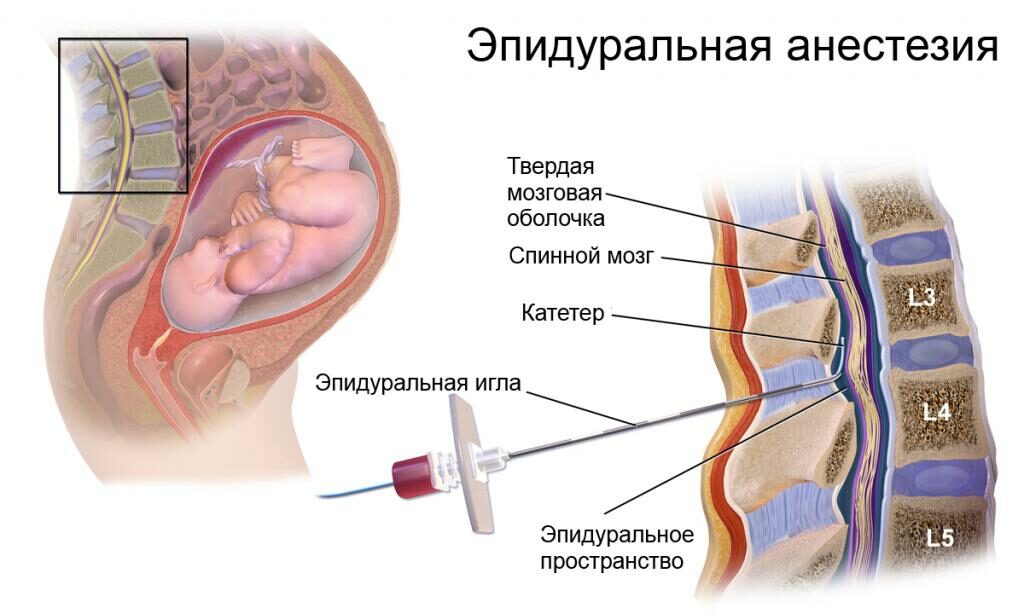
Показания и противопоказания применения ультразвука с гидрокортизоном при заболевании суставов
Содержание:
- Первая диспансеризация
- Прием маммолога: как подготовиться
- Показания к эластографии
- Как часто можно проводить УЗИ
- Как проходит УЗИ кишечника
- УЗ-диагностика в «МедикСити»
- Кому показана ультразвуковая кавитация
- В каких случаях необходима пункция щитовидной железы?
- ЭхоКГ норма: о чем говорят некоторые параметры
- Пренатальный скрининг 1 триместра
- Женщина после ЭКО
- Как проверить грудь при наличии жалоб
- Как проводится пункция?
- Виды УЗИ при беременности
- Сколько раз можно делать УЗИ при беременности?
- Подготовка к проверке проходимости труб
Первая диспансеризация
Рождение ребенка — одно из самых счастливых и волнительных событий в жизни. Своим появлением на свет маленький человек приносит в семью не только огромную радость, но и новые хлопоты. Пожалуй, единственным моментом, который омрачает безоблачное родительское счастье, становится беспокойство о его здоровье. Молодые мамы и папы волнуются, все ли они делают правильно, не навредят ли те или иные действия малышу. Развеять первые сомнения помогает патронажная медсестра или педиатр, которые навещают кроху в первые недели после возвращения из роддома. Они следят за общим развитием малыша, учат родителей основным навыкам по уходу за ним, контролируют процесс заживления пупочной ранки, помогают наладить грудное вскармливание, если мама что-то делает не так.
К возрасту четырех недель родители чувствуют себя намного увереннее, а кроха уже достаточно окреп для первого «выхода в свет», то есть визита в детскую поликлинику. На приеме педиатр проведет контрольное взвешивание, измерит рост и оценит общее состояние грудничка, после чего даст направление на обследование узкими специалистами. Первый скрининг включает в себя осмотр невролога, офтальмолога, детского хирурга и стоматолога. Кроме того, в обязательную программу входит сразу несколько видов ультразвукового исследования. Остановимся подробнее на каждом из них и передаем слово эксперту.
pixabay.com  / 
Прием маммолога: как подготовиться
Никакой особой подготовки не требуется, нужна только предварительная запись на прием в подходящую фазу цикла
Важно выбрать удобную одежду, чтобы быстро можно было раздеться и одеться в кабинете врача. Если ранее проводились какие-либо исследования груди и на руках есть результаты анализов, важно взять их с собой
Стоит также зафиксировать все жалобы, возникавшие со стороны груди, а также отметить все препараты, которые принимаются для лечения или профилактики тех или иных патологий
Это может быть важно для диагностики и определения тактики лечения. При записи к врачу в частную клинику можно дополнительно уточнить, что нужно взять на прием к маммологу
Показания к эластографии
Показания к эластографии печени:
- цирроз и жировой гепатоз печени;
- различные виды гепатитов;
- холангит;
- токсическое поражение печени с симптомами холестаза и цитолиза.
Показания к проведения эластографии мягких тканей, мочевого пузыря и органов мошонки:
- появление новообразований различной природы;
- определение стадии образования;
- уточнение локализации и размера опухоли;
- дифференциация воспалений, кистозных образований и опухолей.
Показания для эластографии щитовидной железы:
- обследование лимфатических узлов;
- определение природы образований щитовидной железы (аденомы, коллоидные кисты, злокачественные новообразования).
Показания к эластографии молочных желез:
- выявление природы пальпируемых и непальпируемых образований в молочной железе;
- дифференциация фиброаденомы и кисты с густым содержимым;
- исследование состояния регионарных лимфоузлов;
- наличие воспалительного инфильтрата.
Показания для эластографии предстательной железы:
- мониторинг лечения онкологических процессов предстательной железы;
- проведение дифференцирования опухолевых и воспалительных процессов;
- выявление пораженных участков в предстательной железе при выявлении высоких ПСА;
- установление локализации патологических образований для проведения прицельной биопсии очага поражения.
Как часто можно проводить УЗИ
УЗИ считается самым безопасным методом исследования по сравнению с рентгеном или КТ. Обследование не требует выполнять хирургические манипуляции, как при пункции.
Не нужно вводить в организм приборы, как при фиброгастродуоденоскопии.
Ультразвук воздействует на человека лишь по двум направлениям:
- тепловое (оно даже не ощущается, так как используются низкие частоты);
- механическое (происходят молекулярные колебания, ощущаемые, как вибрация).
УЗИ надо проводить столько раз, сколько это требуется. Мнимый вред от этой процедуры нельзя сравнить с потенциальным риском, связанным с запоздалым выявлением патологии.
Некоторые методы диагностики заболеваний в наших клиниках:
- Вызов врача на дом
- Диагностика урологических заболеваний
- Диагностика гинекологических заболеваний
- Анализы в клинике и выезд на дом
- Диагностика кожных заболеваний
- Диагностика кардиологических заболеваний
- Диагностика хирургических заболеваний
- Диагностика ЛОР заболеваний
- Гастроскопия взрослым и детям
- Удаление новообразований на коже
- Диагностика половых инфекций
Как проходит УЗИ кишечника
Процедура проводится несколькими видами датчиков, имеющих разное предназначение и глубину проникновения ультразвуковых волн. Пациент заходит в кабинет врача, снимает одежду, затем ложится на спину. Основной метод обследования – трансабдоминальный. На живот наносится прозрачный гель, необходимый для проведения сигнала от датчика к телу. Врач исследует область проекции ЖКТ, получая визуальную информацию на монитор аппарата.
Осмотр прямой кишки при трансабдоминальном обследовании затруднен, так как орган глубоко расположен и защищен лобковой костью. Для диагностики возможной патологии прямой кишки используют трансректальный датчик с введением непосредственно в прямую кишку. Пациенту предлагают повернуться на бок и согнуть ноги. У женщин для лучшего доступа к ЖКТ иногда используется трансвагинальный датчик.
При проведении УЗИ в толстый кишечник может быть введена жидкость, которая позволяет рассмотреть стенки расправленного тракта. Методика позволяет оценить перистальтику и всасывающую способность слизистой оболочки.
УЗ-диагностика в «МедикСити»
Ультразвуковая диагностика относится к наиболее информативным и доступным методам исследования здоровья пациентов. В некоторых областях (например, в акушерстве), УЗ исследование является основным средством диагностической визуализации.
Помимо обследования беременных пациенток, эта методика уникальна для проведения диагностики некоторых органов и систем, например, кровеносных сосудов (триплексное исследование сосудов), сердца (эхокардиография) и т.д.
УЗИ безболезненно, не оказывает вредного воздействия на организм и не требует значительных материальных затрат. Немаловажным является и тот факт, что процедура не продолжительна по времени и не утомительна для пациентов, при этом дает качественную и полную информацию о состоянии обследуемого отдела организма.
Преимущества УЗ-диагностики:
- возможность изучения большинства органов и систем;
- доступность и быстрота исследования;
- отсутствие противопоказаний;
- высокая информативность;
- безопасность, неинвазивность;
- возможность неоднократного повторения процедур для уточнения диагноза, мониторинга течения заболевания, отслеживания динамики лечения;
- возможность проведения скрининговых обследований для профилактики и раннего обнаружения патологии и т.д.
В клинике «МедикСити» проводятся следующие УЗ исследования:
- Эхокардиография с доплеровским анализом;
- Исследование органов брюшной полости;
- УЗИ мочеполовой системы у мужчин;
- УЗИ органов мошонки;
- УЗИ предстательной железы;
- УЗИ в гинекологии;
- УЗИ плода;
- Исследование щитовидной железы;
- Исследование молочных желёз;
- УЗИ вен;
- УЗИ периферической нервной системы;
- Эластография;
- Исследование плевральных полостей;
- УЗИ поверхностных органов и структур (мягких тканей, лимфатических узлов, слюнных желез, щитовидной железы, молочных желез, мошонки);
- УЗИ мочевыводящей системы (почек, надпочечников, мочевого пузыря с определением остаточной мочи);
- УЗИ плода;
- УЗИ органов малого таза мужчин и женщин, в т.ч. трансректальное и трансвагинальное;
- Ультразвуковая триплексная допплерография сосудов головы и шеи, внутренних органов, конечностей;
- Ультразвуковая диагностика суставов, позвоночника.
Особенности подготовки к УЗИ
При анализе результатов УЗ-диагностики обязательно учитываются анамнез пациента и клиническая картина болезни. Поэтому, если у пациента имеются при себе данные предыдущих сканирований, рекомендуется взять их с собой.
Как правило, специальной подготовки ультразвуковая диагностика не подразумевает. Так, для изучения состояния сердца, почек, глаз, головного мозга, молочных желез, щитовидной и слюнных желез, а также для обследования беременных (УЗИ плода) специальной подготовки не требуется.
Однако существует ряд исследований, к которым готовиться необходимо:
Подготовка к УЗ исследованию брюшной полости предполагает предварительное тщательное очищение кишечника с помощью клизмы или специальных препаратов. Также пациент должен прийти на процедуру натощак (не пить, не есть и не курить!).
Подготовка к ультразвуковому исследованию предстательной железы у мужчин методом трУЗИ также подразумевает использование очистительной клизмы. То же касается и трансректального УЗ-обследования органов малого таза у пациентов обоего пола. На УЗ-диагностику малого таза следует приходить, заранее выпив 1,5-2 л воды, чтобы мочевой пузырь был полным. Подготовка к УЗИ исследованию мочеполовой системы для женщин и мужчин заключается в тщательной гигиене соответствующих органов.
Как проходит ультразвуковое исследование
Пациент во время обследования находится в положении лежа, сидя или стоя, в зависимости от того, какие органы подлежат изучению.
Для обеспечения хорошего контакта с датчиком на кожу исследуемой зоны тела наносят проводящий ультразвук гель на водной основе.
Водя датчиком по коже пациента, врач меняет положение датчика и при необходимости усиливает или ослабляет надавливание, чтобы получить наиболее полную информацию о состоянии органов.
По завершении диагностики врач отпускает пациента и приступает к анализу данных. Далее он составляет свое экспертное заключение.
В среднем, ожидание результатов диагностики составляет 30 минут.
Кому показана ультразвуковая кавитация
Следует отметить, что процедура проводится не всем пациентам. Например, тем, у кого не более десятка лишних килограммов, могут предложить другие действенные методики коррекции тела, например, лимфатический дренаж, антицеллюлитный массаж.
Показания к УЗ-кавитации:
- объемные отложения жира в области живота, плеч, спины, боков, бедер, ягодиц;
- фиброз, целлюлит на бедрах и ягодицах, «апельсиновая корка»;
- излишки кожи, дряблость, плохой тонус;
- дефекты после ранее проведенной хирургической липосакции.
Противопоказания к ультразвуковой кавитации:
- онкологические заболевания;
- беременность и лактация;
- болезни крови, сосудов;
- склонность к образованию тромбов;
- аутоиммунные заболевания;
- сахарный диабет;
- болезни и повреждения кожи в зоне обработки;
- иные причины, которые могут выясниться на консультации.
В каких случаях необходима пункция щитовидной железы?
Обычно узлы в щитовидной железе выявляет врач-эндокринолог во время пальпации (ощупывания), либо их обнаруживают в ходе УЗИ. Иногда встречаются большие узлы, которые заметны под кожей, деформируют шею, нарушают дыхание и глотание.
Некоторым пациентам достаточно пройти ультразвуковое исследование, компьютерную томографию шеи и сдать анализ крови на гормоны. Эти методы диагностики могут показать, что узел не является злокачественным. Но в большинстве случаев диагноз приходится уточнять с помощью пункции и тонкоигольной биопсии.
Заподозрить злокачественный характер узла во время УЗИ можно по некоторым признакам:
- низкая эхогенность (темный цвет на снимках);
- неоднородная структура;
- отсутствие вокруг узла темного ободка Хало — обычно он выявляется при доброкачественных образованиях;
- неровные, нечеткие границы;
- неправильная форма;
- наличие уплотнений — кальцинатов;
- обильное или, напротив, скудное кровоснабжение;
- увеличение лимфатических узлов — это может говорить о том, что они тоже поражены злокачественной опухолью.
Риск того, что узел окажется злокачественным, повышен у людей с отягощенным семейным анамнезом (рак щитовидной железы у близких родственников), у тех, кто ранее страдал раком эндокринных органов, подвергался воздействию ионизирующих излучений.
В соответствии с современными рекомендациями, диагностическая пункция показана, когда в щитовидной железе обнаружен узел диаметром 1 см и более, который определяется на ощупь.
Врач принимает решение о том, нужно ли проводить пункцию щитовидной железы и биопсию узла, в каждом случае индивидуально, изучив результаты УЗИ и других исследований. Некоторые критерии играют важную роль:
| Факторы, которые свидетельствуют о высоком риске рака щитовидной железы | Факторы, которые указывают на низкий риск злокачественной опухоли (пункцию можно отложить) |
|
|
Вы можете получить консультацию у компетентного специалиста в клинике Медицина 24/7. Наши врачи работают в соответствии с современными международными стандартами.
ЭхоКГ норма: о чем говорят некоторые параметры
Существует диапазон нормальных значений того или иного показателя УЗИ сердца для взрослых людей (у детей нормы иные и напрямую зависят от возраста).
Так, наряду с другими важными параметрами, ЭхоКГ помогает получить информацию о фракции выброса сердца — по этому показателю определяется эффективность работы, выполняемой сердцем с каждым ударом.
Фракцией выброса (ФВ) именуется процент от объема крови, выбрасываемой в сосуды из желудочка сердца во время каждого сокращения. Если в желудочке было 100 мл крови, а после сокращения сердца в аорту попало 55 мл, считается, что фракция выброса составила 55%.
Когда звучит термин фракция выброса, как правило, речь идет о фракции выброса левого желудочка (ЛЖ), так как именно левый желудочек выбрасывает кровь в большой круг кровообращения.
Здоровое сердце даже в покое с каждым ударом выбрасывает в сосуды более половины крови из левого желудочка. При уменьшении фракции выброса развивается сердечная недостаточность.
Норма фракции выброса левого желудочка для взрослого человека составляет 55-70%. Значение 40-55% говорит о том, что ФВ ниже нормы. Показатель менее 40% и еще более низкие фракции выброса указывают на сердечную недостаточность у пациента.
Пренатальный скрининг 1 триместра
По правилам пренатальный скрининг 1 триместра делается на сроке 10-13 недель. К 10-й неделе эмбрион становится плодом, вокруг которого образуется плацента. У малыша уже заложены все внутренние органы, и можно услышать биение его сердечка. Пренатальный скрининг 1 триместра заключается в 2 процедурах: изучение показателей крови и УЗИ плода.
Пренатальный биохимический скрининг: анализ крови
Это важнейшая и очень информативная процедура, пройти которую нужно каждой беременной женщине.
- Биохимический анализ венозной крови.Генетические исследования проводятся по маркёрам, последовательности ДНК-цепочки. Скрининг трисомий 13, 18 и 21 выявляет неправильное сочетание генов, полученное в момент деления половой клетки и превращения оплодотворённой яйцеклетки в эмбрион. Больной ребёнок наследует не две хромосомы, а три, что мешает его физическому и умственному развитию в дальнейшем. При лишней 13-й хромосоме развивается синдром Патау, при 18-й и 21-й хромосомах — синдромы Эдвардса и Дауна. Если скрининг трисомий подтверждает наличие аномалий, женщине проводят биопсию хориона — исследование ворсинок, покрывающих оболочку плода. Это исследование дает точный ответ на вопрос, есть ли у ребенка генетическая патология.
- Определение уровня гормонов беременности.Когда плод имплантируется в матку, резко возрастает уровень гормона хронического гидротропина человека. Если у мамы не выявлен сахарный диабет или многоплодная беременность, значительное повышение ХГЧ свидетельствует о наличие патологий у плода.
- Определение уровня плацентарного лактогена.Это гормон, вырабатываемый плацентой, защищает плод: понижает уровень глюкозы, продуцирует аминокислоты, а также подавляет иммунитет, если организм матери не воспринимает будущего малыша как «родного» — т.е. организм женщины отторгает плод. Понижение и повышение уровня плацентарного лактогена свидетельствует об аномалии развития беременности.
- Определение уровня свободного эстриола.Его концентрация — точный маркер наличия патологий у малыша, например, если родители являются близкими родственниками. Понижение эстриола указывает на гидроцефалию, анэнцефалию (отсутствие головного мозга) у ребёнка, синдромы Дауна, Патау и Эдвардса, другие нарушения
- Определение уровня белка РАРР-А.Этот плазменный белок вырабатывается в большом количестве только во время беременности. По уровню белка РАРР-А судят о возможном самопроизвольном прерывании беременности, хромосомных нарушениях у плода и пр.
- Уровень ингибина А.Показатель повышается в 2 раза при наличии синдрома Дауна у малыша. Это тоже плацентарный гормон (гидропротеин), по которому судят о развитии беременности.
Все анализы проводятся натощак. Перед процедурой женщине нужно выспаться, избегать стрессов и настроиться на позитив.
УЗИ-диагностика плода при пренатальном скрининге в 1 триместре
УЗИ на ранних сроках проводят методом двухмерной илитрехмерной эхографии. Несмотря на то, что размеры плода составляют ещё всего несколько сантиметров, УЗ — диагностика очень информативна
Например, только в этот период можно выполнить важное исследование — УЗИ воротниковой зоны плода. Избыток лимфатической жидкости в воротниковой зоне указывает на возможное развитие аномалий — это сигнал, что маму необходимо обследовать более тщательно
После 13-й недели беременности лимфатическая система полностью формируется, и лимфа поступает в кровь, растекаясь по всему организму.
УЗИ показывает количество эмбрионов, точный срок беременности, размеры плода, его размещение в матке, приблизительное очертание скелета, выявляет правильное положение органов, симметричность развития головного мозга, пропорциональность развития костей. Также доктор изучает строение носовой кости — признак, исключающий синдром Дауна.
Женщина после ЭКО
Искусственное зачатие несет в себе последствия и для будущего. После рождения ребенка у мам появляются заболевания щитовидки и кардиомиопатия, климакс может наступить раньше срока. Тот факт, что после ЭКО снижается продолжительность жизни, является распространенным мифом, то же самое касается и развития рака. Большинство врачей не находят прямой связи между ЭКО и образованием злокачественной опухоли
Важно помнить: если после родов состояние здоровья ухудшилось, его можно поправить, вовремя обратившись к врачу.
Будет ли другим ребенок после ЭКО?
Негативные последствия ЭКО наступают не всегда. Не стоит опасаться, что они проявятся все и сразу. Чтобы исключить возможные риски, необходима тщательная диагностика состояния организма еще до процедуры.
Видео: о страхах и опасениях ЭКО
Как проверить грудь при наличии жалоб
Если женщина или гинеколог при осмотре обнаружили уплотнение, диффузные образования или болезненность, необходим внеплановый прием. Его также рекомендуют проводить в первую фазу цикла. При острых состояниях (признаки воспаления, резкая боль), в том числе на фоне лактации, возможно посещение врача в любой день.
Отдельный вопрос – на какой день проверяют молочные железы у женщин, вступивших в менопаузу. Если месячные уже прекратились, проводить осмотр можно в любой день, самообследование груди в домашних условиях лучше осуществлять каждый месяц, в один и тот же день, например, 1 числа.
Как проводится пункция?
Диагностическая пункция щитовидной железы в среднем продолжается 20 минут. Во время процедуры пациента обычно укладывают на спину и подкладывают под плечи подушку, чтобы немного запрокинуть голову. Это упрощает доступ к щитовидной железе для врача.
Общий наркоз во время пункции не нужен. Некоторые врачи используют местную анестезию — обкалывают область вмешательства раствором лидокаина. Это позволяет полностью избежать болевых ощущений. Анестезию можно и не проводить. В таком случае ощущения во время пункции будут такими же, как во время укола в вену.
Для аспирационной биопсии используют тонкую иглу (22, 25 или 27 калибра) и шприц объемом 10–20 мл. Для удобства его можно вставить в специальный металлический держатель.
Пункцию щитовидной железы проводят под контролем ультразвука. УЗ-навигация помогает ввести иглу точно в нужное место и не повредить соседние анатомические структуры.
Рекомендуется получить образцы ткани не менее чем из 2 мест — за счет этого снижается риск ошибки. Зачастую делается 3–6 попыток, а некоторые эксперты рекомендуют не менее шести.
Если в щитовидной железе имеется киста (полость с жидкостью), то в нее вводят иглу, аспирируют содержимое, а затем проводят биопсию оставшейся ткани. Жидкость из кисты собирают в отдельную емкость и отправляют на цитологическое исследование.
Виды УЗИ при беременности
Для установления беременности, УЗИ может быть проведено с помощью вагинального датчика (врач вводит датчик во влагалище). Это позволяет с большей чёткостью оценить наличие плодного яйца и изменений в организме женщины, связанных с беременностью. Когда можно делать УЗИ такого вида при беременности? Это можно проводить уже на 3-ей неделе после зачатия.
В основном же, проводят абдоминальное УЗИ (врач водит датчиком УЗИ-аппарата по животу).
Самым распространённым видом этого исследования является стандартное УЗИ, но, при желании, для более детального рассмотрения плода и окружающего пространства, можно сделать:
- стандартное 2-D УЗИ. Это исследование в двух измерениях. Проводится на любом сроке беременности и даёт основную информацию о состоянии плода и прилегающих тканей. Длительность обследования – 15-20 минут.
- 3-D УЗИ – на экране УЗИ-аппарата врач видит трёхмерную цветную картинку. Она позволяет рассмотреть высококачественное изображение ребёнка. Можно рассмотреть лицо, половую принадлежность и т.д. Длится такое исследование коло часа.
- 4-D УЗИ – почти то же, что и 3-D, но изображение выдаётся на экран в режиме реального времени. Это позволяет рассмотреть фактическое состояние ребёнка и увидеть движения плода в процессе сканирования, а также записать изображение на носитель. В итоге родители получают не фотографию малыша, а видеозапись с ним.
Вредно ли делать УЗИ во время беременности?
У женщин часто возникает вопрос: УЗИ при беременности – это вредно или нет? Процедура УЗИ абсолютно безопасна как для матери, так и для плода. Сам метод основывается на ультразвуковых колебаниях высокой частоты, которые не несут никакой опасности.
Как часто можно делать УЗИ при беременности?
В плановом порядке проводится 4 УЗИ-обследования. Если же у женщины появляются жалобы на здоровье, или у врача есть подозрения на патологию плода или организма матери, которые могут привести к осложнениям, то УЗИ может проводиться неограниченное количество раз для качественного контроля в динамике и своевременной постановки диагноза и выработки стратегии лечения.
Сколько раз можно делать УЗИ при беременности?
На вопрос, сколько раз и как часто можно делать УЗИ при беременности, трудно ответить однозначно, так как здесь всё зависит от индивидуальных показателей здоровья женщины и её будущего ребёнка. Существует среднее количество плановых УЗИ – их три, по одному в каждом триместре. Если результаты каждого последующего УЗИ показывают, что плод развивается нормально и для него нет никаких угроз, то лишний раз проходить данную процедуру не имеет смысла.
Если же на очередном плановом УЗИ выявлено какое-либо отклонение (например, вес и рост плода не соответствуют средним нормальным значениям, нарушен кровоток между плацентой и плодом и так далее) врач, наблюдающий беременную, может назначить ей определённую терапию. После прохождения курса лечения (амбулаторно, в дневном стационаре или в домашних условиях) есть смысл в назначении повторного УЗИ, которое покажет эффективность проведённой терапии.
Дополнительное УЗИ может проводиться уже непосредственно перед родами – в роддоме. Такое исследование может помочь врачам в определении правильной тактики ведения родов либо для назначения кесарева сечения.
Вредно ли УЗИ при беременности для плода?
Вопрос, вредно ли УЗИ при беременности для плода, волнует большинство будущих мам. Исследования влияния данной процедуры на развитие будущего ребенка показали, что двухмерное УЗИ (которое и назначается чаще всего) не наносит вреда плоду. При таком исследовании УЗИ-аппарат испускает довольно слабые волны, не способные нарушить структуру эмбриона, повлиять на его рост и так далее.
Другой вопрос – 3D и 4D УЗИ. Вредны ли такие исследования для будущего ребёнка? Чтобы получить трёхмерное/четырёхмерное изображение плода на экране УЗИ-аппарата, требуется более глубокое проникновение звуковых волн в структуру тканей плода. При этом может иметь место негативное влияние таких волн на ткани, например их перегрев или разрушение. Поэтому 3D и 4D УЗИ назначаются только в тех случаях, когда польза от них намного превышает возможный вред. Такие процедуры ни в коем случае не должны назначаться в «развлекательных» целях, например, когда родители просто хотят поподробнее разглядеть своего малыша или получить его трёхмерное фото на память.
Подготовка к проверке проходимости труб
Проверка проходимости маточных труб, каким бы методом она не проводилась, должна проводиться при обязательном условии контрацепции в менструальном цикле, в котором планируется исследование. Это связано с тем, что после имплантации плодного яйца в полости матки на ранних сроках беременности мы его еще не увидим при УЗИ, но можем легко вымыть раствором, подаваемым под давлением для проверки труб из матки в маточную трубу и таким образом получить внематочную беременность. Даже если беременность уже много лет не наступает, если у Вас не удалены маточные трубы, а у партнера есть сперматозоиды в эякуляте, вероятность зачатия не исключена, и как нарочно, долгожданная беременность может самостоятельно наступить именно в тот самый «неподходящий» момент, когда Вы запланировали исследование труб.
Оптимальные сроки проведения процедуры — первая фаза менструального цикла, обычно 7–12 день, после полного завершения кровянистых выделений из половых путей и до овуляции, чтобы жидкость в брюшной полости не мешала ультразвуковой дифференциальной диагностике. Перед рентгеновским исследованием проходимости труб рекомендуется половой покой от начала цикла до проведения ГСГ.
За двое суток до манипуляции нужно отказаться от употребления продуктов, вызывающих вздутие живота (бобовые, клетчатка, острые блюда), чтобы избежать влияния кишечных газов на качество снимка. Если ранее никогда не проводились исследования с контрастным веществом, то за час до введения контраста обычно проводят тест-пробу для исключения аллергических реакций на препарат.
Противопоказания для гистеросальпингографии
- беременность любого срока, либо подозрение на нее;
- острый воспалительный процесс любой локализации;
- маточные кровотечения;
- аллергические реакции на компоненты, входящие в состав контрастных веществ;
- тяжелые заболевания сердца, почек, печени.
Обследование перед процедурой включает
- Общий анализ крови и мочи; (годен 1 мес)
- Биохимия крови (общий белок, АЛАТ, АСАТ, билирубин, мочевина, креатинин, глюкоза); (1 мес)
- Мазок на степень чистоты влагалища; (1 мес)
- Анализ крови на ВИЧ, сифилис и гепатиты В и С (3 мес)
- При наличии общих заболеваний (сердца, почек, печени и проч.) дополнительно рекомендуется заключение от терапевта или другого узкого специалиста.
Возможные последствия и осложнения
После проведения проверки маточных труб возможны:
- небольшие сукровичные выделения из половых путей в течение 2–3 дней;
- боли в нижних отделах живота тянущего характера;
- легкая тошнота, головокружение, слабость.
Для устранения дискомфорта рекомендуется применение анальгетиков, а также в течение 2–3 дней рекомендуется половой и физический покой и ограничение горячих водных процедур.