Плоскостопие у детей
Содержание:
- Степени тяжести плоскостопия
- Симптомы плоскостопия
- Лечение плоскостопия у детей
- Лечение поперечного плоскостопия у детей
- Симптомы грибка ногтей у детей
- Когда нужно обратиться к врачу?
- Опасности плоскостопия
- Стоит ли использовать готовые стельки?
- Лечится ли плоскостопие с помощью стелек?
- Профилактика плоскостопия у ребенка
- Причины развития заболевания
- Почему возникает плоскостопие
- Особенности сухих мозолей
- Симптомы плоскостопия
- Опасность несвоевременного лечения
- Нужно ли лечить плоскостопие?
- Как помочь стопе?
- Виды и причины
- Лечение плоскостопия ортопедическими стельками
- Лечение вальгусного плоскостопия у детей
- 2. Что может спровоцировать варикоз?
- Консервативное лечение гипермобильной плосковальгусной стопы.
- Оперативное лечение гипермобильной плосковальгусной стопы.
- Ригидное плоскостопие у детей.
- Диагностика ригидного плоскостопия у детей.
- В клинике Медицина 24/7 консультируют врачи-эксперты мирового уровня
Степени тяжести плоскостопия
Плосковальгусная деформация без надлежащего лечения неумолимо прогрессирует:
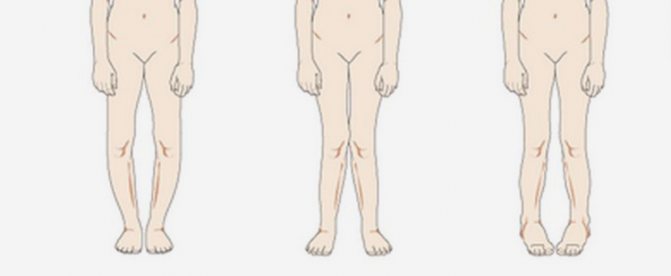
- I степень – слабо выраженная. Нормальные по форме ступни отекают, болят после ходьбы, но после отдыха восстанавливаются. Высота свода – 25-35 мм.
- II степень – перемежающаяся. Ступни заметно расширены, продольные и/или поперечные своды опущены до 25-17 мм, причем уменьшение их высоты заметнее к вечеру; походка нарушается, возникает косолапость; вследствие деформации крупных суставов боль становится продолжительнее, распространяется до колена.
- III степень – высота свода ниже 17 мм, наблюдается плоско-вальгусное искривление стопы с опорой на внутреннюю часть, заболевание всего опорно-двигательного аппарата; интенсивность болей выше, переносимость нагрузок минимальная.
Симптомы плоскостопия
Дети обычно практически не жалуются на какой-либо дискомфорт в области стопы, а если такое и происходит, то обычно родители не придают этому серьезного значения.
Обратите внимание на следующие возможные симптомы плоскостопия:
- неравномерно стертые башмачки, внутренняя часть подошвы и каблук стерты сильнее, один ботиночек стерт больше другого;
- жалобы ребенка на боли или усталость в ножках после подвижной игры или активной прогулки;
- при простом осмотре стоп ребенка замечаете уплощение сводов.
Если изменилась походка ребенка, он стал меньше двигаться, больше отдыхать после ходьбы, бега, жаловаться на усталость и боль в ножках, ребёнка необходимо проконсультировать у опытного врача-невролога.
Лечение плоскостопия у детей
Плоскостопие у детей является прогрессирующим заболеванием, которое требует лечения. Чем раньше оно будет начато, тем эффективнее будут результаты. Если выявлено врождённое плоскостопие, борьба с ней начиная с первых недель жизни ребёнка. Это дает возможность полностью избавиться деформации стопы. При врожденном плоскостопии применяют следующие способы лечения:
- Массаж мышц стопы и голени.
- Удержание стопы в правильном положении. Действие выполняется при помощи бинтования, наложения этапных гипсовых повязок. Вышеуказанные способы могут быть использованы только в том случае, если ребенку уже исполнилось 6 месяцев.
- Проводится специальная лечебная гимнастика.
- Если случай запущенный, возможно осуществление операционного вмешательства.
- Если плоскостопие выявлено у ребёнка старшего возраста, все действия направлены на укрепление мышечно-связочного аппарата стопы. Человека, у которого выявлена патология, направят на курс ЛФК, массаж и физиотерапию. Дети младшего возраста, страдающим недугом, не должны носить мягкую обувь. Чешки, валенки и резиновые сапоги необходимо исключить из гардероба. Рекомендуется носить ботинки, которые имеют твердую подошву с небольшим каблучком. Обувь должна хорошо фиксировать голеностопный сустав. Если заболевание выявлено в более старшем возрасте, необходимо носить специальную ортопедическую обувь, в которой присутствует стелька-супинатор. Она поднимает опущенный свод стопы и возвращает его в нормальное положение. Это позволяет разгрузить конечности, равномерно распределить вес и избавиться от возможных последствий.
- Чтобы избавиться от проблемы, врач может назначить проведение гидромассажа, магнитотерапию или контрастные ножные ванны. Грязевые, парафиновые или озокеритовые аппликации также способны дать положительный эффект. Если вышеуказанные способы не помогают избавиться от патологии, назначается применение лангета и гипсовых повязок. Если у ребенка выявлена тяжелое комбинированное плоскостопие, возможно оперативное вмешательство. Операция проводится на костных и мягких тканях стопы и голени. Обычно в раннем возрасте действие не выполняют. Операция может быть назначена детям, которые достигли 8-12 лет.
Слабая и умеренная форма плоскостопия у детей излечимы полностью, если коррекция была начата своевременно. Вернуть стопе правильную форму при запущенных случаях патологии достаточно проблематично. Тяжёлые стадии заболевания с трудом поддаются коррекции. После длительного лечения может наступить незначительное улучшение. Однако если с проблемой не бороться, у ребенка может наблюдаться выраженная деформация стопы, а также суставов и позвоночника.
Лечение поперечного плоскостопия у детей
В нормальном, естественном, состоянии подошва человека снабжена двумя выемками (сводами). Первый или продольный, располагается с внутренней стороны и является наиболее заметным. Второй расположен у основания фаланг и называется поперечным. В зависимости от того в каком месте наблюдается просадка свода и диагностируется продольное или поперечное плоскостопие. Обе эти выемки работают на нормальную амортизацию, которая необходима при ходьбе, а так же принимают участие в функционировании вестибулярного аппарата, позволяющего поддерживать равновесие. Если же связки и мышцы у ребенка ослаблены, то поддерживать необходимую форму стопы они не могут. Подошва теряет свои рессорные характеристики. При этом происходит перераспределение нагрузки: она частично со стопы переходит на суставы нижних конечностей и позвоночный столб. Постоянный повышенный прессинг на органы, которые к таким нагрузкам не приспособлены, и постепенно начинает наблюдаться деформация суставов и позвоночника, появляется болевая симптоматика.
Лечение поперечного плоскостопия у детей начинается с постановки диагноза. Боль купируют лекарственными препаратами, а ситуацию пытаются исправить, подключив физиотерапевтические процедуры.
- Врач – ортопед, быстрее всего, посоветует больному носить ортопедическую обувь, которую можно приобрести в специализированных магазинах или изготовить на заказ, индивидуально под стопу пациента. Иногда будет достаточно и ортопедической стелечки. У нее по внутренней стороне находится специальное утолщение (супинатор), на месте пяточки должно присутствовать небольшое углубление, а у основания фаланг – подушечка. Наличие клиновидных вставок дает возможность регулировать угол наклона стопы.
- Лечение плоскостопия у детей всегда комплексное. Поэтому кроме специальной обуви, малышу назначается массаж, позволяющий активизировать кровоток в проблемной области и улучшить отток лимфы. При этом повышается тонус мышц и связок, которые должны заработать нормально, исправляя создавшуюся ситуацию.
- В каждом случае подбирается и конкретный комплекс упражнений, который кроме повышения общего мышечного тонуса, должен направленно работать на восстановление утерянных функций.
Такое сочетание методик позволит более эффективно провести лечение поперечного плоскостопия у детей, существенно уменьшив симптоматику заболевания. Если терапия была начата на ранней стадии заболевания, то вполне реально избавиться от патологии раз и на всегда. В случае же тяжелой степени заболевания, таим комплексным подходом болезнь можно затормозить или приостановить. В особо тяжелых случаях обойтись без хирургического вмешательства не получится.
Симптомы грибка ногтей у детей
Признаки болезни зависят от типа инфекции и продолжительности протекания недуга. Далее рассмотрим основные виды и формы заболевания.
Грибок ногтей у детей
При онихомикозе у детей наблюдаются изменения структуры ногтевой пластины:
- Желтый или серый цвет;
- Утолщение или утончение;
- Потеря естественного блеска;
- Ноготь теряет прочность, становится хрупким, крошится;
- Слоение ноготков, а вокруг них появляется шелушение, уплотнения или язвочки.
Грибок ногтей у ребенка может протекать бессимптомно и проявится на стадии, когда для лечения потребуется вмешательство. На начальном этапе развития на ногтевой пластине образуется видимое пятно желтого или белого цвета. Со временем оно распространяется по всей поверхности ногтя, который впоследствии уплотняется и отделяется от ногтевого ложа. При бездействии больного недуг перетекает в тотальную дистрофическую форму.
Грибок на стопе у ребенка
При микозе у детей поражается межпальцевая область. В этой зоне появляются эрозии, трещины, а со временем грибок распространяется по всей стопе. На ней появляются следующие изменения:
- Сильное шелушение кожи;
- Многочисленные трещины;
- Ороговение кожи;
- Боль при ходьбе босиком или в обуви;
- Пузырьковые высыпания на сводах и боковой части ступней;
- Жжение, зуд и боль в месте поражения.
Когда нужно обратиться к врачу?
Поводом для обращения к врачу-косметологу за решением проблемы сухой мозоли обычно служит такое ее состояние, когда терпение пациента подходит к концу и он не видит возможности справиться с этим своими силами. Интенсивные воспалительные процессы, мучительная боль при ходьбе, постоянно рецидивирующее возникновение мозолей, несмотря на принимаемые меры, приводят к пониманию и принятию того факта, что без квалифицированной медицинской помощи уже не обойтись. Мы готовы оказать такую помощь в нашей клинике, поскольку имеем медицинскую лицензию.
Штат клиники состоит из специалистов с медицинским образованием. Мы составим для вас детальный план лечения, в результате исполнения которого вы позабудете о мозолях навсегда.
При этом рекомендуем вам не дожидаться наступления острых состояний и обращаться за помощью заблаговременно. Тем самым вы сильно облегчите себе процесс избавления от сухих мозолей и сэкономите деньги.
Опасности плоскостопия
Плоскостопие — не просто заболевание стоп, оно становится фактором развития осложнений:
- прострелы в суставах, судороги стоп;
- травмы суставов, костей и мышц ног, особенно страдают колени;
- патологии опорно-двигательного аппарата (ревматизм, остеохондроз и т.д.);
- развитие патологии стоп — сильная деформация пальцев, сустава свода и поверхности стоп — это пугающий вид с невозможностью подобрать обувь;
- боли сустава, спастика мышц голени, стопы, артроз, болезни нижних конечностей, сложно ходить и делать лечебные упражнения;
- на последних стадиях провоцирует изменения позвоночника и других участков тела.
Стоит ли использовать готовые стельки?
В интернете, ортопедических салонах, аптеках и магазинах медицинской техники часто можно встретить ортопедические стельки и обувь. Они обходятся значительно дешевле тех, которые выполняются индивидуально, не требуют предварительной диагностики. К использованию таких стелек можно приступить сразу после покупки. Продавцы помогают их выбрать, с учетом степени и вида плоскостопия.
Проблема лишь в том, что такие стельки не лечат плоскостопие. В них человек может ощущать себя более комфортно, уменьшается боль и усталость в мышцах ног. Но такое лечение лишь симптоматическое. Приобретение готовых стелек всегда создает на стопе участки повышенного давления. К тому же, не тренируются мышцы свода. Напротив, они разгружаются и постепенно атрофируются.
Рельеф подавляющего большинства стелек массового производства абсолютно не соответствует рельефу стопы отдельно взятого человека. Она не учитывает особенностей ходьбы.
Таким образом, покупные стельки вряд ли будут хорошим лечением, так как вылечить плоскостопие у взрослых с их помощью нельзя. Даже незначительные положительные изменения маловероятны. Болезнь будет скорее прогрессировать при регулярном использовании этих медицинских изделий.
Лечится ли плоскостопие с помощью стелек?
Плоскостопие начальных стадий, без сопутствующих деформаций стоп и без артроза суставов излечивается при помощи стелек или ортопедической обуви. Стельки должны быть изготовлены только на заказ под конкретного человека. Их носят не меньше 5-6 часов в сутки. Курс лечения длится от 2 до 4 лет и более. Желательный результат достигается у 60% пациентов. У остальных есть улучшение, но болезнь не излечивается полностью.
Важные условия эффективности стелек:
- идеальное соответствие рельефу подошвенной поверхности стопы;
- отсутствие участков повышенного давления на стопу, которое со временем может привести к структурным изменениям мягкотканных структур;
- создание условий для тренировки мышц свода при ходьбе.
Индивидуальные стельки влияют на степень напряжения мышц, положение суставов, напряжение сухожилий. Они также оказывают воздействие на проприоцептивную чувствительность и способствуют лучшему управлению динамики тела человека. Хорошие стельки не только снимают симптомы и корректируют деформации стоп, но и улучшают осанку, формируют правильную походку.
Профилактика плоскостопия у ребенка
О правильной походке нужно позаботиться до того, как малыш начал ходить. Для этого через полгода и год после рождения его должен осмотреть ортопед или хирург. Опытному глазу специалиста видны даже малозаметные предпосылки к заболеванию.
В раннем возрасте важно не допустить рахита. С этой целью ребенку необходимо получать достаточное количество витамина Д
Солнечный свет, проникающий в кожу во время прогулок, обеспечивает природный синтез витамина. В холодное пасмурное время года дефицит возмещает аптечный аналог. Его дозировку назначает педиатр.
Нельзя раньше времени побуждать малыша к самостоятельному сидению, стоянию, хождению. Организму виднее, когда мягкие и твердые ткани будут готовы к подобной нагрузке. Самый показательный период для плосковальгусных изменений – 3-7 лет. В этом возрасте хотя бы раз в 1-2 месяца нужно проводить дома тестирование отпечатками, визуальным сравнением симметричности ног в положении стоя.
Причины развития заболевания
1. Плоскостопие у взрослых
Приобретенное плоскостопие у взрослых встречается при парезах, параличах, воспалительных поражениях костей и мышц стоп, голени, стопы, даже просто пальца ноги. Как правило, заболевание стоп у человека средних лет зачастую подразумевает поперечное плоскостопие.
Значимыми факторами являются лишний вес и ношение тесной обуви, чрезмерная нагрузка (большой вес на тренировках при том, что спортивная обувь не совсем правильно подобрана).
Женщины страдают от плоскостопия и болезней ног в четыре раза чаще мужчин: это обусловлено ношением обуви на высоких каблуках и давлением на ноги во время работы или при беременности. Недуг возможен из-за слабости мышц стоп и голеней, а также растяжения стоп. В результате у женщин чаще происходит воспалительное заболевание стоп.
Встречается и травматическое плоскостопие — как последствие переломов или вывихов кости ступни.
Комбинированное происхождение плоскостопия приводит к осложнениям болезни и препятствует лечению стоп.
2. Плоскостопие у детей, особенности и признаки.
Болезнь ног и стоп возможно обнаружить даже у самых маленьких детей. Но малыш при рождении в норме имеет плоскую стопу, а формирование кости стоп начинается ближе к году, когда возрастает нагрузка на свод стоп, и продолжается несколько лет.
После осмотра младенца врач не ставит диагноз плоских стоп, скорее всего посоветует ждать лет до 3х.
Для профилактики искривления стоп у детей рекомендован детский ортопед, который подберет обувь для формирования формы ступни правильно. Но часто родители получают противоположные назначения для стоп. Один специалист советует ортопедические сандали, другой — хождение босиком дома и по разнообразным поверхностям: по песку, камням.
Возможно, будут назначены процедуры и терапия для профилактики.
Невнятный комментарий врача может либо встревожить родителей, либо лишить их бдительности. Ведь так можно пропустить дефект развития, например, рахит.
Деформация стоп портит жизнь пациента в любом возрасте. Выделяют три степени у детей:
- Начальная степень: ребенок иногда жалуется на боль ног при движении стопы;
- Признак усиления плоскостопия — умеренный дискомфорт стоп и в покое, переходящий на икры ног;
- Интенсивная боль в ногах, косолапость. Быстрая усталость в районе сводов стоп и пальцев при ходьбе.
Плоскостопие в детстве может иметь предпосылки.
- Первый симптом развития заболевания ног: ребенок регулярно жалуется на тяжесть ног, даже сидя;
- Х-образная форма ног, неуклюжесть движения;
- От простого упражнения наблюдаются неприятные ощущения, их вызывает даже массаж на свод стоп сидя и расслабленное хождение;
- Подошва обуви стирается с внутренней стороны стопы;
- Внутренняя часть стоп и пальцы болят от нагрузки;
Уже с трех лет можно провести диагностику отпечатком стоп.
Когда есть признаки плоскостопия, важно не ждать школьного возраста. Рекомендуется осмотр, пока форма кости не сформировалась
Ребенка с дефектом стоп утомляет даже ходьба и привычная активность. Время от времени он жалуется на боль и тяжесть стоп.
Поэтому если кроху утомляет ходьба, он устает от домашних дел, не встает босиком на всю стопу на поверхность, не любит делать массаж на ноги — это повод сделать обследование конечностей.
Почему возникает плоскостопие
Деформация стопы может быть врожденной или приобретенной. Причин тому – очень много:
- переломы, травмы, растяжения лодыжек;
- травмы стопы, пяточной и предплюсневой костей;
- рахит, на фоне которого кости теряют плотность и страдают от избыточной нагрузки;
- слабость мышц, связок и костей;
- нарушения метаболизма;
- излишняя масса тела;
- неправильная, узкая, неудобная обувь.
Процент врожденного плоскостопия не велик – всего 3 %. Стопа деформируется по причине дисплазии суставов. Независимо от источника проблемы, ее нужно решать, поскольку патология нарушает нормальную биомеханику движения и способствует заболеваниям опорно-двигательного аппарата.
Плоскостопие в сочетании с лишним весом – огромная угроза вашим суставам
Особенности сухих мозолей
Этот дефект захватывает небольшую площадь кожи, видна четкая граница между пораженной и здоровой кожей. Сухая мозоль может быть со стержнем — это корень мозоли, уходящий вглубь кожи. Снаружи это выглядит как небольшое отверстие посередине мозоли. Стержневые мозоли характерны для женщин из-за ношения ими обуви на каблуках. Сильной боли они не вызывают, но при нажатии чувствуются неприятные ощущения и дискомфорт. Длительно существующие мозоли довольно болезненны, ухудшают эстетику стопы, не позволяют носить красивую обувь. Чем дольше существует мозоль, тем глубже проникает ее стержень, разрастаясь в глубоких слоях кожи. Огрубевшие ткани с трудом поддаются размягчению обычными кремами, для полного удаления омозолелости требуется аппаратное лечение. То же самое касается инфицированных мозолей с прогрессирующим воспалительным процессом.
Симптомы плоскостопия
Симптомы плоскостопия зависят от его вида и стадии развития заболевания.
В развитии продольного плоскостопия выделяют следующие стадии: предболезнь, перемежающееся плоскостопие, плоскостопие I-й, II-й и III-й степени тяжести.
Первые признаки плоскостопия
О том, что у вас плоскостопие могут свидетельствовать следующие признаки:
- ваша обувь обычно стаптывается и изнашивается с внутренней стороны;
- при ходьбе ноги быстро устают;
- при работе «на ногах» ноги устают и к концу дня отекают. Обычно отечность наблюдается в районе лодыжек. Могут быть судороги;
- вы обнаруживаете, что вам нужна обувь на размер больше, словно нога выросла. Или прежняя обувь становится слишком узкой.
Стадия предболезни
Стадия предболезни характеризуется возникновением усталости ног и болью в стопе после длительных статических нагрузок, то есть если приходится долго стоять или много ходить. Возникающий дискомфорт или боли в стопах свидетельствуют о несостоятельности связочного аппарата. При этом форма стопы еще не нарушена.
Перемежающееся плоскостопие
На стадии перемежающегося плоскостопия стопа теряет свою форму при нагрузках, но после отдыха форма стопы восстанавливается.
Плоскостопие I-й степени
Плоскостопие I-й степени – это слабовыраженное плоскостопие. Деформация стопы незначительная. Продольный свод сохраняется и имеет высоту не менее 25 мм. При надавливании на стопу могут возникать болезненные ощущения. Немного меняется походка. При ходьбе быстро возникает усталость. К вечеру стопа может отекать.
Плоскостопие II-й степени
При плоскостопии II-й степени продольный свод стопы – не выше 17 мм. Отмечаются постоянные и довольно сильные боли в стопах, боль может подниматься до коленного сустава. Больной испытывает затруднения при ходьбе.
Плоскостопие III-й степени
Плоскостопие III-й степени характеризуется значительной деформацией стопы. Продольный свод практически отсутствует. Сильные боли затрудняют даже непродолжительную ходьбу. Отечность стоп и голеней сохраняется практически постоянно. Может болеть поясница, появляются сильные головные боли.
Поперечное плоскостопие
Развитие поперечного плоскостопия приводит к тому, что пальцы приобретают молоткообразную форму. В результате проседания поперечного свода плюсневые кости смещаются; большой палец отклоняется к наружной стороне стопы, при этом начинает выпирать головка первой плюсневой кости. Визуально это выглядит так, что в основании большого пальца растет косточка. Чем выше степень поперечного плоскостопия, тем больше отклонение большого пальца. В районе выпирающей косточки может наблюдаться боль, отечность и покраснение. Это свидетельствует о воспалении сустава.
Опасность несвоевременного лечения
Многие родители интересуются, до скольки лет можно вылечить плоскостопие у ребенка. Как правило, патологию выявляют еще до того момента, как малыш делает первые шажочки. Плоскостопие у годовалого ребёнка не всегда является патологией, так как свод стопы формируется в течение первых трёх лет жизни, но опытный врач заметит неладное даже у такого малыша. Если не предпринимать никаких мер, последствия могут быть крайне печальными, так как стопы выполняют важнейшие для человеческого организма задачи: правильно распределяют нагрузку и выступают в роли амортизаторов, защищающих позвоночник и суставы от встряски.
Начинать лечить плоскостопие у детей можно в возрасте 2-3 лет или раньше. Терапия направлена на профилактику развития патологии, так как до пяти лет врачи обычно не ставят деткам диагноз плоскостопие, так как до этого момента своды ступней только формируются. Подробную информацию о развитии и лечении плоскостопия у детей 1-1,5 лет вы найдете на нашем сайте.
Нужно ли лечить плоскостопие?
Нет сомнений в том, что лечение необходимо. Дело не только в том, что патология доставляет человеку боль и дискомфорт, ограничивает его физическую активность. Она также повышает риск других заболеваний опорно-двигательного аппарата.
Плоскостопие уменьшает рессорную (амортизирующую) функцию стопы. В результате увеличивается вибрационная нагрузка на позвоночник, страдают суставы. У больных плоскостопием выше риск сколиоза, остеохондроза, деформирующего остеоартроза крупных суставов нижней конечности.
Таким образом, при появлении признаков деформации стопы стоит обращаться к врачу сразу, так как вылечить плоскостопие нужно как можно быстрее. Заболевание склонно к прогрессированию. К тому же, оно вызывает множество осложнений, которые с трудом поддаются лечению.
Частым осложнением поперечного плоскостопия становится Hallux valgus. Это деформация первого (большого) пальца стопы, которую в народе называют «косточкой на ноге». Болезнь в 20 раз чаще развивается у женщин, чем у мужчин. Предрасполагающим фактором считается врожденная слабость связочного аппарата стопы. Ситуацию усугубляет ношение тесной обуви на высоком каблуке. При тяжелой деформации может потребоваться хирургическое лечение.
Как помочь стопе?
Татьяна Бахтигозина, корреспондент «АиФ-Красноярск»: Сергей Александрович, в последнее время складывается ощущение, что плоскостопие есть у большинства детей. Правда, что врачи всё чаще ставят такой диагноз?
Сергей Скурат: Я работаю ортопедом 11 лет и не увидел, что за этот промежуток времени увеличилось количество детей с плоскостопием. Вообще, окончательно такой диагноз можно поставить только в 17-18 лет, когда организм уже сформирован. А предпосылки видны в 5-10 лет. Есть такой диагноз — дисплазия соединительной ткани, то есть её незрелость. Он подразумевает повышенную эластичность соединительно-тканного сухожильного аппарата. С возрастом это проходит. И если следовать рекомендациям ортопеда, то деформации стопы можно избежать.
— Какова профилактика плоскостопия?
— Тут надо действовать в комплексе
Важно хотя бы раз в год показывать ребёнка ортопеду. И врач уже назначит то, что ему необходимо
Обычно это массаж, лечебная гимнастика, специальная обувь или ортопедические стельки. Некоторым детям достаточно их собственной активности для исправления стопы, и никакого специального лечения не требуется.
Из-за плоскостопия может развиться сколиоз. Фото: pixabay.com
— Может ли плоскостопие спровоцировать другие заболевания?
— Конечно. Плоскостопие может привести к нарушению осанки, сколиозу. И наоборот, нарушение положения позвоночника часто провоцирует проблему со стопами. Так же есть научное мнение, что плоскостопие может повлиять на прикус зубов.
Статья по теме
Нет шпилькам и балеткам. Ортопед — о правильной обуви для здоровья ног
Виды и причины
В зависимости от локализации изменений, ортопеды выделяют три вида плоскостопия:
- продольное: уплощение продольного свода стопы, чаще формирующееся в молодом возрасте;
- поперечное: уменьшение высоты поперечного свода, возникающее в среднем возрасте (35-50 лет), часто на фоне ношения неудобной обуви и стоячей работы; является нормой в возрасте до 10 лет;
- комбинирование: сочетание двух вариантов.
Плоскостопие делится на виды и в зависимости от основных причин, вызвавших его возникновение:
- врожденное: изменение формы стопы в связи с нарушениями внутриутробного развития; выявляется сразу после рождения и встречается крайне редко;
- приобретенное: связано с внешними или внутренними причинами; в рамках этого вида выделяют плоскостопие:
- статическое: обусловлено повышенной нагрузкой на стопу, встречается в 4 из 5 случаев заболевания;
- травматическое: развивается после травм стопы и голеностопного сустава (переломы, вывихи, растяжения и разрывы связок и т.п.);
- паралитическое: связано с параличом мышц стопы, например, после перенесенного полиомиелита или инсульта;
- рахитическое: изменение формы стопы на фоне нехватки витамина Д, связано с повышенной мягкостью костей.
Статическое плоскостопие диагностируется наиболее часто. Оно развивается и в детстве, и во взрослом возрасте и может быть обусловлено:
- врожденной слабостью связочного аппарата; часто сочетается с другими видами ортопедической патологии;
- избыточная масса тела: создает повышенную нагрузку на свод стопы;
- малоподвижный образ жизни: от нехватки нагрузки связки, образующие каркас стопы, слабеют;
- профессиональные факторы: длительная работа в стоячем положении, постоянный подъем тяжестей и т.п.;
- беременность: уплощению стопы способствуют рост веса и смещение центра тяжести;
- ношение неправильной обуви: высокий каблук или его отсутствие.
Лечение плоскостопия ортопедическими стельками
При борьбе с плоскостопием необходимо носить специальную обувь. Ортопедическая обувь правильно распределяет нагрузку на стопы и способствует выздоровлению.Специальную обувь можно заменить на ортопедические стельки при плоскостопии. Стельки учитывают строение стопы и еще несколько дополнительных факторов. Нагрузки на ноги становятся меньше.
- Стопы меньше устают.
- Суставы больше не деформируются.
- Улучшаются амортизирующие действия на стопу.
- Уменьшается нагрузка на позвоночник.
Лечение плоскостопия заключается в пассивном воздействии (ношение ортопедических стелек), а также в активном воздействии (массаж, упражнения).
Лечение вальгусного плоскостопия у детей
Вальгусное плоскостопие – таким словосочетанием ортопеды определяют патологию, когда косточка пяточной зоны отклонилась от своего нормального положения наружу. В народе такой дефект называют «косолапием». Если деформация затрагивает поперечные мышцы, получаем поперечное вальгусное плоскостопие, если продольные – то соответственное название. Отсюда и проводят комплексное, но более направленное лечение вальгусного плоскостопия у детей.
При этом достаточно просто и самостоятельно определить нормально или с патологией расположены ноги. Для этого нужно мысленно провести линию от промежутка между пальцами конечностей (промежуток берем между двумя внутренними и тремя наружными), проводим ее по середине коленной чашечки и к тазобедренному суставу. Любое отклонение от этой линии является подтверждением присутствующей деформации. При этом различают вальгусное искривление: голень западает внутрь, ноги визуально смотрятся как буква «Х». Варусное искривление, соответственно, голень выпадает наружу, визуально ноги образовывают бублик.
При любой из этих патологий малыш очень быстро устает, у него появляются боли в нижних конечностях. Своевременное и комплексное лечение вальгусного плоскостопия у детей позволит полностью восстановить потерянный мышечный тонус, исправить искривление, привести в норму состояние свода стопы. После всестороннего обследования лечащий врач – ортопед подберет терапию, которая будет наиболее эффективна в конкретном случае.
- Первое правило терапии – в положении стоя, ножки малыша должны смыкаться друг с другом – это позволит снизить нагрузку на нижние конечности, а, соответственно, и на стопы, соединительные ткани и суставы.
- Уменьшить продолжительность пеших прогулок.
- Хорошим вкладом в купирование плоскостопия будет посещение бассейна, бегание босиком по различным фактурам грунта (травка, песочек, галька), катание на велосипеде. Игра с мячом, хождение по бревну и лазание по лестнице – все это прекрасный вклад в копилку успеха.
- Для коррекции дефекта, ортопед выписывает пациенту ортопедическую обувь и специальные стельки, которые подбираются или изготавливаются непосредственно под ножку ребенка.
- Не обойтись и без ежедневной лечебной гимнастики с ее оздоровительными упражнениями.
- Не последнюю роль в выздоровлении играют и массажи, которые проводятся по схеме, специальными курсами. Промежутки между комплексами занятий около месяца. Количество процедур в одном курсе назначается врачом индивидуально и может составлять от 10 до 20.
- В случае неэффективности проводимой терапии, доктор может принять решение о необходимости хирургического вмешательства. Назначается варизирующая остеотомия. Смысл операции: в бедренной кости иссекают клиновидный осколок, а оставшуюся костную ткань соединяют посредством винтов. После окончания оперативного вмешательства используют специальный аппарат, позволяющий наружно фиксировать кость. Такая процедура имеет называние — остеосинтез по методу Илизарова.
2. Что может спровоцировать варикоз?
Основным провоцирующим моментом является генетическая предрасположенность варикоза, т.е. наследственность. Основной запускающий фактор – это беременность. Именно поэтому сосудистые звездочки и выступающие вены у женщин чаще всего появляются во время беременности. Но беременность сама по себе не является причиной варикозной болезни, это просто толчковый момент. Следующий фактор, это гиподинамичная офисная работа. Люди, проводящие в сидячем положении много часов, не имеющие возможности двигаться, естественно находятся в зоне риска. Что касается курения, то оно не влияет на варикоз, но провоцирует артериальные патологии.
Консервативное лечение гипермобильной плосковальгусной стопы.
В большинстве случаев данное состояние протекает полностью бессимптомно. Свод стопы восстанавливается по мере взросления ребёнка. При появлении болей рекомендуется ношение ортопедических стелек и ортопедической обуви. При обнаружении укорочения ахиллова сухожилия рекомендованы упражнения по его растяжке.
При неэффективности консервативных мер показано оперативное лечение. Если основная проблема заключается в укорочении ахиллова сухожилия выполняется его удлиняющая пластика. В редких случаях упорного болевого синдрома может потребоваться удлинняющая остеотомия пяточной кости (остеотомия Evans) для коррекции отведения переднего отдела стопы. Может потребоваться медиализирующая скользящая остеотомия пяточной кости для коррекции вальгусного положения заднего отдела стопы. При избыточной супинации может потребоваться подошвенная клиновидная остеотомия первой клиновидной кости.
Оперативное лечение гипермобильной плосковальгусной стопы.

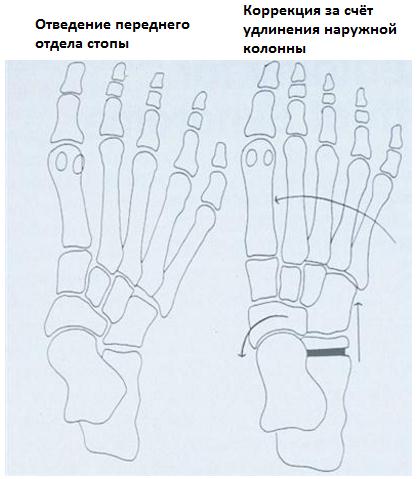
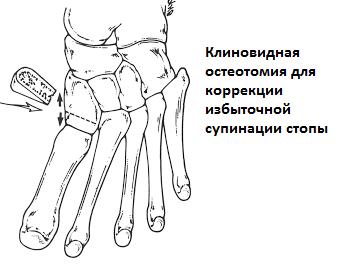
Ригидное плоскостопие у детей.
Встречается значительно реже эластичной деформации. Причиной плоскостопия в данном случае является врождённая аномалия развития, приводящая к сращению между собой пяточной, таранной и ладьевидной костей. Наиболее часто встречается пяточно-ладьевидный синостоз, более редко встречается таранно-пяточный. Встречаются и более редкие формы с множественными синостозами.
Частота встречаемости 1-6% популяции. Большинство из них протекают бессимптомно и не требуют лечения. Симптомные синостозы проявляются ближе к скелетной зрелости, что связано с их обызвествлением, переходом из синхондроза в синостоз. Пяточно – ладьевидный синостоз начинает проявляться в возрасте 8-12 лет, таранно-пяточный в 12-15 лет.
Синостозы приводят к нарушению нормальной биомеханики стопы за счёт выключения подтаранного сустава, что приводит дисфункции связочного аппарата, уплощению свода, вальгусному положению заднего отдела стопы, спастичности малоберцовых мышц.
Диагностика ригидного плоскостопия у детей.
В возрасте 8-15 лет появляются боли в стопе и голени, усиливающиеся при физической нагрузке. Часто проявляется постоянными подворачиваниями стоп с повреждением связочного аппарата.
При осмотре определяется плоскостопие в положении покоя, не меняющееся с осевой нагрузкой.

Вальгусное положение пяточной кости и отведение переднего отдела стопы также не устраняются в положении покоя. При оценке амплитуды движений определяется выраженное ограничение внутренней ротации стопы, тыльного сгибания стопы. Свод стопы не восстанавливается в положении на мысках.
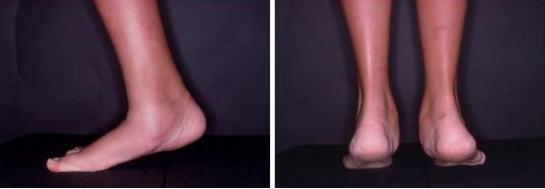
Для диагностики используются прямая, боковая, косая (45°) проекции, иногда используются проекции Harris. При этом обнаруживаются синхондрозы, синостозы и другие характерные изменения, такие как формирование крупного остеофита по тыльной поверхности таранной кости.
В случаях когда рентгенологическая картина неоднозначна и с целью предоперационного планирования рекомендовано выполнение КТ стопы.
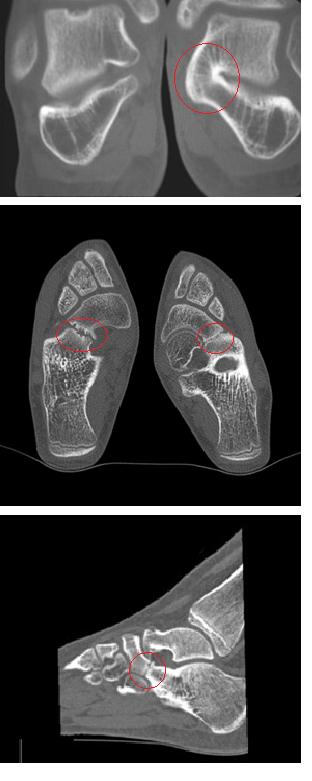
Большинство случаев протекает бессимптомно и не требует лечения. В случае обращения на ранней стадии появления симптомов рекомендуется период иммобилизации (6-8 недель) в гипсовой повязке или жёстком ортезе.
При неэффективности консервативного лечения показано оперативное вмешательство.
Хирургическое лечение заключается в иссечении синостоза с интерпозицией в его область жировой ткани или сухожилия короткого разгибателя пальцев.
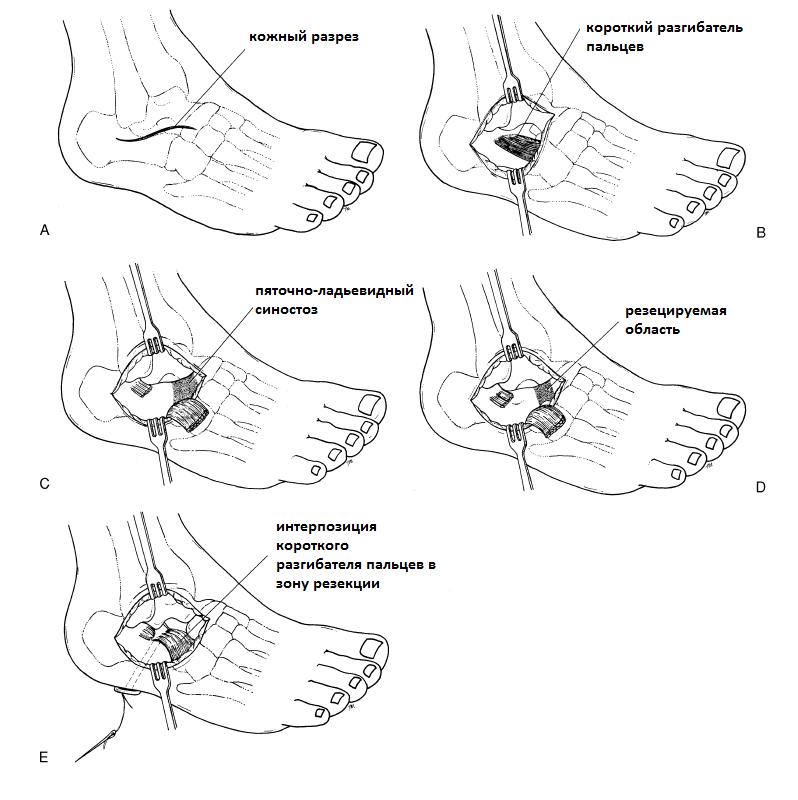
В случае выраженной вальгусной деформации рекомендовано выполнение артроэреза. Данные вмешательства эфективны в 80% случаев. После операции следует 3-недельный период иммобилизации в короткой гипсовой повязке.
В оставшихся 20% случаев боли сохраняются и могут потребовать выполнения тройного артродеза (таранно-пяточно-ладьевидного).
В клинике Медицина 24/7 консультируют врачи-эксперты мирового уровня
В ряде случаев мы устраиваем личные консультации в формате консилиума, с применением телемедицинских технологий или заочные консультации с ведущими специалистами в требуемой отрасли. Среди специалистов мирового уровня, приезжающих в Россию, и непосредственно в нашу клинику — профессор Шехтер (израильский гуру в области лечения меланомы), профессор Стефан Вагнер (немецкий гуру в области малоинвазивной и восстановительной хирургии), доцент Ирина Стефански (ведущий специалист Израиля по химиотерапии) и ряд других.


Принести пациенту максимальную пользу, вернуть здоровье — в этом весь коллектив клиники «Медицина 24/7» видит свое предназначение.
Ежегодно мы консультируем более 4 500 пациентов с различными заболеваниями, в том числе онкологического, неврологического профиля. Большей части этих пациентов отказали в праве на здоровье — мы возвращаем эту надежду!