За какое время до родов опускается живот
Содержание:
- Как понять, что живот опустился
- Другие признаки близких родов
- Медицинские осмотры
- Методы, способствующие опущению живота
- Опущение живота перед родами, что это?
- 2 За сколько до родов опускается живот?
- Как это устроено?
- Признаки
- Что означает опущение живота при беременности
- Лечение
- Процесс опущения живота у беременных перед родами
- Как понять, что опустился живот при беременности
- Почему возникает ДПМ?
Как понять, что живот опустился
А точно ли живот опустился? Проверить это достаточно легко, есть несколько явных признаков, которые позволят вам в этом убедиться.
Встаньте перед зеркалом: вы увидите, что ваш живот из круглого стал грушевидным, под грудью появилось узкое место, возможно даже прорисовывается талия.
Положите ладонь под грудь: теперь она спокойно помещается между грудью и животом!
Вспомните, когда вы в последний раз испытывали изжогу? Оцените, стали ли вы спокойнее дышать? Дно матки (которое, как вы помните, находится вверху…) опустилось и освободило диафрагму. Теперь можно делать более глубокие вдохи, да и давление на желудок уменьшилось.
А вот давление на кишечник и мочевой пузырь, напротив, возросло. Вы стали чаще ходить в туалет «по-маленькому» и реже «по-большому»? Это следствие опущения вашего беременного животика!
Еще один признак, тревожащий будущих мам: снижается интенсивность движений малыша. Его «домик», матка, становится слишком тесным для него. Если раньше направление толчков было хаотичным и непредсказуемым, то теперь голова зафиксирована в одном положении, и ребенок толкается только ручками и ножками. «Пинки» под ребра могут быть весьма ощутимы, но все же это не прежнее «кувыркание» малыша.
Другие признаки близких родов
Нужно знать также, что вскоре после опущения матки у будущей матери могут появиться тренировочные или ложные схватки. Акушеры называют их схватками Брекстона-Хикса. Это часть нормального процесса подготовки родовых путей, и по мере приближения настоящих родов сила и частота таких схваток будет увеличиваться.
К достоверным признакам скорого начала процесса родов относится отхождение пробки из слизи. У повторнородящих она может выйти всего за несколько часов до родов, а у первородящих – за неделю или две.
С появлением схваток плодный пузырь лопается, и наблюдается отхождение плодных вод. Перед родами также замедляется движение плода, он становится менее активным, что может быть замечено беременными.
Иногда в течение суток перед родами у женщин могут появляться сильная тошнота, рвота, ложные позывы к дефекации или диарея. Это объясняется усиленной выработкой простагландинов, которые стимулируют к опорожнению кишечника, благодаря чему снижается его объем и появляется дополнительное пространство для движения ребенка по родовым путям.
Некоторые женщины отмечают онемение и чувство ползающих мурашек в нижних конечностях. Так происходит потому, что опустившаяся матка сдавливается сосудисто-нервные пучки.
Медицинские осмотры
О том, как понять, что живот опускается к родам, расскажет врач-гинеколог. Во время каждого приема беременной пациентки он проводит осмотр и делает необходимые замеры, позволяющие понять, что малыш развивается нормально. Чаще всего опущение живота происходит на 35-40-й неделе беременности. Специалисты призывают будущих мам рассказывать обо всех новых ощущениях и происходящих с ними изменениях. Опустившийся живот часто считают предвестником скорых родов. На самом деле это, скорее, заблуждение. Становление плода происходит у каждой женщины в каждую беременность сугубо индивидуально. Живот может опуститься за несколько недель до родов или всего лишь за сутки. Слишком ранним считают опущение до 35-й недели, в этом случае показаться врачу будущая мама должна, как только заметила изменения. Постоянное наблюдение на протяжении всей беременности у компетентного специалиста — залог здоровья женщины и ее будущего ребенка. Не ленитесь своевременно посещать наблюдающего гинеколога и придерживаться всех его рекомендаций.
Методы, способствующие опущению живота
Нет определенных приемов, вызывающих опускание тазового дна. Это физиологический процесс, который дожжен произойти сам по себе.
Можно ли родить, если живот не опустился? Да, но только путем оперативных родов. Ребенок не сможет появиться на свет естественным образом, если не вставился в родовой канал головкой. Первое, что рекомендуется делать – сидеть в позе лотоса. Это способствует снижению живота, так как мышцы в таком положении расслабляются, и ребенку легче совершать продвижение к выходу. Можно принять ванную с теплой водой. Эффект тот же – расслабление мышечной мускулатуры брюшины.
Некоторые будущие мамы используют фитбол для опущения живота. Они покачиваются и пружинят на мячике. Рекомендуется мужетерапия, ведь сперма смягчает шейку и сглаживает ее. Как только организм подготовиться к родам, живот тоже опустится вниз.
Принимать меры может лишь акушер после оценки состояния будущей матери. Если у одной женщины живот опустился в 37 неделе, а у другой уже 40 и нет никаких продвижений – это не значит что нужно действовать. Возможно такое течение предродового периода вполне нормальное для нее. Опасно только отсутствие опущения в родзале в активной стадии родов. Тогда подобная аномалия может навредить плоду. Бывает, что ребенок застревает в родовом канале и его сложно оттуда извлечь.
Для предотвращения проявления дискомфорта, начинают готовиться к родоразрешению задолго до самого события. Требуется выполнять определенные физические упражнения на укрепление мышц брюшины. Это поможет удерживать матку до последних сроков. Опускание будет своевременным и заметным.
Иногда предродовая стимуляция также провоцирует снижение маточного дна. Как только детородный процесс начнет прогрессировать, все пойдет своим чередом. Но, даже если живот снизится перед самими потугами, в этом нет ничего страшного. Главное чтобы опущение произошло, ведь без него не будет естественного финала родоразрешения.
Опущение живота – один из начальных предвестников родов. Он проявляется с 37 недели, при нормальном течении вынашивания у первородящих. При повторной беременности вестник стает заметным с 38 недели, а возможно даже в активной стадии детородного процесса. Все это в пределах норм. Признаками наступления предродового симптома считается облегчение дыхания, исчезновение изжоги, частые позывы в туалет и боль внизу и в пояснице.
Если опускания не произошло, возможно, у роженицы узкий таз много или мало околоплодных вод или ребенок слишком крупный. В такой ситуации планируется оперативное родоразрешение. Требуется регулярно посещать женскую консультацию, чтобы заранее определить наличие одного из особенных параметров. Тогда у акушера будет время спланировать ход ведения детородного процесса. Для снижения живота нет никаких специальных приемов, но это произойдет с прогрессом в родовом акте. Поэтому необходимо будет постараться вызвать другие предвестники.
Опущение живота перед родами, что это?
Примерно за месяц до долгожданного процесса, в организме женщины активно вырабатывается гормон релаксин. Он способствует расслаблению сухожилий, соединительных тканей. Вследствие воздействия гормона таз беременной немного расширяется, что способствует более легким родам.
Именно в этот период проявляются признаки. Опущения живота перед родами происходит в первую очередь и сигнализирует о готовности организма к воспроизведению на свет малыша.
Причина опущения живота связана с готовностью матки к «часу Х». Ее нижняя часть увеличивается, поэтому чаще всего живот на 38 неделе быстро опускается.
Опущение характеризуется сменой положения плода – и это вполне естественное явление. То есть он переворачивается головкой вниз. Когда матка достаточно увеличена голова крохи может беспрепятственно опуститься. Кости малого таза фиксируют этот процесс и удерживают плод вплоть до начала схваток и родов.
После опущения живота роды наступают в пределах 10-14 дней. Безусловно, эти цифры среднестатистические и случаются исключения.
Представительницы слабого пола, носящие под сердцем малыша, на 39 неделе начинают переживать, что живот все еще не опустился. Некоторые просто не знают, как определить, что живот опустился перед родами или не имеют представления, как выглядит данный признак.
2 За сколько до родов опускается живот?
Если говорить о конкретных сроках опущения живота, то назвать их довольно сложно, так как этот процесс очень индивидуален. В большинстве случаев опущение фиксируется за 7–10 дней до родов. Но есть случаи, когда женщина ходит с опущенным животиком и две недели, а иногда это происходит за пару часов до начала схваток. Медицине также известны случаи, когда опускание живота происходит за месяц до назначенной даты родов.
Гинекологи выделяют определенный диапазон вынашивания, когда живот начинает опускаться. Происходит это в среднем на 37–38 неделе. Этот срок считается доношенной беременностью, а новорожденный полностью сформированым. Поэтому опущенный живот, это прямой признак приближающегося родоразрешения.

Как это устроено?
Переднебоковая брюшная стенка человека шестислойная: кожа, поверхностная фасция живота, жир, абдоминальные мышцы, поперечная фасция и пристеночная брюшина (рис. 1).
Мышечный слой состоит из четырех парных мышц. Это ориентированные вертикально прямые мышцы живота, внешние и внутренние косые мышцы и горизонтально ориентированные поперечные мышцы, расположенные кнутри от внутренних косых (рис. 2). Апоневрозы косых и поперечных мышц образуют сухожильный футляр прямой мышцы живота — ее влагалище (рис. 1). Прямая мышца, широкая и тонкая в верхней части, в нижней становится толстой и узкой. В нескольких местах она прикрепляется к передней части мышечного влагалища, и эти поперечные сшивки делят прямую мышцу на сегменты. А в середине живота апоневрозы сходятся, образуя белую линию (рис. 2).
Белая линия тянется от мечевидного отростка до лонного сочленения. Она представляет собой трехмерную сеть коллагеновых волокон, ориентированных так же, как мышечные волокна поперечной и косой мышц: поперек и наискосок. Во внутренней зоне белой линии коллагеновые волокна расположены нерегулярно (рис. 3).
Белая линия вместе с влагалищем прямой мышцы обеспечивает механическую стабильность передней брюшной стенки. Однако она все-таки растягивается, причем, из-за ориентации коллагеновых волокон, растягивается преимущественно вширь. И когда она становится слишком широкой, развивается диастаз передних мышц живота (ДПМ).
Вопрос в том, что считать нормой. Раньше полагали, что расстояние между передними мышцами в положении лежа с согнутыми ногами не должно превышать ширину двух пальцев. Затем появились более точные данные, и сейчас исследователи чаще всего пользуются одним из двух критериев нормы.
Определение
ученых основано на ультразвуковых измерениях ширины белой линии у 150 нерожавших женщин.
Нормальная ширина белой линии, максимальное значение Швейцарский вариант
| Уровень | Ширина, мм |
| Мечевидный отросток | 15 |
| 3 см выше пупка | 22 |
| 2 см выше пупка | 16 |
специалисты проводили измерения у покойников, при этом они обнаружили, что ширина белой линии увеличивается с возрастом.
Нормальная ширина белой линии, максимальное значение (мм) Французский вариант
| Уровень | Моложе 45 лет | Старше 45 лет |
| Выше пупка, середина расстояния между пупком и мечевидным отростком | 10 | 15 |
| На уровне пупочного кольца | 27 | 27 |
| Выше пупка, середина расстояния между пупком и лонным сочленением | 9 | 14 |
У беременных женщин белая линия растягивается и может достигать 79 мм ниже пупка и 86 мм на 2 см выше пупка. В их положении такие величины нормальны.
Самый распространенный метод диагностики ДПМ — пальпация. Пациент ложится на кушетку, согнув ноги в коленях, и напрягает брюшной пресс, а врач измеряет расстояние между выступающими валиками брюшных мышц (рис. 4). Но этот метод не очень точен, особенно при избыточной массе тела. В последнее время медики предпочитают ультразвуковую диагностику. Эта процедура безопасна даже для беременных и значительно дешевле магниторезонансной и компьютерной томографии.
Есть разные классификации ДПМ. Самая подробная выделяет
расширение только над пупком (на этот вариант приходится более половины случаев); только под пупком; расширение на уровне пупка; по всей ширине белой линии, но шире над пупком (почти треть случаев); по всей ширине белой линии, но шире под пупком (рис. 5). Таким образом, чаще всего белая линия расширена преимущественно над пупком. Возможно, дело в том, что ниже пупка в составе белой линии больше поперечных волокон, она плотнее и хуже растягивается.
Признаки
У некоторых процесс проходит в 29 недель, у других – за несколько дней до родов. Когда опускается живот перед родами, возникают тянущие боли, может отходить пробка, чаще посещают туалет. Становится легче дышать, пропадает изжога, проблемы с пищеварением. Малыш не так сильно пинается, поэтому мама сможет немного отдохнуть.
Будущие мамы отмечают что плод ведёт себя спокойно, движения редкие. Ребенок занимает одно положение практически до самого процесса появления на свет. Женщина ощущает потребность провести уборку в доме, сложить вещи в порядок.
И первородящие и беременные во второй раз не всегда самостоятельно определяют, что живот начал опускаться. Это происходит из-за отёков или лишнего веса. Помогают в этом признаки в виде правильной работы органов ЖКТ, учащённого мочеиспускания, частого испражнения кишечника. Исчезает одышка, так как грудь освобождается, а лёгкие раскрываются. Отмечают беловатые выделения при повышенном тонусе матки.
Когда до родов осталось две недели, появляются тренировочные схватки. С приближением родоразрешения они нарастают, подготавливая организм к сложному процессу, безболезненные, не наносят угрозы плоду. Это кратковременные сокращения мышц, которые длятся не более двух минут. Живот становится каменным и напряжённым, а затем все проходит.
Иногда пробка отдаляется с околоплодными водами. Жидкость отходят, когда лопается пузырь, часто вместе со схватками. Если он остаётся целым, прокол производят в процессе родоразрешения. Пузырь лопнул, а схваток нет, нужно быстро ехать в роддом.
Что означает опущение живота при беременности
Уже к 33-34-й неделе живот беременной способен опуститься. Вырабатывается гормон релаксин, тазовые кости постепенно расходятся, шейка матки размягчается и укорачивается. Расслабляется брюшной пресс, нижняя полость матки расширяется. В результате головка малыша продвигается вниз, плотнее прилегает к тазовому дну.
Плод занимает определенное положение для дальнейшего продвижения по родовым путям. Если раньше голова ребенка находилась в брюшной полости, то отныне она располагается в области таза, ожидая начала родовой деятельности. Из-за этого ощущается значительное облегчение – снижается нагрузка на внутренние органы. Женщине легче дышать, уходят изжога, прочие симптомы, ранее приносившие дискомфорт. 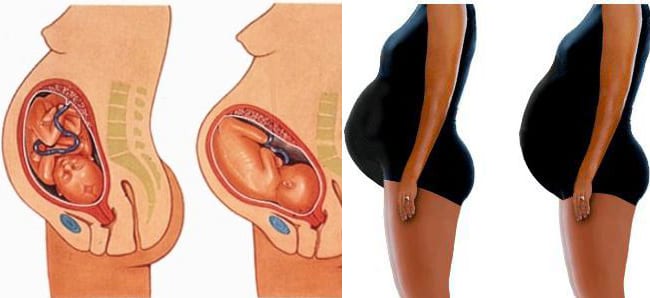
Лечение
Фото: tvojlor.com
Как правило, лечение проводится в домашних условиях, в тяжелых случаях течения ангины показана госпитализация в инфекционное отделение. В первые дни заболевания необходимо соблюдать строгий постельный режим, затем разрешается перейти на общий режим, но с ограничением физических нагрузок. Это необходимо как для благополучного исхода болезни, так и для предотвращения развития осложнений.
Так как заболевание является заразным, следует изолировать больного в отдельную комнату, запрещается без надобности заходить в комнату посторонним людям, в особенности детям, так как они наиболее восприимчивы к заболеванию. Также необходимо предоставить отдельную посуду и предметы ухода.
Важно внимательно относиться к своему питанию. Не следует злоупотреблять острой, пряной, соленой пищей, предпочтение отдается овощам и фруктам, молочной продукции
Для уменьшения интоксикационного синдрома необходимо не забывать об обильном теплом питье. Для этого подойдут различные чаи, компоты, морсы. Это нужно для быстрого выведения из организма токсинов, что приведет к ускоренному выздоровления и улучшению общего состояния организма.
Для непосредственного устранения наиболее частой причины заболевания назначаются антибиотики. В течение многих лет используются антибиотики пенициллиновой группы, которые ничуть не потеряли своей эффективности в лечении ангины. Но в случае, если у человека имеется аллергия на данную группу антибиотиков, назначаются другие группы (макролиды или цефалоспорины 1 и 2 поколений). Действие этих препаратов направлено на уничтожение бактерий, которые вызвали развитие ангины.
Любые антибиотики будут воздействовать на нормальную микрофлору кишечника, что выражается в появлении дисбактериоза. Желудочно-кишечный тракт населен различными микроорганизмами: как патогенными (вредоносными), так и полезными, которые оказывают благотворное влияние на организм. Они участвуют в процессе переваривания пищи, вырабатывают полезные вещества (биотин, витамин К, фолиевую кислоту), уменьшают опасность размножения патогенной флоры, а также помогают поддерживать уровень иммунной защиты. Следовательно, антибиотикотерапию следует сочетать с восстановлением кишечной микрофлоры при помощи пробиотиков (эубиотиков).
Целесообразно также назначение антигистаминных препаратов. Они помогут в снижении воспалительной реакции, а также уменьшат отек слизистой.
Местно можно использовать ингаляционный антибиотик, который одновременно оказывает антибактериальное и противовоспалительное действия.
Для вымывания с поверхности миндалин вредоносных микроорганизмов рекомендуется полоскание горла теплыми растворами. Можно использовать как растительные отвары на основе ромашки, календулы, так и растворы соды.
Так как заболевание протекает с повышением температуры и болью в горле, целесообразно назначить нестероидные противовоспалительные средства, которые устранят данные симптомы.
Процесс опущения живота у беременных перед родами
Во время беременности изменения в организме будущей матери происходят постоянно: меняется гормональный фон, растет и развивается эмбрион. Особенно заметны изменения на ранних и поздних сроках. Почему опускается живот, и что это означает?
Почему это происходит?
Почему это происходит?
Главная причина заключается в росте ребенка. Малыш достигает таких размеров, что живот не может оставаться в первоначальном состоянии. Ребенку становится тесно, он не может активно двигаться и начинает переворачиваться, опускаясь головой к тазу. Дно матки уходит вниз, вследствие чего происходит опущение живота.
Основные признаки
Об опущении живота свидетельствуют ощущения и внешний вид женщины. Определить начало этого процесса можно по следующим симптомам:
- беременная замечает, что нет изжоги – это связано с тем, что матка перестает давить на желудок;
- дышать, по сравнению с беременностью во 2 триместре, становится легче;
- появляются обильные беловатые выделения, что говорит о повышенном тонусе матки;
- из-за давления опустившейся матки на мочевой пузырь учащается мочеиспускание, женщине приходится вставать в туалет даже ночью;
- стул становится частым, а кал – мягким, исчезают запоры;
- ребенок ведет себя спокойно из-за отсутствия свободного места для движений (подробнее в статье: как ведет себя плод в последние дни перед родами?);
- усиливающееся давление плода на лобок вызывает боли при сидении, беременная ходит, переваливаясь с боку на бок, возможен дискомфорт в пояснице.
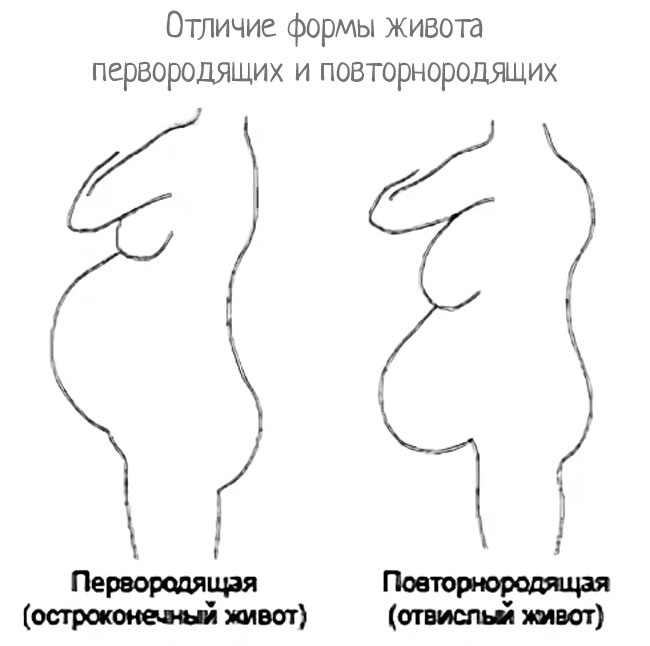
Как выглядит живот?
Повторнородящие смогут без труда понять, что животик опустился, но как это узнать тем, кто станет мамой в первый раз? Женщине нужно приложить ладонь к телу между животом и грудью – если она помещается, значит опущение произошло. Кроме того, это можно определить по признакам:
- живот меняет форму и вытягивается, немного свисая ниже линии таза;
- становится тяжелым на вид и очень твердым;
- у некоторых женщин появляются дополнительные растяжки;
- опущенный животик похож по форме на эллипс или грушу;
- выпячивается пупок (рекомендуем прочитать: почему при беременности выпирает пупок?).
Как выглядит животик до и после опущения, можно увидеть на фото. Однако, несмотря на все явные признаки, определить, перевернулся ли малыш, должен специалист. Если это не произошло, врач подскажет, как заставить ребенка принять правильное положение. Иногда женщина может даже не обратить внимания на то, что у нее опустился живот, но в любом случае ее самочувствие улучшится.
Оптимальные сроки опущения
Ответить точно на вопрос, во сколько недель до начала родоразрешения опустится живот, нельзя. На это влияют различные факторы:
- количество родов у женщины;
- особенности строения таза;
- положение малыша;
- возраст, физическая форма и здоровье;
- вес и количество детей (чем больше масса плода, тем быстрее происходит процесс).
Если этот процесс начинается после 35 недели беременности, это считается нормой. Если живот опустился раньше, и женщину беспокоят тянущие болезненные ощущения внизу живота – это говорит о возможности преждевременных родов. Нужно вызвать бригаду скорой помощи, в больнице женщине могут предложить лечь на сохранение.
По статистике, при первой беременности живот опускается в 36-37 недель. У повторнородящих – не ранее 38-39 недели.
Через сколько рожать?
Ближе к 38-40 неделе у женщины начинаются периодические сокращения матки, и живот в эти моменты на несколько минут становится каменным – это «ложные схватки». Так организм готовится к тяжелому и длительному физиологическому процессу. Когда до родов остаются считанные часы, женщина замечает такие симптомы:
- розовые выделения;
- отхождение слизистой пробки (подробнее в статье: как выглядит слизистая пробка перед родами: фото);
- боль в районе крестца.
При подобных симптомах нужно немедленно обращаться в больницу – врач направит роженицу в роддом.
Что делать, когда живот опустился?
Если животик опустился, наступает момент, когда женщине нужно собрать вещи, чтобы в случае начала схваток быстро сориентироваться и быть готовой к поездке в роддом. О произошедшем желательно сообщить гинекологу: если до предполагаемой даты родоразрешения осталось много времени, доктор проверит шейку матки, может назначить дополнительное ношение бандажа, лекарства для предотвращения родов раньше срока или положить женщину в стационар для сохранения беременности. Кроме того, специалист сможет указать максимально точную дату появления на свет малыша.
В случаях, когда опущение происходит до 35 недели, визит к врачу обязателен. Если будущая мать не испытывает дискомфорт, беспокоиться не о чем. Женщине нужно больше отдыхать, чтобы набраться сил перед важным моментом жизни.
Как понять, что опустился живот при беременности
Опущение живота – это один из предвестников, свидетельствующий о том, что скоро беременная станет мамой. Почему это происходит, является ли такое состояние нормой? Чтобы понять, почему происходит опущение живота, и что же это такое
Стоит обратить внимание на анатомические особенности и строение костей таза женщины
Так устроены кости тазового сочленения женщины, чтобы при необходимости давать возможность головке ребенка опускаться, давить на мышцы, создавая давление и тонус, вызывая роды. Анатомические особенности крестцово-подвздошного сочленения сформированы таким образом, чтобы удерживать плод в нужном положении на протяжении ранних сроков беременности. Когда же малыш становится более тяжелым, происходит давление его головки на мышцы, он опускается ниже и ниже.
Однако такое изменение опущения плода происходит постепенно. Изначально мышцы и кости таза должны быть готовыми к опущению живота. На протяжение всей беременности работа гормонов заключалась в том, чтобы сохранить ребенка, обеспечив ему необходимые условия для роста и развития. Однако теперь, когда ребенок достаточно большой, чтобы оказывать давление на мышцы таза, а брюшному прессу стало тяжело поддерживать нависающий живот, гормоны работают на размягчение тазовых костей. Размягчение костей может отслеживаться при следующих симптоматических проявлениях:
- Кости в области крестца ноют. Особенно если говорить о периоде после долгой прогулки на поздних сроках. Однако болезненность может быть и причиной формирования патологии. Поэтому стоит сообщить о переменах гинекологу, который сможет определить норму, установить причину такой симптоматики.
- Болит промежность после прогулки или при подъеме на лестнице. Иногда создается такое ощущение, что малыш буквально надавливает на мышцы, создавая отчетливое давление на мышцы брюшины, становится больно, но не настолько, что терпеть такое проявление невозможно. Если ощущение не проходит через 30-40 минут, стоит вызвать скорую помощь, объяснив симптоматику.
- При резком повороте женщина может отмечать легкое потрескивание костей таза, верхних костей ног (бедра). Болезненности не отмечается, однако легкое потрескивание или скрип может отмечаться.
Предвестники перемен.
Первые предвестники, среди которых размягчение костей таза может упустить даже повторно родящая женщина. Как понять, что опустился живот при беременности первородящей? Как правило, о том, что живот уже опустился, женщина узнает от подруг, родственников, которые со стороны отмечают перемены во внешности. Сама же женщина отмечает такие перемены:
- Стало легче дышать. Выпирающий живот, который до этого момента только рос, и возвышался над тазом, способствовал тому, что внутренние органы меняли свое место локализации. Это касается как желудка, так и легких. Отдышка даже при походе в ванную комнату – естественные и неприятные спутники для любой беременной. После того, как живот опустился, легкие опустились, количество воздуха поглощается лучше, дышать, в том числе ночью, становится легче.
- Отсутствует изжога. Все по той же причине, что и уходит отдышка – желудок немного опускается, сфинктер не переполняется после приема пищи, не вытекает обратно пищевод желудочный сок, как это происходило еще совсем недавно.
- Женщина может положить ладошку между грудью и животом. Опущение так и измеряется в домашних условиях без знаний в области акушерства. Если ранее ладонь не помещалась между грудью и животом, то при опущении она размещается.
- Меняется форма живота. При опущении малыша в область таза, меняется и форма живота. Если до этого он был более округлым, то сейчас отмечается угловатость, возможно, видны боковые мышцы, удерживающие живот, а со спины многих женщин и не видно их интересное положение.
Все такие признаки являются общими для всех беременных. Однако именно они позволяют говорить о том, что скоро организм будет переходить в завершающую фазу беременности – родам.
Почему возникает ДПМ?
О факторах риска информации немного. Диастазу передних мышц живота покорны все возрасты и оба пола. Обычно ДПМ возникает от сочетания двух причин: слабости передней стенки живота и высокого внутрибрюшного давления. Слабость передней стенки вызывают генетически обусловленные дефекты структуры
или слабость передних мышц живота. Из-за этого ДПМ может возникнуть даже у
У
ДПМ развивается с возрастом, при наборе и резких колебаниях веса или в случае, если они слишком усердствуют на тренировках, выполняя подъемы корпуса, чтобы укрепить свою переднюю стенку. Как правило, ДПМ у мужчин появляется на пятом — шестом десятке, белая линия растягивается выше пупка. ДПМ также встречается у 39% пожилых рожавших женщин, перенесших операцию брюшной полости, и у 52 урогинекологических пациенток в менопаузе. Впрочем, насколько риск диастаза связан с возрастом или этнической принадлежностью, пока неясно. Исследований на эту тему мало, и объемы выборок невелики.
Внутрибрюшное давление зависит от физических нагрузок и позы. Оно возрастает в результате сокращения косых и поперечных мышц при кашле, смехе, мочеиспускании, дефекации и деторождении.
Беременность — безусловный фактор риска развития ДПМ, особенно при
в это время. Во втором триместре беременности он встречается почти у всех и в послеродовой период сохраняется у 35 — 60% женщин. Во время беременности вес матки увеличивается с 40 до 1000 г, а объем — с 4 до 4000 мл. В результате мышцы живота растягиваются, особенно прямая. На 38 неделе беременности
на 115%, изменяется угол их прикрепления к белой линии. Растянутые мышцы слабеют.
Норвежские
наблюдавшие за тремя сотнями первородящих женщин с 21-й недели беременности до 12 месяцев после родов, полагают, что ДПМ чаще развивается у матерей, которые чаще 20 раз в неделю поднимают тяжести. Под «тяжестью» они подразумевают ребенка, которого носят на руках. Другие потенциальные факторы риска: возраст, рост, средний вес до беременности, набор веса во время беременности, вес ребенка при рождении, синдром доброкачественной гипермобильности суставов, а также общие тренировки и специальные упражнения для мышц живота и тазового дна, выполняемые в течение 12 месяцев после родов — на вероятность развития ДПМ не повлияли.
специалисты также не обнаружили связи между ДПМ и возможными факторами риска: индексом массы тела до беременности, весом ребенка при рождении, окружностью живота, поднятием тяжестей, заботой о ребенке и регулярными физическими упражнениями.