Быстрые и стремительные роды
Содержание:
- Коррекция нарушений: преэклампсия, эклампсия и HELLP-синдром
- Профилактические меры для предотвращения ранних родов
- Как вызывают роды в роддоме?
- Секс на 40 неделе беременности
- Противопоказания
- Рождение плаценты и перерезание пуповины
- Эпидуральная анестезия
- Техника выполнения кувырка вперед
- На то, что ребёнок готов родиться на свет, показывают дальние предвестники
- Причины низкой плаценты при беременности
- Лечение низкой плаценты при беременности
- Помощь медиков
- Как понять первородящей, что начались схватки
- Ощущения будущей мамы
Коррекция нарушений: преэклампсия, эклампсия и HELLP-синдром
Преэклампсия — это генерализованное повреждение эндотелия (ССВР), сопровождающееся СПОН, в основе которого лежит увеличение проницаемости сосудистой стенки, гемодинамические нарушения и связанные с этим расстройства. По классификации Всемирной организации здравоохранения преэклампсия — это состояние, при котором после 20 недель беременности развиваются АГ, отеки и протеинурия. Гипертонию, возникшую до 20 недель беременности и ранее, считают хронической (чаще это ГБ). Гипертония, развившаяся позже, является проявлением гестоза и характеризуется генерализованным повреждением эндотелия. Протеинурия и/или отеки, появившиеся в срок до 20 недель беременности, чаще являются следствием хронической АГ или заболеваний почек. Однако около 20% женщин с преэклампсией и эклампсией имеют САД
Эклампсия — это СПОН, характеризующийся однократным или многократным появлением судорог (не имеющих отношения к другим мозговым заболеваниям) у больных с преэклампсией во время беременности, родов или в течение 7 суток послеродового периода. Основной причиной развития судорог является ишемия мозга, обусловленная дисфункцией сосудистой стенки. Отек мозга у беременных с эклампсией выявляют редко, чаще он ят-рогенного (нерациональная инфузионно-трансфузионная терапия) или вторичного (аноксия во время судорог) происхождения.
Для того чтобы диагностика АГ была объективной, а лечение оптимальным, необходимо строгое соблюдение правил измерения АД. АД должно измеряться в покое троекратно с интервалом в 1 мин (средняя цифра близка к истинной) на верхних и нижних конечностях (диагностика АКК) в положении на левом боку. Необходим правильный подбор манжеты и регистрация ДАД.
Протеинурией называют потерю 300 мг белка в суточной моче или более 1 г/л в любой порции.
Отеки встречаются у 80% здоровых беременных и часто обусловлены синдромом АКК (поэтому необходима комплексная оценка).
Акушерам хорошо известна безотечная форма преэклампсии, крайне неблагоприятная в прогностическом плане. В связи с этим необходима оценка дополнительных критериев, к которым относят тромбоцитопению, нарушения зрения и функции почек (уменьшение фильтрации, преренальная олигурия), появление неврологической симптоматики.
Уменьшение количества тромбоцитов до150х103/мли менее выявляют у 30% беременных с преэклампсией. 15% беременных женщин с тяжелой преэклампсией (часто с развитием HELLP-синдрома) имеют выраженную тромбоцитопению — 100 х 103/мл и менее.
Нарушение ауторегуляции и проходимости сосудов головного мозга (дисфункция САС и повреждение эндотелия) приводит к его ишемии, что служит причиной зрительных расстройств (диплопия, фотофобия и т.д.) и появления неврологической симптоматики. У 80% беременных с эклампсией головная боль предшествовала развитию эклампсии. Неврологическая симптоматика может быть проявлением гипогликемии, нередко осложняющей преэклампсию.
HELLP-синдром — это форма тяжелой преэклампсии и вариант СПОН (с частым развитием ДВС), развивающийся преимущественно у многорожавших женщин, характеризующийся высокой материнской (до 75%) и перинатальной (79 : 1000) летальностью. Ранние признаки синдрома — тошнота, рвота, боли в эпигастрии и правом подреберье, выраженные отеки. Лабораторные изменения появляются задолго до описанных жалоб. Важным является определение активности ЛДГ, отражающей степень повреждения гепатоцитов и выраженности гемолиза. Соотношение АЛТ и ACT при HELLP-синдроме составляет около 0,55. Следует отметить, что в отличие от тяжелой преэклампсии при HELLP-синдроме основные лабораторные изменения достигают максимума через 24-48 ч после родов. Развитие синдрома может сопровождаться грозными осложнениями: ДВС (21%), отслойкой плаценты (16%), ОПН (7,5%), отеком легких (6%), образованием подкапсульных гематом и разрывом печени, отслойкой сетчатки (0,9%).
Профилактические меры для предотвращения ранних родов
Медицинские:
- Наложение швов на шейку матки — используется для женщин из высокой группы риска, не применяется при многоплодной беременности.
- Назначение прогестерона — эффективно снижает возможность преждевременных родов.
- Антибактериальная профилактика — своевременное лечение ЗППП.
- Снятие тонуса матки.
Самостоятельные:
- употребление не менее 8-10 стаканов воды (исключение газированных напитков и крепкого кофе) ежедневно, для профилактики обезвоживания (при недостатке жидкости в организме начнутся родовые схватки);
- опорожнение мочевого пузыря каждые 2-3 часа (дополнительное давление на стенки матки вызовет ее сокращение);
- запрещается поднимать тяжести и перенапрягаться, делать резкие наклоны и приседания;
- желательно делать небольшие перерывы для дополнительного отдыха в течение дня, при возможности — в положении лежа, на левом боку ;
- следует избегать стимуляции груди и сосков, интимной активности.
В случае любых недомоганий необходимо срочное обращение в женскую консультацию к ведущему беременность врачу. Своевременное определение угрозы преждевременных родов увеличивает шансы рождения здорового ребенка на 30 процентов.
Как вызывают роды в роддоме?
 Как правило, на 40 неделе беременности женщина должна лечь на стационар в роддом. И только профессиональная деятельность специалистов поможет определить дальнейшее проведение мероприятий. Прежде чем стимулировать роды, врачи должны делать анализы, благодаря которым можно узнать об общем состоянии женщины и ее готовности рожать.
Как правило, на 40 неделе беременности женщина должна лечь на стационар в роддом. И только профессиональная деятельность специалистов поможет определить дальнейшее проведение мероприятий. Прежде чем стимулировать роды, врачи должны делать анализы, благодаря которым можно узнать об общем состоянии женщины и ее готовности рожать.
Многих будущих мам пугает вопрос о том, как стимулируют роды в роддоме. Особенно это касается тех, кто рожает первый раз. Стоит рассмотреть основные методы, с помощью которых можно ускорить роды:
Амниотомия
Природой устроено так, что перед головкой ребенка собирается около 200 мл воды. Когда начинаются схватки, то околоплодный пузырь начинает давить на шейку матки, а далее происходит излитие жидкости. Но бывают случаи, когда этот пузырь обволакивает голову малыша, растягивая матку и снижая ее уровень активности. В такие моменты приходится делать амниотомию — вскрытие плодного пузыря. Вскрытие производится специальным инструментом. Во время процедуры женщина не испытывает дискомфорта и боли.
Пальцевое расширение матки
У некоторых будущих мам накануне родов наблюдается недостаточное расширение матки. Для того чтобы родить ребенка, приходится производить механическое вмешательство. Стимулировать роды таким путем — довольно неприятная процедура для роженицы, а длится она весьма долго. Как же сделать пальцевое расширение матки? Перед тем как делать расширение матки, половые органы обрабатываются дезинфицирующими растворами. Затем в шейку матки вводятся два пальца. Постепенно количество пальцев увеличивается до пяти. Винтовыми движениями вводится рука в шейку матки, что способствует ее раскрытию.
Секс на 40 неделе беременности
Вопрос сохранения интимной жизни на последних сроках беременности тоже волнует будущих мамочек, ведь они не хотят никаким образом навредить своему малышу. Однако врачи порой советуют подобную «физическую нагрузку», если у женщины нет никаких предвестников родов. Считается, что секс может даже приблизить наступление родов, ведь мужская сперма содержит размягчающие шейку матки вещества. Главное, чтобы не было никакого давления на животик беременной и глубокого проникновения. Стоит воздержаться от близости, если у вас отошла слизистая пробка, а также в том случае, если ваш гинеколог запретил секс. Чаще всего такой запрет накладывается на половую жизнь, когда у женщины беременность протекает с определёнными трудностями. Например, при предлежании плаценты секс может привести к её отслойке, что опасно для жизни будущей мамы и её крохи.
Противопоказания
Наравне с показаниями для родовозбуждения существуют и противопоказания:
- узкий таз;
- аномальное положение плода;
- рубец на матке;
- полное предлежание плаценты или пуповины;
- первичное острое заболевание генитальным герпесом;
- серьезное страдание плода;
- некоторые тяжелые заболевания беременной;
- шеечный миоматозный узел.
При некоторых других противопоказаниях ситуация рассматривается врачами в индивидуальном порядке, в процессе чего дается заключение о допустимости или отказе в индукции родов.
Возможные осложнения могут быть следующими:
- отслойка плаценты;
- гиперстимуляция матки вплоть до разрыва;
- выпадение пуповины;
- нарушения состояния плода различной степени;
- инфицирование;
- увеличение риска кесарева сечения и других вмешательств в родовой процесс;
- послеродовые кровотечения.
Рождение плаценты и перерезание пуповины
На появлении ребенка роды не заканчиваются. Четвертый этап – изгнание плаценты. В норме она рождается сама, и тянуть за пуповину нельзя ни в коем случае. Занимает этот этап от 5 минут до получаса.
- Если плацента (послед, детское место) не выходит, надо немного надавить в области матки (там плотный «шар» внутри живота), покашлять, слегка потужиться. Хорошо помогает стимуляция сосков – их можно пощипать, а если длина пуповины позволяет, то приложить к груди ребенка.
- После рождения последа его надо положить в чистый пакет, чтобы врачи проверили состояние и целостность плаценты, и расположить немного выше ребенка.
- Современные врачи не советуют перерезать пуповину самостоятельно, чтобы не допустить инфицирования. Ее достаточно перевязать в двух местах, причем лучше подождать окончания пульсации: при проблемах с дыханием она обеспечит малышу дополнительные 2-5 минут кислорода. А перережут специалисты.
В процессе родов помните: если вы не уверены, как и что делать – лучше не делать ничего. Тело умнее, чем все домыслы и догадки, основанные на слухах, историях и кинокартинах.
Комментарий эксперта
Робин Хорсагер-Борер, доктор, врач акушер-гинеколог
Сразу после рождения ребенка выполните следующие действия:
- оботрите ребенка и поместите его прямо на грудь, чтобы сохранить тепло.
- если ребенок не сразу начинает плакать, проведите пальцами по обеим сторонам его носа, чтобы убрать, «выжать» слизь, и стимулируйте кожу ребенка, мягко, но твердо протирая его спину куском одежды или сухим полотенцем;
- если у вас под рукой есть две веревочки любого вида (шнурок, нитка или лента, например), завяжите одну веревочку вокруг пуповины на расстоянии 10-12 см от живота ребенка. Другой конец веревки привяжите еще дальше от ребенка, через 5-7 см от первого узла. Если есть чистый нож или ножницы – перережьте пуповину, если нет – следите, чтобы она не натягивалась со стороны ребенка, это опасно обрывом и кровотечением из пупочного канатика.
Обратитесь за медицинской помощью как можно скорее после родов. Домашние роды, плановые или незапланированные, могут быть опасны для матерей и детей во время и после родов.
Пройдите тестТест на оценку вашего самочувствияДанный тест рассчитан ТОЛЬКО ДЛЯ ЖЕНЩИН. Как вы чувствуете себя физически? Давайте проверим это тестом, предложенным португальскими специалистами. Он поможет Вам определить уровень Вашего самочувствия.
Использованы фотоматериалы Shutterstock
Эпидуральная анестезия
Преимущества
Эпидуральная анестезия абсолютно безопасна для ребенка, при ее применении полностью обезболивается и снимается чувствительность, поэтому ее часто используют в процессе операции кесарева сечения. Пациентка при этом остается в сознании, но абсолютно ничего не чувствует, однако при введении небольших доз анестетиков некоторые женщины ощущают сокращения матки.
Проводится процедура эпидуральной анестезии под местным обезболиванием области поясницы, затем врач тонкой длинной иглой вводит в позвоночник, точнее в его эпидуральное пространство, катетер, через который при необходимости вводится доза анестетика. После процедуры надо полежать пятнадцать минут, как раз за это время лекарство начнет действовать. Катетер не извлекается, пока не окончатся роды, обычно пациенткам вставать с кровати, лежать не рекомендуют, но существует и мобильная разновидность эпидуральной анестезии.
По отзывам пациенток, перенесших роды с такой разновидностью анестезии, боли практически не ощущаются, особенно если своевременно введена дополнительная доза лекарства. Однако и для этой процедуры есть строгие противопоказания:
- Различные неврологические заболевания;
- плацентарное кровотечение или любого другого генеза;
- применение антикоагулянтов или нарушение свертываемости крови.
И наконец, отказ от подобной процедуры тоже является категорическим противопоказанием.
Побочные действия
Обычно женщина, размышляющая о побочных действиях такого рода обезболивания, думает о параличе нижних конечностей, повреждении спинного нерва или остановка дыхания. Однако эти осложнения являются, скорее, исключениями. Основную опасность представляют отдаленные последствия: головные боли, сильные боли в спине, которые могут длиться месяцами. Лекарственная терапия подобных болей обычно не дает результатов и они проходят только с течением времени.
Во время действия лекарства пациентка может испытывать озноб, дрожь, снижение артериального давления и нарушение дыхания. Обо всех симптомах обязательно надо рассказать врачу, чтобы при необходимости он назначил симптоматическое лечение. Затруднение дыхания возникает в процессе эпидуральной анестезии достаточно часто. Это следствие слишком большой дозы введенного препарата и требует применения кислородной маски.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
По последним данным врачебных исследований, применение эпидуральной анестезии почти в половине случаев приводило к различным затруднениям в процессе родов. Так как роженица не может контролировать процесс родов и не понимает, когда надо тужиться. Это в сороках процентов случаев приводило к затяжным родам, наложению щипцов на головку младенца и черепно-мозговым травмам ребенка. Большая вероятность разрывов промежности и влагалища при таких родах тоже не добавляет плюсов такому обезболиванию.
С такой реакцией организма на эпидуральную анестезию сталкивается примерно сорок пять процентов женщин, подвергшихся ей. Это достаточно много и прежде чем согласиться на такую процедуру, надо все хорошо взвесить и обдумать.
Техника выполнения кувырка вперед
На то, что ребёнок готов родиться на свет, показывают дальние предвестники
- Опустился живот, женщина это сразу понимает, становится легче дышать.
- Бывают ложные схватки. Организм показывает свою готовность к родам, но они не такие сильные и болезненные, как при родах.
- Меняется осанка женщины. При опущении живота, смещается центр тяжести, возникают неприятные ощущения.
Если все показатели у вас есть, организм готов. Главное, не переносить ребёнка, ведь врачи могут ошибиться в дате родов. А это сильно влияет на ребёнка, плацента перезревает, плохо обеспечивает младенца в кислороде, и питательных веществах.
Появляется кислородное голодание, вследствие этого задний проход расслабится, околоплодные воды будут загрязнены первородным калом. Что может вызвать пневмонию. Кости становятся более плотными, родничок уменьшается, что может привести к травме головки во время рождения.
Так, что именно предпринять для помощи организму в быстром деторождении.
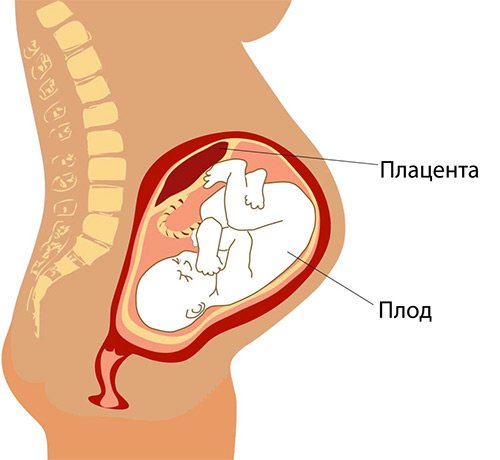
Причины низкой плаценты при беременности
Расположение данного органа определяется тем, где плодное яйцо прикрепится к эндометрию матки. Именно там будет располагаться место формирования плаценты, и повлиять на это на данном этапе развития медицины невозможно. В то же время можно выделить несколько факторов, которые прямо или косвенно способствуют появлению такой аномалии:
- Анатомические аномалии матки. Форма этого органа напрямую влияет на то, куда «приплывет» плодное яйцо. Если у женщины имеются врожденные или приобретенные (например, после операции) нарушения анатомического строения матки, то шансы на низкую плацентацию существенно возрастают. К этой же категории можно отнести истмико-цервикальную недостаточность, заключающуюся в ослаблении мышц маточной шейки, которая не способна выдерживать внутриматочное давление.
- Повреждения эндометрия. Это нарушения строения слизистой оболочки матки, возникшие из-за инфекций, выскабливания при абортах, тяжелых родов, кесарева сечения и т. д. Также частой причиной низкой плацентации является эндометриоз (воспаление эндометрия), доброкачественные и злокачественные опухолевые образования, которые нарушают функционирование этого слоя.
- Плодный фактор. Закрепление оплодотворенного яйца в эндометрии осуществляется из-за ферментов, вырабатываемых эмбриональными оболочками. Иногда эта функция нарушается, и эмбрион опускается из фаллопиевой трубы слишком низко, внедряясь в слизистую в нижней части матки. Такие ситуации особенно часто возникают при гормональных или эндокринных нарушениях у женщины, воспалительных процессов в яичниках, маточных придатках и трубах.
- Повторные роды. Замечено, что с каждой последующей беременностью риск предлежания плаценты возрастает, особенно если предыдущая была осложненной. Вероятно, это связано с повреждением матки или эндометрия, а также с гормональными изменениями, которые происходят у женщин с возрастом.
К другим факторам, способствующим низкому расположению плаценты при беременности, относятся генетическая предрасположенность, избыточный вес, курение, употребление алкоголя и другие вредные привычки. Их наличие у женщины дает основания отнести ее к группе риска даже если патологии еще не выявлено и назначить специальный уход, более тщательные наблюдения за состоянием беременности.
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Помощь медиков
Посещение врача обязательно В таком случае врачи могут помочь, предложат несколько вариантов медицинских способов, как вызвать родовую деятельность. В основном врачи назначают препарат Окситоцин. Беременной женщине ставят капельницу, которая целенаправленно стимулирует матку.
Самостоятельно дома нельзя этого делать, так как дозу необходимо назначать от состояния здоровья будущей мамы.
Считается, что готова матка к родам или нет, отвечают простагландины. Они воздействуют на мышечный тонус, который внизу матки повышается, в шейке противоположно снижается. Благодаря этому происходит лёгкое растяжение тканей. Если организм не вырабатывает достаточное количество простагландинов, медики могут восполнить нехватку с помощью искусственных заменителей.
- Есть специальный гель, который содержит такое вещество, его вводят во влагалище или мажут шейку матки.
- Применение геля можно и в домашних условиях, если вы знаете, где взять такой гель, но лучше, конечно, под присмотром специалистов.
Есть ещё одно более кардинальное решение. Посоветуйтесь со специалистом, вам могут сделать амниотомию. Это вскрытие плодного пузыря, делают процедуру совершенно безболезненно, специальным инструментом. В матке резко повышается давление, как только вся вода уходит. Головка давит на тазовые кости, и это приводит к рождению младенца.
Как понять первородящей, что начались схватки
Когда и как начинаются ложные, родовые схватки у первородящих женщин и каким образом можно отличить одни от других? Матка начинает готовиться к рождению ребенка довольно рано, у некоторых женщин уже в 20 недель беременности. Но чаще после 30-й недели или даже в последние 2-3 недели перед родами.
Как начинаются схватки у первородящих, примерно так же ощущаются и тренировочные. Еще их называют схватками Брекстона Хигса или просто «брекстонами». Данное имя принадлежит врачу, открывшему это явление и его объяснившему. Тренировочные схватки начинают ощущаться как легкое сжатие матки, ее окаменение. Но чем больше срок беременности, тем они становятся ощутимее. Ближе к концу периода вынашивания у женщины уже могут возникать не очень приятные ощущения внизу живота, когда начинаются ложные схватки у первородящих, иногда подключается и поясница. Кстати, во время этих тренировок организма будущая мама может пробовать разные техники дыхания, которые обычно рекомендуют в родах. Это ей очень поможет уже в процессе рождения ребенка.
Ощущения когда начинаются схватки у первородящих, которые приводят к раскрытию шейки матки, несколько иные. Можно попробовать засечь между ними промежутки и выяснится, что они примерно одинаковые. При этом появляются боли, причем которые постоянно становятся все невыносимей.
И все же как понять первородящей, что начались схватки и не ошибиться? На самом деле, все довольно просто. Их невозможно никаким образом снять и остановить. Тогда как при подготовительных схватках достаточно принять теплую ванну. Она полностью расслабит мышцы и можно будет уснуть.
У первородящей настоящие схватки могут начаться с отхождения слизистой пробки. Это означает, что внутренний зев матки, где находится эта самая слизь, приоткрывается. Конечно, бывает так, что это происходит и за несколько недель до родов, но чаще уже в процессе родовой деятельности.
По ощущениям схватки у первородок чем-то напоминают боль во время менструации. Оно и понятно, механизм ее возникновения чем-то схож. Но вскоре боль становится опоясывающей. И не просто ноющей, как при месячных, а именно схваткообразной. Между схватками всегда есть промежутки, но они становятся все короче ближе к наступлению второго периода родов. У первородящих родовые схватки начинаются примерно за 8-10 часов до начала потуг. То есть длительное время продолжаются, что дает возможность спокойно собраться в роддом и ничего не забыть.
Когда начнутся настоящие схватки и (или) отойдут околоплодные воды, можно вызывать скорую помощь. Она отвезет вас в роддом. Конечно, можно переждать несколько часов дома, но обычно в этом нет необходимости. Большинству женщин спокойнее находиться под медицинским присмотром. Ну а комфорт — это не главное.
А у повторнородящих родовые схватки начинаются более интенсивно, им точно нужно поспешить, так как до родов остается совсем немного. Нередко схватки начинают ощущаться не с первого сантиметра раскрытия шейки матки, а значительно позднее. Чтобы не родить в машине скорой помощи — лучше побыстрее отправляться в стационар.
Как облегчить боль, когда начнутся настоящие схватки
Пожалуй, самый важный момент – это психологический настрой. Никакой паники! Вы – взрослая женщина, способная вытерпеть боль. Не вы первая, не вы – последняя, кто рожает. Да, будет больно, да, будет страшно, но цель оправдывает средства. Ваша кроха – вот главная цель. Ради нее стоит потерпеть.
Если женщина во время схваток поддается стрессу и панике, то это состояние передается ребеночку, которому и без этого приходится очень трудно. Девять месяцев он жил в уютном утробе, а сейчас сокращающаяся матка всеми силами пытается «вытолкнуть» кроху. А еще, переживая, сбивается дыхание, что приводит к кислородному голоданию плода. Поэтому настраиваемся решительно и позитивно!
Не забываем о дыхании. Во время схватки попытайтесь абстрагироваться от нарастающей боли. Закройте глаза, направьте все свои мысли на глубокое и равномерное дыхание. Вдыхайте носом и выдыхайте через рот. При таком дыхании шейка матки раскроется быстрее.
Прибегните к маленькой уловке – обману мозга. Во время боли пробуйте переключать сознание. Составляйте логические цепочки, анализируйте все, что видите вокруг себя или просто представляйте что-то невероятно прекрасное и приятное.
Когда схватки стали более интенсивными примите удобную для вас позу. Экспериментируйте до тех пор, пока не найдете самое удобное для вас положение.
Не забывайте о массаже. Круговыми движениями массируйте седалищные косточки, сжатыми ладонями область копчика.
Эти незамысловатые советы помогут вам в этот сложный родовой период. И не забывайте, что через боль и муки вы обретаете самое большое счастье в жизни.
Ощущения будущей мамы
 На 40 неделе будущей маме становится все тяжелее и физически, и морально. Чтобы не впасть в уныние, психологи советуют беременным женщинам больше общаться с близкими людьми, почаще гулять и заниматься приятными делами, которые будут отвлекать от переживаний.
На 40 неделе будущей маме становится все тяжелее и физически, и морально. Чтобы не впасть в уныние, психологи советуют беременным женщинам больше общаться с близкими людьми, почаще гулять и заниматься приятными делами, которые будут отвлекать от переживаний.
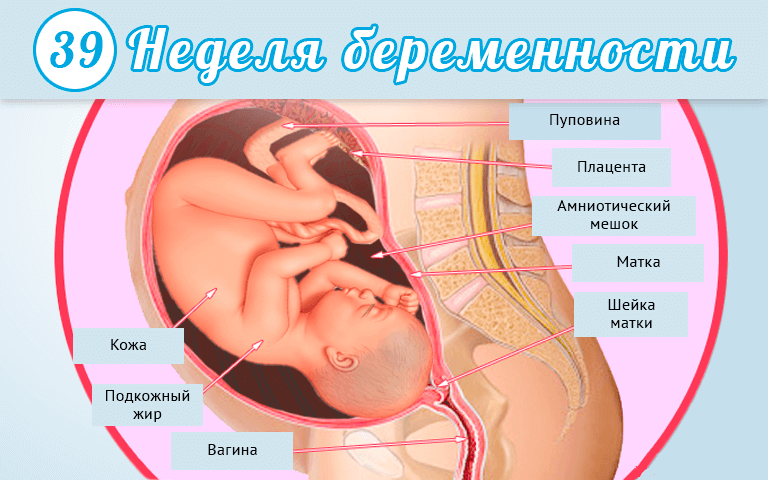
А вот физическое состояние улучшить не так просто. У многих женщин на 40 неделе усиливаются схваткообразные болезненные ощущения в области поясницы и в нижней части живота. Это мускулатура матки перестраивается на родовую деятельность. В ходе таких пока еще ложных схваток меняется конфигурация нижнего сегмента матки и слегка приоткрывается шейка матки, что дает возможность головке малыша глубже опуститься в таз и зафиксироваться. Если описанные ощущения появились, родов стоит ждать в течение нескольких ближайших дней.
Кроме того, на 40 неделе будущие мамы могут отметить изменение характера выделений из влагалища – они становятся слизистыми, густыми и достаточно обильными. Так выходит слизистая пробка из шеечного канала. В норме она может быть желтоватой, розоватой либо коричневатой, с прожилками крови. Патологическим же считается выделение их гениталий крови или же плохо пахнущих зеленоватых белей. А вот вытекание околоплодных вод на 40 неделе уже не расценивается как патология, так как беременность считается абсолютно доношенной.